Lo ngại bệnh tan máu bẩm sinh
Theo thống kê của Hội tan máu bẩm sinh (TMBS) Việt Nam, nước ta hiện có hơn 12 triệu người mang gen tan máu bẩm sinh, trong đó có hơn 20.000 bệnh nhân đang cần được điều trị.
Khám sức khỏe cho trẻ bị bệnh thalassemia.
Căn bệnh nguy hiểm
Theo TS.BS Nguyễn Thị Thu Hà, Giám đốc Trung tâm Thalassemia, Viện Huyết học – Truyền máu trung ương, tan máu bẩm sinh (Thalassemia) là một trong những bệnh máu di truyền có ở cả nam và nữ. Đây là bệnh nguy hiểm, gây ra hai hậu quả chính là thiếu máu mạn tính và ứ đọng sắt trong cơ thể.
Bệnh nhân mắc căn bệnh này hầu hết có biểu hiện giống nhau mà triệu chứng điển hình là thiếu máu, vàng mắt, sạm da, bụng trướng to, cùng với đó là hiện tượng phì đại xương gây biến dạng mặt, trán dô, mũi tẹt, răng hô, chậm phát triển…
Hiện chưa có phương pháp điều trị khỏi bệnh, chủ yếu là điều trị triệu chứng suốt đời. Tất cả người bệnh đều phải truyền máu trong một thời gian dài với chi phí vô cùng tốn kém. Theo tính toán, chi phí điều trị trung bình cho một bệnh nhân thể nặng từ khi sinh ra tới 30 tuổi hết khoảng 3 tỷ đồng.
Bệnh này phân bố khắp toàn cầu trong đó tỷ lệ cao ở vùng Địa Trung Hải, Trung Đông, châu Á – Thái Bình Dương, trong đó Việt Nam là một trong những quốc gia có tỷ lệ mắc bệnh và mang gen bệnh cao.
Bệnh thường xảy ra với người dân sống tại khu vực miền núi nơi hạn chế về kinh tế và mức độ hiểu biết về bệnh không nhiều. Trong khi đó, chi phí chữa bệnh khá cao và lặp đi lặp lại hằng tháng như vòng luẩn quẩn kéo dài đến hết cuộc đời.
Theo TS.BS Bạch Quốc Khánh, Viện trưởng Viện Huyết học – Truyền máu trung ương, Thalassemia là vấn đề của toàn xã hội, ảnh hưởng nghiêm trọng đến kinh tế, đời sống và tương lai của giống nòi.
Video đang HOT
Kết quả khảo sát năm 2017, Việt Nam có trên 12 triệu người mang gen bệnh Thalassemia, chiếm tỷ lệ lớn dân số cả nước. Người bị bệnh và mang gen bệnh có ở tất cả các tỉnh thành, dân tộc.
Số bệnh nhân hiện đã vượt quá 20.000 người. Tại Viện Huyết học, 80% bệnh nhân dưới 15 tuổi, đặc biệt số bệnh nhân dưới 6 tuổi chiếm 22%.
Khám tiền hôn nhân để loại trừ nguy cơ
Là bệnh nhân thường xuyên tại Trung tâm Thalassemia (Viện Huyết học -Truyền máu trung ương), một người mẹ buồn bã chia sẻ: Phát hiện bệnh của con trai từ khi bé mới được vài tháng tuổi, nhiều năm nay, mỗi tháng chị đều phải đưa con đi viện một tuần để truyền máu, thải sắt.
Chị kể, thấy con cứ xanh xao, ốm yếu, gia đình đưa con đi khám, bác sĩ bảo con bị bệnh tan máu bẩm sinh thì gia đình tôi mới biết đến căn bệnh này.
Vì đây là căn bệnh di truyền nguy hiểm nên các bác sĩ ở đây cũng khuyên vợ chồng tôi nếu muốn sinh thêm con, thì cả hai vợ chồng tôi phải đi làm các xét nghiệm sàng lọc để tránh nguy cơ mang bệnh cho đứa trẻ sau này.
Theo BS Hà, bệnh nhân mắc bệnh Thalassemia ngày càng tăng, hậu quả của căn bệnh này để lại vô cùng lớn, ảnh hưởng nghiêm trọng tới sự phát triển giống nòi.
Có những bệnh nhân mới 2-3 tuổi nhưng bụng trướng to như người có bầu 6-7 tháng, có những trẻ đã 17 tuổi nhưng không dậy thì được, chỉ như một đứa trẻ con…
Vì nhiều người không biết bệnh, không tuân thủ phác đồ điều trị và do cuộc sống còn nhiều khó khăn nên rất nhiều người chưa được chữa bệnh hoặc chữa chưa đúng cách, dẫn đến tuổi thọ thấp, nhiều người không sống được đến tuổi trưởng thành.
Gene bệnh có thể tiềm ẩn ở người khỏe mạnh
Ngô Mạnh Quân, Trưởng khoa Vận động và Tổ chức hiến máu, Viện Huyết học -Truyền máu trung ương cho biết, người hoàn toàn bình thường vẫn có thể mang gen bệnh tan máu bẩm sinh vì không có biểu hiện gì về mặt lâm sàng.
Theo kết quả xét nghiệm mới đây của Viện Huyết học -Truyền máu trung ương, tại một cơ quan trung ương có 800 người, thì có 9% người mang gene bệnh mà không hay biết.
Đầu tháng 3, Viện đã công bố kết quả lấy máu xét nghiệm sàng lọc bệnh tan máu bẩm sinh cho hơn 1.700 em học sinh Trường THPT Chương Mỹ A, có 7% học sinh mang gene bệnh, 7,3% học sinh thiếu máu thiếu sắt và có 1 học sinh bị bệnh tan máu bẩm sinh…
Một nghiên cứu đang được tiến hành tại Trung tâm Thalassemia cho thấy, 84,6% bệnh nhân trong độ tuổi từ 18 đến 30 mặc cảm về ngoại hình và bệnh tật; 11,8% bệnh nhân nam không thể kết hôn do thể lực yếu, ngoại hình biến dạng; 9,8% bố mẹ của bệnh nhân dưới 18 tuổi đã ly hôn vì con cái bị bệnh và 14,2% bệnh nhân không được gia đình quan tâm…
Theo GS.TS Nguyễn Anh Trí, nguyên Viện trưởng Viện Huyết học và Truyền máu trung ương, Thalassemia là căn bệnh di truyền nguy hiểm nhưng kiến thức về bệnh này của người dân còn chưa đầy đủ và chưa được tư vấn về tiền sản và di truyền.
Ở thể lặn, bệnh không có biểu hiện về mặt lâm sàng nên nhiều người cùng mang gene bệnh mà không biết, kết hôn với nhau, âm thầm lan truyền trong cộng đồng. Đặc biệt, mỗi năm có thêm khoảng 2.000 trẻ mới sinh bị bệnh do các cặp vợ chồng chưa nhận thức đúng về mức độ nguy hiểm của bệnh, không chú trọng các thủ tục khám sàng lọc trước sinh. Chưa kể, trong số bệnh nhân mắc bệnh có tới 58% không tuân thủ phác đồ điều trị.
Giải đáp rõ hơn, BS Hà cho biết dù là căn bệnh di truyền nguy hiểm, vô phương cứu chữa nhưng cách phòng bệnh lại đơn giản vì Thalassemia dễ dàng phát hiện qua xét nghiệm máu và sàng lọc trước sinh. Biện pháp phòng ngừa hữu hiệu nhất là tầm soát tiền hôn nhân và tiền thai sản dựa trên xét nghiệm máu.
Gia đình có người mắc bệnh thì các anh chị em đều phải sàng lọc bệnh. Hai người cùng mang gene bệnh thì không nên kết hôn, nếu cùng mắc bệnh lấy nhau thì 50% con sinh ra mang gene này…
Người mắc bệnh TMBS ở thể nặng thường có một số biểu hiện nhận dạng khá rõ như: trán dô, mũi tẹt, lách to, xơ gan, đái tháo đường, tuổi thọ thấp; nhiều người ở độ tuổi trưởng thành nhưng thể trạng phát triển chậm như một trẻ mới lớn với cân nặng chỉ khoảng 20 kg và chiều cao trên dưới 1 m. Nếu không được phát hiện, những người mang gen bệnh TMBS gặp nhau, kết hôn, sinh con… thì tỷ lệ người mắc bệnh TMBS sẽ tăng theo cấp số nhân.
Cần quan tâm phòng ngừa bệnh Thalassemia
Thalassemia là bệnh huyết học di truyền phổ biến nhất trên thế giới. Người bình thường có 2 gen khỏe mạnh, người bị bệnh có từ 1 đến 2 gen bệnh. Bệnh di truyền lặn trên nhiễm sắc thể thường.
Bệnh có ở mọi quốc gia, dân tộc, xuất hiện ở cả nam và nữ. Ước tính trên thế giới hiện nay có khoảng 7% dân số mang gen bệnh; 1,1% cac căp vơ chông co nguy cơ sinh con bi bênh; mỗi năm có khoảng 300.000 - 500.000 trẻ sinh ra bị bệnh Thalassemia mức độ nặng.
Hiểu biết để phòng ngừa bệnh Thalassemia.
Ở Việt Nam, hiện nay có hơn 12 triệu người mang gen bệnh Thalassemia và có hơn 20.000 người bệnh mức độ nặng cần phải điều trị cả đời. Mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh Thalassemia, trong đó có khoảng 2.000 trẻ bị bệnh mức độ nặng.
Theo bác sĩ Tôn Thất Toàn - Phó Giám đốc Trung tâm Kiểm soát bệnh tật tỉnh, bệnh Thalassemia là do sự thiếu hụt tổng hợp một chuỗi globin trong huyết sắc tố của hồng cầu, chất lượng hồng cầu suy giảm làm hồng cầu dễ bị vỡ (tan máu) dẫn đến thiếu máu mạn tính. Biểu hiện nhận biết bệnh: Mêt moi, hoa măt chong măt, da xanh nhơt nhat hơn bình thường, da, cung mac măt vang, nươc tiêu sâm mau, châm lơn, kho thơ khi làm việc găng sưc...
Nếu người bệnh không được điều trị sớm sẽ xuất hiện nhiều biến chứng do thiếu máu và thừa sắt gây ra trên tất cả các cơ quan, làm thể trạng người bệnh thay đổi như: Thấp bé, trán dô, mũi tẹt, hàm răng hô, suy tim, suy gan, suy nội tiết. Thalassemia là bệnh có thể phòng tránh được. Do vậy, việc phòng tránh, tìm hiểu và được tư vấn, tầm soát gen bệnh sớm trước kết hôn sẽ hạn chế được nguy cơ sinh ra những đứa trẻ mang gen hoặc bị bệnh, góp phần đảm bảo chất lượng dân số cho cộng đồng.
Thalassemia có 2 thể bệnh là Alpha-Thalassemia và Beta-Thalassemia. Bệnh có 5 mức độ biểu hiện tùy theo số lượng gen bị tổn thương. Mức độ rất nặng có biểu hiện phù thai từ khi còn trong bụng mẹ (những trường hợp thường gây hỏng thai trước khi sinh). Mức độ nặng, khi trẻ chưa đến 2 tuổi có biểu hiện thiếu máu nặng. Mức độ trung bình, thường có biểu hiện thiếu máu rõ khi trẻ trên 6 tuổi. Mức độ nhẹ, triệu chứng máu thường rất kín đáo, người bệnh thường chỉ được phát hiện khi có kèm theo bệnh lý khác như nhiễm trùng, phẫu thuật, có thai... Thể ẩn không có biểu hiện gì khác biệt, không thiếu máu.
Đối với bệnh nhân mức độ nặng và trung bình cần truyền máu định kỳ và dùng thuốc thải sắt suốt cuộc đời; đên kham va điêu tri đung hen; kham lai ngay khi co dâu hiêu bât thương như: Mêt nhiêu, đau tim, kho thơ, sôt cao, phu... Giải pháp phẫu thuật cắt lách giúp kéo dài khoảng cách thời gian giữa các đợt truyền máu. Đối với ghép tế bào gốc, biện pháp này cần phải đáp ứng điều kiện ngặt nghèo như: Phải tìm được nguồn tế bào gốc phù hợp, điều kiện sức khỏe đảm bảo, chi phí ghép...
Người bệnh Thalassemia có thể sinh hoạt, làm việc, kết hôn và sinh con khi được điều trị đầy đủ, tuân thủ các phác đồ điều trị và có chế độ dinh dưỡng, sinh hoạt hợp lý. Theo đó, chê đô dinh dương cần lưu ý cân băng cac chât giau dinh dương, không ăn thưc ăn chưa nhiêu săt (thit bo, môc nhi, rau cai xoong...); đê han chê hâp thu săt khi ăn tư cac thưc phâm, sau bưa ăn nên uông 1 ly nươc che xanh, bô sung cac thưc phâm giau kem (so, cu cai đương, đâu nanh...); han chê lao đông năng, cac hoat đông găng sưc; tranh bi nhiêm trung bằng cách rưa tay thương xuyên, tiêm văc xin phong bênh; tâp luyên cac môn thê thao nhe nhang, phu hơp...
Để phòng tránh bệnh, bác sĩ Toàn khuyến cáo, các cặp vợ chồng chuẩn bị có thai hoặc đang mang thai, đặc biệt các gia đình đã có người bệnh Thalassemia nên được tư vấn và chẩn đoán tiền hôn nhân.
5 bệnh lặn đơn gen nguy hiểm cần sàng lọc trước sinh  Thalassemia là 1 trong 5 bệnh lặn đơn gen phổ biến và nguy hiểm, gây ra nỗi đau và gánh nặng chi phí cho nhiều gia đình nhưng chưa được tầm soát đúng mức. Nỗi đau mang tên 'bệnh đơn gen' Vợ chồng anh L. T (39 tuổi, ngụ quận Bình Tân, TP.HCM) không khỏi xót xa khi biết rằng cả cuộc đời...
Thalassemia là 1 trong 5 bệnh lặn đơn gen phổ biến và nguy hiểm, gây ra nỗi đau và gánh nặng chi phí cho nhiều gia đình nhưng chưa được tầm soát đúng mức. Nỗi đau mang tên 'bệnh đơn gen' Vợ chồng anh L. T (39 tuổi, ngụ quận Bình Tân, TP.HCM) không khỏi xót xa khi biết rằng cả cuộc đời...
 Thấy gì từ câu nói "Mày có biết tao là ai không?"01:00
Thấy gì từ câu nói "Mày có biết tao là ai không?"01:00 Tình báo Israel cài thuốc nổ trong máy ly tâm hạt nhân Iran09:17
Tình báo Israel cài thuốc nổ trong máy ly tâm hạt nhân Iran09:17 3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24
3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24 Xác minh người mặc đồ GrabBike chỉnh tín hiệu đèn giao thông ở TPHCM12:11
Xác minh người mặc đồ GrabBike chỉnh tín hiệu đèn giao thông ở TPHCM12:11 Rộ tin Hamas đồng ý thỏa thuận ngừng bắn, thả con tin tại Gaza08:14
Rộ tin Hamas đồng ý thỏa thuận ngừng bắn, thả con tin tại Gaza08:14 Ông Trump và ông Biden đều nhận công về thỏa thuận ngừng bắn ở Gaza09:00
Ông Trump và ông Biden đều nhận công về thỏa thuận ngừng bắn ở Gaza09:00 Phe ông Yoon cáo buộc lãnh đạo cơ quan điều tra 'vi phạm bí mật quân sự'09:51
Phe ông Yoon cáo buộc lãnh đạo cơ quan điều tra 'vi phạm bí mật quân sự'09:51 Ông Trump muốn đến Trung Quốc, sẽ ký lệnh hành pháp kỷ lục ngày đầu nhậm chức09:17
Ông Trump muốn đến Trung Quốc, sẽ ký lệnh hành pháp kỷ lục ngày đầu nhậm chức09:17 Iran hé lộ tàu do thám hiện đại trong cuộc tập trận rầm rộ17:48
Iran hé lộ tàu do thám hiện đại trong cuộc tập trận rầm rộ17:48 Hàng loạt diễn biến trước lễ nhậm chức của ông Trump09:58
Hàng loạt diễn biến trước lễ nhậm chức của ông Trump09:58 Căn cứ hải quân ngầm ở độ sâu 500 m của Iran08:37
Căn cứ hải quân ngầm ở độ sâu 500 m của Iran08:37Tiêu điểm
Tin đang nóng
Tin mới nhất

Những lợi ích, hạn chế và lưu ý nếu ăn toàn đồ luộc

Nhận biết các dấu hiệu ngộ độc rượu trong dịp cuối năm
Ứng dụng khoa học kỹ thuật hiện đại trong khám, chữa bệnh

Cảnh giác nguy cơ tai nạn sinh hoạt ở trẻ em dịp Tết

Điều gì xảy ra với cơ thể bạn khi bạn uống sữa mỗi ngày?

Leo cầu thang có tác dụng gì?

6 loại thực phẩm giúp bác sĩ trẻ hơn tuổi thật 20 tuổi

Bảo vệ sức khỏe trước thềm Tết Nguyên đán

4 dấu hiệu sớm của bệnh phổi tắc nghẽn mạn tính

Đắk Lắk: 2 bệnh nhân tử vong vì bệnh dại trong 1 tháng

Loại cỏ dại mọc đầy trên núi: Hoa nở như kim cương, được ví như 'nhân sâm' không phải ai cũng biết

Kiểu ăn 'kỳ lạ' giúp tan mỡ bụng, chống tiểu đường
Có thể bạn quan tâm

3 con giáp là "cá Koi" của năm 2025: Sự nghiệp thăng tiến vượt bậc, tiền bạc và may mắn ào ào như thác
Trắc nghiệm
14:49:42 22/01/2025
"Chị đẹp" Song Hye Kyo lại gây náo loạn với loạt ảnh mới, ngày càng có khí chất tổng tài
Hậu trường phim
14:45:09 22/01/2025
Mỹ nhân cổ trang đẹp điên đảo nhất Trung Quốc hiện tại: Nhan sắc vừa kiêu sa vừa ma mị, ánh mắt mê hoặc chúng sinh
Phim châu á
14:37:43 22/01/2025
4 món phụ kiện giúp bạn tô điểm thêm phong cách cho ngày tết
Thời trang
14:27:30 22/01/2025
1 câu nói của bà cụ bán rau bên đường khi được người lạ chụp cho tấm ảnh Tết khiến hơn 5 triệu người ám ảnh
Netizen
14:17:20 22/01/2025
Gil Lê - Xoài Non bị antifan tấn công
Sao việt
13:53:04 22/01/2025
Triệu Vy công khai hồ sơ mật vụ ly hôn, lộ động thái xóa sổ mối quan hệ gây sốc với chồng cũ tỷ phú
Sao châu á
13:49:47 22/01/2025
Khởi tố 8 đối tượng livestream lừa đảo mua bán đá quý giả trên Facebook
Pháp luật
13:43:57 22/01/2025
Động thái ẩn ý của Hailey ngay sau khi bị Justin Bieber unfollow gây náo động showbiz
Sao âu mỹ
13:39:03 22/01/2025
2 thí sinh Rap Việt live "nét căng" đi flow "cực bén", netizen gật gù: Giọng rap tín nhất cypher đây rồi!
Nhạc việt
13:30:03 22/01/2025
 Bổ sung vitamin A, E và D giúp cơ thể đề kháng nhiều bệnh hô hấp
Bổ sung vitamin A, E và D giúp cơ thể đề kháng nhiều bệnh hô hấp Tức giận vì chơi game thua liên tiếp, chàng trai bị ‘nổ phổi’
Tức giận vì chơi game thua liên tiếp, chàng trai bị ‘nổ phổi’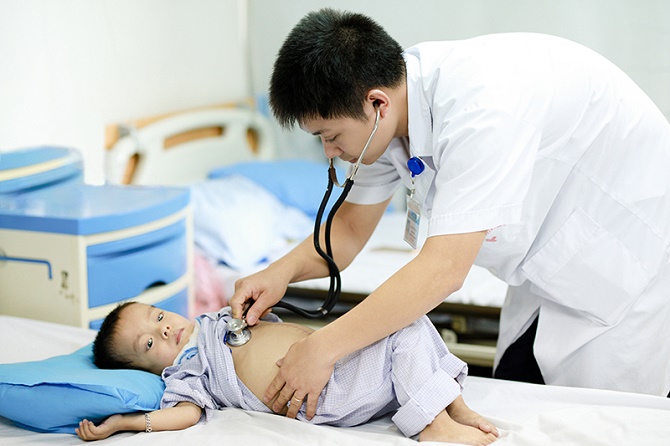

 Mẹ mang gene bệnh tan máu bẩm sinh có thể sinh con khỏe mạnh
Mẹ mang gene bệnh tan máu bẩm sinh có thể sinh con khỏe mạnh Hóa giải nỗi đau mang tên Thalassemia
Hóa giải nỗi đau mang tên Thalassemia 12 triệu người Việt Nam mang gien bệnh thalassemia
12 triệu người Việt Nam mang gien bệnh thalassemia Cần thực hiện tầm soát, điều trị sớm bệnh tật trước sinh và sơ sinh
Cần thực hiện tầm soát, điều trị sớm bệnh tật trước sinh và sơ sinh Ám ảnh căn bệnh nguy hiểm ẩn nấp trong 13 triệu người Việt
Ám ảnh căn bệnh nguy hiểm ẩn nấp trong 13 triệu người Việt 8 lần bị phù thai do bệnh tan máu
8 lần bị phù thai do bệnh tan máu Tự chế pháo gây nổ làm sập nhà, nam sinh lớp 11 tử vong
Tự chế pháo gây nổ làm sập nhà, nam sinh lớp 11 tử vong Điều gì xảy ra với cơ thể bạn khi bạn ăn da cá hồi?
Điều gì xảy ra với cơ thể bạn khi bạn ăn da cá hồi? Loại rau ở nông thôn mọc đầy, nhưng lại ẩn chứa những 'bí mật' tuyệt vời cho sức khỏe
Loại rau ở nông thôn mọc đầy, nhưng lại ẩn chứa những 'bí mật' tuyệt vời cho sức khỏe Cấp cứu sau bữa ăn thịnh soạn cuối năm
Cấp cứu sau bữa ăn thịnh soạn cuối năm Nghiên cứu mới cho thấy vitamin D có thể làm giảm huyết áp
Nghiên cứu mới cho thấy vitamin D có thể làm giảm huyết áp Ai nên thường xuyên ăn củ cải trắng trong mùa Đông?
Ai nên thường xuyên ăn củ cải trắng trong mùa Đông? Những triển vọng mới trong cuộc chiến chống lại ung thư vú tại Việt Nam
Những triển vọng mới trong cuộc chiến chống lại ung thư vú tại Việt Nam Điểm danh thực phẩm cung cấp i-ốt cho cơ thể
Điểm danh thực phẩm cung cấp i-ốt cho cơ thể Tai nạn trên cao tốc Long Thành - Dầu Giây, ùn tắc dài đến tận TPHCM
Tai nạn trên cao tốc Long Thành - Dầu Giây, ùn tắc dài đến tận TPHCM Bố bàn chuyện thừa kế, tôi từ chối nhận tài sản, chỉ van xin bố đừng làm trái lời thề với mẹ trước lúc bà mất
Bố bàn chuyện thừa kế, tôi từ chối nhận tài sản, chỉ van xin bố đừng làm trái lời thề với mẹ trước lúc bà mất Hoa hậu Kỳ Duyên lại đáp trả
Hoa hậu Kỳ Duyên lại đáp trả Bùi Công Nam "bao vây" khán giả dịp cận Tết: Flex nhẹ thứ đang khiến nhà nhà "phát cuồng"
Bùi Công Nam "bao vây" khán giả dịp cận Tết: Flex nhẹ thứ đang khiến nhà nhà "phát cuồng" Messi thiếu chuyên nghiệp và phép lịch sự với màn ăn mừng kỳ quặc
Messi thiếu chuyên nghiệp và phép lịch sự với màn ăn mừng kỳ quặc Nửa đêm con sốt, tôi lay chồng dậy nhờ pha thuốc, nào ngờ lại sốc nặng trước hành động của anh
Nửa đêm con sốt, tôi lay chồng dậy nhờ pha thuốc, nào ngờ lại sốc nặng trước hành động của anh Khen chị chồng một câu trước mặt cả nhà chồng chị ấy, tài khoản tôi liền có 500 triệu
Khen chị chồng một câu trước mặt cả nhà chồng chị ấy, tài khoản tôi liền có 500 triệu Chồng nhận lương thưởng Tết cao, tôi chưa kịp mừng thì tái mặt khi thấy phần quà anh chuẩn bị cho nhà vợ cũ
Chồng nhận lương thưởng Tết cao, tôi chưa kịp mừng thì tái mặt khi thấy phần quà anh chuẩn bị cho nhà vợ cũ Ngày cuối năm trong bệnh viện, 9 người đàn ông túm tụm trước phòng cấp cứu: Người dưng nghe chuyện mà rưng rưng
Ngày cuối năm trong bệnh viện, 9 người đàn ông túm tụm trước phòng cấp cứu: Người dưng nghe chuyện mà rưng rưng
 Nữ tỷ phú Madam Pang hiếm hoi lộ diện với chồng đại tá cảnh sát, cuộc sống "dát vàng" khiến ai cũng mơ ước
Nữ tỷ phú Madam Pang hiếm hoi lộ diện với chồng đại tá cảnh sát, cuộc sống "dát vàng" khiến ai cũng mơ ước Từ bán cafe đến ông hoàng kiếm cả trăm tỷ, cuộc đời người đàn ông này còn đáng nể hơn cả trên phim!
Từ bán cafe đến ông hoàng kiếm cả trăm tỷ, cuộc đời người đàn ông này còn đáng nể hơn cả trên phim! Tổng thống Donald Trump rút Mỹ khỏi WHO
Tổng thống Donald Trump rút Mỹ khỏi WHO Ngọc Lan, Lona Kiều Loan và dàn sao Vbiz phản ứng với bài viết gây chấn động của Thiên An
Ngọc Lan, Lona Kiều Loan và dàn sao Vbiz phản ứng với bài viết gây chấn động của Thiên An Tổng thống Mỹ Joe Biden ban hành lệnh ân xá trước khi rời nhiệm sở
Tổng thống Mỹ Joe Biden ban hành lệnh ân xá trước khi rời nhiệm sở "Tiểu công chúa Nhà Trắng" xuất hiện: Con gái 13 tuổi của Ivanka Trump gây sốt với vẻ đẹp thiên thần trong lễ nhậm chức của ông ngoại
"Tiểu công chúa Nhà Trắng" xuất hiện: Con gái 13 tuổi của Ivanka Trump gây sốt với vẻ đẹp thiên thần trong lễ nhậm chức của ông ngoại Cuộc sống của Thanh Thanh Hiền và Chế Phong sau khi ly hôn
Cuộc sống của Thanh Thanh Hiền và Chế Phong sau khi ly hôn