Vi khuẩn kháng thuốc có thể lây lan cả khi không dùng kháng sinh
Kháng thuốc kháng sinh đang là hiểm họa đe dọa sức khỏe toàn cầu và mới đây các nhà khoa học còn phát hiện thêm một cơ chế mới, chưa từng được biết đến trước đây, đó là, kháng thuốc còn có thể xuất hiện ngay cả khi chúng ta không sử dụng kháng sinh với số lượng lớn.
Do đó, việc giảm sử dụng kháng sinh là chưa đủ để hạn chế tình trạng kháng thuốc mà phải thực hiện cùng lúc nhiều biện pháp để có thể ngăn ngừa nhiễm trùng với vi khuẩn kháng thuốc ngay từ đầu.
Vi khuẩn ngày càng trở nên kháng các loại thuốc kháng sinh phổ biến. Thông thường, sự kháng thuốc được trung gian bởi các gene kháng thuốc, có thể hiểu đơn giản là chuyển từ quần thể vi khuẩn này sang quần thể vi khuẩn khác.
Một giả định phổ biến là các gene kháng thuốc lan truyền chủ yếu khi chúng ta sử dụng kháng sinh và vẫn tin rằng chỉ trong trường hợp sử dụng kháng sinh thực sự thì vi khuẩn kháng thuốc mới có lợi thế hơn các vi khuẩn khác. Trong môi trường không có kháng sinh, vi khuẩn kháng thuốc không có lợi thế. Vì vậy, các chuyên gia y tế lo ngại về việc sử dụng quá nhiều kháng sinh và kêu gọi hạn chế trong việc sử dụng chúng.
Tuy nhiên, một nhóm các nhà nghiên cứu do các nhà khoa học từ ETH Zurich và Đại học Basel dẫn đầu đã phát hiện ra một cơ chế bổ sung mới, chưa từng được biết đến trước đây, đó là, lây lan sự kháng thuốc ở vi khuẩn đường ruột độc lập với việc sử dụng kháng sinh.
Médéric Diard, hiện là giáo sư tại Đại học Basel cho biết: “Nếu chúng ta muốn kiểm soát sự lây lan của các gene kháng thuốc, chúng ta phải bắt đầu với chính các vi sinh vật kháng thuốc và ngăn chặn chúng lây lan qua các biện pháp vệ sinh hoặc tiêm chủng hiệu quả hơn.”
Salmonella đang đứng trước tình trạng kháng kháng sinh.
Cơ chế kháng thuốc kết hợp
Từ lâu, các nhà khoa học đã biết rằng, giống như vi khuẩn mang gene kháng thuốc, các tế bào có thể sống sót khi điều trị bằng kháng sinh. Chúng rơi vào trạng thái tạm thời không hoạt động và có thể làm giảm quá trình trao đổi chất đến mức tối thiểu, điều này ngăn cản kháng sinh giết chết chúng.
Trong trường hợp Salmonella, loại vi khuẩn này trở nên im lìm khi chúng xâm nhập mô cơ thể trong ruột. Một khi chúng đã xâm chiếm mô, những con vi khuẩn có thể sống ở đó mà không bị phát hiện trong nhiều tháng trước khi thức dậy từ trạng thái không hoạt động.
Nếu các điều kiện có lợi cho sự sống sót của vi khuẩn, nhiễm trùng có thể bùng phát trở lại. Trong Salmonella, có sự kết hợp của 2 cơ chế kháng thuốc là các tế bào cũng mang các phân tử DNA nhỏ (plasmid) có chứa gene kháng thuốc.
Phòng bệnh hơn chữa bệnh
Video đang HOT
Trong các thí nghiệm với chuột, các nhà nghiên cứu đã chứng minh rằng Salmonella không hoạt động trong ruột có thể truyền gene kháng thuốc của chúng cho các vi khuẩn riêng lẻ khác cùng loài và thậm chí cho các loài khác, chẳng hạn như E. coli từ hệ thực vật đường ruột bình thường. Các thí nghiệm của họ cho thấy rằng các tế bào rất hiệu quả trong việc chia sẻ các gene kháng thuốc ngay khi chúng thức dậy từ trạng thái không hoạt động và gặp phải các vi khuẩn khác dễ bị chuyển gene.
“Bằng cách khai thác vi khuẩn vật chủ dai dẳng của chúng, các plasmid kháng thuốc có thể tồn tại trong một thời gian dài ở một vật chủ trước khi chuyển sang vi khuẩn khác. Điều này làm tăng tốc độ lây lan của chúng. Điều quan trọng cần lưu ý ở đây là sự chuyển đổi này xảy ra bất kể là có kháng sinh hay không “, GS. Hardt giải thích.
Các nhà khoa học hiện muốn tiến hành nghiên cứu thêm trên chuột và trong vật nuôi thường xuyên bị nhiễm khuẩn Salmonella, chẳng hạn như lợn để điều tra xem liệu có thể kiểm soát sự lây lan của sức đề kháng trong quần thể vật nuôi bằng chế phẩm sinh học hay tiêm vắc-xin chống lại Salmonella.
Kết quả của nghiên cứu này một lần nữa làm cho chúng ta thấy được vai trò của việc phòng bệnh hơn chữa bệnh rất quan trọng. Để ngăn chăn sự lây lan của đại dịch kháng thuốc kháng sinh thì ngoài sử dụng kháng sinh hợp lý, chúng ta cần ý thức, ngăn chặn các căn bệnh nhiễm trùng xảy ra ngay từ đầu, đừng để mọi việc trở nên quá muộn.
Những ca bệnh là nỗi sợ hãi của bác sĩ hồi sức
Các bệnh nhân mắc vi khuẩn đa kháng đa số diễn tiến rất nặng, khiến bác sĩ khó khăn khi lựa chọn phác đồ điều trị, thậm chí bất lực trong việc cứu người bệnh.
Những ca bệnh không còn lựa chọn điều trị
Nam bệnh nhân 24 tuổi, được chuyển đến Khoa Hồi sức tích cực, Bệnh viện Bệnh nhiệt đới Trung ương hôm 23/11 sau thời gian dài nằm điều trị tại một số cơ sở y tế. Trước đó, người này bị tai nạn, đa chấn thương (chấn thương lồng ngực, ổ bụng, cột sống), đã can thiệp các phẫu thuật. Bệnh nhân nằm liệt, phải thở máy.
Việc nằm viện kéo dài khiến người bệnh nhiễm trùng rất nhiều vị trí, từ phổi, đường tiết niệu, tới các điểm can thiệp kết hợp xương, tình trạng rất nguy kịch.
Các bác sĩ cho biết, nam thanh niên nhiễm trùng nặng bởi 3 loại vi khuẩn đa kháng (vi khuẩn kháng rất nhiều dòng kháng sinh). Hiện việc điều trị vô cùng khó khăn bởi các thuốc kháng sinh đang có đều không hiệu quả, trong khi thuốc mới chưa về hoặc chưa có.
"Chúng tôi cố gắng tối ưu mọi "vũ khí" sẵn có, tuy nhiên việc đáp ứng của người bệnh rất mong manh", bác sĩ Đồng Phú Khiêm, Phó trưởng Khoa Hồi sức tích cực chia sẻ.
Một trường hợp nhiễm căn nguyên vi khuẩn đa kháng có tình trạng nhiễm trùng nặng đang điều trị tại Khoa Hồi sức tích cực, Bệnh viện Bệnh nhiệt đới Trung ương - Ảnh: N.Liên
Trường hợp trên là 1 trong 6 ca nhiễm căn nguyên vi khuẩn kháng thuốc có tình trạng nhiễm trùng nặng đang được bác sĩ Khiêm cùng đồng nghiệp Khoa Hồi sức tích cực nỗ lực điều trị.
Nam bác sĩ chia sẻ, đa số bệnh nhân diễn tiến rất nặng, đã có tình trạng suy các cơ quan, cần hỗ trợ can thiệp bởi các thiết bị hỗ trợ sống mới duy trì được tính mạng. Trong đó, trường hợp đã nhiễm trùng máu, sốc, suy đa cơ quan chỉ có dưới 50% cơ hội sống, thậm chí thấp hơn. Rất nhiều bệnh nhân không thể cứu.
Thông thường, khi nghi ngờ một trường hợp nhiễm trùng, các bác sĩ sẽ lấy bệnh phẩm ở vị trí nghi ngờ để cấy tìm vi khuẩn. Con vi khuẩn tìm thấy sau đó được kiểm tra xem còn nhạy với kháng sinh nào (gọi là làm kháng sinh đồ). Từ đây, bác sĩ có thể lựa chọn loại kháng sinh phù hợp cho việc điều trị.
Khi vi khuẩn còn nhạy cảm với nhiều loại kháng sinh, việc lựa chọn thuốc điều trị sẽ đa dạng, dễ dàng hơn, cơ hội cho bệnh nhân cao hơn. Ngược lại, khi số kháng sinh nhạy cảm còn rất ít, tức tình trạng đề kháng kháng sinh gia tăng, việc chọn thuốc điều trị trở nên khó khăn hơn. Nếu kháng toàn bộ kháng sinh, vi khuẩn ấy gọi là toàn kháng, lúc này bác sĩ gần như không còn lựa chọn, thậm chí bất lực trong việc cứu người bệnh.
Bác sĩ Khiêm chia sẻ về loại vi khuẩn đa kháng tên acinetobacter baumannii (vi khuẩn gram âm thường gây ra các nhiễm trùng trong bệnh viện như viêm phổi, nhiễm khuẩn tiết niệu), được coi là nỗi sợ hãi của bác sĩ hồi sức trên toàn thế giới.
Vi khuẩn này còn rất ít lựa chọn điều trị, trong đó có kháng sinh colistin - loại thuốc có thể gây độc tính cho thận với xác xuất cứ 5 người dùng sẽ có 1 người suy thận. Trước đây, thuốc này không được cho phép, tuy nhiên do acinetobacter baumannii hiện đã kháng toàn bộ thuốc khác, giới khoa học buộc phải để bệnh nhân dùng kháng sinh này, chấp nhận nguy cơ suy thận. Bởi nếu không dùng, bệnh nhân chắc chắn tử vong.
"Gần đây, hiện tượng kháng colistin bắt đầu có xu hướng tăng. Nếu acinetobacter baumannii cũng kháng colistin, người nhiễm trùng do vi khuẩn này sẽ không còn hy vọng sống", bác sĩ Khiêm nhấn mạnh.
Bác sĩ Đồng Phú Khiêm, Phó trưởng Khoa Hồi sức tích cực, Bệnh viện Bệnh nhiệt đới Trung ương - Ảnh: N.Liên
Cũng theo Phó trưởng Khoa Hồi sức tích cực, Bệnh viện Bệnh nhiệt đới Trung ương, hầu hết những bệnh nhân nhiễm trùng nặng bởi vi khuẩn đa kháng khó "cầm cự" quá 2 tuần. Nhiều trường hợp nguy kịch, không thể đáp ứng hồi sức tối ưu có thể chỉ sống được thêm 1- 2 ngày.
"Chúng tôi một mặt cố gắng tìm phác đồ tối ưu nhất để duy trì, mặt khác nâng cao sức đề kháng của bệnh nhân, hy vọng hạn chế bớt sự phát triển của vi khuẩn. Tuy nhiên, hy vọng này thực tế cũng rất mong manh" , bác sĩ Khiêm chia sẻ.
Báo động tình trạng kháng kháng sinh
Theo bác sĩ Vũ Minh Điền, Phó Giám đốc Trung tâm Phòng chống dịch và Tiêm chủng vắc xin, Bệnh viện Bệnh nhiệt đới Trung ương, thống kê của WHO cho thấy, tình hình kháng kháng sinh của các vi khuẩn đang có xu hướng tăng lên toàn cầu, ở mức đáng báo động. Trong đó, khu vực châu Á Thái Bình Dương có tỷ lệ rất cao.
Tại Việt Nam, nghiên cứu của Bệnh viện Bệnh nhiệt đới Trung ương theo dõi tình hình kháng kháng sinh ở 23 cơ sở y tế trên toàn quốc cũng cho thấy sự gia tăng đáng kể của các ca mắc vi khuẩn đa kháng.
Các trường hợp dễ nhiễm vi khuẩn đa kháng chủ yếu liên quan đến môi trường bệnh viện, như bệnh nhân chạy thận chu kỳ, nhân viên y tế, những người mắc bệnh mạn tính thường xuyên phải nhập viện điều trị,... Ngoài ra, vi khuẩn đa kháng dễ phát triển thuận lợi trên những cơ địa giảm sức đề kháng, có thể do mắc các bệnh tự miễn hệ thống, bệnh ung thư, HIV, xơ gan, goute,... hoặc do bẩm sinh. Nguồn lây có thể qua đường nước, đường hô hấp, tiêu hóa, nước tiểu, hoặc lây qua da.
Bác sĩ Vũ Minh Điền, Phó Giám đốc Trung tâm Phòng chống dịch và Tiêm chủng vắc xin, Bệnh viện Bệnh nhiệt đới Trung ương - Ảnh: N.Liên
Bác sĩ Điền phân tích, có 3 nguyên nhân chính khiến tình trạng vi khuẩn kháng kháng sinh ngày càng phức tạp. Trước hết, do bản thân các vi sinh vật, vi khuẩn khi sinh ra đã tìm cách thích nghi với áp lực của kháng sinh bằng cơ chế cụ thể (như thay đổi đích tác động, cơ chế ngăn kháng sinh ngấm vào, trú ngụ trong các tế bào để tránh kháng sinh,...).
Bên cạnh đó, nhiều lối sống không tốt của con người làm các bệnh không lây nhiễm tăng. Những bệnh này khiến hệ thống miễn dịch suy giảm, tạo điều kiện thuận lợi cho vi khuẩn quần cư trong cơ thể hoặc có môi trường dễ xâm nhập, phát triển.
"Nguyên nhân cuối cùng và quan trọng nhất là ở phía con người", bác sĩ Điền nhấn mạnh. Theo đó, rất nhiều người dân đang sử dụng kháng sinh bừa bãi, thiếu hợp lý cả trong điều trị bệnh và trong nông nghiệp, chăn nuôi.
Ông Điền chia sẻ, dù ngành y tế và các Bộ ban ngành đã rất nỗ lực trong việc quản lý cung ứng các chế phẩm thuốc, tuy nhiên người dân vẫn dễ dàng mua kháng sinh ở bất cứ hiệu thuốc nào mà không cần kê đơn. Khi bị ốm, viêm họng, viêm đường hô hấp trên, đa số tự tìm mua kháng sinh thay vì đi khám bác sĩ, trong khi những bệnh này do virus, kháng sinh không có tác dụng tiêu diệt.
"Việc lạm dụng kháng sinh hoặc sử dụng không đúng về liều lượng, loại, thời gian vô tình là điểu kiện cho vi khuẩn tiếp xúc với kháng sinh, chọn lọc 1 quần thể vi khuẩn kháng kháng sinh", bác sĩ Điền cho hay.
Hệ lụy của việc mắc vi khuẩn đa kháng ngoài ảnh hưởng sức khỏe, tính mạng người bệnh, theo bác sĩ Vũ Minh Điền, còn là về gánh nặng lớn về kinh tế. Khi bệnh nhân phải dùng phác đồ phối hợp nhiều loại kháng sinh với liệu trình kéo dài, thời gian nằm viện lâu, chi phí điều trị sẽ nhân lên rất lớn.
Để hạn chế mắc các vi khuẩn kháng kháng sinh, bác sĩ khuyến cáo người dân cần có lối sống lành mạnh, dinh dưỡng hợp lý nhằm tạo hệ thống miễn dịch tốt, ngăn chặn sự xâm nhập của các mầm bệnh.
Bên cạnh đó, cần thông thái khi sử dụng các loại thuốc, đặc biệt là thuốc kháng sinh, tốt nhất nên tham khám ý kiến bác sĩ chuyên khoa trước khi dùng.
Nếu nghi ngờ nhiễm khuẩn nặng (có các dấu hiệu sốt cao, hơi thở hôi, mặt hốc hác,...) nên đến cơ sở y tế để thăm khám, phát hiện căn nguyên sớm, từ đó có hướng điều trị đúng, điều trị trúng, tránh những hậu quả nặng nề sau này.
Mối nguy kháng thuốc do sử dụng kháng sinh bừa bãi  Tại Việt Nam, cứ 100 loại thuốc được sử dụng là có một loại kháng sinh, 1/3 bệnh nhân nội trú đang sử dụng kháng sinh không cần thiết, 90% các trường hợp mua thuốc kháng sinh tại hiệu thuốc không cần kê đơn. Nếu không kịp thời quản lý việc sử dụng kháng sinh chặt chẽ, chúng ta sẽ không còn "vũ...
Tại Việt Nam, cứ 100 loại thuốc được sử dụng là có một loại kháng sinh, 1/3 bệnh nhân nội trú đang sử dụng kháng sinh không cần thiết, 90% các trường hợp mua thuốc kháng sinh tại hiệu thuốc không cần kê đơn. Nếu không kịp thời quản lý việc sử dụng kháng sinh chặt chẽ, chúng ta sẽ không còn "vũ...
 Người lạ vào tận trường mầm non nghi bắt cóc bé gái 4 tuổi10:53
Người lạ vào tận trường mầm non nghi bắt cóc bé gái 4 tuổi10:53 Thấy gì từ câu nói "Mày có biết tao là ai không?"01:00
Thấy gì từ câu nói "Mày có biết tao là ai không?"01:00 Tình báo Israel cài thuốc nổ trong máy ly tâm hạt nhân Iran09:17
Tình báo Israel cài thuốc nổ trong máy ly tâm hạt nhân Iran09:17 3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24
3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24 Xác minh người mặc đồ GrabBike chỉnh tín hiệu đèn giao thông ở TPHCM12:11
Xác minh người mặc đồ GrabBike chỉnh tín hiệu đèn giao thông ở TPHCM12:11 Triệt phá đường dây lớn tàng trữ, mua bán vũ khí quân dụng01:54
Triệt phá đường dây lớn tàng trữ, mua bán vũ khí quân dụng01:54 Rộ tin Hamas đồng ý thỏa thuận ngừng bắn, thả con tin tại Gaza08:14
Rộ tin Hamas đồng ý thỏa thuận ngừng bắn, thả con tin tại Gaza08:14 Ông Trump và ông Biden đều nhận công về thỏa thuận ngừng bắn ở Gaza09:00
Ông Trump và ông Biden đều nhận công về thỏa thuận ngừng bắn ở Gaza09:00 Chánh án Tòa án Công lý Quốc tế trở thành tân thủ tướng Li Băng09:56
Chánh án Tòa án Công lý Quốc tế trở thành tân thủ tướng Li Băng09:56 Iran hé lộ tàu do thám hiện đại trong cuộc tập trận rầm rộ17:48
Iran hé lộ tàu do thám hiện đại trong cuộc tập trận rầm rộ17:48 Phe ông Yoon cáo buộc lãnh đạo cơ quan điều tra 'vi phạm bí mật quân sự'09:51
Phe ông Yoon cáo buộc lãnh đạo cơ quan điều tra 'vi phạm bí mật quân sự'09:51Tiêu điểm
Tin đang nóng
Tin mới nhất

Uống nước cam mỗi sáng có tác dụng gì?

Ăn cà rốt có tốt cho người bệnh đái tháo đường không?

Những người không nên ăn rau cải cúc

Cây dại đẹp mà đắng, đào lấy rễ củ mà bán là hái ra tiền

Điểm danh thực phẩm cung cấp i-ốt cho cơ thể

Những triển vọng mới trong cuộc chiến chống lại ung thư vú tại Việt Nam
Thường xuyên tức ngực, khó thở, người phụ nữ 67 tuổi ở Hà Nội phát hiện khối u ở tim
Đề xuất xây dựng Luật Phòng bệnh

Ai nên thường xuyên ăn củ cải trắng trong mùa Đông?
Nghiên cứu mới cho thấy vitamin D có thể làm giảm huyết áp

Mẹ bầu trầm cảm ảnh hưởng đến thai kỳ như thế nào?

Top 4 thực phẩm người bệnh ung thư buồng trứng nên ăn
Có thể bạn quan tâm

Nunez tạo bước ngoặt cho cuộc đua Premier League
Sao thể thao
13:00:23 21/01/2025
Điều ít biết về Thiên Lôi cao gần 1m80, nặng 90kg của 'Táo quân'
Sao việt
12:50:45 21/01/2025
Ngán ngẩm đủ trò diễn kịch ly hôn lố bịch của nữ diễn viên hạng A và chồng đại gia
Sao châu á
12:46:28 21/01/2025
Công an đột kích "xưởng" chế tạo vũ khí, thu nhiều súng và lựu đạn
Pháp luật
12:27:35 21/01/2025
Tai nạn liên hoàn ở Mộc Châu, xe khách biến dạng
Tin nổi bật
12:16:17 21/01/2025
Tử vi 12 cung hoàng đạo hôm nay 21/1: Cự Giải điềm đạm, Thiên Bình thất thường
Trắc nghiệm
12:03:17 21/01/2025
Hamburg Bunker: Từ biểu tượng chiến tranh thành điểm đến sang trọng
Du lịch
11:50:21 21/01/2025
Không phải Barron, đây mới là nhân vật Gen Z tỏa sáng nhất tại lễ nhậm chức Tổng thống Mỹ
Netizen
11:28:58 21/01/2025
Mẹ chồng đưa 600 nghìn bảo tôi sắm Tết cho cả nhà 4 người
Góc tâm tình
11:25:07 21/01/2025
Những ngày cận tết, quý cô công sở mặc gì cho sang?
Thời trang
11:22:39 21/01/2025
 Nghi bị ném bi sắt vào mắt, bé trai lớp 1 phải nhập viện
Nghi bị ném bi sắt vào mắt, bé trai lớp 1 phải nhập viện Làm gì để thoát khỏi bóng đè?
Làm gì để thoát khỏi bóng đè?



 Cuộc chiến kháng kháng sinh - còn đó những hy vọng
Cuộc chiến kháng kháng sinh - còn đó những hy vọng Món cháo khoái khẩu hễ trời lạnh là ai cũng sốt sắng tìm ăn và những điều cần ghi nhớ rõ để tránh "nạp" cả ổ sán, rước bệnh vào người
Món cháo khoái khẩu hễ trời lạnh là ai cũng sốt sắng tìm ăn và những điều cần ghi nhớ rõ để tránh "nạp" cả ổ sán, rước bệnh vào người Phát hiện tác dụng cứu người của nọc độc ong bắp cày
Phát hiện tác dụng cứu người của nọc độc ong bắp cày Thịt vịt rất bổ dưỡng, nhưng chớ đụng đũa vào 4 bộ phận này tránh "gặp họa"
Thịt vịt rất bổ dưỡng, nhưng chớ đụng đũa vào 4 bộ phận này tránh "gặp họa" Cẩn thận với thú cưng mùa Covid-19
Cẩn thận với thú cưng mùa Covid-19 Khi hệ miễn dịch "xuống cấp" quá nhanh, cơ thể sẽ có 5 dấu hiệu lạ: Không sớm khắc phục bạn sẽ dễ mắc bệnh và nhiễm virus hơn người khác
Khi hệ miễn dịch "xuống cấp" quá nhanh, cơ thể sẽ có 5 dấu hiệu lạ: Không sớm khắc phục bạn sẽ dễ mắc bệnh và nhiễm virus hơn người khác Tự chế pháo gây nổ làm sập nhà, nam sinh lớp 11 tử vong
Tự chế pháo gây nổ làm sập nhà, nam sinh lớp 11 tử vong Tác dụng đủ bề của loại quả vị chát, từng bị 'ghẻ lạnh'
Tác dụng đủ bề của loại quả vị chát, từng bị 'ghẻ lạnh' Củ đinh lăng ngâm rượu có phải càng già càng tốt?
Củ đinh lăng ngâm rượu có phải càng già càng tốt? Một phút chủ quan sau tắm khiến người đàn ông trẻ vỡ mạch máu não
Một phút chủ quan sau tắm khiến người đàn ông trẻ vỡ mạch máu não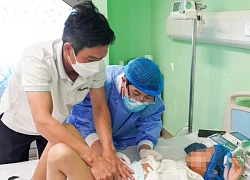 Cuộc điện thoại tối muộn và ca ghép tạng đặc biệt được tập dượt 1 năm
Cuộc điện thoại tối muộn và ca ghép tạng đặc biệt được tập dượt 1 năm 3 không khi ăn lạc
3 không khi ăn lạc Điều gì xảy ra với cơ thể bạn khi bạn ăn da cá hồi?
Điều gì xảy ra với cơ thể bạn khi bạn ăn da cá hồi? 4 ô tô đâm 'dồn toa' ở Đại lộ Thăng Long, xe con biến dạng
4 ô tô đâm 'dồn toa' ở Đại lộ Thăng Long, xe con biến dạng Từ bán cafe đến ông hoàng kiếm cả trăm tỷ, cuộc đời người đàn ông này còn đáng nể hơn cả trên phim!
Từ bán cafe đến ông hoàng kiếm cả trăm tỷ, cuộc đời người đàn ông này còn đáng nể hơn cả trên phim!
 Tranh cãi vị trí center của 1 Anh Trai Say Hi giữa 4 Anh Trai Vượt Ngàn Chông Gai
Tranh cãi vị trí center của 1 Anh Trai Say Hi giữa 4 Anh Trai Vượt Ngàn Chông Gai
 Con trai NSND Lệ Thủy tiết lộ cát sê mời Dương Cẩm Lynh biểu diễn
Con trai NSND Lệ Thủy tiết lộ cát sê mời Dương Cẩm Lynh biểu diễn Ông Trump phát tín hiệu gì về đàm phán với ông Putin trong phát biểu nhậm chức
Ông Trump phát tín hiệu gì về đàm phán với ông Putin trong phát biểu nhậm chức 1 sao nữ hạng A mang tiếng bỏ bạn nghèo chạy theo đại gia, sự thật ghê người đằng sau giờ được hé lộ
1 sao nữ hạng A mang tiếng bỏ bạn nghèo chạy theo đại gia, sự thật ghê người đằng sau giờ được hé lộ "Hoàng tử Nhà Trắng" Barron Trump bất ngờ gây sốt với ngoại hình cực kỳ khác lạ đến không nhận ra trong ngày cha nhậm chức
"Hoàng tử Nhà Trắng" Barron Trump bất ngờ gây sốt với ngoại hình cực kỳ khác lạ đến không nhận ra trong ngày cha nhậm chức Mẹ nuôi K-ICM tiết lộ Thiên An bị phạt 500 triệu đồng, khẳng định còn nhiều chuyện động trời liên quan đến 1 "nghệ sĩ"
Mẹ nuôi K-ICM tiết lộ Thiên An bị phạt 500 triệu đồng, khẳng định còn nhiều chuyện động trời liên quan đến 1 "nghệ sĩ" Chó pitbull cắn tử vong bé trai 8 tuổi, nhân chứng cố giải cứu trong tuyệt vọng: Hiện trường gây ám ảnh!
Chó pitbull cắn tử vong bé trai 8 tuổi, nhân chứng cố giải cứu trong tuyệt vọng: Hiện trường gây ám ảnh! Mẹ bỏ đi, bố bị tâm thần bỗng một ngày đưa về nhà đứa em "nhặt được", người con trai rơi vào khó xử - Cú ngoặt thế kỷ xảy ra!
Mẹ bỏ đi, bố bị tâm thần bỗng một ngày đưa về nhà đứa em "nhặt được", người con trai rơi vào khó xử - Cú ngoặt thế kỷ xảy ra! Hà Phương đọ sắc cùng Minh Tuyết, tiết lộ kế hoạch đón tết ở Việt Nam
Hà Phương đọ sắc cùng Minh Tuyết, tiết lộ kế hoạch đón tết ở Việt Nam Diễn viên Diệu Hương trang hoàng biệt thự ở Mỹ đón Tết
Diễn viên Diệu Hương trang hoàng biệt thự ở Mỹ đón Tết Thiên An âm thầm chịu nợ nần, chi tiết số dư tài khoản thật gây sốc
Thiên An âm thầm chịu nợ nần, chi tiết số dư tài khoản thật gây sốc Sao nam hot nhất lúc này: Được Trấn Thành o bế, vướng tin đồn yêu Tiểu Vy
Sao nam hot nhất lúc này: Được Trấn Thành o bế, vướng tin đồn yêu Tiểu Vy 5 á hậu thi Hoa hậu Quốc tế đều lấy chồng có gia thế 'khủng' là ai?
5 á hậu thi Hoa hậu Quốc tế đều lấy chồng có gia thế 'khủng' là ai? Nữ tỷ phú Madam Pang hiếm hoi lộ diện với chồng đại tá cảnh sát, cuộc sống "dát vàng" khiến ai cũng mơ ước
Nữ tỷ phú Madam Pang hiếm hoi lộ diện với chồng đại tá cảnh sát, cuộc sống "dát vàng" khiến ai cũng mơ ước MC Mai Ngọc xinh đẹp bên hoa thược dược, Hồng Đăng cùng vợ con du xuân sớm
MC Mai Ngọc xinh đẹp bên hoa thược dược, Hồng Đăng cùng vợ con du xuân sớm