Phân biệt hóa trị và xạ trị
Hóa trị được đưa vào qua đường truyền tĩnh mạch hoặc có thể uống còn xạ trị là hình thức sử dụng các chùm bức xạ tập trung vào khu vực cụ thể trong cơ thể.
Hóa trị và xạ trị là hai trong số các phương pháp điều trị ung thư phổ biến nhất. Việc bệnh nhân được điều trị bằng phương pháp hóa trị hay xạ trị sẽ tùy thuộc vào loại và vị trí ung thư mắc phải, cũng như tình trạng sức khỏe tổng thể.
Sự khác biệt chính giữa hóa trị và xạ trị là cách chúng được đưa vào cơ thể. Với phương pháp hóa trị, bác sĩ sẽ dùng một loại thuốc để tiêu diệt tế bào ung thư, đưa vào cơ thể qua đường uống bằng miệng hoặc truyền qua tĩnh mạch… Xạ trị tức là đưa các chùm tia phóng xạ liều cao trực tiếp vào khối u. Các chùm bức xạ làm thay đổi cấu trúc DNA của khối u, khiến nó co lại hoặc chết. Loại điều trị ung thư này có ít tác dụng phụ hơn hóa trị vì nó chỉ nhắm vào một khu vực của cơ thể.
Hóa trị
Thuốc hóa trị được thiết kế để tiêu diệt các tế bào trong cơ thể phân chia nhanh chóng – cụ thể là tế bào ung thư. Tuy nhiên, có những tế bào trong các bộ phận khác của cơ thể bạn cũng phân chia nhanh chóng nhưng lại phát sinh tế bào ung thư như ở nang lông, móng tay, đường tiêu hóa, mồm, tủy xương… Hóa trị cũng có thể vô tình nhắm mục tiêu và phá hủy các tế bào bình thường, từ đó gây ra một số tác dụng phụ.
Bệnh nhân ung thư điều trị bằng phương pháp hóa trị. Ảnh: Healthline.
Liệu trình hóa trị có thể thực hiện bằng các hình thức khác nhau như bằng miệng (uống); truyền qua đường tĩnh mạch. Hóa trị thường thực hiện vài tuần một lần, nhắm đến các tế bào ung thư tại một thời điểm nhất định trong vòng đời của chúng.
Bệnh nhân thực hiện hóa trị có thể gặp một số tác dụng phụ như buồn nôn và ói mửa; rụng tóc; mệt mỏi; nhiễm trùng; loét miệng hoặc cổ họng; thiếu máu; bệnh tiêu chảy; đau và tê ở chân tay (bệnh thần kinh ngoại biên)… Các loại thuốc hóa trị khác nhau sẽ gây ra các tác dụng phụ khác nhau và mọi bệnh nhân đều phản ứng với hóa trị khác nhau.
Video đang HOT
Xạ trị
Với xạ trị, các chùm bức xạ được tập trung vào một khu vực cụ thể trong cơ thể. Bức xạ làm thay đổi cấu trúc DNA của khối u, khiến các tế bào chết thay vì nhân lên và có thể lan rộng. Bức xạ có thể được sử dụng như phương pháp chính để điều trị và tiêu diệt khối u, nhưng nó cũng có thể được sử dụng để thu nhỏ khối u trước khi phẫu thuật; dùng để tiêu diệt tế bào ung thư còn lại sau khi phẫu thuật. Xạ trị cũng là một phần của phương pháp điều trị kết hợp với hóa trị liệu.
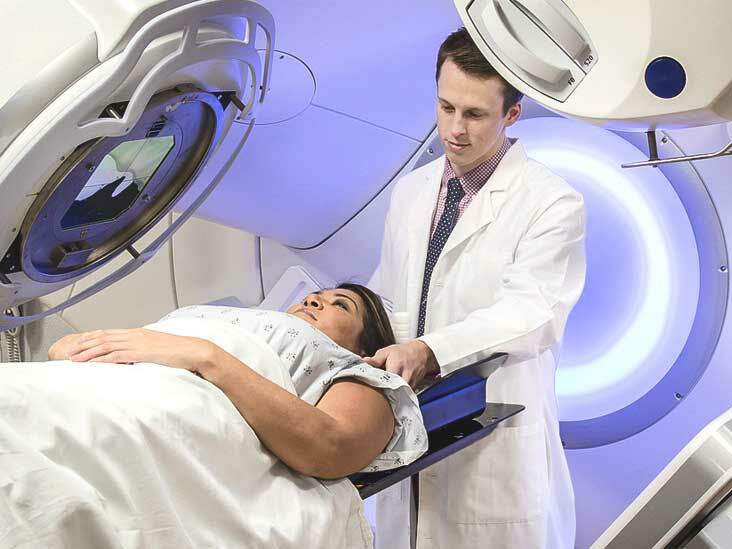
Bệnh nhân ung thư chuẩn bị xạ trị. Ảnh: Healthline.
Có ba loại xạ trị được sử dụng để điều trị ung thư. Một là bức xạ chùm ngoài: phương pháp này sử dụng chùm tia phóng xạ từ một máy tập trung trực tiếp vào vị trí khối u của bệnh nhân. Hai là bức xạ bên trong còn gọi là phương pháp trị liệu bằng phương pháp brachytherther. Phương pháp này sử dụng bức xạ (có thể là chất lỏng hoặc chất rắn) đặt bên trong cơ thể gần nơi có khối u. Ba là bức xạ hệ thống: liên quan đến bức xạ ở dạng viên thuốc hoặc dạng lỏng mà lấy bằng miệng hoặc tiêm vào tĩnh mạch.
Vì xạ trị tập trung vào một vùng trên cơ thể nên bệnh nhân có thể gặp ít tác dụng phụ hơn so với hóa trị. Tuy nhiên, phương pháp này vẫn có thể ảnh hưởng đến các tế bào khỏe mạnh trong cơ thể, gây vấn đề về tiêu hóa như buồn nôn, nôn, co thắt dạ dày, tiêu chảy; thay đổi da; rụng tóc; mệt mỏi; rối loạn chức năng tình dục…
Hóa trị và xạ trị có thể sử dụng cùng nhau?
Hóa trị và xạ trị đôi khi được sử dụng cùng nhau để điều trị một số loại ung thư. Phương pháp này được gọi là điều trị đồng thời, được khuyến nghị nếu ung thư không thể được loại bỏ bằng phẫu thuật; có khả năng lây lan sang các khu vực khác trên cơ thể…
Cách đối phó với tác dụng phụ của hóa trị và xạ trị
Bệnh nhân thực hiện hóa trị và xạ trị đều có khả năng cao gặp phải một số tác dụng phụ, đặc biệt là buồn nôn. Để đối phó với tình trạng này, bệnh nhân nên hỏi bác sĩ về các loại thuốc có thể dùng để điều trị buồn nôn; đặt một miếng cồn lên sống mũi nếu bị buồn nôn; hoặc sử dụng trà gừng để giảm buồn nôn.
Ngoài ra, bệnh nhân nên chia nhỏ bữa ăn, ăn thực phẩm có nhiều chất dinh dưỡng và protein.
Thứ trưởng Bộ Y tế: "Tỷ lệ phát hiện sớm ung thư tăng ngoạn mục"
GS.TS Trần Văn Thuấn, Thứ trưởng Bộ Y tế cho biết tỷ phát hiện sớm ung thư tại nước ta tăng lên 50% so với ngày trước chỉ 20-25%. Đây là con số rất ngoạn mục.
Với bệnh ung thư, phát hiện càng sớm thì tỷ lệ chữa khỏi càng cao, chi phí thấp. Ngược lại phát hiện muộn, việc điều trị gặp nhiều khó khăn, chi phí lớn.
Cùng với sự tiến bộ của khoa học trong chẩn đoán, điều trị phối hợp điều trị đa mô thức (xạ trị, hoá trị, phẫu trị và điều trị đích) đã khiến nhiều trường hợp người bệnh có thể tử vong gần, nhiều trường hợp tiên lượng chắc chắn tử vong nhưng vẫn được cứu sống và trở về với cuộc sống.
Bên cạnh đó, theo thống kê nhờ tăng cường tuyên truyền phòng chống ung thư mà từng bước tỷ lệ phát hiện sớm ung thư đã được nâng lên tại Bệnh viện K cũng như tại các cơ sở ung thư khác.
GS.TS Trần Văn Thuấn, Thứ trưởng Bộ Y tế.
GS.TS Trần Văn Thuấn, Thứ trưởng Bộ Y tế cho biết hiện chưa có thống kê tổng thể về tỷ lệ phát hiện sớm cho các loại ung thư nói chung. Tùy thuộc từng loại bệnh ung thư mà có tỷ lệ phát hiện sớm khác nhau. Chẳng hạn, đa số người bệnh ung thư phổi thường phát hiện muộn. Tuy nhiên, nhìn chung tỷ lệ này tăng lên 50% so với ngày trước chỉ 20-25%.
"Đây là con số rất ngoạn mục nhờ tuyên truyền phòng bệnh và ý thức của người dân từng bước đã nâng cao lên", Thứ trưởng Thuấn nhấn mạnh.
Lấy ví dụ với bệnh lý ung thư dạ dày, theo Thứ trưởng Thuấn 5 năm trở về trước, số bệnh nhân ung thư dạ dày đến bệnh viện ở giai đoạn sớm (chỉ cần mổ cắt hớt niêm mạc dạ dày) chỉ khoảng 2-3 trường hợp mỗi năm. Tuy nhiên, hiện nay con số này đã tăng lên hàng trăm ca.
Điều này cho thấy người dân ý thức tốt hơn. Họ đi khám bệnh ngay cả khi không có triệu chứng. Qua đó chúng tôi kiểm tra và soi dạ dày, phát hiện sớm tổn thương ung thư. Việc điều trị rất đơn giản, chỉ cắt hớt niêm mạc, không phải mổ mở, mổ nội soi, bệnh sẽ được chưa khỏi, GS Thuấn cho biết.
Theo chuyên gia, tỷ lệ chữa khỏi ung thư cao hay thấp tùy thuộc vào việc bệnh được phát hiện ở gia đoạn sớm hay muộn là chính. Thứ hai, khả năng sống thêm cũng phụ thuộc vào nhiều yếu tố khác như giai đoạn bệnh, thể mô hợp, sự đáp ứng trong điều trị...
Phát hiện ung thư dạ dày ở giai đoạn sớm, bệnh nhân chỉ cần cắt hớt niêm mạc.
Phát hiện càng sớm ung thư thì việc điều trị càng đơn giản, nếu phát hiện bệnh muộn thì phải phối hợp nhiều mô thức. Chẳng hạn, với ung thư cổ tử cung, nếu phát hiện bệnh ở giai đoạn sớm thì bệnh nhân chỉ cần được khoét chóp là khỏi, chi phí điều trị đơn giản, rẻ tiền. Nếu phát hiện ở giai đoạn muộn hơn, bệnh nhân vừa phải phẫu thuật vừa phải xạ trị, chi phí tốn kém, điều trị phức tạp hơn.
Khi đó, khả năng sống thêm của bệnh nhân cũng giảm xuống. Khi phát hiện bệnh giai đoạn 2-3, ước tính tỷ lệ sống thêm sau 5 năm của người bệnh là 60%. Thậm chí nếu muộn hơn, khi ung thư đã di căn rồi, biện pháp cuối cùng là dùng thuốc, không xạ trị, không mổ xẻ được, phối hợp nhiều thuốc thì tỷ lệ sống thêm sau 5 năm dưới 50%.
Thứ trưởng Thuấn cho rằng để nâng tỷ lệ phát hiện bệnh sớm, nâng tỷ lệ chữa thành công bệnh ung thư trong thời gian tới thì bảo hiểm y tế cần vào cuộc, có thể chi trả chi phí sàng lọc một số bệnh ung thư thường gặp.
Ở nước ta hiện nay, việc sàng lọc, phát hiện sớm ung thư chưa được bảo hiểm y tế chi trả. Vì thế, sẽ rất khó cho người dân, đặc biệt là người nghèo, người ở vùng sâu vùng xa được sàng lọc phát hiện sớm ung thư.
Bộ Y tế đang cùng các ban ngành sửa đổi luật Khám chữa bệnh, trong đó dự kiến đưa kiến nghị này vào trong luật mới.
Giải pháp nào cho những bệnh nhân ung thư có nhu cầu sinh con?  Song song với việc tiêu diệt khối u, bảo toàn khả năng thụ thai ở bệnh nhân ung thư cũng là một trong những nhiệm vụ được đặt ra, trong cuộc chiến chống lại căn bệnh nan y này. Nhiều người không may mắc ung thư khi còn trẻ tuổi và vẫn đang có nhu cầu sinh con. Trong khi đó, các phương...
Song song với việc tiêu diệt khối u, bảo toàn khả năng thụ thai ở bệnh nhân ung thư cũng là một trong những nhiệm vụ được đặt ra, trong cuộc chiến chống lại căn bệnh nan y này. Nhiều người không may mắc ung thư khi còn trẻ tuổi và vẫn đang có nhu cầu sinh con. Trong khi đó, các phương...
 Khởi tố TikToker Nam 'Birthday'02:13
Khởi tố TikToker Nam 'Birthday'02:13 Ông Trump dọa trừng phạt Nga nếu ông Putin từ chối đàm phán chấm dứt chiến sự Ukraine09:59
Ông Trump dọa trừng phạt Nga nếu ông Putin từ chối đàm phán chấm dứt chiến sự Ukraine09:59 Tình báo Israel cài thuốc nổ trong máy ly tâm hạt nhân Iran09:17
Tình báo Israel cài thuốc nổ trong máy ly tâm hạt nhân Iran09:17 Trung Quốc, Đức phản ứng sau khi ông Trump ký sắc lệnh rút khỏi WHO01:49
Trung Quốc, Đức phản ứng sau khi ông Trump ký sắc lệnh rút khỏi WHO01:49 Xác minh người mặc đồ GrabBike chỉnh tín hiệu đèn giao thông ở TPHCM12:11
Xác minh người mặc đồ GrabBike chỉnh tín hiệu đèn giao thông ở TPHCM12:11 3 người đánh shipper ở Đà Nẵng tử vong bị khởi tố tội 'cố ý gây thương tích'03:01
3 người đánh shipper ở Đà Nẵng tử vong bị khởi tố tội 'cố ý gây thương tích'03:01 Củng cố hồ sơ để xử lý TikToker có nồng độ cồn, livestream khi bị cảnh sát giao thông kiểm tra01:03
Củng cố hồ sơ để xử lý TikToker có nồng độ cồn, livestream khi bị cảnh sát giao thông kiểm tra01:03 Căn cứ hải quân ngầm ở độ sâu 500 m của Iran08:37
Căn cứ hải quân ngầm ở độ sâu 500 m của Iran08:37 Ông Trump và ông Biden đều nhận công về thỏa thuận ngừng bắn ở Gaza09:00
Ông Trump và ông Biden đều nhận công về thỏa thuận ngừng bắn ở Gaza09:00 Hàng loạt diễn biến trước lễ nhậm chức của ông Trump09:58
Hàng loạt diễn biến trước lễ nhậm chức của ông Trump09:58 Phe ông Yoon cáo buộc lãnh đạo cơ quan điều tra 'vi phạm bí mật quân sự'09:51
Phe ông Yoon cáo buộc lãnh đạo cơ quan điều tra 'vi phạm bí mật quân sự'09:51Tiêu điểm
Tin đang nóng
Tin mới nhất

Tử vong sau uống mật cá trắm chữa viêm phổi

Cần làm gì để tránh tăng cân trong kỳ nghỉ lễ Tết ?
Chăm sóc ăn uống khi trẻ bị tiêu chảy cấp do Rotavirus

Vì sao mùa lạnh dễ xảy ra đột quỵ?

Xác định tình trạng thừa cân, béo phì để tập trung vào đối tượng cần hỗ trợ nhất
Nguy cơ dịch cúm bùng phát dịp Tết, phòng chống thế nào?

Lợi ích sức khỏe của trà bạc hà không phải ai cũng biết

Thói quen nhỏ làm khuôn mặt bất đối xứng

Đi bộ buổi sáng hay buổi tối tốt hơn?

Chuyên gia chia sẻ bí quyết ăn uống dịp Tết để có sức khỏe tốt
Gia tăng tai nạn lao động dịp cận Tết
Bệnh nhân nhồi máu cơ tim cấp được cứu sống với viện phí 0 đồng
Có thể bạn quan tâm

Sao Việt 24/1: Vợ Hồ Quang Hiếu sinh con trai đầu lòng
Sao việt
13:33:55 24/01/2025
Israel khởi động chiến dịch lớn tại Bờ Tây
Thế giới
13:32:11 24/01/2025
28 nghìn người sững sờ trước món quà một cô bé nhận được từ người bạn thân cùng bàn trong ngày sinh nhật, biết chuyện phía sau ai cũng rưng rưng
Netizen
13:31:30 24/01/2025
Yoo Yeon-seok: Từ diễn viên sân khấu đến ngôi sao triệu đô
Sao châu á
13:30:22 24/01/2025
Cà Mau: Lãnh án tù vì bắt cá bằng xung điện
Pháp luật
13:17:45 24/01/2025
Xót xa bé gái vài ngày tuổi bị bỏ rơi trước nhà dân những ngày giáp tết
Tin nổi bật
13:13:06 24/01/2025
Tử vi tuổi Sửu 2025: Hứa hẹn nhiều đột phá, hạnh phúc ngập tràn
Trắc nghiệm
12:36:25 24/01/2025
Không khí xuân ngập tràn với những bộ cánh đa sắc màu
Thời trang
12:09:04 24/01/2025
Doãn Hải My - vợ Văn Hậu bất ngờ can thiệp thẩm mỹ, nhan sắc thay đổi thế nào ngày giáp Tết?
Sao thể thao
11:53:40 24/01/2025
NPH ban lệnh cấm 100 năm, game thủ hoan hỉ, mừng rỡ trước quyết định nghiêm khắc
Mọt game
11:13:39 24/01/2025
 Chuyên gia: ‘Nghiện game online tác hại như nghiện ma túy’
Chuyên gia: ‘Nghiện game online tác hại như nghiện ma túy’ Bé gái chào đời nằm nguyên trong túi ối
Bé gái chào đời nằm nguyên trong túi ối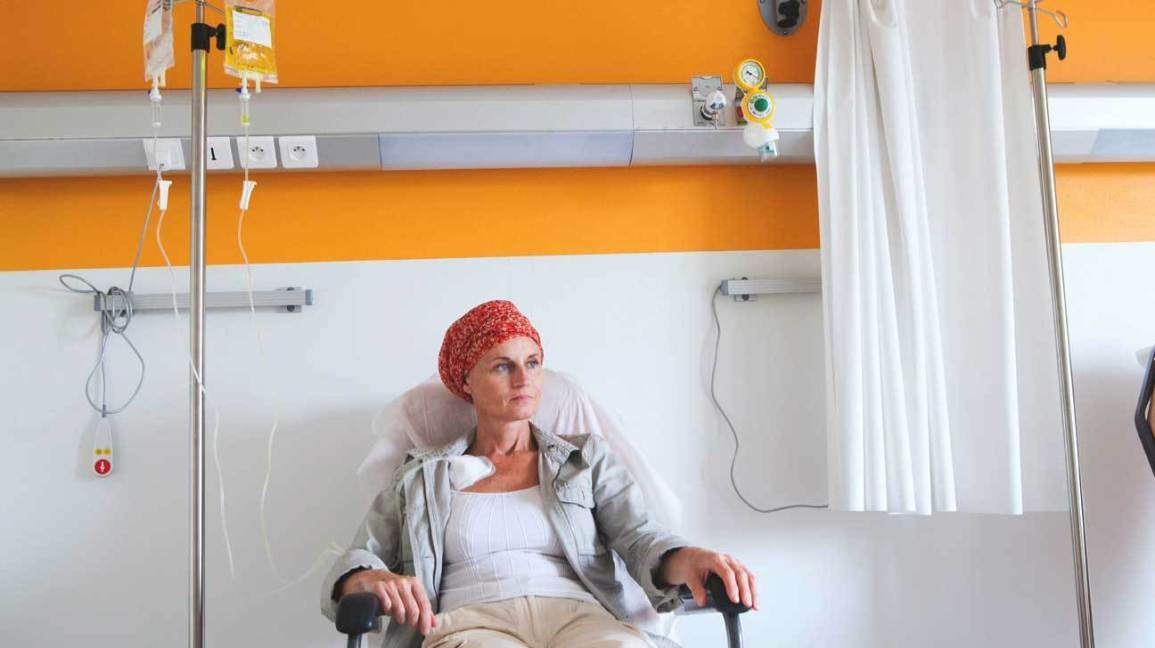

 Bài tập thể dục cho bệnh nhân ung thư
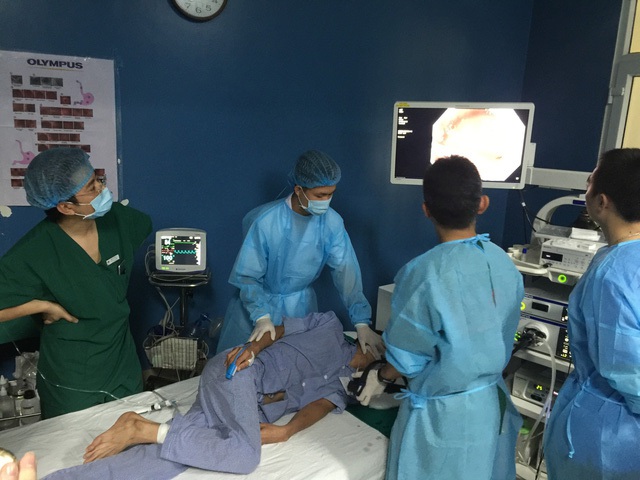
Bài tập thể dục cho bệnh nhân ung thư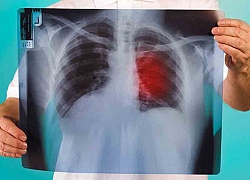 Phương pháp đột phá đưa phổi ra khỏi cơ thể để 'làm sạch' ung thư
Phương pháp đột phá đưa phổi ra khỏi cơ thể để 'làm sạch' ung thư Cô gái ung thư máu: 'Chỉ có một con đường là chiến đấu'
Cô gái ung thư máu: 'Chỉ có một con đường là chiến đấu' Làm gì khi trong nhà có 2 người mắc loại ung thư gặp nhiều nhất ở hai giới?
Làm gì khi trong nhà có 2 người mắc loại ung thư gặp nhiều nhất ở hai giới? Con trai liên tục than đau chân nhưng mẹ vẫn làm ngơ, đi viện khám mới "tá hỏa" phát hiện con mắc loại ung thư ác tính này
Con trai liên tục than đau chân nhưng mẹ vẫn làm ngơ, đi viện khám mới "tá hỏa" phát hiện con mắc loại ung thư ác tính này Lợi ích của yoga với bệnh nhân ung thư
Lợi ích của yoga với bệnh nhân ung thư Bé gái 19 tháng tuổi tử vong do bệnh sởi ở Đồng Nai
Bé gái 19 tháng tuổi tử vong do bệnh sởi ở Đồng Nai Uống dung dịch màu hồng nhặt được ở cổng trường, nhiều trẻ nhập viện nguy kịch
Uống dung dịch màu hồng nhặt được ở cổng trường, nhiều trẻ nhập viện nguy kịch 4 loại rau 'bán đầy chợ', tốt cho tim mạch
4 loại rau 'bán đầy chợ', tốt cho tim mạch Bắp cải 'đại kỵ' với 4 nhóm người này
Bắp cải 'đại kỵ' với 4 nhóm người này 'Kẻ thù' của người bệnh tiểu đường trong ngày Tết
'Kẻ thù' của người bệnh tiểu đường trong ngày Tết Bổ sung vitamin và khoáng chất giúp ngăn ngừa tóc bạc sớm
Bổ sung vitamin và khoáng chất giúp ngăn ngừa tóc bạc sớm Những lợi ích, hạn chế và lưu ý nếu ăn toàn đồ luộc
Những lợi ích, hạn chế và lưu ý nếu ăn toàn đồ luộc 8 phương pháp đơn giản giúp kéo dài tuổi thọ
8 phương pháp đơn giản giúp kéo dài tuổi thọ Hoa hậu Tiểu Vy bị co giật bất tỉnh, tình trạng hiện tại ra sao?
Hoa hậu Tiểu Vy bị co giật bất tỉnh, tình trạng hiện tại ra sao? Dựng cây nêu đón Tết, nhiều người bị điện giật nằm la liệt
Dựng cây nêu đón Tết, nhiều người bị điện giật nằm la liệt Vừa nhận thưởng Tết, con dâu chưa kịp vui đã choáng với yêu cầu của mẹ chồng
Vừa nhận thưởng Tết, con dâu chưa kịp vui đã choáng với yêu cầu của mẹ chồng Không phải Trấn Thành - Hà Hồ, đây mới là người đứng sau tiết mục gây bão mạng của Minh Hằng
Không phải Trấn Thành - Hà Hồ, đây mới là người đứng sau tiết mục gây bão mạng của Minh Hằng
 Dân tình "kêu trời" vì đặt mua lightstick của Jack gần nửa năm không thấy tăm hơi, thêm phẫn nộ vì 1 động thái
Dân tình "kêu trời" vì đặt mua lightstick của Jack gần nửa năm không thấy tăm hơi, thêm phẫn nộ vì 1 động thái
 Nữ khách hàng trong vụ "shipper bị đánh tử vong" kể cụ thể sự việc, bày tỏ rất hối hận
Nữ khách hàng trong vụ "shipper bị đánh tử vong" kể cụ thể sự việc, bày tỏ rất hối hận Giảm 9kg, "cơ trưởng đẹp trai nhất Việt Nam" flex thứ ai cũng choáng trong đám cưới với "phú bà" U30
Giảm 9kg, "cơ trưởng đẹp trai nhất Việt Nam" flex thứ ai cũng choáng trong đám cưới với "phú bà" U30 Chồng kiếm tiền tỷ, vợ Quang Hải đắn đo không dám mua túi Hermes 600 triệu, tiết lộ số tiền trong tài khoản cuối năm
Chồng kiếm tiền tỷ, vợ Quang Hải đắn đo không dám mua túi Hermes 600 triệu, tiết lộ số tiền trong tài khoản cuối năm Gia thế gây choáng của chồng nữ tỷ phú Madam Pang
Gia thế gây choáng của chồng nữ tỷ phú Madam Pang Nữ diễn viên Việt từng được khen đẹp đúng chuẩn khuôn vàng thước ngọc, giờ U60 nhan sắc thế nào?
Nữ diễn viên Việt từng được khen đẹp đúng chuẩn khuôn vàng thước ngọc, giờ U60 nhan sắc thế nào? Choáng ngợp trước thông tin của "Tiểu Công chúa Nhà Trắng" 13 tuổi: Không chỉ có ông ngoại là Tổng thống, ông nội là tỷ phú
Choáng ngợp trước thông tin của "Tiểu Công chúa Nhà Trắng" 13 tuổi: Không chỉ có ông ngoại là Tổng thống, ông nội là tỷ phú "Bà trùm" từng 9 lần cưới Thanh Bạch: Vừa ăn xong, gọi nhân viên xếp hàng phát tiền
"Bà trùm" từng 9 lần cưới Thanh Bạch: Vừa ăn xong, gọi nhân viên xếp hàng phát tiền Bảo Thanh khoe sổ đỏ, NSND Hồng Vân trẻ đẹp không ngờ
Bảo Thanh khoe sổ đỏ, NSND Hồng Vân trẻ đẹp không ngờ
 Ngày mẹ chồng nhập viện, em dâu vẫn bận rộn đi du lịch nhưng chỉ một câu nói của cậu con trai 16 tuổi, em ấy liền tỉnh ngộ
Ngày mẹ chồng nhập viện, em dâu vẫn bận rộn đi du lịch nhưng chỉ một câu nói của cậu con trai 16 tuổi, em ấy liền tỉnh ngộ