12 triệu người Việt Nam mang gien bệnh thalassemia
Theo Viện Huyết học – Truyền máu T.Ư, Việt Nam hiện có khoảng 12 triệu người mang gien bệnh thalassemia (tan máu bẩm sinh), hơn 20.000 người bệnh mức độ nặng cần phải điều trị suốt đời.
Thalassemia là bệnh di truyền, gây thiếu máu và ứ sắt trong cơ thể – ẢNH MINH HỌA: SHUTTERSTOCK
Một bệnh nhân thalassemia nặng trong 21 năm đầu cần truyền khoảng 470.000 đơn vị máu để duy trì sự sống. Mỗi năm, cả nước cần 2.000 tỉ đồng cho tất cả bệnh nhân thalassemia có thể được điều trị tối thiểu, và cần khoảng 500.000 đơn vị máu an toàn để truyền máu cho người bệnh.
Thalassemia là bệnh di truyền, gây thiếu máu và ứ sắt trong cơ thể. Người bệnh mức độ nặng nếu không được xử lý kịp thời sẽ gây ra các biến chứng nặng như: biến dạng xương mặt, xương giòn, suy tuyến nội tiết, dậy thì muộn hoặc không dậy thì; suy gan, xơ gan, suy tim, thậm chí nguy cơ tử vong.
Người bệnh cần phải định kỳ được truyền máu, thải sắt và điều trị biến chứng. Thalassemia khiến người bệnh suy giảm sức khỏe, ảnh hưởng nhiều đến hình thức, vóc dáng. Viện Huyết học – Truyền máu T.Ư đã ứng dụng kỹ thuật mới nhất trong chẩn đoán, sàng lọc người mang gien bệnh thalassemia, tư vấn tiền hôn nhân, tư vấn trước sinh, sàng lọc trước sinh giúp các cặp vợ chồng sinh con khỏe mạnh, không mang gien bệnh.
Video đang HOT
Hưởng ứng Ngày thalassemia thế giới (8.5), Viện Huyết học – Truyền máu T.Ư đã tổ chức chương trình Thalassemia Day chủ đề “Vẻ đẹp từ trái tim”, với các hoạt động: trang điểm, chụp hình lưu giữ khoảnh khắc đẹp cho người bệnh; trao quà cho những người bệnh có nghị lực trong cuộc sống, học tập…
Cần thực hiện tầm soát, điều trị sớm bệnh tật trước sinh và sơ sinh
Chủ đề của Ngày Thalassemia Thế giới (8/5/2020) năm nay là "Cha mẹ hãy thực hiện tầm soát, chẩn đoán và điều trị sớm bệnh tật trước sinh và sơ sinh vì hạnh phúc gia đình, vì tương lai nòi giống".
Bệnh Thalassemia hay còn gọi là bệnh tan máu bẩm sinh (TMBS) là do tan máu di truyền. Bệnh có hai biểu hiện nổi bật là thiếu máu và ứ sắt trong cơ thể, nên bệnh nhân phải điều trị suốt đời, nếu không được điều trị thường xuyên, đầy đủ, sẽ có nhiều biến chứng làm bệnh nhân chậm phát triển thể trạng, giảm sức học tập, lao động.
Việt Nam hiện có khoảng 13 triệu người, tương đương 13% dân số, mang gene bệnh Thalassemia. Ảnh: Trương Hằng
Theo TS Bạch Quốc Khánh, Viện trưởng Viện Huyết học và Truyền máu Trung ương, Việt Nam hiện có khoảng 13 triệu người, tương đương 13% dân số, mang gene bệnh TMBS.
Trong đó, tỷ lệ người dân đồng bào dân tộc miền núi chiếm tỷ lệ khá cao, từ 20- 40%. Mỗi năm có khoảng hơn 8.000 trẻ em sinh ra bị bệnh TMBS, trong đó khoảng hơn 2.000 trẻ bị bệnh nặng.
Tỷ lệ người dân mang gene bệnh TMBS ở vùng miền núi, đặc biệt là ở các đồng bào dân tộc thiểu số cao, một trong những nguyên nhân chính là do kết hôn cận huyết.
Theo báo cáo của ngành Y tế, hiện Việt Nam đã có những nỗ lực lớn song việc điều trị mới chỉ giúp cải thiện tốt cuộc sống của người bệnh chứ không thể chữa khỏi bệnh.
Chất lượng sống của các bệnh nhân bị TMBS rất thấp, số tử vong lớn. Qua báo cáo, từ năm 2001 đến nay, có tới 20% bệnh nhân chết ở lứa tuổi từ 6 - 7, nhiều em tử vong ở độ tuổi 16- 17, hầu hết các bệnh nhân mắc bệnh nặng không có cơ hội xây dựng gia đình.
Hiện nay, số lượng bệnh nhân TMBS đã làm các bệnh viện quá tải, tạo áp lực nặng nề lên ngân hàng máu cũng như gánh nặng về chi phí xã hội.
Kinh nghiệm của thế giới cho thấy, có thể phòng bệnh hiệu quả tới 90-95% bằng các biện pháp như tư vấn và khám sức khỏe trước hôn nhân để xác định xem cá nhân có mang gene bệnh hay không, từ đó giúp cho họ có sự lựa chọn đúng đắn về hôn nhân cũng như quyết định mang thai và sinh đẻ nhằm sinh ra những đứa con không mắc bệnh TMBS.
TS. Nguyễn Thị Thu Hà, Giám đốc Trung tâm Thalassemia, Viện Huyết học, Truyền máu Trung ương cho biết, hiện nay, các cặp vợ chồng mang gen Thalassemia có thể thụ tinh trong ống nghiệm và chẩn đoán Thalassemia trước chuyển phôi, đồng thời còn có thể lựa chọn phôi phù hợp HLA với anh/chị bị bệnh, để sau khi em bé ra đời sẽ có kế hoạch lưu trữ máu dây rốn phục vụ ghép tế bào gốc cho anh/chị.
Theo chuyên gia này, chẩn đoán trước chuyển phôi là một kỹ thuật chuyên sâu và được thực hiện tại các bệnh viện lớn. Phương pháp này thực sự đã giải tỏa nhiều gánh nặng tâm lý, sức khỏe và đem đến niềm hy vọng cho các cặp vợ chồng mang gen bệnh di truyền, trong đó có Thalassemia.
"Trước khi mang thai, các cặp vợ chồng mang gen Thalassemia cần gặp bác sỹ chuyên khoa để được tư vấn lựa chọn phương pháp chẩn đoán trước sinh phù hợp", bác sỹ Hà nêu.
Ở khía cạnh khác, TS. Bạch Quốc Khánh, Viện trưởng Viện Huyết học, Truyền máu Trung ương, để giảm số lượng người mang gen bệnh, các cơ sở y tế triển khai sàng lọc trước sinh/sơ sinh và sàng lọc trước hôn nhân. Đồng thời, tuyên truyền, giáo dục sớm cho người dân về nguy cơ của việc kết hôn cận huyết thống, nâng cao chất lượng dân số tại các vùng miền núi ở đồng bào dân tộc.
"Chúng ta cần chương trình tổng thể mang tầm quốc gia về tan máu bẩm sinh do Chính phủ đầu tư, xây dựng và triển khai thực hiện, trong đó có sự phối hợp của nhiều ngành chứ không chỉ riêng ngành Y tế", TS. Bạch Quốc Khánh nói.
Ám ảnh căn bệnh nguy hiểm ẩn nấp trong 13 triệu người Việt  Từ năm 2001 đến nay, có tới 20% bệnh nhân tan máu bẩm sinh qua đời ở lứa tuổi từ 6-7, nhiều trường hợp ở độ tuổi 16-17. Hầu hết các bệnh nhân mắc bệnh nặng không có cơ hội xây dựng gia đình. "Tan máu bẩm sinh - từng tiếng, từng chữ cứ như búa giáng thẳng vào đầu làm tôi choáng...
Từ năm 2001 đến nay, có tới 20% bệnh nhân tan máu bẩm sinh qua đời ở lứa tuổi từ 6-7, nhiều trường hợp ở độ tuổi 16-17. Hầu hết các bệnh nhân mắc bệnh nặng không có cơ hội xây dựng gia đình. "Tan máu bẩm sinh - từng tiếng, từng chữ cứ như búa giáng thẳng vào đầu làm tôi choáng...
 Sự thật ngỡ ngàng người đàn ông chui qua cửa kính taxi kêu cứu trên cao tốc00:46
Sự thật ngỡ ngàng người đàn ông chui qua cửa kính taxi kêu cứu trên cao tốc00:46 Quán bún Hà Nội xin lỗi vụ bán 1,2 triệu đồng 3 bát bún riêu ngày Tết, nói chỉ là 'hiểu lầm'09:39
Quán bún Hà Nội xin lỗi vụ bán 1,2 triệu đồng 3 bát bún riêu ngày Tết, nói chỉ là 'hiểu lầm'09:39 Ý tưởng gây sốc của Tổng thống Trump về Dải Gaza08:59
Ý tưởng gây sốc của Tổng thống Trump về Dải Gaza08:59 Tiết lộ về nữ doanh nhân ở Hải Dương nhảy xuống hồ cứu 3 cháu bé02:38
Tiết lộ về nữ doanh nhân ở Hải Dương nhảy xuống hồ cứu 3 cháu bé02:38 Công an bắt giữ một số đối tượng đánh người, cướp giật tài sản ở chùa Kim Tiên01:18
Công an bắt giữ một số đối tượng đánh người, cướp giật tài sản ở chùa Kim Tiên01:18 Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31
Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31 Iran công bố tên lửa đạn đạo mới nhất08:23
Iran công bố tên lửa đạn đạo mới nhất08:23 Ông Trump cấm người chuyển giới tham gia các môn thể thao dành cho nữ08:45
Ông Trump cấm người chuyển giới tham gia các môn thể thao dành cho nữ08:45 Nga sắp cho chạy thử 'chiến hạm mạnh nhất thế giới' sau cuộc đại tu?10:04
Nga sắp cho chạy thử 'chiến hạm mạnh nhất thế giới' sau cuộc đại tu?10:04 Máy bay rơi gần trung tâm thương mại ở Mỹ, nhiều người thương vong03:42
Máy bay rơi gần trung tâm thương mại ở Mỹ, nhiều người thương vong03:42 Triều Tiên lần đầu chỉ trích chính quyền Tổng thống Trump08:06
Triều Tiên lần đầu chỉ trích chính quyền Tổng thống Trump08:06Tiêu điểm
Tin đang nóng
Tin mới nhất

6 yếu tố rủi ro có thể gây tăng huyết áp

Bấm huyệt nào giúp giảm đau nửa đầu?
Các dấu hiệu cảnh báo trẻ mắc cúm cần nhập viện khẩn cấp
Ho khan, nuốt nghẹn, phát hiện ung thư hiếm gặp

Nhiễm cúm A nguy hiểm thế nào?

Bác sĩ khuyến cáo 5 trường hợp cần đi viện khi bị cúm để tránh biến chứng nặng

Cách phòng bệnh đau xương khớp mùa Xuân
Những trường hợp nào bị cúm cần đến ngay bệnh viện?
Gia tăng các ca mắc cúm diễn biến nặng
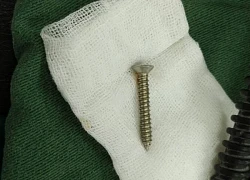
Gắp thành công đinh vít dài 5cm trong dạ dày bệnh nhi 15 tháng tuổi

Cẩn trọng khi cho trẻ ăn hoa quả gọt sẵn

4 nguy hiểm tiềm ẩn từ thịt gà nên biết để tránh
Có thể bạn quan tâm

NewJeans thông báo đổi tên sau tranh chấp với ADOR
Nhạc quốc tế
23:44:10 07/02/2025
Tiểu Vy - hoa hậu có danh sách người yêu tin đồn toàn mỹ nam
Sao việt
23:38:01 07/02/2025
Mỹ nhân U50 vẫn cả gan đóng thiếu nữ nhí nhảnh, gọi bạn diễn cùng lứa là bố không hề ngại ngùng
Phim châu á
23:23:32 07/02/2025
Sự thật ngỡ ngàng đằng sau giọt nước mắt của Song Joong Ki
Hậu trường phim
23:20:54 07/02/2025
Vợ chồng ca sĩ nổi tiếng lộ diện sau khi gây bão vì trang phục khoả thân
Sao âu mỹ
23:09:21 07/02/2025
Bắt khẩn cấp 5 thanh niên mang theo hung khí, náo loạn ở Hà Nội
Pháp luật
23:07:28 07/02/2025
Nữ dancer vạn người mê đăng hình hờ hững, khoe hình ảnh nóng bỏng hút hồn fan nam
Netizen
23:04:08 07/02/2025
Video Karina (aespa) đụng chạm vòng 1 của đồng nghiệp khiến dân mạng chỉ trích
Sao châu á
22:55:37 07/02/2025
Kỹ sư mang tráp đi hẹn hò, chinh phục được nữ điều dưỡng xinh như hoa hậu
Tv show
22:49:09 07/02/2025
Gumayusi ngậm ngùi chia sẻ sự thật đắng lòng, fan cũng không khỏi bất an
Mọt game
22:40:53 07/02/2025
 Người đàn ông khỏe mạnh đột ngột ngã bệnh khiến tay chân đen sì, bác sĩ kiểm tra mới biết nguyên nhân bắt nguồn từ con trai của anh
Người đàn ông khỏe mạnh đột ngột ngã bệnh khiến tay chân đen sì, bác sĩ kiểm tra mới biết nguyên nhân bắt nguồn từ con trai của anh Tập thể dục vào buổi nào trong ngày là tốt nhất?
Tập thể dục vào buổi nào trong ngày là tốt nhất?

 Tôn vinh những người hiến máu thuộc nhóm máu hiếm
Tôn vinh những người hiến máu thuộc nhóm máu hiếm Những người mẹ phập phồng lo sợ con thiếu máu truyền cả đời
Những người mẹ phập phồng lo sợ con thiếu máu truyền cả đời Bubble Boy: Câu chuyện bi thương về cậu bé sống cả cuộc đời trong bong bóng vì một căn bệnh hiếm gặp
Bubble Boy: Câu chuyện bi thương về cậu bé sống cả cuộc đời trong bong bóng vì một căn bệnh hiếm gặp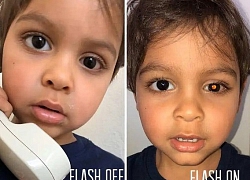 Chụp hình thấy mắt con như có một viên bi nhưng vẫn chủ quan không cho đi khám, bà mẹ chết lặng nghe bệnh viện yêu cầu đưa con đến hóa trị gấp
Chụp hình thấy mắt con như có một viên bi nhưng vẫn chủ quan không cho đi khám, bà mẹ chết lặng nghe bệnh viện yêu cầu đưa con đến hóa trị gấp Trẻ sốt cao do mò đốt dễ nguy hiểm đến tính mạng
Trẻ sốt cao do mò đốt dễ nguy hiểm đến tính mạng Con chảy nước mũi rồi lâm vào nguy hiểm, mẹ hối hận vì để người lạ hôn con
Con chảy nước mũi rồi lâm vào nguy hiểm, mẹ hối hận vì để người lạ hôn con Cúm mùa diễn biến bất thường tại nhiều quốc gia: Chuyên gia khuyến cáo
Cúm mùa diễn biến bất thường tại nhiều quốc gia: Chuyên gia khuyến cáo
 Viêm tắc tĩnh mạch chân có nguy hiểm không?
Viêm tắc tĩnh mạch chân có nguy hiểm không? Mệt mỏi, tim đập nhanh vì sử dụng kẹo giảm cân cấp tốc
Mệt mỏi, tim đập nhanh vì sử dụng kẹo giảm cân cấp tốc Rét đậm, rét hại: Người phải làm việc ngoài trời cần lưu ý gì?
Rét đậm, rét hại: Người phải làm việc ngoài trời cần lưu ý gì? Phòng ngừa các biến chứng nguy hiểm của cúm mùa bằng vắc-xin
Phòng ngừa các biến chứng nguy hiểm của cúm mùa bằng vắc-xin Sau khung giờ này, tốt nhất không nên tắm
Sau khung giờ này, tốt nhất không nên tắm Ba trẻ trong gia đình ở Hà Nội cùng mắc cúm A, trong đó có 2 trẻ viêm phổi
Ba trẻ trong gia đình ở Hà Nội cùng mắc cúm A, trong đó có 2 trẻ viêm phổi Bức ảnh làm lộ chuyện 2 con Từ Hy Viên bị bỏ bê nghiêm trọng sau khi đột ngột mất mẹ
Bức ảnh làm lộ chuyện 2 con Từ Hy Viên bị bỏ bê nghiêm trọng sau khi đột ngột mất mẹ Bị truy đuổi, tên trộm bơi qua sông nhưng không thoát nên dùng dao tự sát
Bị truy đuổi, tên trộm bơi qua sông nhưng không thoát nên dùng dao tự sát Mừng thọ bố xong, con trai đưa yêu cầu khiến cả nhà sững sờ
Mừng thọ bố xong, con trai đưa yêu cầu khiến cả nhà sững sờ
 Điều tra vụ nổ súng tại huyện Châu Thành, tỉnh Bến Tre
Điều tra vụ nổ súng tại huyện Châu Thành, tỉnh Bến Tre
 Nam diễn viên mẫu mực số 1 showbiz bất ngờ dính tin ngoại tình với mỹ nhân kém 17 tuổi, đàng gái liên tục dính phốt người thứ 3
Nam diễn viên mẫu mực số 1 showbiz bất ngờ dính tin ngoại tình với mỹ nhân kém 17 tuổi, đàng gái liên tục dính phốt người thứ 3 HOT: Vũ Cát Tường khoá môi bạn gái tình tứ, chính thức công bố ngày đưa nàng về dinh!
HOT: Vũ Cát Tường khoá môi bạn gái tình tứ, chính thức công bố ngày đưa nàng về dinh! Thi thể thiếu niên 16 tuổi bị cột vào đầu bơm nước, nổi trên kênh ở Đồng Tháp
Thi thể thiếu niên 16 tuổi bị cột vào đầu bơm nước, nổi trên kênh ở Đồng Tháp Bé gái trộm bộ trang sức trị giá 3,4 tỷ đồng của mẹ để bán với giá chỉ 200.000 đồng, mục đích phía sau gây tranh cãi
Bé gái trộm bộ trang sức trị giá 3,4 tỷ đồng của mẹ để bán với giá chỉ 200.000 đồng, mục đích phía sau gây tranh cãi Đàm Vĩnh Hưng mất hơn 4 ngón chân?
Đàm Vĩnh Hưng mất hơn 4 ngón chân? Truy tố nữ DJ ở TPHCM cầm đầu đường dây mua bán hơn 100kg ma túy
Truy tố nữ DJ ở TPHCM cầm đầu đường dây mua bán hơn 100kg ma túy Rộ hình ảnh nhiều vết tiêm bất thường trên tay Từ Hy Viên khi qua đời, cái chết nghi có uẩn khúc
Rộ hình ảnh nhiều vết tiêm bất thường trên tay Từ Hy Viên khi qua đời, cái chết nghi có uẩn khúc Thông tin mới vụ xe tải cán qua người đi xe máy 2 lần trên Quốc lộ 51 ở Đồng Nai
Thông tin mới vụ xe tải cán qua người đi xe máy 2 lần trên Quốc lộ 51 ở Đồng Nai Nghẹn ngào khoảnh khắc 2 con của Từ Hy Viên cùng cha dượng đưa tro cốt mẹ về nước
Nghẹn ngào khoảnh khắc 2 con của Từ Hy Viên cùng cha dượng đưa tro cốt mẹ về nước Châu Du Dân 2 lần đưa tang tình cũ: Trầm cảm vì mất Hứa Vỹ Luân, 18 năm sau bi kịch lặp lại với Từ Hy Viên
Châu Du Dân 2 lần đưa tang tình cũ: Trầm cảm vì mất Hứa Vỹ Luân, 18 năm sau bi kịch lặp lại với Từ Hy Viên NS Lê Quốc Nam tiếp tục lên tiếng sau khi tố Minh Dự: "Tôi nhận lời xin lỗi, họ xin làm sự việc nhẹ lại"
NS Lê Quốc Nam tiếp tục lên tiếng sau khi tố Minh Dự: "Tôi nhận lời xin lỗi, họ xin làm sự việc nhẹ lại" Con gái đánh chết chồng, cha tới công an nhận tội thay ở Long An
Con gái đánh chết chồng, cha tới công an nhận tội thay ở Long An