“Chạy đua với tử thần”: Cứu sống thành công bệnh nhân bị sốc mất máu do u gan vỡ
Sốc mất máu do u gan vỡ nếu không được xử trí ngay, bệnh nhân sẽ bị mất máu ồ ạt trong ổ bụng dẫn đến tử vong chỉ trong thời gian ngắn.
“Nếu không xử trí ngay, bệnh nhân sẽ mất máu ồ ạt, dẫn đến tử vong”
Bệnh nhân Ngô Văn S., 59 tuổi, trú tại Hoàng Mai – Hà Nội mắc ung thư gan, khối u có đường kính 6cm, lồi khỏi mặt dưới gan trái, đã được nút mạch hóa chất cách đây 3 tháng, sức khỏe ổn định. Đến sáng chủ nhật ngày 8/12/2019, bệnh nhân được người nhà đưa đến Bệnh viện Ung Bướu Hà Nội trong tình trạng đau bụng dữ dội vùng thượng vị, hoa mắt chóng mặt, da nhợt nhạt, mạch nhanh 140 lần/phút, huyết áp tụt còn 90/70 mmHg.
Qua siêu âm, các bác sĩ phát hiện có nhiều máu trong ổ bụng bệnh nhân. Kết quả chụp cắt lớp vi tính cho thấy, khối u gan kích thước hơn 6cm thâm nhiễm nhu mô gan trái đã vỡ, còn đang có dấu hiệu chảy máu, tạo khối máu tụ lớn khoang hậu cung mạc nối, nhiều dịch máu quanh gan và tiểu khung, chỗ dày nhất 6cm. Bệnh nhân được chẩn đoán sốc mất máu do u gan vỡ, nguy cơ tử vong cao.
Bệnh nhân Ngô Văn S.
BSCKII.Nguyễn Đình Hướng, Trưởng Khoa Chẩn đoán hình ảnh,Bệnh viện Ung Bướu Hà Nội cho biết, bệnh nhân đã hội chẩn cấp cứu và quyết định thực hiện kỹ thuật nút tắc động mạch gan để cầm máu u gan vỡ trên hệ thống máy chụp mạch số hóa xóa nền (DSA). Các bác sĩ khoa Chẩn đoán hình ảnh, Gây mê – Hồi sức cấp cứu đã khẩn trương sắp xếp hệ thống và tiến hành thủ thuật nhanh nhất có thể để “chạy đua” với “tử thần”.
Bác sĩ Hướng cho biết: “Nếu không được xử trí ngay, bệnh nhân sẽ bị mất máu ồ ạt trong ổ bụng dẫn đến tử vong chỉ trong thời gian ngắn.
Video đang HOT
Nút mạch gan là chỉ định hàng đầu để xử trí trong trường hợp này nhằm cứu sống bệnh nhân. Kỹ thuật can thiệp nút mạch sẽ bít tắc được mạch máu bị vỡ (nguyên nhân chảy máu), giúp bệnh nhân cầm máu tức thì, tránh nguy cơ tử vong. Hơn nữa, vị trí luồn thiết bị can thiệp kích thước nhỏ như vết tiêm truyền mạch máu, ít gây đau đớn, không để lại sẹo và thời gian hồi phục sức khỏe sau thủ thuật của bệnh nhân nhanh, ít tai biến so với các phương pháp điều trị khác”.
Ca phẫu thuật diễn ra trong khoảng 30 phút. Sau khi nút tắc động mạch mạch gan, huyết động của bệnh nhân ổn định ngay. Huyết áp tăng lên 110/70 mmHg, mạch đo được 100 lần/phút. Theo dõi sau 1 tuần, mạch và huyết áp đều ổn định, chụp cắt lớp vi tính kiểm tra lại thấy động mạch gan trái và phải tắc hoàn toàn, khối u không còn tăng sinh mạch, không còn dấu hiệu chảy máu ra ngoài khối u, lượng máu tụ trong ổ bụng đã giảm 50%.
Mang lại nhiều cơ hội mới cho bệnh nhân
Theo BSCKII. Nguyễn Đình Hướng chụp và nút động mạch dưới máy chụp mạch số hóa xóa nền là kỹ thuật hiện đại trong điều trị bệnh lý khối u khi không có chỉ định can thiệp bằng phẫu thuật hoặc tiến hành trước phẫu thuật để tạo thuận lợi tránh các biến chứng chảy máu trong cuộc mổ cho bệnh nhân, mang lại nhiều cơ hội cứu sống người bệnh ung thư, nhất là ung thư gan.
Đây là kỹ thuật nút mạch cấp cứu tương đối phức tạp, đòi hỏi bác sĩ điện quang can thiệp phải có kinh nghiệm và kĩ năng chuyên sâu, bài bản, trang thiết bị – vật tư y tế hiện đại đầy đủ và đồng bộ sẽ giúp bệnh nhân tránh được ca đại phẫu với thời gian nằm viện điều trị dài ngày, nguy cơ tử vong do mất máu và các biến chứng hậu phẫu. Kỹ thuật này ưu việt hơn rất nhiều so với trước đây, để điều trị u gan vỡ chảy máu cấp ổ bụng, bệnh nhân phải trải qua cuộc đại phẫu nặng nề, mất máu, vết mổ hở gây đau đớn, thời gian nằm viện kéo dài, tai biến trong cuộc mổ cũng như hậu phẫu phức tạp, hay gặp hơn.
Kỹ thuật điện quang can thiệp đã được thực hiện thường quy từ nhiều năm nay tại Bệnh viện Ung Bướu Hà Nội, áp dụng cho rất nhiều các bệnh lý của các cơ quan bộ phận khác nhau như: u gan, u xơ tử cung, các u máu hàm mặt, các u máu phần mềm, các can thiệp tiết niệu và đường mật… và rất nhiều các bệnh lý khác giúp bệnh nhân tránh được các cuộc đại phẫu nguy hiểm, nâng cao tỉ lệ cứu sống người bệnh, giảm chi phí và thời gian nằm viện.
Trải qua cơn “thập tử nhất sinh”, ông Ngô Văn S. chia sẻ: “ Lúc vào viện tôi đau bụng quằn quại, cứ nghĩ mình sắp chết đến nơi. Rất may, tôi đã được các bác sĩ đưa đi cấp cứu rất nhanh, kịp thời cứu sống. Giờ sức khỏe tôi đã ổn hơn nhiều, ăn uống tốt rồi”.
MT
Theo baodansinh
Nút động mạch gan chặn khối u ung thư vỡ
Bệnh nhân 59 tuổi bị chảy máu cấp trong bụng do vỡ u gan, bác sĩ Bệnh viện Ung bướu Hà Nội cứu bằng cách nút tắc động mạch gan.
Khối u ung thư của bệnh nhân đường kính 6 cm, lồi khỏi mặt dưới gan trái, đã được nút mạch hóa chất cách đây 3 tháng. Tuần trước, bệnh nhân vào Bệnh viện Ung bướu Hà Nội trong tình trạng đau bụng dữ dội vùng thượng vị, hoa mắt chóng mặt, da nhợt nhạt, mạch nhanh, huyết áp tụt.
Bác sĩ siêu âm phát hiện có nhiều máu trong ổ bụng. Kết quả chụp cắt lớp vi tính cho thấy khối u gan đã vỡ, đang chảy máu. Bệnh nhân được chẩn đoán sốc mất máu do u gan vỡ, nguy cơ tử vong cao.
Bác sĩ Nguyễn Đình Hướng, Trưởng Khoa Chẩn đoán hình ảnh quyết định thực hiện kỹ thuật nút tắc động mạch gan trên hệ thống máy chụp mạch số hóa xóa nền (DSA) để cầm máu. "Nếu không được xử trí ngay, bệnh nhân sẽ bị mất máu ồ ạt trong ổ bụng dẫn đến tử vong chỉ trong thời gian ngắn", bác sĩ Hướng nói.
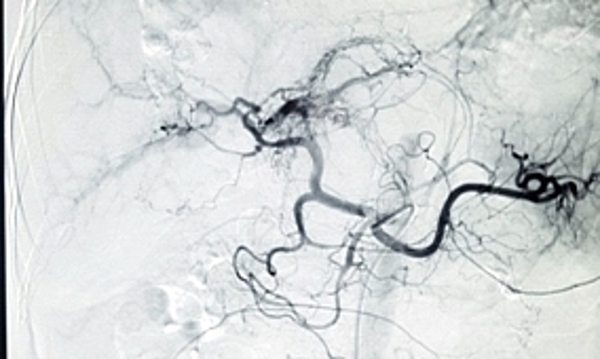
Hình ảnh động mạch gan trái và phải bệnh nhân chảy máu. Ảnh: Vũ Hương.
Theo bác sĩ Hướng, nút mạch gan là chỉ định hàng đầu xử trí trong trường hợp này để cứu sống bệnh nhân. Kỹ thuật can thiệp nút mạch sẽ bít tắc được mạch máu bị vỡ (nguyên nhân chảy máu), giúp bệnh nhân cầm máu tức thì. Hơn nữa, vị trí luồn thiết bị can thiệp kích thước nhỏ như vết tiêm truyền mạch máu, ít gây đau đớn, không để lại sẹo và thời gian hồi phục sức khỏe sau thủ thuật của bệnh nhân nhanh, ít tai biến so với các phương pháp điều trị khác.
Sau khi nút tắc động mạch gan, huyết động của bệnh nhân ổn định ngay. Huyết áp tăng lên, mạch đo được. Theo dõi sau một tuần, mạch và huyết áp đều ổn định, chụp cắt lớp vi tính kiểm tra lại thấy động mạch gan trái và phải tắc hoàn toàn, khối u không còn tăng sinh mạch, không còn dấu hiệu chảy máu ra ngoài khối u, lượng máu tụ trong ổ bụng đã giảm 50%.
Chụp và nút động mạch dưới máy chụp mạch số hóa xóa nền là kỹ thuật hiện đại trong điều trị bệnh lý khối u khi không có chỉ định can thiệp bằng phẫu thuật hoặc tiến hành trước phẫu thuật để tạo thuận lợi tránh các biến chứng chảy máu trong cuộc mổ cho bệnh nhân, mang lại nhiều cơ hội cứu sống người bệnh ung thư, nhất là ung thư gan.
Đây là kỹ thuật nút mạch cấp cứu tương đối phức tạp, đòi hỏi bác sĩ điện quang can thiệp phải có kinh nghiệm và kỹ năng chuyên sâu, bài bản, trang thiết bị - vật tư y tế hiện đại đầy đủ và đồng bộ sẽ giúp bệnh nhân tránh được ca đại phẫu với thời gian nằm viện điều trị dài ngày, nguy cơ tử vong do mất máu và các biến chứng hậu phẫu.
Trước đây, để điều trị u gan vỡ chảy máu cấp ổ bụng, bệnh nhân phải trải qua cuộc đại phẫu nặng nề, mất máu, vết mổ hở gây đau đớn, thời gian nằm viện kéo dài, tai biến trong ca mổ cũng như hậu phẫu phức tạp.
Kỹ thuật điện quang can thiệp áp dụng cho rất nhiều bệnh lý như u gan, u xơ tử cung, u máu hàm mặt, u máu phần mềm, can thiệp tiết niệu và đường mật...
Lê Nga
Theo VNE
Những ai cần cảnh giác với bệnh ung thư tụy  Ung thư tụy là bệnh có tiên lượng rất xấu, khó phát hiện sớm do triệu chứng lâm sàng nghèo nàn. Yếu tố di truyền, bệnh lý mạn tính ở tụy, hút thuốc, rượu, béo phì... đều có thể làm gia tăng khả năng mắc bệnh ung thư nguy hiểm này. Ung thư tuyến tụy là những tổn thương ác tính xuất phát...
Ung thư tụy là bệnh có tiên lượng rất xấu, khó phát hiện sớm do triệu chứng lâm sàng nghèo nàn. Yếu tố di truyền, bệnh lý mạn tính ở tụy, hút thuốc, rượu, béo phì... đều có thể làm gia tăng khả năng mắc bệnh ung thư nguy hiểm này. Ung thư tuyến tụy là những tổn thương ác tính xuất phát...
 Sự thật ngỡ ngàng người đàn ông chui qua cửa kính taxi kêu cứu trên cao tốc00:46
Sự thật ngỡ ngàng người đàn ông chui qua cửa kính taxi kêu cứu trên cao tốc00:46 Ý tưởng gây sốc của Tổng thống Trump về Dải Gaza08:59
Ý tưởng gây sốc của Tổng thống Trump về Dải Gaza08:59 Tiết lộ về nữ doanh nhân ở Hải Dương nhảy xuống hồ cứu 3 cháu bé02:38
Tiết lộ về nữ doanh nhân ở Hải Dương nhảy xuống hồ cứu 3 cháu bé02:38 Công an bắt giữ một số đối tượng đánh người, cướp giật tài sản ở chùa Kim Tiên01:18
Công an bắt giữ một số đối tượng đánh người, cướp giật tài sản ở chùa Kim Tiên01:18 Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31
Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31 Iran công bố tên lửa đạn đạo mới nhất08:23
Iran công bố tên lửa đạn đạo mới nhất08:23 Lọ Lem diện áo nhỏ xíu, nhún nhảy hút triệu view, còn được bố ruột làm điều này!03:16
Lọ Lem diện áo nhỏ xíu, nhún nhảy hút triệu view, còn được bố ruột làm điều này!03:16 Bộ Công an đề nghị mở rộng điều tra đường dây lừa đảo hơn 13.000 người03:26
Bộ Công an đề nghị mở rộng điều tra đường dây lừa đảo hơn 13.000 người03:26 Ông Trump cấm người chuyển giới tham gia các môn thể thao dành cho nữ08:45
Ông Trump cấm người chuyển giới tham gia các môn thể thao dành cho nữ08:45 Nga sắp cho chạy thử 'chiến hạm mạnh nhất thế giới' sau cuộc đại tu?10:04
Nga sắp cho chạy thử 'chiến hạm mạnh nhất thế giới' sau cuộc đại tu?10:04 Mới sinh con 3 tháng, người mẹ trẻ không có đối thủ trên sới vật02:34
Mới sinh con 3 tháng, người mẹ trẻ không có đối thủ trên sới vật02:34Tiêu điểm
Tin đang nóng
Tin mới nhất
Không có sự gia tăng đột biến ca bệnh cúm

Điều gì xảy ra với cơ thể khi ăn quả chanh thường xuyên?

Loại quả đầy lông nhưng được ví như 'vị thuốc mùa xuân', ở Việt Nam có cực nhiều

6 loại hạt giúp sống khỏe, kéo dài tuổi thọ

Tăng cường đốt cháy calo nhờ các gia vị trong nhà bếp
Nên ăn gì, tránh gì khi dùng thuốc trị gout colchicine?
Triệu chứng, cách chăm sóc và phòng ngừa cúm A ở trẻ nhỏ

Những điều cha mẹ cần biết để phòng tránh cúm A cho trẻ

Cụ ông ở Hà Nội mắc cúm mùa phải thở máy, 3 nhóm người cần đặc biệt lưu ý
Gia tăng bệnh nhân nhập viện do giá rét

6 yếu tố rủi ro có thể gây tăng huyết áp
Mệt mỏi, tim đập nhanh vì sử dụng kẹo giảm cân cấp tốc
Có thể bạn quan tâm

Sự thật về bức ảnh nhìn thấy đường cong Trái Đất từ đỉnh Everest
Lạ vui
12:45:07 09/02/2025
Ông Trump có thể siết trừng phạt Nga
Thế giới
12:32:54 09/02/2025
Túi xách hình tôm hùm độc lạ, gây sốt với giá hơn 450 triệu đồng
Thời trang
11:26:01 09/02/2025
Ý nghĩa phong thủy của cây khế
Trắc nghiệm
11:25:28 09/02/2025
Bài tập làm có pha "bẻ lái" bị chấm dưới điểm trung bình, cô giáo không kìm được phải phê thêm 8 chữ
Netizen
11:17:47 09/02/2025
Chứng kiến Riot "tự hủy", cộng đồng LMHT ngán ngẩm hiến kế "bào tiền"
Mọt game
11:04:34 09/02/2025
Bé gái đi du lịch chụp ảnh lưu niệm, nhiều năm sau vẫn đứng ở nơi đó nhưng đã thành đại minh tinh
Người đẹp
11:04:26 09/02/2025
Độc đáo ngôi nhà có mái hình cánh buồm
Sáng tạo
11:03:05 09/02/2025
Simeone con 'nổi loạn' ở derby Madrid?
Sao thể thao
10:59:47 09/02/2025
Phong cách ngày càng xuất sắc của Thanh Thủy sau khi đăng quang Miss International 2024
Phong cách sao
10:40:14 09/02/2025
 Trẻ nhỏ ồ ạt nhập viện vì cúm mùa và bệnh lý hô hấp
Trẻ nhỏ ồ ạt nhập viện vì cúm mùa và bệnh lý hô hấp 6 dấu hiệu cơ thể thiếu chất đạm bạn không nên bỏ qua
6 dấu hiệu cơ thể thiếu chất đạm bạn không nên bỏ qua
 Khi nào nên tầm soát ung thư?
Khi nào nên tầm soát ung thư?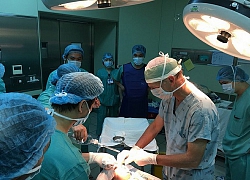 Đi điều trị xuất huyết tiêu hóa, người phụ nữ không ngờ phát hiện khối u buồng trứng "khủng" to gấp 10 lần bình thường
Đi điều trị xuất huyết tiêu hóa, người phụ nữ không ngờ phát hiện khối u buồng trứng "khủng" to gấp 10 lần bình thường Bợm nhậu cổ phình to như bướu lạc đà vì 'xơi' 1 lít rượu mỗi ngày
Bợm nhậu cổ phình to như bướu lạc đà vì 'xơi' 1 lít rượu mỗi ngày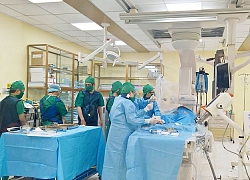 30 phút giữ kịp lá gan dập nát người đàn ông bị tai nạn giao thông nguy cấp
30 phút giữ kịp lá gan dập nát người đàn ông bị tai nạn giao thông nguy cấp Cứu sống sản phụ mang thai lần thứ 5 bị xuất huyết sau mổ bắt con
Cứu sống sản phụ mang thai lần thứ 5 bị xuất huyết sau mổ bắt con Cắt khối u khổng lồ cho sản phụ từ chối điều trị ung thư để sinh con
Cắt khối u khổng lồ cho sản phụ từ chối điều trị ung thư để sinh con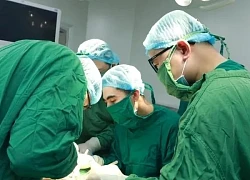 Phát hiện ung thư từ vết máu trên áo
Phát hiện ung thư từ vết máu trên áo 5 loại thực phẩm quen thuộc tăng ham muốn tình dục
5 loại thực phẩm quen thuộc tăng ham muốn tình dục Chuẩn bị vào khu chăm sóc cuối đời, người đàn ông bất ngờ được AI cứu mạng
Chuẩn bị vào khu chăm sóc cuối đời, người đàn ông bất ngờ được AI cứu mạng Phân biệt cảm lạnh và cúm gây nhiều biến chứng nguy hiểm
Phân biệt cảm lạnh và cúm gây nhiều biến chứng nguy hiểm Bé trai 7 tuổi hoại tử chân vì gia đình tự ý đắp thuốc nam
Bé trai 7 tuổi hoại tử chân vì gia đình tự ý đắp thuốc nam Cứu sống trẻ sơ sinh bị vỡ dạ dày kèm xoắn ruột nguy kịch, hiếm gặp
Cứu sống trẻ sơ sinh bị vỡ dạ dày kèm xoắn ruột nguy kịch, hiếm gặp Bộ Y tế thông tin mới về bệnh cúm ở Việt Nam
Bộ Y tế thông tin mới về bệnh cúm ở Việt Nam Cúm mùa hoành hành ở nhiều nước
Cúm mùa hoành hành ở nhiều nước Khởi tố nhà báo quay clip san ủi đất để đe dọa, vòi tiền
Khởi tố nhà báo quay clip san ủi đất để đe dọa, vòi tiền Bắt khẩn cấp tài xế xe khách tự tông dải phân cách khiến 3 người tử vong
Bắt khẩn cấp tài xế xe khách tự tông dải phân cách khiến 3 người tử vong Trải lòng của các nạn nhân trở về từ công ty lừa đảo qua mạng ở Campuchia
Trải lòng của các nạn nhân trở về từ công ty lừa đảo qua mạng ở Campuchia Vụ lật xe khách ở Phú Yên: Đau xót cảnh người mẹ mù lòa túc trực bên con gái bị đứt lìa cánh tay
Vụ lật xe khách ở Phú Yên: Đau xót cảnh người mẹ mù lòa túc trực bên con gái bị đứt lìa cánh tay Đưa vợ đi ăn bánh tôm Hồ Tây, tôi bị họ hàng lên mặt dạy dỗ: "Vợ chú như thế là hỏng"
Đưa vợ đi ăn bánh tôm Hồ Tây, tôi bị họ hàng lên mặt dạy dỗ: "Vợ chú như thế là hỏng" Biệt thự nhà chồng Đỗ Mỹ Linh qua góc nhìn của người đi đường: "Cánh cổng hào môn" sừng sững trên "đất vàng"
Biệt thự nhà chồng Đỗ Mỹ Linh qua góc nhìn của người đi đường: "Cánh cổng hào môn" sừng sững trên "đất vàng" Nữ sinh mất liên lạc ở TPHCM chính thức lên tiếng
Nữ sinh mất liên lạc ở TPHCM chính thức lên tiếng Phim Hoa ngữ bị chê nhiều nhất hiện tại: Nam chính xấu đến mức "ngũ quan bay tán loạn", nữ chính diễn dở thôi rồi
Phim Hoa ngữ bị chê nhiều nhất hiện tại: Nam chính xấu đến mức "ngũ quan bay tán loạn", nữ chính diễn dở thôi rồi Nữ sinh mất tích bí ẩn ở TPHCM được tìm thấy tại Trung Quốc
Nữ sinh mất tích bí ẩn ở TPHCM được tìm thấy tại Trung Quốc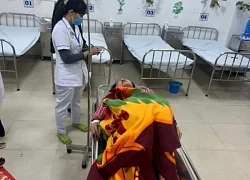 Danh tính các nạn nhân tử vong trong xe khách bị lật ở Phú Yên
Danh tính các nạn nhân tử vong trong xe khách bị lật ở Phú Yên Bức ảnh làm lộ chuyện 2 con Từ Hy Viên bị bỏ bê nghiêm trọng sau khi đột ngột mất mẹ
Bức ảnh làm lộ chuyện 2 con Từ Hy Viên bị bỏ bê nghiêm trọng sau khi đột ngột mất mẹ Ca sĩ Lynda Trang Đài sau khi bị bắt vì ăn trộm: Có động thái lạ trên MXH, dàn sao hé lộ tình trạng bất ổn
Ca sĩ Lynda Trang Đài sau khi bị bắt vì ăn trộm: Có động thái lạ trên MXH, dàn sao hé lộ tình trạng bất ổn Chấn động: Bằng chứng "nút thắt" trong vụ án của Tangmo Nida lộ diện sau 3 năm, cuộc điều tra liệu có bước ngoặt?
Chấn động: Bằng chứng "nút thắt" trong vụ án của Tangmo Nida lộ diện sau 3 năm, cuộc điều tra liệu có bước ngoặt? Nóng: Tro cốt Từ Hy Viên bị phản đối đặt tại nhà, gia đình phải đưa ra quyết định an táng gây xót xa
Nóng: Tro cốt Từ Hy Viên bị phản đối đặt tại nhà, gia đình phải đưa ra quyết định an táng gây xót xa Đòn trừng phạt chồng cũ Từ Hy Viên và mẹ chồng cũ sau trò lố lợi dụng cái chết của minh tinh
Đòn trừng phạt chồng cũ Từ Hy Viên và mẹ chồng cũ sau trò lố lợi dụng cái chết của minh tinh Hành khách trong vụ tai nạn ở Phú Yên: Đi Đà Lạt chụp ảnh cưới thì bị nạn
Hành khách trong vụ tai nạn ở Phú Yên: Đi Đà Lạt chụp ảnh cưới thì bị nạn Đoạn văn 85 chữ miêu tả ông nội của học sinh tiểu học khiến cả cõi mạng cười bò, "nạn nhân" đọc xong ho nguyên 1 bản giao hưởng
Đoạn văn 85 chữ miêu tả ông nội của học sinh tiểu học khiến cả cõi mạng cười bò, "nạn nhân" đọc xong ho nguyên 1 bản giao hưởng Bị truy đuổi, tên trộm bơi qua sông nhưng không thoát nên dùng dao tự sát
Bị truy đuổi, tên trộm bơi qua sông nhưng không thoát nên dùng dao tự sát