Phòng ngừa tai nạn bỏng ở trẻ em
Bỏng là tai nạn thường gặp trong sinh hoạt, trong lao động sản xuất. Tỷ lệ trẻ em bị bỏng chiếm từ 40-60% số người bị bỏng. Độ tuổi hay bị từ 1 6. Ở lứa tuổi này trẻ nhỏ hay hoạt động, nghịch, tò mò, muốn khám phá và chưa hiểu hết các điều nguy hiểm;
Bỏng là tai nạn thường gặp trong sinh hoạt, trong lao động sản xuất. Tỷ lệ trẻ em bị bỏng chiếm từ 40-60% số người bị bỏng. Độ tuổi hay bị từ 1 – 6. Ở lứa tuổi này trẻ nhỏ hay hoạt động, nghịch, tò mò, muốn khám phá và chưa hiểu hết các điều nguy hiểm; đồng thời các động tác của tay chân chưa được điều chỉnh một cách thuần thục.
Bỏng ở trẻ em nguy hiểm thế nào?
Lớp da trẻ em có những đặc điểm giải phẫu và sinh lý khác người lớn. Ở tuổi mẫu giáo nhà trẻ, chiều dày của da mỏng hơn da người lớn 2,5 lần. Lớp tế bào có hạt sừng và sừng hóa rất mỏng, còn lớp mầm lại dày. Do đó việc che chở bảo vệ các lớp sâu của da không vững chắc, nên bỏng do sức nhiệt ướt cũng gây được bỏng sâu ở trẻ em.
Tỷ lệ nước trong mô tế bào da trẻ em nhiều hơn người lớn, do đó dễ thấy hoại tử khô chuyển thành hoại tử ướt. Mặt khác, khả năng biểu mô hóa từ mép da lành ở trẻ em tốt hơn so với người lớn (chiều dài của sự lan mọc biểu mô tới 5-6cm so với người lớn chỉ là 3-4cm).
Miếng inox gắn ở bô xe máy gây nhiều tai nạn cho trẻ nhỏ.
Ở trẻ dưới 10 tuổi, hệ thống điều nhiệt của cơ thể cũng chưa được hoàn chỉnh nên thân nhiệt thường sốt cao sau khi bị bỏng. Trẻ dưới 2 tuổi, do sự phát triển chưa hoàn thiện của các ống niệu nhu mô thận nên chức năng bài tiết các ion natri clorua và việc tái hấp thụ nước đều kém, vì thế nước tiểu thường nhược trương với số lượng nhiều. Ở trẻ dưới 1 tuổi, hệ tuần hoàn ngoại vi chưa phát triển đầy đủ nên quá trình bù đắp nghèo nàn. Chuyển hóa cơ bản của trẻ nhỏ lại cao, cơ thể trẻ em lại phát triển nhanh, nhu cầu về ôxy, đạm, vitamin đòi hỏi nhiều nên nếu bị bỏng đồng thời việc ăn uống sút kém, cơ thể suy mòn rất nhanh.
Hệ thần kinh trung ương ở trẻ nhỏ cũng chưa được vững chắc nên thường xuất hiện cơn co giật, các rối loạn về tinh thần. Các quá trình tự bảo vệ đề kháng miễn dịch ở trẻ em đều chưa hoàn thiện nên bệnh bỏng thường tiến triển nặng.
Đặc điểm diễn biến bỏng ở trẻ nhỏ
Thời kỳ đầu – sốc bỏng: gặp với diện bỏng không lớn (từ 10% diện tích cơ thể trở lên). Cũng có khi trẻ dưới 3 tuổi bị bỏng khoảng 5% cũng có biểu hiện sốc.
Trẻ bị sốc thường nằm yên, li bì, thờ ơ, mồ hôi lạnh, giảm cảm giác, có cơn tím tái trợn mắt, sùi bọt mép, run tay. Thường thấy thân nhiệt cao. Máu cô đặc có thể thấy hồng cầu tới 8 triệu/1mm3, bạch cầu tới 40.000/1mm3, huyết cầu tố tới 145%. Máu cô đặc do thoát huyết tương nhiều qua thành mạch. Ở các cháu bị sốc nặng, thường thấy các biến chứng như nôn ra máu, phù não. Các cháu nhỏ thở hít các khói nóng, các sản phẩm chất cháy dễ bị phù phổi cấp, suy hô hấp nặng.
Tai nạn bỏng để lại nhiều di chứng đáng tiếc cho trẻ em.
Video đang HOT
Thời kỳ thứ hai của bệnh bỏng: Đáng sợ là các biến chứng nhiễm khuẩn ở trẻ em. Tại vết bỏng hoại tử khô chuyển thành hoại tử ướt, xuất hiện các ổ hoại tử thứ phát những đám xuất huyết tại vết bỏng và dưới da lành, trạng thái nhiễm nấm Candida Albicans tại vết bỏng, miệng họng và ống tiêu hóa, đường hô hấp. Nhiễm khuẩn toàn thân ở trẻ em có một tỷ lệ tử vong cao (tới 80%). Còn gặp viêm gan, viêm thận, rối loạn tiêu hóa (nôn, đi lỏng).
Những tai nạn bỏng thường gặp ở trẻ em
1. Nồi nước, siêu nước, chậu nước, phích nước sôi vô ý đổ vào trẻ em. Ngã vào các chậu nước nóng sôi, nước gội đầu, nồi canh vừa nấu, nồi cháo, nồi cám lợn…
2. Ngã vào bếp lửa, nghịch lửa diêm, nghịch lửa nơi có xăng dầu.
3. Để đèn trong màn hoặc gần màn, trong lúc ngủ quên đổ đèn, lửa bén vào màn (thường bỏng cả mẹ lẫn con hoặc cả chị và em).
4. Để quạt điện trong màn, cánh quạt vướng vào màn không quay làm quạt cháy.
5. Chạy nghịch ngã vào các hố vôi tôi nóng.
6. Chơi nghịch các đồ điện, đụng chạm các nút, phích điện, dây điện đang dẫn điện.
Thời kỳ thứ ba – suy mòn bỏng: gặp ở 44% số trẻ em bị bỏng sâu. Trẻ gầy nhanh, phù dưới da phát triển, ăn kém hoặc không ăn, đại tiểu tiện dầm dề, loét điểm tì, thưa xương, tư thế co quắp sai lệch, bán sai khớp, sai khớp bệnh lý, nhiễm độc mao mạch.
Thời kỳ dưỡng bệnh: Các rối loạn về hệ tạo huyết, hệ tim mạch, hệ tiêu hóa, tinh thần, thần kinh… phục hồi chậm hơn so với người lớn. Thường dễ mắc các bệnh nhiễm khuẩn. Nếu bỏng sâu và điều trị bảo tồn, sẹo bỏng sẽ co kéo gây biến dạng chi thể khi cơ thể phát triển.
Điều trị bỏng ở trẻ em
Khi điều trị bỏng ở trẻ em phải kết hợp chuyên khoa bỏng với chuyên khoa nhi và nội khoa. Việc chẩn đoán độ sâu của bỏng ở trẻ em đôi khi rất khó. Có tới 8-10% số trường hợp chẩn đoán không chính xác, do đó phải chẩn đoán bổ sung nhiều lần trong quá trình điều trị bỏng.
Ở trẻ em, thời gian rụng hoại tử bỏng thường từ tuần thứ 2-3. Có thể dùng thuốc gây rụng hoại tử hoặc cắt bỏ dần hoại tử khi nó bắt đầu tự rụng. Ở bỏng sâu nên mổ cắt bỏ hoại tử sớm hoặc để sau khi mô hạt hình thành sẽ ghép da sớm. Chiều dày của da lấy để ghép tùy thuộc vào tuổi.
Nếu diện mô hạt không lớn, dùng phương pháp ghép da mảnh lớn, tem thư. Nếu bỏng sâu diện rộng, thường dùng phương pháp Mowlem Jackson, phương pháp Tanner (mảnh da hình mắt lưới) hoặc phương pháp dùng mảnh da cực nhỏ (micro graft) hoặc ghép cấy các kératin bào.
Trong việc chữa sốc bỏng, cần truyền đủ dịch thể, nhưng không quá nhiều đề phòng phù não, phù phổi. Dùng kháng sinh theo kháng sinh đồ có kèm theo dùng nystatin để chống nấm Candida Albicans. Chú ý phòng các rối loạn và biến chứng đường tiêu hóa.
Khi da ghép đã sống tốt, cần tập vận động sớm để phòng các di chứng. Có thể cho ăn qua ống thông vào dạ dày và tá tràng sớm (chú ý đề phòng sặc dịch vào thanh khí quản gây biến chứng ngạt thở tức thì).
GS.TSKH. Lê Thế Trung
6 nguyên tắc dự phòng tai nạn bỏng trẻ em
1. Theo dõi và kèm sát trẻ nhỏ đang bò và chập chững đi. Không nên mặc cho trẻ nhỏ những đồ vải nilông và quần áo bó chặt cơ thể vì dễ bốc cháy khi tiếp xúc với lửa và khó cởi ra khi cháy.
2. Để các vật dụng nóng sôi, các chất dễ cháy, các chất sinh lửa, đồ điện ở nơi an toàn ngoài tầm với của trẻ nhỏ.
3. Kiểm tra độ nóng của nước trong các bồn tắm cho trẻ nhỏ. Không để trẻ tự vặn vòi nước nóng.
4. Nghiêm cấm trẻ đùa nghịch hoặc đến gần các hố vôi. Hố vôi phải được rào chắn và chiếu sáng vào ban đêm.
5. Nghiêm cấm trẻ trèo lên cột điện và đụng chạm dây điện, phích cắm điện, đồ điện.
6. Luôn nhắc nhở các cháu về phòng tránh tai nạn bỏng.
Theo Sức khỏe đời sống
Những ca cấp cứu lấy bia rượu cứu ngộ độc rượu cồn trên thế giới như thế nào?
Sự việc bác sĩ sử dụng 5 lít bia để truyền bằng ống xông vào dạ dày cứu bệnh nhân bị ngộ độc rượu cồn methanol thực ra được sử dụng trong tình huống tạm thời.
Ảnh minh họa. Nguồn Internet
Bác sĩ Trần Văn Phúc - Bệnh viện Đa khoa Xanh Pôn cho biết việc dùng rượu bia truyền vào dạ dày bệnh nhân để điều trị ngộ độc Methanol đã được một số bác sĩ, một số cơ sở y tế trên thế giới sử dụng từ lâu, nhưng chỉ mang tính tạm thời. Cho đến thời điểm hiện tại, y văn chưa đưa ra phác đồ, hệ thống y tế tất cả các quốc gia cũng chưa đưa ra khuyến cáo dùng phương pháp này.
Theo bác sĩ Phúc, hiện nay, có sản phẩm Ethanol nguyên chất hoặc Fomepizole, nhưng không có sẵn trên thị trường và ở các cơ sở y tế. Vấn đề sử dụng Ethanol tiêm tĩnh mạch cũng gặp phải những khó khăn, như việc duy trì nồng độ ổn định trong máu vì tính dược động học của chất này khá thất thường, bệnh nhân có thể say, có thể tổn thương gan và hạ đường huyết.
Rải rác một số cơ sở y tế và một số bác sĩ hồi sức cấp cứu sử dụng tiêm Ethanol.
Fomepizole được cho là khắc phục phần nào những khó khăn của Ethanol, nhưng vẫn đang chờ những nghiên cứu, chứ chưa có kết luận lâm sàng chắc chắn.
Một nghiên cứu được Hiệp hội Y khoa Massachusetts công bố năm 2001, theo đó có 11 bệnh nhân ngộ độc Methanol được tiêm Fomepizole kết hợp lọc máu, 2/11 nạn nhân chết vì vào viện quá nặng đã tổn thương xuất huyết não, 9/11 nạn nhân khỏi hoàn toàn và không để lại di chứng.
Không có Ethanol hay Fomepizole tiêm tĩnh mạch, một số cơ sở y tế đã nảy sinh sáng kiến truyền rượu bia vào dạ dày bệnh nhân, mà điển hình là các bác sĩ ở Ấn Độ sử dụng trong vụ ngộ độc tập thể lớn năm 2015.
Sự việc xảy ra ngày 13 tháng 6 năm 2015.
150 cư dân địa phương Malwani đã mua rượu tự chế về uống, giá 10 Rupi mỗi túi. Đó là những người lao công, công nhân, người giúp việc, họ chưa bao giờ được nhấp một giọt bia, rượu vang hay Whisky.
Có 19 người chết trước khi được đưa đến bệnh viện.
131 người bị ngộ độc may mắn hơn được chuyển đến các bệnh viện thuộc Mumbai, nhưng chỉ có 48 người được cứu sống, số còn lại theo các bác sĩ là chuyển đến viện đã quá muộn.
Bác sĩ tiến hành pha loãng rượu Whisky với nước theo tỉ lệ 1:1 rồi truyền vào dạ dày.
Thực tế, 48/131 nạn nhân ngộ độc Methanol được cứu sống, đó là con số quá lớn với những người làm hồi sức cấp cứu. Bác sĩ Sulema trưởng khoa ICU cho biết: "Nếu bệnh nhân đến sớm trong vài giờ đầu xuất hiện triệu chứng, bằng phương pháp truyền Whisky pha nước theo tỉ lệ 1:1 vào dạ dày, kết hợp với lọc máu, bệnh nhân sẽ ổn định."
Theo infonet
Nhầm tưởng chuyển dạ là táo bón, người phụ nữ sinh con trong nhà tắm  Thời điểm cơn chuyển dạ đến, bà mẹ trẻ này lầm tưởng đó là hiện tượng táo bón và nhờ mẹ mình đi mua thuốc nhuận tràng, giảm đau. Thông thường, sau vài lần sinh nở, phụ nữ sẽ có nhiều kinh nghiệm hơn tuy nhiên bà mẹ Sarah Bailey, 29 tuổi, ở Anh lại là một ngoại lệ. Trước đó, cô đã...
Thời điểm cơn chuyển dạ đến, bà mẹ trẻ này lầm tưởng đó là hiện tượng táo bón và nhờ mẹ mình đi mua thuốc nhuận tràng, giảm đau. Thông thường, sau vài lần sinh nở, phụ nữ sẽ có nhiều kinh nghiệm hơn tuy nhiên bà mẹ Sarah Bailey, 29 tuổi, ở Anh lại là một ngoại lệ. Trước đó, cô đã...
 Vụ ô tô Mercedes lao xuống biển Nha Trang, xác định danh tính 4 cô gái đi cùng13:53
Vụ ô tô Mercedes lao xuống biển Nha Trang, xác định danh tính 4 cô gái đi cùng13:53 Cơ quan điều tra Hàn Quốc huy động 1.000 người bắt ông Yoon Suk Yeol08:15
Cơ quan điều tra Hàn Quốc huy động 1.000 người bắt ông Yoon Suk Yeol08:15 Người lạ vào tận trường mầm non nghi bắt cóc bé gái 4 tuổi10:53
Người lạ vào tận trường mầm non nghi bắt cóc bé gái 4 tuổi10:53 Israel tấn công Yemen, tuyên bố sẽ truy lùng các thủ lĩnh Houthi17:48
Israel tấn công Yemen, tuyên bố sẽ truy lùng các thủ lĩnh Houthi17:48 3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24
3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24 Khu nhà giàu California hoang tàn sau thảm họa cháy rừng10:51
Khu nhà giàu California hoang tàn sau thảm họa cháy rừng10:51 Nghi can phóng hỏa bị bắt tại khu vực cháy rừng Los Angeles06:54
Nghi can phóng hỏa bị bắt tại khu vực cháy rừng Los Angeles06:54 Nga phản pháo lệnh cấm vận nặng nề nhất của Mỹ08:10
Nga phản pháo lệnh cấm vận nặng nề nhất của Mỹ08:10 Lợi dụng cháy rừng ở California để đóng giả lính cứu hỏa hòng trộm cắp06:49
Lợi dụng cháy rừng ở California để đóng giả lính cứu hỏa hòng trộm cắp06:49 Người dân sợ bị phạt khi leo lề, rẽ phải nhường đường xe cấp cứu lúc bị kẹt xe09:12
Người dân sợ bị phạt khi leo lề, rẽ phải nhường đường xe cấp cứu lúc bị kẹt xe09:12 Rộ tin Hamas đồng ý thỏa thuận ngừng bắn, thả con tin tại Gaza08:14
Rộ tin Hamas đồng ý thỏa thuận ngừng bắn, thả con tin tại Gaza08:14Tiêu điểm
Tin đang nóng
Tin mới nhất

Các loại quả ít nguy cơ tồn dư thuốc trừ sâu nhất

Bệnh dại có nguy cơ gia tăng dịp Tết

Thưởng thức trà shan tuyết thế nào để tránh tác dụng phụ?

3 loại hạt tốt cho tim mạch lại không lo tích mỡ bụng
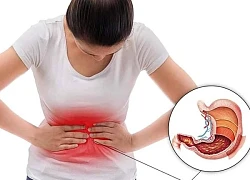
5 bí quyết phòng ngừa bệnh loét dạ dày tá tràng

Đau đầu đột ngột: Cảnh báo căn bệnh nguy cơ tử vong nhanh chóng

Dây đeo đồng hồ thông minh chứa hóa chất độc hại
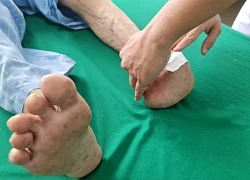
Phòng tránh biến chứng loét bàn chân, người bệnh đái tháo đường cần chăm sóc bàn chân như thế nào?

Cô gái sơ ý nuốt cả viên thuốc còn nguyên vỏ sắc cạnh
Chơi vật tay, nam thanh niên gãy xương

Nam thanh niên thoát nỗi ám ảnh 50-100 cơn động kinh mỗi ngày suốt 21 năm
Đốt than sưởi ấm suốt đêm, một phụ nữ bị hôn mê
Có thể bạn quan tâm

Lừa bán đất rồi chiếm đoạt tiền tỷ
Pháp luật
06:55:34 19/01/2025
Bức ảnh chưa từng công bố của Lưu Diệc Phi hút 70 triệu lượt xem
Hậu trường phim
06:03:22 19/01/2025
Phim học đường vừa chiếu 1 ngày đã chiếm top 1 toàn cầu: Thống trị 67 nước, nam chính quá đẹp khiến netizen u mê
Phim âu mỹ
05:59:40 19/01/2025
Gợi ý mâm cỗ cúng ông Công ông Táo đầy đủ nhất, năm nay ai làm sớm có thể tham khảo ngay!
Ẩm thực
05:49:52 19/01/2025
Lũ lụt ở Indonesia nhấn chìm hàng nghìn ngôi nhà
Uncat
05:16:08 19/01/2025
Sập cáp treo trượt tuyết ở Tây Ban Nha, hàng chục người bị thương và mắc kẹt
Thế giới
05:14:01 19/01/2025
Siêu phẩm ngôn tình có rating tăng 138% chỉ sau 1 tập, nam chính biến hình đỉnh hơn cả nguyên tác
Phim châu á
23:32:37 18/01/2025
Vân Dung khoe con ruột và 'con dâu' ở hậu trường Táo Quân 2025
Tv show
23:25:36 18/01/2025
Mỹ Tâm trẻ đẹp tuổi 44, tình trạng sức khỏe của nghệ sĩ Hồng Nga
Sao việt
23:17:57 18/01/2025
Katy Perry khen ngợi và công khai ủng hộ Taylor Swift
Nhạc quốc tế
22:30:46 18/01/2025
 Ngộ độc thực phẩm xử lý như thế nào là đúng cách và hiệu quả nhất
Ngộ độc thực phẩm xử lý như thế nào là đúng cách và hiệu quả nhất Gia tăng người nhập viện vì bệnh sởi tại TPHCM
Gia tăng người nhập viện vì bệnh sởi tại TPHCM
 Trẻ đau bụng kiểu này có thể tử vong
Trẻ đau bụng kiểu này có thể tử vong Bác sĩ bỏ ngang ca khám bệnh, lao vào phòng mổ cứu bé sơ sinh
Bác sĩ bỏ ngang ca khám bệnh, lao vào phòng mổ cứu bé sơ sinh Trẻ bỏng nặng do sự vô ý của cha mẹ
Trẻ bỏng nặng do sự vô ý của cha mẹ 'An cung' Hàn Quốc: Hoạt huyết hay phòng ngừa đột quỵ?
'An cung' Hàn Quốc: Hoạt huyết hay phòng ngừa đột quỵ? Thiết bị giúp đàn ông bớt ngại ngùng khi khám ung thư tinh hoàn
Thiết bị giúp đàn ông bớt ngại ngùng khi khám ung thư tinh hoàn Bà cụ bị đột quỵ 'hồi sinh' nhờ thuốc tiêu sợi huyết
Bà cụ bị đột quỵ 'hồi sinh' nhờ thuốc tiêu sợi huyết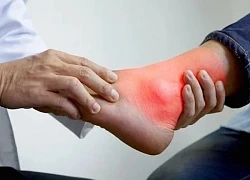 Nam sinh 17 tuổi mắc bệnh gút mạn mà không hề hay biết
Nam sinh 17 tuổi mắc bệnh gút mạn mà không hề hay biết Nhiễm trùng nặng vì bôi cao sim chữa bỏng bô xe máy
Nhiễm trùng nặng vì bôi cao sim chữa bỏng bô xe máy Suy tim, đột quỵ vì không tuân thủ điều trị bệnh cơ tim
Suy tim, đột quỵ vì không tuân thủ điều trị bệnh cơ tim Tư thế yoga cực kỳ đơn giản mang lại nhiều lợi ích
Tư thế yoga cực kỳ đơn giản mang lại nhiều lợi ích Nhiều chị em "môi cá trê" vì xăm môi giá rẻ đón Tết
Nhiều chị em "môi cá trê" vì xăm môi giá rẻ đón Tết Nhiều người phải cấp cứu vì viêm phổi
Nhiều người phải cấp cứu vì viêm phổi Nam sinh 15 tuổi tử vong vì đột quỵ
Nam sinh 15 tuổi tử vong vì đột quỵ Một loại củ được xem là 'mỏ vàng' dinh dưỡng và được bác sĩ khuyên dùng
Một loại củ được xem là 'mỏ vàng' dinh dưỡng và được bác sĩ khuyên dùng 3 sao Hàn hạng A chung số phận hẩm hiu: Lee Min Ho giờ chỉ còn là cái tên?
3 sao Hàn hạng A chung số phận hẩm hiu: Lee Min Ho giờ chỉ còn là cái tên? MC Minh Hương hiện là Đại úy công an, sống kín tiếng ở tuổi 40
MC Minh Hương hiện là Đại úy công an, sống kín tiếng ở tuổi 40 260 triệu người tức giận với nữ diễn viên "đẹp người xấu nết": Đạo đức giả còn thích lên mặt dạy đời
260 triệu người tức giận với nữ diễn viên "đẹp người xấu nết": Đạo đức giả còn thích lên mặt dạy đời
 Tuyền Mập: Tôi với chồng lấy nhau 10 năm, nhưng chưa từng ở chung quá một tháng
Tuyền Mập: Tôi với chồng lấy nhau 10 năm, nhưng chưa từng ở chung quá một tháng Cát sê 456 triệu và màn tố của Thanh Thảo với Lương Bằng Quang: Ai đúng ai sai?
Cát sê 456 triệu và màn tố của Thanh Thảo với Lương Bằng Quang: Ai đúng ai sai? Bạn học hé lộ tính cách thật của Á hậu Phương Nhi
Bạn học hé lộ tính cách thật của Á hậu Phương Nhi Hoa hậu Thùy Tiên, Ngân Anh và dàn hậu có bằng thạc sĩ
Hoa hậu Thùy Tiên, Ngân Anh và dàn hậu có bằng thạc sĩ Vụ 4 người chết ở Hà Nội: 3 thi thể được tìm thấy dưới gầm giường
Vụ 4 người chết ở Hà Nội: 3 thi thể được tìm thấy dưới gầm giường Người đàn ông chém gục vợ cũ giữa đường rồi tự sát ở Cà Mau
Người đàn ông chém gục vợ cũ giữa đường rồi tự sát ở Cà Mau Bức ảnh xấu hổ nhất cuộc đời Song Hye Kyo
Bức ảnh xấu hổ nhất cuộc đời Song Hye Kyo Sự thật về việc Á hậu Phương Nhi âm thầm xây dựng biệt thự khủng như lâu đài
Sự thật về việc Á hậu Phương Nhi âm thầm xây dựng biệt thự khủng như lâu đài
 Nóng: Sao nam 10X bị lừa bán sang biên giới Thái Lan được giải cứu thành công, nhìn ngón tay cái ai cũng thấy khiếp sợ
Nóng: Sao nam 10X bị lừa bán sang biên giới Thái Lan được giải cứu thành công, nhìn ngón tay cái ai cũng thấy khiếp sợ Chồng đại gia của Phạm Hương là ai, tại sao lại giấu kín bưng?
Chồng đại gia của Phạm Hương là ai, tại sao lại giấu kín bưng? Dispatch mở bát 2025: Tiểu tam trơ trẽn nhất showbiz mang thai con ngoài giá thú với đạo diễn U70 sau 10 năm ngoại tình
Dispatch mở bát 2025: Tiểu tam trơ trẽn nhất showbiz mang thai con ngoài giá thú với đạo diễn U70 sau 10 năm ngoại tình Cặp đôi diễn viên Vbiz để lộ "tín vật định tình" giữa nghi vấn đang hẹn hò?
Cặp đôi diễn viên Vbiz để lộ "tín vật định tình" giữa nghi vấn đang hẹn hò? Clip bà xã Cường Đô La mang xấp tiền mặt gần 300 triệu đưa tận tay cho người này, mối quan hệ gây bất ngờ
Clip bà xã Cường Đô La mang xấp tiền mặt gần 300 triệu đưa tận tay cho người này, mối quan hệ gây bất ngờ