Ngăn ngừa biến chứng thận do mắc đái tháo đường
Biến chứng thận là một trong những hậu quả xấu của bệnh đái tháo đường. Việc điều trị biến chứng thận rất phức tạp, do đó người bệnh đái tháo đường cần điều trị để ngăn ngừa biến chứng này…
Tại sao bệnh đái tháo đường gây biến chứng thận?
Có khoảng từ 20-40% bệnh nhân đái tháo đường có biến chứng thận. Tỉ lệ và mức độ nặng của biến chứng thận liên quan tới thời gian bị bệnh và mức độ kiểm soát đường huyết. Điều nguy hiểm là có tới 40% số bệnh nhân phải chạy thận nhân tạo là do biến chứng thận của đái tháo đường.
Biến chứng thận do đái tháo đường dẫn đến nguy cơ chạy thận nhân tạo.
Nguy cơ biến chứng thận thường gặp ở người kiểm soát đường huyết không tốt. Các bệnh lý kèm theo như tăng huyết áp, sỏi thận, nhiễm khuẩn tiết niệu, mắc đái tháo đường lâu năm, hút thuốc lá, đái tháo đường type 1, có bệnh thận khác đi kèm như sỏi thận, nhiễm khuẩn tiết niệu… là những yếu tố nguy cơ làm tăng bị biến chứng thận ở bệnh nhân đái tháo đường.
Biện pháp ngăn ngừa biến chứng thận
Biến chứng thận có thể phòng ngừa được bằng cách kiểm soát tốt đường huyết và các yếu tố nguy cơ.
Kiểm soát tốt đường huyết: Kiểm soát đường huyết ở vùng an toàn là yếu tố hàng đầu trong dự phòng các biến chứng của bệnh đái tháo đường. Kiểm soát đường huyết cần kết hợp các biện pháp: Chế độ ăn, tập luyện và dùng thuốc. Trong các nghiên cứu theo dõi lâu dài cho thấy hiệu quả của điều trị kiểm soát tốt đường huyết hạn chế biến chứng thận có thể kéo dài nhiều năm sau khi mắc đái tháo đường.
Mục tiêu HbA1c dưới 7%.
Kiểm soát huyết áp: Kiểm soát tốt huyết áp cũng có giá trị rất lớn vì tăng huyết áp ảnh hưởng xấu đến chức năng thận. Mục tiêu huyết áp ở người bệnh đái tháo đường dưới 140/90 mmHg.
Video đang HOT
Để điều trị tốt huyết áp, trước tiên cần thực hiện đồng thời giảm cân (nếu thừa cân), ăn nhạt, không uống rượu và hút thuốc lá, tập thể dục thường xuyên phù hợp với tình trạng sức khỏe. Nếu các biện pháp này không có hiệu quả thì cần dùng các thuốc hạ huyết áp sớm.
Có nhiều thuốc hạ huyết áp nhưng không phải loại nào bệnh nhân đái tháo đường cũng có thể dùng được. Một số nhóm thuốc ngoài khả năng làm hạ huyết áp còn có tác dụng lên hệ thống mạch thận, có tác dụng bảo vệ thận và làm chậm tiến triển biến chứng thận do đái tháo đường như nhóm ức chế men chuyển hoặc nhóm đối kháng thụ thể angiotensin II. Các thuốc này được khuyến cáo là thuốc điều trị đầu tay cho các bệnh nhân đái tháo đường có tăng huyết áp hoặc có biến chứng thận. Thông thường bệnh nhân phải cần từ 2 đến 4 loại thuốc mới có thể kiểm soát được huyết áp đạt mục tiêu.
Các phương pháp điều trị can thiệp nhằm kiểm soát tốt đường huyết và huyết áp thực hiện càng sớm thì hiệu quả dự phòng biến chứng càng cao. Tốt nhất là các biện pháp này nên được lưu ý áp dụng ngay khi bệnh nhân được phát hiện mắc đái tháo đường.
Ngoài ra, còn cần điều chỉnh rối loạn mỡ máu (cholesterol và triglyceride) và kiểm soát cân nặng, nồng độ canxi cùng phospho trong máu để đảm bảo sức khỏe xương.
Điều trị biến chứng thận do đái tháo đường
Các bệnh nhân đái tháo đường có biến chứng suy thận hoặc hội chứng thận hư cần được nhập viện để đánh giá và có kế hoạch điều trị. Điều trị giai đoạn này bao gồm điều trị tích cực, chế độ ăn, chế độ sinh hoạt. Trường hợp giai đoạn cuối, bệnh nhân có thể cần chạy thận nhân tạo hoặc ghép thận.
Chế độ ăn: Với bệnh nhân đã có protein niệu đại thể nên thực hiện chế độ ăn giảm chất đạm vừa phải (0,6 – 0,8g protein/kg thể trọng/ngày) để thận ít phải làm việc hơn và ít mất protein qua thận hơn. Tùy tình trạng của mỗi bệnh nhân, cần thực hiện chế độ ăn theo hướng dẫn của bác sĩ dinh dưỡng đái tháo đường.
Kiểm soát tốt đường huyết để ngăn ngừa các biến chứng do đái tháo đường.
Điều trị bệnh nhân mắc bệnh thận giai đoạn cuối:
Lọc thận: Khi suy thận giai đoạn cuối, thận mất gần như hoàn toàn chức năng cần điều trị thay thế thận suy bằng phương pháp lọc máu chu kỳ. Đây là cách để loại bỏ chất thải và dịch thừa ra khỏi cơ thể thay cho thận. Có hai hình thức:
Lọc máu chu kỳ: Thường thực hiện 3 lần/tuần, cần có hỗ trợ của máy móc và phải thực hiện tại các cơ sở y tế.
Lọc màng bụng: Hay còn gọi là thẩm phân phúc mạc. Đây là phương pháp sử dụng chính màng bụng của người bệnh làm màng lọc thay thế cho thận đã suy yếu. Lọc màng bụng giúp lọc các chất chuyển hóa, nước điện giải ra khỏi cơ thể người bệnh, giúp cân bằng nội môi.
Lọc màng bụng có ưu điểm là đơn giản, dễ thực hiện, có thể áp dụng tại nhà, không cần có máy chạy thận nhân tạo và bệnh nhân không bị lệ thuộc vào máy móc. Phương pháp này cũng hợp với nhiều bệnh nhân, hiệu quả lọc máu tốt, giúp bảo tồn tốt thận và ít bị mất máu và thiếu sắt.
Chế độ dinh dưỡng của phương pháp này cũng ít bị hạn chế hơn khi sử dụng phương pháp chạy thận nhân tạo. Phương pháp này cũng không không phải sử dụng thường xuyên các thuốc chống đông, do đó hạn chế nguy cơ đột quỵ, xuất huyết tiêu hóa cho bệnh nhân.
Tuy nhiên, nhược điểm của phương pháp lọc màng bụng có thể gây ra các biến chứng:
Tăng đường huyết do dịch lọc màng bụng có nồng độ glucose 1,5g%, 2g% hoặc 2,5g%.
Nếu bệnh nhân không tuân thủ đúng quy trình hướng dẫn lọc màng bụng tại nhà, có thể bị viêm phúc mạc, nhiễm trùng chỗ ra của ống thông.
Có thể bị hạ huyết áp do siêu lọc rút ra nhiều dịch.
Mất nhiều protein qua lọc.
Rối loạn nhịp tim, hạ thân nhiệt…
Ghép thận: Ghép thận là một phương pháp điều trị thay thế khác rất hiệu quả. Hiện nay kỹ thuật ghép thận đã rất tốt, tỉ lệ thành công cao. Tuy nhiên phương pháp này cũng chưa phổ biến do nguồn hiến tạng hiếm, chi phí quá cao, kỹ thuật ghép phức tạp không phải bệnh viện nào cũng có thể thực hiện được.
Căn bệnh khiến cô gái 25 tuổi chỉ nặng 30kg
Cô gái 25 tuổi mắc bệnh đái tháo đường type 1 vào bệnh viện cấp cứu với chỉ số đường huyết cao kèm nhiều biến chứng ở thận, mắt.
Chị L.N.B (25 tuổi, trú tại Hưng Yên) được chẩn đoán đái tháo đường type 1 đã điều trị tại địa phương. Gần đây, chị B. tự đo đường huyết thấy chỉ số tăng cao, mệt mỏi nên đến Bệnh viện Nội tiết Trung ương (Hà Nội) khám.
Bác sĩ chuyên khoa II Tạ Thùy Linh, Phụ trách khoa Dinh dưỡng lâm sàng và Tiết chế, cho biết, khi vào viện, bệnh nhân B. có chỉ số đường huyết cao tới 14,4 mmol/l kèm theo nhiều biến chứng mắt, thận và thần kinh do đái tháo đường.
Theo bác sĩ Linh, chị B. chưa tuân thủ điều trị và dinh dưỡng, thiếu kiến thức về bệnh đái tháo đường type 1. Bác sĩ đã nhanh chóng kê thuốc để hạ đường huyết và bổ sung dinh dưỡng nâng cao thể trạng. Sau hai tuần điều trị, bệnh nhân đã đạt chỉ số đường huyết ổn định, cân nặng tăng 1kg.

Bác sĩ Linh tư vấn dinh dưỡng cho chị B. Ảnh: BSCC.
Bác sĩ Linh cho biết thêm, bệnh đái tháo đường type 1 xuất hiện chủ yếu ở trẻ em, thanh thiếu niên. Tỷ lệ bệnh nhân điều trị không đúng, chưa hiểu về bệnh dẫn đến đường huyết tăng cao hoặc hạ thấp, biến chứng mắt, thận như chị B. rất nhiều.
Bệnh đái tháo đường type 1 nguy hiểm và cần tư vấn kỹ cho người bệnh và cả gia đình. Nếu điều trị không đúng có thể dẫn tới tăng đường huyết do ăn quá nhiều tinh bột hoặc hạ đường huyết do tiêm insulin không đúng cách. Những sai lầm phổ biến gồm tiêm insulin với liều lượng cao, thời điểm xa bữa ăn hoặc kỹ thuật chưa đúng khiến hấp thu insulin quá nhanh dẫn đến hạ đường huyết.
Các bác sĩ tư vấn cần có thực đơn dinh dưỡng chuẩn với từng bệnh nhân, thời gian vận động. Không cần bỏ hoàn toàn tinh bột, có thể thay đổi cơm, bún, miến, phở hằng ngày.
Những thực phẩm tốt gồm gạo lứt, bánh mỳ đen, ngũ cốc nguyên cám, trái cây ít tăng đường huyết như thanh long, dưa chuột, ổi, táo ta... Người bị đái tháo đường cần ăn tối thiểu 400-500g rau xanh mỗi ngày, hạn chế tăng đường huyết.
Bác sĩ Linh khuyến cáo, bệnh đái tháo đường type 2 có thể phòng ngừa bằng lối sống lành mạnh nhưng type 1 gần như không thể ngăn ngừa được. Người dân cần chú ý các triệu chứng của tăng đường huyết như khát nhiều, uống nhiều, tiểu nhiều, gầy sút cân, đặc biệt là trẻ em.
Trẻ có người thân (bố, mẹ, anh chị em ruột) bị đái tháo đường type 1 có thể xét nghiệm kháng thể để xác định nguy cơ mắc bệnh và cần theo dõi, điều trị sát sao.
| Theo thống kê của Hiệp hội Đái tháo đường Thế giới (IDF), trên thế giới hiện có khoảng 463 triệu người mắc đái tháo đường và dự kiến đến năm 2030 là 578 triệu ca. Trung bình, cứ mỗi giờ có thêm hơn 1.000 ca mắc mới, cứ sau 8 giây có 1 người tử vong do căn bệnh này. Tại Việt Nam, 3,53 triệu người đang mắc bệnh, mỗi ngày có ít nhất 80 trường hợp tử vong vì các biến chứng có liên quan. Dự báo con số này có thể tăng lên đến6,3 triệu vào năm 2045. |
Gia tăng trẻ mắc đái tháo đường type 1  Số liệu từ các bệnh viện cho thấy bệnh đái tháo đường (ĐTĐ) típ 1 đang có xu hướng ngày một gia tăng, đặc biệt là ở lứa tuổi trẻ em. Trẻ mắc đái tháo đường type 1 điều trị tại Bệnh viện Nội tiết trung ương. Ảnh: BVCC. Số liệu thống kê từ Liên đoàn ĐTĐ thế giới (IDF) năm 2022 cho...
Số liệu từ các bệnh viện cho thấy bệnh đái tháo đường (ĐTĐ) típ 1 đang có xu hướng ngày một gia tăng, đặc biệt là ở lứa tuổi trẻ em. Trẻ mắc đái tháo đường type 1 điều trị tại Bệnh viện Nội tiết trung ương. Ảnh: BVCC. Số liệu thống kê từ Liên đoàn ĐTĐ thế giới (IDF) năm 2022 cho...
 Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43
Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43 Vụ dụ dỗ tu tập thành tiên: Công an khai quật nhiều vật phẩm chôn dưới đất01:02
Vụ dụ dỗ tu tập thành tiên: Công an khai quật nhiều vật phẩm chôn dưới đất01:02 Xung đột Nga - Ukraine trước bước ngoặt08:59
Xung đột Nga - Ukraine trước bước ngoặt08:59 Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08
Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08 Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00
Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00 Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01
Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01 Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14
Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14 Đặc phái viên Mỹ hé lộ điều Nga - Ukraine phải làm để đạt thỏa thuận hòa bình07:56
Đặc phái viên Mỹ hé lộ điều Nga - Ukraine phải làm để đạt thỏa thuận hòa bình07:56 Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07
Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07 Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50
Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50 Mỹ - EU 'chia đôi ngả' về Ukraine07:56
Mỹ - EU 'chia đôi ngả' về Ukraine07:56Tiêu điểm
Tin đang nóng
Tin mới nhất
Vai trò quan trọng của Vitamin A trong phòng chống bệnh sởi

Cách ăn nghệ để kéo dài tuổi thọ

Bộ phận này càng to sức khỏe càng nguy cấp

10 thói quen khiến thận hỏng nhanh
Phòng tránh hữu hiệu các bệnh thường gặp vào mùa Xuân
Số ca mắc sởi tại Hà Nội tiếp tục gia tăng trong thời tiết ẩm

Xạ đen có mấy loại, loại nào dùng chữa bệnh tốt nhất?

3 thói quen dễ gây đột quỵ

Vatican: Giáo hoàng Francis ổn định, không còn dùng máy thở

Chế độ ăn tốt cho tim mạch

7 thực phẩm tốt cho sức khỏe nên ăn hàng ngày
Người đàn ông ngã gục khi tập thể dục buổi sáng, bác sĩ cảnh báo 1 điều
Có thể bạn quan tâm

Lisa (BLACKPINK) tiết lộ những khoảnh khắc khó khăn nhất khi là một ngôi sao toàn cầu
Sao châu á
18:42:23 03/03/2025
Máy bay của hãng hàng không Qantas gặp sự cố
Thế giới
18:23:59 03/03/2025
Kỳ Hân khoe vóc dáng nuột nà thời tung hoành showbiz, sau 8 năm làm vợ Mạc Hồng Quân thay đổi hoàn toàn
Sao thể thao
18:19:43 03/03/2025
Thuê gần 50 ô tô rồi làm giả giấy tờ mang đi bán
Pháp luật
18:09:58 03/03/2025
Sao Việt 3/3: Sam tổ chức sinh nhật cho cặp song sinh
Sao việt
18:07:39 03/03/2025
Clip cô gái dạy chồng Tây đếm số tiếng Việt hài hước hút hơn 2 triệu lượt xem
Netizen
17:57:22 03/03/2025
"Ngày cưới" của Hương Tràm và Anh Tú
Nhạc việt
17:44:53 03/03/2025
Cô gái mất liên lạc 1 tuần sau tin nhắn 'vào Đà Nẵng đi khảo sát'
Tin nổi bật
17:17:39 03/03/2025
Hôm nay nấu gì: Bữa tối toàn món tốn cơm, nhìn là thèm
Ẩm thực
16:49:34 03/03/2025
Người phá hỏng sân khấu Oscars tri ân tượng đài Hollywood, "hoạ mi nước Anh" bất ngờ bị réo tên
Nhạc quốc tế
16:40:08 03/03/2025
 Lạm dụng điều hòa nhiệt độ ảnh hưởng đến sức khỏe như thế nào?
Lạm dụng điều hòa nhiệt độ ảnh hưởng đến sức khỏe như thế nào? Chế độ ăn trứng luộc hàng ngày có tác dụng gì?
Chế độ ăn trứng luộc hàng ngày có tác dụng gì?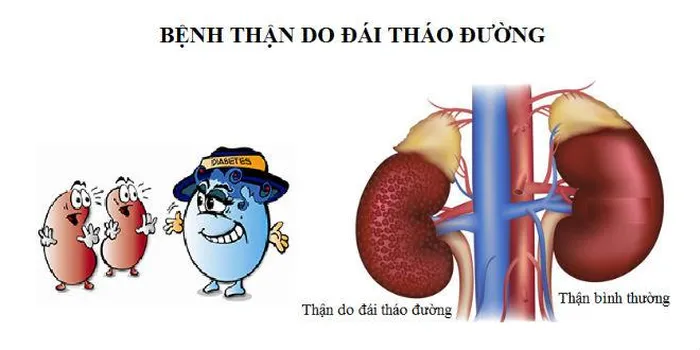

 Nguy cơ cắt cụt chân do không tuân thủ điều trị đái tháo đường
Nguy cơ cắt cụt chân do không tuân thủ điều trị đái tháo đường WHO cảnh báo về thuốc giả trị đái tháo đường và giảm cân
WHO cảnh báo về thuốc giả trị đái tháo đường và giảm cân Điều trị áp xe gan ở người bệnh đái tháo đường
Điều trị áp xe gan ở người bệnh đái tháo đường Tin vui cho người bệnh đái tháo đường!
Tin vui cho người bệnh đái tháo đường! Biến chứng nguy hiểm của bệnh đái tháo đường típ 1
Biến chứng nguy hiểm của bệnh đái tháo đường típ 1 8 đồ uống tốt và xấu với người bệnh đái tháo đường
8 đồ uống tốt và xấu với người bệnh đái tháo đường 3 loại thực phẩm là 'vua hại gan' không phải ai cũng biết
3 loại thực phẩm là 'vua hại gan' không phải ai cũng biết Nhịn ăn gián đoạn kéo dài có hại gì?
Nhịn ăn gián đoạn kéo dài có hại gì? Việt Nam có một 'thần dược' chống ung thư, kéo dài tuổi thọ, cứ ra chợ ra thấy
Việt Nam có một 'thần dược' chống ung thư, kéo dài tuổi thọ, cứ ra chợ ra thấy Những sai lầm khi ăn sáng khiến bạn giảm cân thất bại
Những sai lầm khi ăn sáng khiến bạn giảm cân thất bại 6 cách tự nhiên giúp thoát khỏi cơn đau đầu do viêm xoang
6 cách tự nhiên giúp thoát khỏi cơn đau đầu do viêm xoang 5 món quen thuộc nhưng có thể là 'thủ phạm' gây tiêu chảy
5 món quen thuộc nhưng có thể là 'thủ phạm' gây tiêu chảy Làm thế nào để nhân viên văn phòng có một giấc ngủ ngon?
Làm thế nào để nhân viên văn phòng có một giấc ngủ ngon? Nhịn ăn sáng có giúp giảm cân không?
Nhịn ăn sáng có giúp giảm cân không? Tình tiết bí ẩn nhất vụ ly hôn che giấu suốt 2 năm của Huy Khánh và Mạc Anh Thư
Tình tiết bí ẩn nhất vụ ly hôn che giấu suốt 2 năm của Huy Khánh và Mạc Anh Thư Vợ Bùi Tiến Dũng bụng bầu vượt mặt nhan sắc vẫn đỉnh của chóp, gia đình sóng gió nhất làng bóng "gương vỡ lại lành"
Vợ Bùi Tiến Dũng bụng bầu vượt mặt nhan sắc vẫn đỉnh của chóp, gia đình sóng gió nhất làng bóng "gương vỡ lại lành" Đến nhà chồng cũ, tôi bật khóc khi thấy mẹ kế làm điều này với con gái mình
Đến nhà chồng cũ, tôi bật khóc khi thấy mẹ kế làm điều này với con gái mình Bị dọa xóa tên khỏi di chúc, học sinh lớp 10 ăn trộm 2,9 tỷ đồng của gia đình
Bị dọa xóa tên khỏi di chúc, học sinh lớp 10 ăn trộm 2,9 tỷ đồng của gia đình Đỗ Mỹ Linh hiếm khi khoe độ giàu, nhưng chỉ một chi tiết trong bức ảnh này đã lộ rõ mức "chịu chơi" của nàng dâu hào môn
Đỗ Mỹ Linh hiếm khi khoe độ giàu, nhưng chỉ một chi tiết trong bức ảnh này đã lộ rõ mức "chịu chơi" của nàng dâu hào môn
 Trúc Anh (Mắt Biếc) thừa nhận bị trầm cảm, công khai những hình ảnh gây xót xa khi tăng cân
Trúc Anh (Mắt Biếc) thừa nhận bị trầm cảm, công khai những hình ảnh gây xót xa khi tăng cân Chủ quán trà sữa cốm lên tiếng sau clip liếm cốc khi đóng hàng cho khách
Chủ quán trà sữa cốm lên tiếng sau clip liếm cốc khi đóng hàng cho khách Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc
Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc
 Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì?
Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì? Vợ chồng Huyền thoại Hollywood Gene Hackman đã chết 9 ngày trước khi được phát hiện
Vợ chồng Huyền thoại Hollywood Gene Hackman đã chết 9 ngày trước khi được phát hiện Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một
Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một Angelababy công khai tình mới vào đúng ngày sinh nhật, nhà trai là nam thần đê tiện bị ghét bỏ nhất showbiz?
Angelababy công khai tình mới vào đúng ngày sinh nhật, nhà trai là nam thần đê tiện bị ghét bỏ nhất showbiz?
 Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng!
Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng! Bắt nghi phạm sát hại người phụ nữ nhặt ve chai
Bắt nghi phạm sát hại người phụ nữ nhặt ve chai