Mẹ khoẻ, tim con mới khoẻ
Sinh con, điều mà cha mẹ quan tâm nhất là đứa trẻ được khoẻ mạnh, lành lặn, không mắc một dị tật nào, đặc biệt là bệnh tim bẩm sinh.
Bệnh tim bẩm sinh là dị tât của buông tim, van tim, vách tim và các mạch máu lớn, xảy ra từ lúc còn ở bào thai. Tân suât bênh tim bâm sinh chung trên thê giới là 8/1.000 trẻ ra đời còn sông.
Liên quan đến bất thường ở gene
Tim bắt đâu đâp từ rât sớm, vào khoảng tuân thứ 4 của thai kỳ và hoàn thiên vào tuân thứ 8, khi mà bào thai chỉ dài chừng 2,5cm. Những bất thường trong quá trình hình thành và phát triển của tim sẽ đưa đến bệnh tim bẩm sinh. Hiện tại, các nhà khoa học chưa xác định rõ ràng nguyên nhân gây ra bệnh, tuy nhiên, các yếu tố như môi trường sống độc hại, mẹ mắc bệnh mãn tính, dùng thuốc trong thai kỳ, bất thường cấu trúc gene (di truyền hoặc không di truyền)… được coi là có tác động đến việc tạo ra bệnh tim bẩm sinh.
Có khoảng 50% các trường hợp tim bẩm sinh liên quan đến bất thường cấu trúc gene. Trong đó, các nghiên cứu cho thấy khoảng 25% trẻ mắc bệnh tim bẩm sinh liên quan đến những hội chứng bẩm sinh do đột biến gene như hội chứng Down (60% trẻ bị bệnh tim bẩm sinh kênh nhĩ thất có mắc hội chứng này), hội chứng Marfan (thường được gọi hội chứng tay vượn, là một hội chứng có tính chất di truyền, gây ra bất thường ở mô liên kết), hội chứng Williams (ảnh hưởng đến các động mạch do bất thường cấu tạo mô chun giãn ở thành động mạch), hội chứng Turner, hội chứng DiGeogre…
Một yếu tố cũng cần lưu ý là tuổi của mẹ khi mang thai. Nếu người mẹ trên 35 tuổi hoặc bố từ 50 tuổi trở lên, hoặc người mẹ quá trẻ (dưới 18 tuổi) thì thai nhi tăng nguy cơ mắc dị tật bẩm sinh do dễ gặp các vấn đề về gene hơn.
Nguy cơ từ môi trường sống
Môi trường sống tác đông nhiêu lên viêc hình thành bênh tim bâm sinh. Người ta thấy rằng trẻ tăng nguy cơ mắc dị tật bẩm sinh nói chung và tim bẩm sinh nói riêng nếu người mẹ có tiếp xúc với tia bức xạ, hoá chất độc hại khi mang thai, như phải làm việc trong môi trường thường xuyên tiếp xúc với thuốc trừ sâu, thuốc nhuộm… (có các chất độc hại như thuỷ ngân, chì…), hoặc có tiếp xúc với các tia bức xạ ion hoá (chụp X-quang, chụp cắt lớp điện toán…) Nếu người mẹ dùng các chất kích thích như rượu, thuốc lá, cocain… khi mang thai cũng gây hại cho thai nhi và tăng nguy cơ mắc bệnh.
Video đang HOT
Người mẹ mắc các bệnh chuyển hoá như tiểu đường, lupus đỏ…, hoặc bị nhiễm trùng trong ba tháng đầu thai kỳ như nhiễm virút (virút Rubella, virút Cytomegalovirus, virút gây bệnh Herpes…), vi trùng (giang mai…), ký sinh trùng (Toxoplasma…) cũng khiến cho con tăng nguy cơ mắc bệnh tim bẩm sinh.
Những trẻ mắc bệnh tim bẩm sinh nặng và phức tạp sẽ chậm phát triển
Một yếu tố nguy cơ khác cần lưu ý là người mẹ sử dụng các loại thuốc bị coi là có thể gây độc cho thai như một số loại thuốc kháng sinh, hạ áp, chống co giật, chống trầm cảm… Các thuốc này trực tiếp hoặc gián tiếp gây ra những bất thường về cấu trúc hoặc chức năng ở thai nhi. Tác dụng độc hại của thuốc đối với thai có thể xảy ra ở bất kỳ giai đoạn nào của thai kỳ nhưng thường gặp nhất trong ba tháng đầu.
Phòng ngừa khi mang thai
Phần lớn bệnh tim bẩm sinh có thể được điều trị và điều trị thành công. Những trẻ mắc bệnh tim bẩm sinh nặng và phức tạp sẽ chậm phát triển, có các triệu chứng ảnh hưởng đến chất lượng cuộc sống và nếu không được điều trị thích hợp, bệnh sẽ nặng dần rồi đưa đến tử vong. “Phòng bệnh hơn chữa bệnh”, người mẹ cần phòng ngừa bệnh tim cho trẻ bằng cách quan tâm đên những vân đê sức khoẻ trước và trong khi mang thai.
Trước khi mang thai, nêu người mẹ mắc các bênh lý chuyên hoá như tiểu đường, lupus đỏ… thì cân được điêu trị ổn định. Mẹ cũng nên chủng ngừa các bệnh có thể ảnh hưởng trên thai như sởi, quai bị, Rubella, thuỷ đậu trước khi mang thai ít nhất một tháng… Trong ba tháng đầu của thai kỳ, cố gắng tránh mắc các bênh do siêu vi gây ra như cảm cúm, sốt siêu vi… Cần giữ vệ sinh cơ thể tốt, tránh nơi đông người, tránh vào vùng đang có dịch bệnh. Nên ăn uống đầy đủ dinh dưỡng, ăn trái cây có vitamin C, uống nhiều nước. Không uống rượu hay dùng các chất kích thích như thuốc lá, càphê… trong suốt quá trình mang thai.
Môi trường sống của người mẹ cần được cải thiện, tránh để ô nhiễm. Tránh tiếp xúc với các tác nhân vât lý, hoá học, chât đôc (nguồn nước bị nhiễm khuẩn, thuỷ ngân, thuốc nhuộm, thuốc trừ sâu…) Cần hạn chế sử dụng thuốc trong quá trình mang thai và nếu bắt buộc dùng thì phải theo chỉ định của bác sĩ chuyên khoa. Trong thai kỳ, người mẹ cần khám thai định kỳ để được theo dõi và chăm sóc thai nhi tốt. Nếu nghi ngờ thai nhi mắc bệnh tim bẩm sinh, bác sĩ có thể cho siêu âm tim bào thai kiểm tra lúc thai 20 tuần, từ đó có phác đồ điều trị thích hợp.
Theo ThS.BS Ngô Bảo Khoa (Sài gòn tiếp thị)
Thấp tim - Thủ phạm chính của các bệnh van tim
Trung tâm tim mạch Bệnh viện E vừa đưa vào sử dụng đơn vị Phòng chống thấp tim cấp II. Tại buổi lễ ra mắt, GS.TS. Phạm Gia Khải, Chủ tịch Hội Tim mạch ASEAN cho biết, tổn thương van tim do thấp là một trong những bệnh tim mạch thường gặp nhất ở các nước đang phát triển, nếu không được điều trị tốt sẽ dẫn đến nguy cơ suy tim, thậm chí tử vong. Trong điều kiện hiện nay, cần thiết phải phát triển nhiều tiến bộ để điều trị bệnh lý này.
Nhiều người bị suy tim nặng mới đến bệnh viện chữa trị
Chị Nguyễn Thị Th., 36 tuổi (Hạ Hoà - Phú Thọ) đến Trung tâm Tim mạch Bệnh viện E trong tình trạng khó thở, mệt mỏi, suy tim nặng. Theo các bác sĩ, chị Th. bị tổn thương van tim rất nặng dẫn đến tim bị suy. Các biện pháp điều trị nội khoa không còn đáp ứng được, để cứu sống bệnh nhân, các bác sĩ phải tiến hành phẫu thuật thay van tim. Chị Th. cho biết, chị phát hiện ra hở van tim từ khi mang thai đầu tiên cách đây 7 năm, nhờ có các bác sĩ, chị đã may mắn vượt cạn an toàn và cũng không dám sinh tiếp nữa. Mặc dù được khuyến cáo phải theo dõi điều trị bệnh thường xuyên nhưng do điều kiệnkinh tế khó khăn, lại ở xa những bệnh viện lớn nên chị ít quan tâm đến bệnh. Thời gian gần đây, sức khoẻ suy sụp nhiều, đến nỗi chỉ đi bộ một quãng đường ngắn cũng khiến chị không thở được chị mới quyết định xuống Hà Nội kiểm tra sức khoẻ và thật buồn là bệnh của chị đã biến chứng rất nặng.
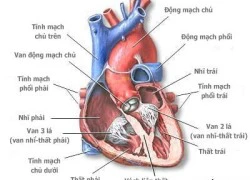
PGS.TS. Lê Ngọc Thành - Giám đốc Trung tâm Tim mạch Bệnh viện E cho biết, nhiều người bị bệnh van tim (hẹp/hở van hai lá, van động mạch chủ) đến viện trong tình trạng đã có nhiều biến chứng nặng đe doạ đến tính mạng họ mới tìm đến bệnh viện, lúc này quá trình điều trị phức tạp và tốn kém hơn nhiều. Trong nhiều trường hợp phải có chỉ định phẫu thuật sửa van hoặc thay van mới có thể cứu sống được.
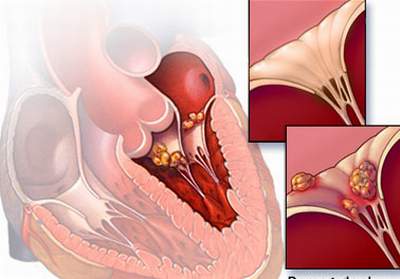
Tổn thương van tim do thấp.
Thấp tim là thủ phạm chính của các bệnh van tim
TS. Phạm Mạnh Hùng - Viện Tim mạch Việt Nam cho biết, đến nay chưa có một điều tra cụ thể nào về tình trạng hẹp van tim trong cộng đồng nhưng số người mắc bệnh này đến bệnh viện điều trị vẫn khá phổ biến. Hẹp van hai lá chủ yếu do hậu quả của thấp tim gây nên. Thủ phạm dẫn đến thấp tim là nhiễm liên cầu khuẩn beta tan huyết nhóm A. Người ta ước tính có tới 15% trẻ em trong độ tuổi đi học bị nhiễm liên cầu khuẩn beta, trong đó biến chứng sang thấp tim là 3 -5%. Van hai lá và van động mạch chủ là dễ bị tổn thương nhất bởi thấp tim. Trong đó chủ yếu là hẹp/hở van hai lá dẫn đến những rối loạn về huyết động. Người bệnh có thể sẽ chịu nhiều biến chứng như phù phổi cấp, suy tim nặng, tắc mạch, rối loạn nhịp, suy tim mạn... Nếu hẹp hai lá xảy ra từ trẻ nhỏ thì đó là tình trạng còi cọc, chậm phát triển. Đối với những sản phụ, các bệnh van tim đe doạ đến tính mạng của cả mẹ và thai nhi trong suốt quá trình mang thai và đặc biệt khi sinh nở nếu không được điều trị và kiểm soát bệnh tốt.
Việt Nam là nước có nhiều thành công về điều trị bệnh van tim
Theo các chuyên gia tim mạch, điều trị cho những bệnh nhân tim mạch liên quan đến nhiễm khuẩn này vẫn còn là gánh nặng trong khi các bệnh lý tim mạch do rối loạn chuyển hoá cũng đang ngày một gia tăng. Tại những trung tâm tim mạch lớn như Trung tâm Tim mạch (Bệnh viện E), Khoa phẫu thuật tim mạch - lồng ngực (Bệnh viện Việt Đức), các kỹ thuật phẫu thuật sửa van, thay van được tiến hành hoàn hảo cùng sự hỗ trợ của các thiết bị phẫu thuật lồng ngực hiện đại.
Cùng với sự phát triển về nội khoa và phẫu thuật, tim mạch can thiệp cũng khẳng định những ưu thế vượt trội trong điều trị các bệnh lý tim mạch, trong đó nổi bật là về động mạch vành và bệnh van tim. Với kỹ thuật dùng bóng nong Inoue, chỉ với một vết chích nhỏ (vài milimet) ở tĩnh mạch đùi, bóng nong được đưa vào qua vị trí van bị hẹp, bơm căng bóng làm hai mép van tim bị dính do thấp tim được tách ra và lỗ van được tách rộng ra, giải quyết hiệu quả những rối loạn tuần hoàn mà hẹp van tim gây ra. Quá trình làm thủ thuật diễn ra trong khoảng 30 phút, người bệnh hoàn toàn tỉnh táo, không phải gây mê, có thể ra viện vào ngày hôm sau. Ưu điểm nổi bật của phương pháp này là điều trị cho bệnh nhân bị hẹp hai lá mà bị suy tim nặng (không thể phẫu thuật được) phụ nữ có thai trẻ em bị hẹp hai lá bệnh nhân bị hẹp van tim có kèm theo các biến dạng lồng ngực, gù vẹo cột sống...
PGS.TS. Nguyễn Quang Tuấn, Trưởng phòng C4 - Viện Tim mạch Việt Nam cho biết, kỹ thuật này đã trở thành thường quy tại Viện Tim mạch Việt Nam với số người bệnh được điều trị thành công trên 5.000 người, đưa nơi đây thành một trong những trung tâm điều trị hẹp van tim bằng bóng Inoue lớn nhất thế giới và là nơi trao đổi kinh nghiệm cho nhiều quốc gia khác. Chi phí điều trị tại Việt Nam cũng chỉ bằng 1/6 - 1/10 ở các nước khác. Biện pháp nong van bằng bằng bóng qua da còn được ứng dụng điều trị các bệnh hẹp van tim khác do bẩm sinh hoặc mắc phải như hẹp van động mạch phổi, hẹp van động chủ, hẹp van ba lá... Thời gian gần đây, trên thế giới đã bắt đầu dùng các biện pháp can thiệp qua đường ống thông để thay van tim nhân tạo cho những trường hợp van động mạch chủ bị thoái hoá, kỹ thuật sửa van hai lá qua da cũng đang được tiến hành. Viện Tim mạch Việt Nam đã sẵn sàng phục vụ người bệnh bằng những kỹ thuật này.
GS. TS Phạm Gia Khải- Chủ tịch Hội tim mạch ASEAN, Chủ tịch Hội tim mạch Việt Nam: "Phòng chống thấp tim là một biện pháp quan trọng ngăn ngừa các biến chứng tim mạch".
Trước đây, bệnh nhân suy tim có liên quan đến thấp tim là 70%, với những cải thiện trong điều kiện sống và các biện pháp điều trị nên hiện nay còn khoảng 30% người suy tim, tổn thương van tim có liên quan đến thấp tim. Tại các nước Mỹ latinh, tình trạng này cũng khá phổ biến nhưng quá trình dự phòng thấp cấp I, II của họ rất tốt nên đến nay bệnh đã giảm đáng kể. Ở nước ta, phòng chống thấp tim bắt đầu phát triển từ năm 2001. Đây là biện pháp cơ bản ngăn ngừa các biến chứng tim mạch nguy hiểm. Biện pháp này được chia làm 2 cấp. Cấp I là ngăn chặn các yếu tố nguy cơ (di truyền, gia đình, kiểm soát và điều trị tốt tình trạng nhiễm khuẩn như viêm họng...) Cấp II là làm cho các yếu tố nguy cơ không phát triển thêm, đó là điều trị cho bệnh không dẫn đến biến chứng hoặc có biến chứng thì cần điều trị nội khoa, can thiệp hoặc phẫu thuật. Thời gian từ khi nhiễm liên cầu khuẩn beta nhóm A gây thấp tim đến tổn thương van tim có thời gian vài năm đến 10 năm. Biện pháp tiêm phòng thấp bằng peniciline chậm cần được tiến hành đến tuổi 40 - 45 mà không cần phải suốt đời. Tiêm phòng thấp cần được tiến hành ở những đơn vị phòng thấp có điều kiện cấp cứu bởi quá trình tiêm peniciline chậm có thể xảy ra những trường hợp bị phản ứng nặng.
Theo SKDS
Khi nào phải thay van tim? 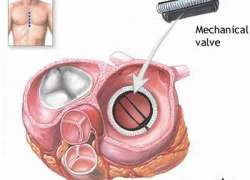 Khi van tim bị tổn thương, tim sẽ bơm máu kém hiệu quả hơn, do vậy tim phải làm việc nhiều hơn để bơm máu giàu ôxy đi nuôi cơ thể. Khi tim phải làm việc quá nhiều có thể dẫn đến bị suy, gây ra khó thở, đau ngực, mệt mỏi và giữ nước lại trong cơ thể gây phù. Nếu các...
Khi van tim bị tổn thương, tim sẽ bơm máu kém hiệu quả hơn, do vậy tim phải làm việc nhiều hơn để bơm máu giàu ôxy đi nuôi cơ thể. Khi tim phải làm việc quá nhiều có thể dẫn đến bị suy, gây ra khó thở, đau ngực, mệt mỏi và giữ nước lại trong cơ thể gây phù. Nếu các...
 Vụ ô tô Mercedes lao xuống biển Nha Trang, xác định danh tính 4 cô gái đi cùng13:53
Vụ ô tô Mercedes lao xuống biển Nha Trang, xác định danh tính 4 cô gái đi cùng13:53 Tổng thống Zelensky chơi 'tất tay' với Nga ?09:59
Tổng thống Zelensky chơi 'tất tay' với Nga ?09:59 Cơ quan điều tra Hàn Quốc huy động 1.000 người bắt ông Yoon Suk Yeol08:15
Cơ quan điều tra Hàn Quốc huy động 1.000 người bắt ông Yoon Suk Yeol08:15 Người lạ vào tận trường mầm non nghi bắt cóc bé gái 4 tuổi10:53
Người lạ vào tận trường mầm non nghi bắt cóc bé gái 4 tuổi10:53 Người đàn ông trùm kín mít, bấm đèn đỏ khiến xe dừng không kịp ở TPHCM00:54
Người đàn ông trùm kín mít, bấm đèn đỏ khiến xe dừng không kịp ở TPHCM00:54 Israel tấn công Yemen, tuyên bố sẽ truy lùng các thủ lĩnh Houthi17:48
Israel tấn công Yemen, tuyên bố sẽ truy lùng các thủ lĩnh Houthi17:48 3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24
3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24 Nghi can phóng hỏa bị bắt tại khu vực cháy rừng Los Angeles06:54
Nghi can phóng hỏa bị bắt tại khu vực cháy rừng Los Angeles06:54 Khu nhà giàu California hoang tàn sau thảm họa cháy rừng10:51
Khu nhà giàu California hoang tàn sau thảm họa cháy rừng10:51 Người dân sợ bị phạt khi leo lề, rẽ phải nhường đường xe cấp cứu lúc bị kẹt xe09:12
Người dân sợ bị phạt khi leo lề, rẽ phải nhường đường xe cấp cứu lúc bị kẹt xe09:12 Nga phản pháo lệnh cấm vận nặng nề nhất của Mỹ08:10
Nga phản pháo lệnh cấm vận nặng nề nhất của Mỹ08:10Tiêu điểm
Tin đang nóng
Tin mới nhất

Hai bài tập thở loại bỏ độc tố giúp cơ thể khỏe đẹp

Tập thể dục có vai trò gì với người bị hạ đường huyết?

Biến chứng của bệnh lý hô hấp nếu không được điều trị kịp thời

Hai loại gia vị rẻ tiền trong bếp ngăn ngừa đột quỵ hiệu quả
Ai cần tiêm uốn ván chủ động?

8 loại thực phẩm tốt nhất cho sức khỏe mắt

7 lợi ích sức khỏe của vitamin C

Bị cảm lạnh nên làm gì để nhanh khỏi?
Nhiều ca viêm phổi nặng nhập viện và cảnh báo từ chuyên gia

Uống nước vỏ chanh đun sôi có tác dụng gì?

9 loại thảo mộc giúp làm giảm các triệu chứng cảm cúm

Làm gì để nhanh khỏi ho mùa lạnh?
Có thể bạn quan tâm

Song Hye Kyo thắng đậm giữa nghi vấn bị Song Joong Ki chiếm spotlight bằng màn khóc lóc giả tạo
Sao châu á
23:58:01 16/01/2025
Bom tấn cổ trang Việt mới nhá hàng đã gây choáng: Bối cảnh đẹp tới từng khung hình, dàn cast quá xuất sắc
Phim việt
23:49:57 16/01/2025
Mỹ nam Hoa ngữ "từ anime bước lên màn ảnh" gây bão MXH: Đẹp ngút ngàn còn diễn xuất phong thần, netizen phục sát đất
Phim châu á
23:44:22 16/01/2025
MC Hoài Anh VTV đẹp buồn, Thanh Hằng và chồng nhạc trưởng âu yếm
Sao việt
23:36:00 16/01/2025
Giữa nạn cháy rừng, cảnh sát và FBI đến nhà Ben Affleck
Sao âu mỹ
23:19:34 16/01/2025
Louis Phạm công khai phẫu thuật thẩm mỹ sau một năm ồn ào, vóc dáng thay đổi ra sao?
Sao thể thao
23:11:15 16/01/2025
Quyền Linh: Con gái tôi rất hâm mộ Thùy Tiên
Hậu trường phim
22:44:12 16/01/2025
Phương Mỹ Chi 'gây sốt' khi hát nhạc trẻ kết hợp ca vọng cổ
Nhạc việt
22:39:12 16/01/2025
Bức ảnh chụp cậu bé đứng ăn một mình ngoài lớp học gây bão MXH: Áp lực cuộc sống sinh ra những đứa trẻ hiểu chuyện đến đau lòng
Netizen
22:29:09 16/01/2025
Tuấn Ngọc nói về chuyện nghỉ hưu, tiết lộ cuộc sống tuổi 77
Tv show
22:26:43 16/01/2025
 Sinh bệnh do bữa sáng chỉ uống sữa
Sinh bệnh do bữa sáng chỉ uống sữa Bi hài đàn ông phẫu thuật thẩm mỹ
Bi hài đàn ông phẫu thuật thẩm mỹ
 Các loại bệnh van tim
Các loại bệnh van tim Người già dễ đổ bệnh vì nắng nóng
Người già dễ đổ bệnh vì nắng nóng Chuyên gia: Bệnh suy thận mạn tính ngày càng trẻ hóa
Chuyên gia: Bệnh suy thận mạn tính ngày càng trẻ hóa Những loại dầu ăn nào bị coi là có hại cho sức khỏe?
Những loại dầu ăn nào bị coi là có hại cho sức khỏe? Bí quyết trường thọ của cụ bà 124 tuổi: Món khoái khẩu gây bất ngờ
Bí quyết trường thọ của cụ bà 124 tuổi: Món khoái khẩu gây bất ngờ Ăn cam, quýt có giúp giải rượu?
Ăn cam, quýt có giúp giải rượu? Người đàn ông phải cắt 3m ruột do gặp bệnh hiếm gặp
Người đàn ông phải cắt 3m ruột do gặp bệnh hiếm gặp Hi hữu bé gái chào đời mang theo vòng tránh thai của mẹ
Hi hữu bé gái chào đời mang theo vòng tránh thai của mẹ Nhiều lợi ích sức khỏe khi ăn dứa lúc bụng đói vào buổi sáng
Nhiều lợi ích sức khỏe khi ăn dứa lúc bụng đói vào buổi sáng 5 thói quen vào buổi sáng để khắc phục tình trạng gan nhiễm mỡ
5 thói quen vào buổi sáng để khắc phục tình trạng gan nhiễm mỡ Sự trùng hợp khó tin: 4 Á hậu thi Hoa hậu Quốc tế xong đều lấy chồng, đàng trai toàn gia thế cực "khủng"
Sự trùng hợp khó tin: 4 Á hậu thi Hoa hậu Quốc tế xong đều lấy chồng, đàng trai toàn gia thế cực "khủng" Màn lộ diện nguy hiểm của Triệu Lộ Tư khiến hơn 50 triệu người lo lắng
Màn lộ diện nguy hiểm của Triệu Lộ Tư khiến hơn 50 triệu người lo lắng Cảnh tượng diễn ra sau đính hôn với con trai tỷ phú làm lộ rõ gia thế của Á hậu Phương Nhi
Cảnh tượng diễn ra sau đính hôn với con trai tỷ phú làm lộ rõ gia thế của Á hậu Phương Nhi Cuộc sống của Top 3 Miss World Vietnam 2022 sau hơn 2 năm thành hoa hậu, á hậu
Cuộc sống của Top 3 Miss World Vietnam 2022 sau hơn 2 năm thành hoa hậu, á hậu Ca sĩ Soobin - hoa hậu Thanh Thủy quá đẹp đôi, khán giả phát 'sốt'
Ca sĩ Soobin - hoa hậu Thanh Thủy quá đẹp đôi, khán giả phát 'sốt' Jisoo mang thai
Jisoo mang thai Sao nữ Vbiz bất ngờ lên tiếng: "Nếu là con riêng chỉ nên đóng vai hiền, vì sơ hở là thành mẹ ghẻ"
Sao nữ Vbiz bất ngờ lên tiếng: "Nếu là con riêng chỉ nên đóng vai hiền, vì sơ hở là thành mẹ ghẻ" Vụ 47 tỷ đồng gửi Sacombank "bốc hơi": Ngân hàng nhận lỗi 2 giao dịch
Vụ 47 tỷ đồng gửi Sacombank "bốc hơi": Ngân hàng nhận lỗi 2 giao dịch

 Nét căng hình ảnh thiếu gia Vingroup - Phạm Nhật Minh Hoàng đi hỏi vợ, lần đầu tiên lộ diện cận cảnh cỡ này: Visual đỉnh!
Nét căng hình ảnh thiếu gia Vingroup - Phạm Nhật Minh Hoàng đi hỏi vợ, lần đầu tiên lộ diện cận cảnh cỡ này: Visual đỉnh!
 Sốc: Triệu Vy là chủ mưu đứng sau đường dây buôn người sang Thái Lan - Myanmar?
Sốc: Triệu Vy là chủ mưu đứng sau đường dây buôn người sang Thái Lan - Myanmar?

 Dáng vẻ gây chú ý của Chu Thanh Huyền khi về quê Quang Hải ăn cỗ, hành động cho thấy nàng WAG được lòng bố chồng
Dáng vẻ gây chú ý của Chu Thanh Huyền khi về quê Quang Hải ăn cỗ, hành động cho thấy nàng WAG được lòng bố chồng Hành động tiết lộ tính cách thật của thiếu gia Minh Hoàng ngay trong ngày trọng đại, ai cũng thốt lên 1 câu
Hành động tiết lộ tính cách thật của thiếu gia Minh Hoàng ngay trong ngày trọng đại, ai cũng thốt lên 1 câu