FDA chấp thuận cho AI chẩn đoán bệnh mà không cần bác sĩ
Lần đầu tiên, Cơ quan Quản lý Thực phẩm và Dược phẩm Mỹ (FDA) đã phê duyệt IDx-DR – một thiết bị chẩn đoán dựa trên công nghệ AI mà không cần một bác sĩ chuyên khoa giải thích kết quả.
Ảnh: THE VERGE
Theo đó, IDx-DR có thể phát hiện ra các dạng bệnh về mắt bằng cách quét nhanh các bức ảnh võng mạc.
Khi bác sĩ tải lên hình ảnh võng mạc bệnh nhân chụp bằng một dạng máy ảnh y tế chuyên dụng, IDx-DR đầu tiên sẽ cho biết hình ảnh có đủ chất lượng để truy vấn kết quả hay chưa. Sau đó, thuật toán của nó sẽ phân tích hình ảnh để xác định xem bệnh nhân có mắc chứng võng mạc tiểu đường hay không.
Võng mạc tiểu đường là biến chứng phổ biến nhất đối với người bị bệnh tiểu đường khi tích tụ quá nhiều đường trong máu dẫn đến làm hỏng các mạch máu ở mắt.
Trong một thử nghiệm lâm sàng quét hơn 900 hình ảnh, IDx-DR đã phát hiện chính xác từ 87% đến 90% những người mắc bệnh võng mạc tiểu đường.
Michael Abracyjneoff, nhà khoa học sáng tạo IDx-DR, cho biết: “IDx-DR có thể được sử dụng bởi một y tá hoặc bác sĩ bất kỳ nào đó mà không cần phải là chuyên gia về mắt. Chỉ cần hình ảnh được quét thì bệnh nhân sẽ không cần phải đợi chuyên gia chẩn đoán mà có thể xác định bệnh ngay.”
IDx-DR là một phần của xu hướng ứng dụng thuật toán để phát hiện và chẩn đoán bệnh đang rất phát triển hiện nay. Đầu năm nay, Google cũng đã bắt đầu đào tạo AI DeepMind để phát hiện bệnh về mắt.
Tuy nhiên, dù những chẩn đoán này có thể thuận tiện hơn cho bệnh nhân và thậm chí chính xác hơn cả bác sĩ nhưng nhiều người vẫn còn đang đặt ra câu hỏi ai sẽ chịu trách nhiệm khi AI chẩn đoán sai.
Theo tuoitre.vn
Video đang HOT
Những nguy cơ khi phá thai bằng thuốc
Khi bạn không muốn có con ngoài ý muốn, biện pháp tốt nhất là ngừa thai.
Tuy nhiên, trên thực tế thì việc có thai ngoài ý muốn vẫn xảy ra hằng ngày và kết quả là người phụ nữ phải tìm đến biện pháp phá thai. Phá thai bằng thuốc hiện nay được các bạn nữ lựa chọn. Tuy nhiên, đây có phải là biện pháp an toàn? Dưới đây là những vấn đề các bạn cần biết.
Đình chỉ thai nghén nội khoa là gì?
Đây là biện pháp dùng thuốc để tống thai ra ngoài. So với can thiệp ngoại khoa, biện pháp này ít gây đau đớn hơn, ít bị biến chứng như thủng tử cung, ít tổn thương ruột cũng như ít gây ra các hiện tượng dính buồng tử cung gây hiếm muộn, vô sinh... Tuy nhiên, biện pháp này cũng để lại ảnh hưởng tới tâm lý nặng nề của người phụ nữ và nó chỉ có hiệu quả khi tuổi thai còn nhỏ, gây chảy máu kéo dài, có những trường hợp kéo dài 20 ngày.
Cần có sự tư vấn và theo dõi của bác sĩ chuyên khoa
Lưu ý khi bị mất máu
Mặc dù biện pháp này thông thường là không gây đau đớn nhiều. Tuy nhiên, rất khó dự đoán mức độ đau của từng người nên bác sĩ thường cho kèm theo thuốc giảm đau. Các triệu chứng ra máu, đau bụng, tiêu chảy, nôn ói thường xảy ra khi dùng thuốc 48 giờ sau dùng liều thứ nhất.
Dùng thuốc đình chỉ thai nghén sẽ gây ra máu âm đạo nhiều hơn và thời gian kéo dài khi có kinh thông thường, đôi khi có ra máu cục. Tuy nhiên, nếu diễn tiến tốt thì lượng máu ra sẽ giảm dần. Thai càng lớn thì tỷ lệ ra máu âm đạo lượng nhiều càng cao.
Đau bụng, ra nhiều máu là một trong những biến chứng của biện pháp này
Khi nào gọi là ra máu âm đạo lượng nhiều?
Gọi là ra máu âm đạo lượng nhiều là sau khi uống thuốc misoprostol trên 2 giờ mà vẫn bị ra máu nhiều phải thay băng vệ sinh nhiều hơn 2 miếng mỗi giờ trong vòng 2 giờ đầu liên tục; cảm thấy chóng mặt, choáng. Mặc dù mất máu nhiều dẫn đến choáng váng là ít gặp, nhưng cần phải được truyền máu, do vậy việc dùng thuốc đình chỉ thai nghén nên được thực hiện ở bệnh viện.
Để tránh tình trạng ra máu âm đạo lượng nhiều và các biến chứng của nó thì nên: dùng thuốc càng sớm càng tốt khi tuổi thai còn nhỏ, do vậy khi trễ kinh 7-10 ngày thì cần phải đi khám ngay, cần siêu âm (tốt nhất là đầu dò âm đạo) để xác định chính xác tuổi thai; tránh phá thai nhiều lần; đến cơ sở y tế ngay khi ra máu âm đạo nhiều.
Cần trả lời thật những câu hỏi của bác sĩ
Các câu hỏi mà bác sĩ sẽ hỏi khi bạn dùng thuốc đình chỉ thai nghén sẽ là: đã thay bao nhiêu miếng băng vệ sinh? có ra máu cục không? có đau bụng nhiều không? có thấy "cấu trúc giống mô nhau" tống ra ngoài hay không? Nếu có thì sau khi uống thuốc bao lâu? Những câu hỏi này bạn cần phải trả lời thật chính xác, để bác sĩ dựa vào đó mà đoán biết được tình trạng của bạn
Nguy cơ thai ngoài tử cung
Nên lựa chọn biện pháp tránh thai để tránh có thai ngoài ý muốn
Một số phụ nữ bị thai ngoài tử cung sau khi uống thuốc phá thai. Những trường hợp này thường phát hiện muộn và nhập viện với tình trạng thai ngoài tử cung vỡ, gây choáng. Nguyên nhân thường gặp là do dùng thuốc khi chưa xác định rõ vị trí của khối thai. Dẫn đến tình trạng này do người sử dụng nghĩ đã uống thuốc phá thai rồi nên không thể có thai và không để ý các dấu hiệu bất thường của thai ngoài tử cung.
Để tránh tình trạng này, thì cần siêu âm (tốt nhất là đầu dò âm đạo) để xác định chính xác vị trí túi thai trước khi dùng thuốc; đi siêu âm khi chậm kinh 7 - 10 ngày, vì nếu đi sớm hơn có thể không xác định chính xác vị trí khối thai; không nên dùng thuốc khi chưa xác định chính xác vị trí khối thai; đi khám lại ngay nếu sau khi dùng thuốc mà vẫn đau bụng nhiều (đặc biệt là đau lệch một bên).
Vẫn có thai sau khi dùng thuốc
Tỷ lệ có thai sau khi dùng phương pháp phá thai nội khoa khoảng 1%. Thông thường khi phát hiện ra thì thai đã to, vì tâm lý chủ quan nghĩ rằng sau khi uống thuốc rồi sẽ không có thai. Có 2 nguyên nhân dẫn tới điều này:
- Thai vẫn tiếp tục phát triển sau khi dùng thuốc (tỷ lệ 1%): sau khi dùng thuốc, thường phụ nữ ngại không quay lại kiểm tra theo lịch hẹn. Biểu hiện có thể là không ra máu hoặc ra máu âm đạo lượng ít. Để tránh tình trạng này cần uống thuốc đúng phác đồ hướng dẫn; siêu âm kiểm tra sau khi dùng thuốc để đảm bảo không còn thai. Thường siêu âm sau 7 - 10 ngày uống liều cuối cùng; ở những nơi không có điều kiện siêu âm thì có thể thử thai sau 3 tuần. Nếu vẫn còn dương tính thì nên đi khám lại.
- Thai đã được tống xuất ra ngoài hoàn toàn (phá thai nội khoa thành công) nhưng do chủ quan nghĩ rằng chưa có kinh chắc chưa có thai nên đã không áp dụng biện pháp ngừa thai khi quan hệ tình dục. Để tránh tình trạng có thai ngay sau phá thai nội khoa cần áp dụng phương pháp tránh thai khi có quan hệ tình dục lại.
Phá thai nội khoa có gây hiếm muộn hay không?
Bao cao su - biện pháp tránh thai an toàn và ít tác dụng phụ
Cho đến nay chưa có bằng chứng cho thấy phá thai nội khoa gây hiếm muộn, trừ khi có những trường hợp sót nhau cần phải nạo buồng tử cung hoặc có nhiễm trùng tử cung. Tuy vậy, để hạn chế những tai biến và biến chứng cũng như tăng tỷ lệ thành công khi áp dụng phương pháp phá thai nội khoa, bạn cần: đi khám thai sớm để có thể phát hiện và dùng thuốc khi thai còn nhỏ, hiệu quả sẽ cao và ít biến chứng; chỉ dùng thuốc khi chắc chắn có thai trong buồng tử cung (xác định bằng siêu âm); uống đủ thuốc và đúng lịch, không tự ý dùng thuốc; tránh uống thuốc vào ban đêm; hạn chế đi xa vào thời điểm uống thuốc; quay lại tái khám để chắc chắn là thai đã được tống ra ngoài hoàn toàn; áp dụng phương pháp ngừa thai sau khi phá thai nội khoa, tránh trường hợp có thai lại mà không hay.
Những điều cần tránh sau khi phá thai nội khoa
Mặc dù có thể làm việc bình thường sau 1 - 2 ngày đã siêu âm xác định buồng tử cung đã sạch, nhưng vẫn cần tránh hoạt động quá sức trong vòng 1 - 2 tuần đầu sau dùng thuốc. Không nên quan hệ tình dục trong vòng 1 - 2 tuần đầu sau dùng thuốc. Không thụt rửa âm đạo. Điều này sẽ làm tăng nguy cơ nhiễm trùng. Nên đến khám bác sĩ nếu không có kinh sau 6 tuần dùng thuốc. Nên đến khám bác sĩ nếu ra máu kéo dài, sốt, dịch âm đạo hôi.
Box
Đình chỉ thai nghén, dù bằng phương pháp nào thì cũng bất đắc dĩ phải làm. Do vậy, khi bạn chưa sẵn sàng có con, bạn hãy dùng các biện pháp tình dục an toàn, vừa tránh có thai ngoài ý muốn vừa tránh được các bệnh lây truyền qua đường tình dục. Phương pháp tránh thai được khuyến cáo là: bao cao su, thuốc viên tránh thai loại phối hợp.
BS. Nguyễn Quốc Tuấn
Theo Suckhoedoisong.vn
Người chuyển giới nữ đầu tiên trên thế giới nuôi con bằng sữa mẹ  Một người chuyển giới nữ đã có thể nuôi con bằng sữa của mình trong 6 tuần liên tiếp nhờ sử dụng một loại hormone. Theo TransgenderHealth, người đàn ông 30 tuổi bắt đầu tiêm hormone nữ kể từ năm 2011 để trở thành phụ nữ. Đến nay, cô chưa từng trải qua ca phẫu thuật giới tính nào như nâng ngực hay...
Một người chuyển giới nữ đã có thể nuôi con bằng sữa của mình trong 6 tuần liên tiếp nhờ sử dụng một loại hormone. Theo TransgenderHealth, người đàn ông 30 tuổi bắt đầu tiêm hormone nữ kể từ năm 2011 để trở thành phụ nữ. Đến nay, cô chưa từng trải qua ca phẫu thuật giới tính nào như nâng ngực hay...
 Vụ ô tô Mercedes lao xuống biển Nha Trang, xác định danh tính 4 cô gái đi cùng13:53
Vụ ô tô Mercedes lao xuống biển Nha Trang, xác định danh tính 4 cô gái đi cùng13:53 Người lạ vào tận trường mầm non nghi bắt cóc bé gái 4 tuổi10:53
Người lạ vào tận trường mầm non nghi bắt cóc bé gái 4 tuổi10:53 3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24
3 người giàu nhất thế giới sẽ dự lễ nhậm chức của ông Trump08:24 Xác minh người mặc đồ GrabBike chỉnh tín hiệu đèn giao thông ở TPHCM12:11
Xác minh người mặc đồ GrabBike chỉnh tín hiệu đèn giao thông ở TPHCM12:11 Tình báo Israel cài thuốc nổ trong máy ly tâm hạt nhân Iran09:17
Tình báo Israel cài thuốc nổ trong máy ly tâm hạt nhân Iran09:17 Triệt phá đường dây lớn tàng trữ, mua bán vũ khí quân dụng01:54
Triệt phá đường dây lớn tàng trữ, mua bán vũ khí quân dụng01:54 Thấy gì từ câu nói "Mày có biết tao là ai không?"01:00
Thấy gì từ câu nói "Mày có biết tao là ai không?"01:00 Người dân sợ bị phạt khi leo lề, rẽ phải nhường đường xe cấp cứu lúc bị kẹt xe09:12
Người dân sợ bị phạt khi leo lề, rẽ phải nhường đường xe cấp cứu lúc bị kẹt xe09:12 Nga phản pháo lệnh cấm vận nặng nề nhất của Mỹ08:10
Nga phản pháo lệnh cấm vận nặng nề nhất của Mỹ08:10 Lợi dụng cháy rừng ở California để đóng giả lính cứu hỏa hòng trộm cắp06:49
Lợi dụng cháy rừng ở California để đóng giả lính cứu hỏa hòng trộm cắp06:49 Rộ tin Hamas đồng ý thỏa thuận ngừng bắn, thả con tin tại Gaza08:14
Rộ tin Hamas đồng ý thỏa thuận ngừng bắn, thả con tin tại Gaza08:14Tiêu điểm
Tin đang nóng
Tin mới nhất

Truyền thông Campuchia ấn tượng về tốc độ tăng trưởng kinh tế của Việt Nam
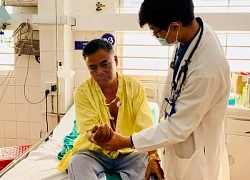
Gia Lai: 2 lần cấp cứu giúp bệnh nhân nhồi máu cơ tim cấp qua cơn nguy kịch

Thức uống khoái khẩu của nhiều người hại thận khôn lường

Tăng cường phòng, chống dịch bệnh cúm gia cầm

5 loại hạt giúp tăng cường sức khỏe lâu dài

Thuốc không kê đơn nào giúp trị đầy hơi?

Cách chữa táo bón đơn giản không cần dùng thuốc

Tác dụng của lá mít, nhiều người không biết tận dụng thật tiếc

Nhiều ca nhập viện do viêm phổi

5 cách cắt đường để giảm cân nhanh hơn
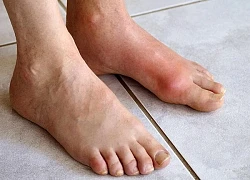
Nam thanh niên 17 tuổi đã mắc bệnh Gout

Mũi thuốc đắt hàng chục triệu đồng điều trị vảy nến được tiêm ngay ở địa phương
Có thể bạn quan tâm

Dự báo tác động nhiệm kỳ hai Tổng thống Mỹ đối với các thị trường châu Á
Thế giới
06:01:30 20/01/2025
Lee Min Ho tiếp tục ê chề đến khó tin: Đáng quên nhất sự nghiệp, không ngờ lại có ngày này
Phim châu á
23:23:15 19/01/2025
1 mỹ nhân Việt gây sốt MXH vì đẹp chấn động thế gian, khí chất sang chảnh hơn cả minh tinh xứ Hàn
Hậu trường phim
23:19:24 19/01/2025
Diễn viên Thanh Trúc tiết lộ món quà bất ngờ từ ông xã
Sao việt
22:56:48 19/01/2025
Gặp sự cố trình diễn, Quỳnh Nga bất ngờ nhận điểm tuyệt đối từ Khánh Thi
Tv show
22:49:22 19/01/2025
Chuyện tình đạo diễn 65 tuổi chia tay vợ, theo đuổi nàng thơ kém 22 tuổi
Sao châu á
22:40:07 19/01/2025
5 "bí mật" của tủ lạnh khiến tôi tiếc nuối vì biết chậm
Sáng tạo
22:37:08 19/01/2025
"Hoàng tử" SOOBIN làm một điều khiến khán giả há hốc
Nhạc việt
22:17:49 19/01/2025
Khởi tố kẻ giết 4 người tại Hà Nội
Pháp luật
22:17:36 19/01/2025
Liam Delap là số 9 kinh điển trong tương lai của ĐT Anh
Sao thể thao
22:15:26 19/01/2025
 Người liệt có thể có cảm giác nhờ kích thích não bằng điện cực
Người liệt có thể có cảm giác nhờ kích thích não bằng điện cực Cứu chồng bị ‘thượng mã phong’ thế nào mới đúng?
Cứu chồng bị ‘thượng mã phong’ thế nào mới đúng?




 Chương trình mới có lấy lại vị thế môn Sử?
Chương trình mới có lấy lại vị thế môn Sử? Không hiểu mắc phải bệnh gì, bé gái ngày nào cũng "khóc ra bông"
Không hiểu mắc phải bệnh gì, bé gái ngày nào cũng "khóc ra bông" Bác sĩ tình nguyện về... huyện nghèo cũng khó!
Bác sĩ tình nguyện về... huyện nghèo cũng khó! Thực hư phương pháp truyền hóa chất chữa ung thư tàn phá lục phủ ngũ tạng
Thực hư phương pháp truyền hóa chất chữa ung thư tàn phá lục phủ ngũ tạng Nếu thấy chu kì kinh nguyệt kéo dài: Rất có thể đây là nguyên nhân và bạn cần cẩn trọng
Nếu thấy chu kì kinh nguyệt kéo dài: Rất có thể đây là nguyên nhân và bạn cần cẩn trọng Những cách hay giúp hâm nóng 'chuyện yêu'
Những cách hay giúp hâm nóng 'chuyện yêu' Củ đinh lăng ngâm rượu có phải càng già càng tốt?
Củ đinh lăng ngâm rượu có phải càng già càng tốt? Tác dụng đủ bề của loại quả vị chát, từng bị 'ghẻ lạnh'
Tác dụng đủ bề của loại quả vị chát, từng bị 'ghẻ lạnh' Một phút chủ quan sau tắm khiến người đàn ông trẻ vỡ mạch máu não
Một phút chủ quan sau tắm khiến người đàn ông trẻ vỡ mạch máu não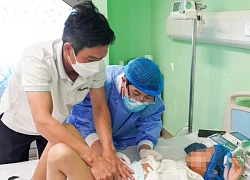 Cuộc điện thoại tối muộn và ca ghép tạng đặc biệt được tập dượt 1 năm
Cuộc điện thoại tối muộn và ca ghép tạng đặc biệt được tập dượt 1 năm 3 không khi ăn lạc
3 không khi ăn lạc 4 ô tô đâm 'dồn toa' ở Đại lộ Thăng Long, xe con biến dạng
4 ô tô đâm 'dồn toa' ở Đại lộ Thăng Long, xe con biến dạng 5 điều nên làm khi đi bộ sau bữa ăn
5 điều nên làm khi đi bộ sau bữa ăn 4 lý do nên ngâm chân bằng nước lá lốt thường xuyên vào mùa đông
4 lý do nên ngâm chân bằng nước lá lốt thường xuyên vào mùa đông Về quê biếu quà Tết, chủ nhà choáng vì cơ ngơi đồ sộ của người giúp việc
Về quê biếu quà Tết, chủ nhà choáng vì cơ ngơi đồ sộ của người giúp việc MC Mai Ngọc xinh đẹp bên hoa thược dược, Hồng Đăng cùng vợ con du xuân sớm
MC Mai Ngọc xinh đẹp bên hoa thược dược, Hồng Đăng cùng vợ con du xuân sớm 5 á hậu thi Hoa hậu Quốc tế đều lấy chồng có gia thế 'khủng' là ai?
5 á hậu thi Hoa hậu Quốc tế đều lấy chồng có gia thế 'khủng' là ai? Mẹ nuôi K-ICM tiết lộ Thiên An bị phạt 500 triệu đồng, khẳng định còn nhiều chuyện động trời liên quan đến 1 "nghệ sĩ"
Mẹ nuôi K-ICM tiết lộ Thiên An bị phạt 500 triệu đồng, khẳng định còn nhiều chuyện động trời liên quan đến 1 "nghệ sĩ" Diễn viên Diệu Hương trang hoàng biệt thự ở Mỹ đón Tết
Diễn viên Diệu Hương trang hoàng biệt thự ở Mỹ đón Tết Chung kết Chị đẹp: Lộ diện 6 vị trí ra mắt, Tóc Tiên hay Kiều Anh là Quán quân?
Chung kết Chị đẹp: Lộ diện 6 vị trí ra mắt, Tóc Tiên hay Kiều Anh là Quán quân? Trịnh Sảng về Trung Quốc sau gần 5 năm trốn nợ tại Mỹ, vội thông báo 1 tin gây sốc
Trịnh Sảng về Trung Quốc sau gần 5 năm trốn nợ tại Mỹ, vội thông báo 1 tin gây sốc Fan nữ đối mặt án tù vì phát cuồng với Ronaldo
Fan nữ đối mặt án tù vì phát cuồng với Ronaldo Vụ 4 người chết ở Hà Nội: 3 thi thể được tìm thấy dưới gầm giường
Vụ 4 người chết ở Hà Nội: 3 thi thể được tìm thấy dưới gầm giường Bạn học hé lộ tính cách thật của Á hậu Phương Nhi
Bạn học hé lộ tính cách thật của Á hậu Phương Nhi Bỏ nhà ra đi suốt 8 năm vì trượt đại học, ngày trở về nhìn thấy bố, nam thanh niên gào thét: "Ông không phải cha tôi!"
Bỏ nhà ra đi suốt 8 năm vì trượt đại học, ngày trở về nhìn thấy bố, nam thanh niên gào thét: "Ông không phải cha tôi!" Người đàn ông chi hơn 69 triệu đồng mua vòng vàng, vài ngày sau phát hiện 2 "vật thể lạ" dài 6cm ở bên trong, chủ tiệm khẳng định: "Chúng tôi không gian lận"
Người đàn ông chi hơn 69 triệu đồng mua vòng vàng, vài ngày sau phát hiện 2 "vật thể lạ" dài 6cm ở bên trong, chủ tiệm khẳng định: "Chúng tôi không gian lận" Bắt đối tượng sát hại 4 người trong gia đình ở Phú Xuyên, đang di lý từ Vũng Tàu về Hà Nội
Bắt đối tượng sát hại 4 người trong gia đình ở Phú Xuyên, đang di lý từ Vũng Tàu về Hà Nội Chồng đại gia của Phạm Hương là ai, tại sao lại giấu kín bưng?
Chồng đại gia của Phạm Hương là ai, tại sao lại giấu kín bưng?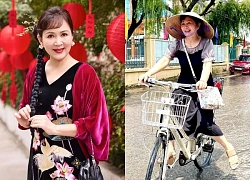 NSND Minh Hòa tuổi 61: Thích đi xe đạp, nhận mình là mẹ chồng dễ tính
NSND Minh Hòa tuổi 61: Thích đi xe đạp, nhận mình là mẹ chồng dễ tính 3 sao Hàn hạng A chung số phận hẩm hiu: Lee Min Ho giờ chỉ còn là cái tên?
3 sao Hàn hạng A chung số phận hẩm hiu: Lee Min Ho giờ chỉ còn là cái tên? 260 triệu người tức giận với nữ diễn viên "đẹp người xấu nết": Đạo đức giả còn thích lên mặt dạy đời
260 triệu người tức giận với nữ diễn viên "đẹp người xấu nết": Đạo đức giả còn thích lên mặt dạy đời Công ty tặng vé số cho nhân viên rồi đòi lại khi có người trúng hơn 20 tỷ đồng
Công ty tặng vé số cho nhân viên rồi đòi lại khi có người trúng hơn 20 tỷ đồng