Phối hợp liên viện cứu sống sản phụ nguy cơ tử vong rất cao
Chị L. được cứu sống ngoạn mục với biến chứng sản khoa nguy kịch, suy đa tạng, vỡ tử cung, hoại tử ruột non tiên lượng tử vong hơn 80%.
Chiều 21/6, Bệnh viện Nhân dân Gia Định (TPHCM) cho biết, các bác sĩ của bệnh viện này vừa phối hợp liên viện cứu sống một sản phụ suy đa tạng, vỡ tử cung kèm hoại tử ruột non.
Cụ thể, sản phụ H.T.L., 38 tuổi, mang thai lần 3, ngôi ngang, khám thai định kỳ tại bệnh viện sản khoa địa phương. Đêm 4/5, chị L. nhập Bệnh viện Từ Dũ vì đau bụng, lừ đừ, tụt huyết áp nặng.
Sau khi được thăm khám cấp cứu, chị L. được chẩn đoán vỡ tử cung, sốc nhiễm khuẩn, thai chết lưu 32 tuần, ngôi ngang kèm nhau tiền đạo. Chị L. được ê-kip bác sĩ phẫu thuật cấp cứu ngay trong đêm. Sau đó, sản phụ sốt cao, thở nhanh, sốc nhiễm khuẩn tiến triển và được hội chẩn liên viện với Khoa Ngoại tiêu hóa, Bệnh viện Chợ Rẫy tiến hành phẫu thuật mở bụng lần 2, ghi nhận có hoại tử hồi tràng và cắt đoạn ruột non hoại tử, mở hồi tràng ra da.
Trải qua hai cuộc phẫu thuật lớn, mặc dù đã giải quyết tạm ổn vỡ tử cung và hoại tử ruột, sản phụ diễn tiến sốc nhiễm khuẩn, vàng da, vàng mắt do suy gan nặng, chảy máu vết mổ và chảy máu âm đạo diễn tiến do đông máu nội mạch lan tỏa, suy thận cấp không có nước tiểu. Đồng thời, cơ tim của bệnh nhân cũng bị tổn thương do nhiễm trùng huyết nặng.
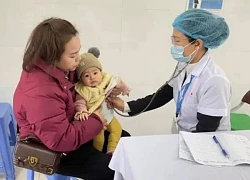
Bác sĩ thăm khám lại cho sản phụ bị suy đa tạng, vỡ tử cung, hoại tử ruột non sau hồi phục. Ảnh: BVCC
Nhận định đây là trường hợp bệnh nguy kịch, với tiên lượng tử vong hơn 80%, sản phụ được hội chẩn liên viện với Khoa Hồi sức tim mạch, Bệnh viện Nhân dân Gia Định vào ngày 12/5 để sản phụ có thể được hồi sức chuyên sâu.
Video đang HOT
ThS.BS Trần Thanh Nam – bác sĩ điều trị chính của bệnh nhân tại Bệnh viện Nhân dân Gia Định cho biết, sản phụ L. được tiếp nhận tại Khoa Hồi sức tim mạch trong tình trạng sốc nặng, tổn thương đa tạng, lừ đừ, nói sảng, rối loạn đông máu kèm đông máu nội mạch lan tỏa, không có nước tiểu, chức năng co bóp cơ tim cũng suy yếu do nhiễm trùng huyết. Bệnh nhân được thay huyết tương cấp cứu liên tiếp nhiều ngày, truyền máu và bồi hoàn các yếu tố đông máu, kết hợp lọc máu liên tục.
Bên cạnh đó, toàn bộ ruột non bệnh nhân phù nề nặng khiến bệnh nhân không thể nuôi ăn đường miệng.
Sau thời gian hồi sức liên tục 3 tuần, chức năng các tạng của bệnh nhân bắt đầu có dấu hiệu hồi phục, chị L. tỉnh táo hơn và được lên kế hoạch nối lại ruột non.
BS.CKII Trần Thị Kim Chi – Trưởng khoa Dinh dưỡng, Bệnh viện Nhân dân Gia Định chia sẻ, tối ưu dinh dưỡng ở bệnh nhân L. là một thách thức lớn vì chị bị suy dinh dưỡng nặng, nguy cơ tái nuôi ăn rất cao, rối loạn điện giải nặng, cắt đoan hồi tràng, mở hồi tràng ra, nhiễm trùng nặng và suy gan, suy thận.
“Chúng tôi quyết định truyền hoàn hồi dịch ruột non vào hồi tràng đoạn xa và lựa chọn cẩn thận loại dịch nuôi dưỡng qua sonde và dịch dinh dưỡng tĩnh mạch chuyên biệt phù hợp với từng giai đoạn suy chức năng tạng và nhu cầu năng lượng”, bác sĩ Kim Chi nói.
Sau một tháng ròng rã hồi sức chuyên sâu, phối hợp đa chuyên khoa hồi sức tim mạch – dinh dưỡng – ngoại khoa – phục hồi chức năng, sức khỏe chị L. đã hồi phục ngoạn mục. Tất cả chức năng tạng và đông máu đều trở về trạng thái bình thường. Chị L. đã có thể ăn uống bình thường trở lại bằng đường miệng, phục hồi dần các chức năng vận động và dự kiến được xuất viện trong vài ngày tới.
Các bác sĩ khuyến cáo, đối với thai kỳ nguy cơ cao về sản khoa (đa thai, sanh nhiều lần, nhau tiền đạo…) hay nguy cơ cao về các bệnh lý nội khoa ( bệnh tim mạch, nội tiết, hô hấp…), sản phụ nên được đánh giá và theo dõi thai kỳ cẩn thận tại các bệnh viện chuyên khoa sâu. Tùy theo mức độ nguy cơ ở từng sản phụ, các bác sĩ sẽ tư vấn và đưa ra chiến lược chăm sóc tiền sản – hậu sản phù hợp.
Vết loét nhỏ khiến người phụ nữ nguy kịch
Có triệu chứng khó thở, người phụ nữ bất ngờ nhận kết quả bị tràn dịch màng phổi, viêm phổi do mắc sốt mò.
Người phụ nữ 69 tuổi, ngụ Hà Nội, bị tăng huyết áp nhiều năm. Sau một tuần mệt mỏi, ho nhưng tự điều trị không đỡ, khó thở tăng dần, bà đến phòng khám tư kiểm tra. Kết quả chụp CT cho thấy bà bị viêm phổi - tràn dịch màng phổi 2 bên.
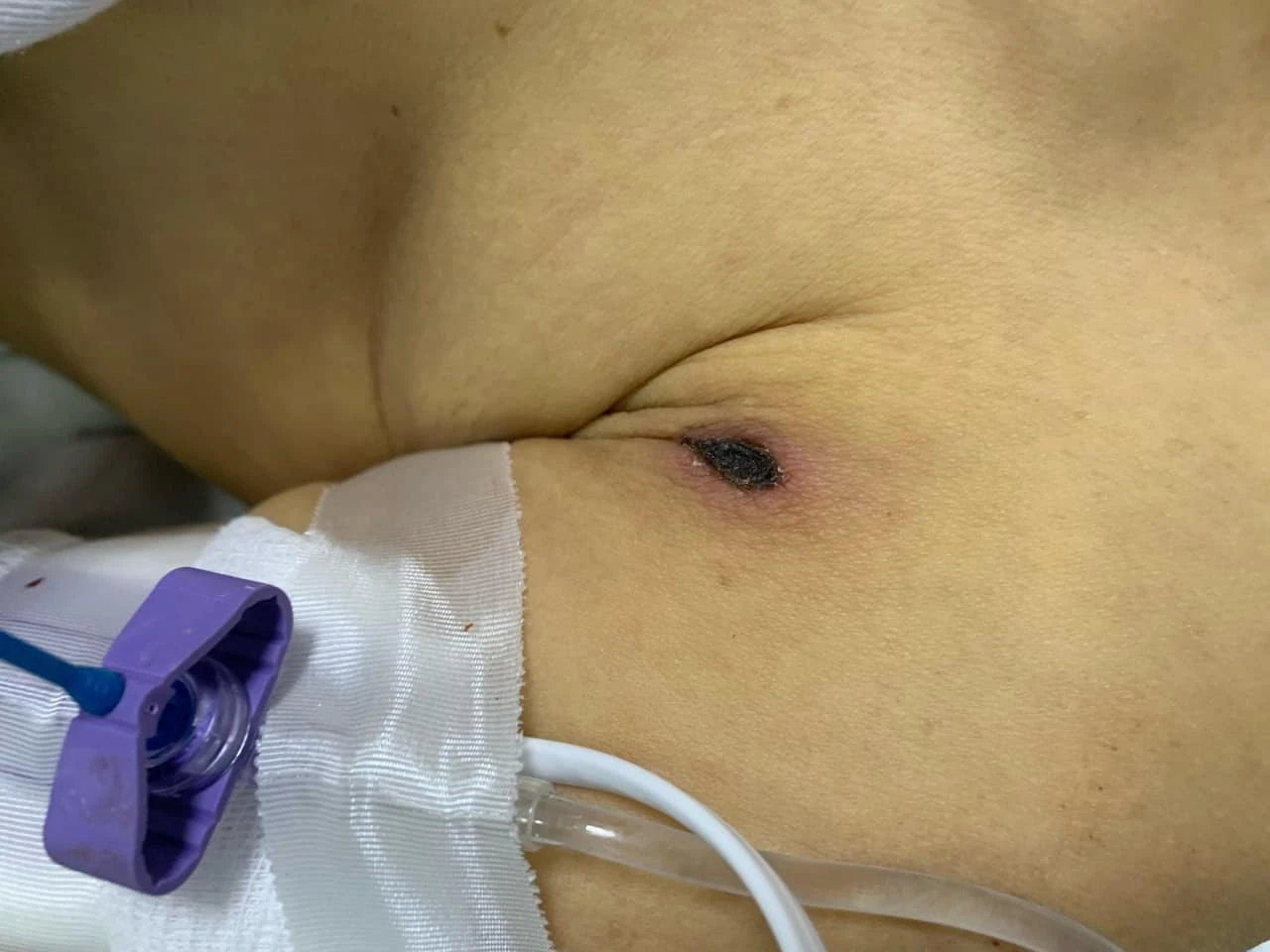
Bệnh nhân được chuyển đến Bệnh viện Đại học Y Hà Nội với vết loét hoại tử khô, kích thước 1x2 cm ở vùng nách trái, nghi ngờ sốt mò.
Vết loét trên cơ thể người phụ nữ. Ảnh: BVCC.
Sau 2 ngày điều trị, bệnh vẫn cải thiện chậm, tình trạng hô hấp tiếp tục xấu đi, toan hóa máu nặng. Người bệnh được chuyển đến Bệnh viện Bệnh Nhiệt đới Trung ương trong tình trạng sốc nhiễm khuẩn, suy đa tạng, phải thở máy.
Trong quá trình điều trị tại đây, bệnh nhân được chẩn đoán sốc nhiễm khuẩn, viêm phổi có tràn dịch màng phổi, suy thận cấp, suy tim, rung nhĩ. Tình trạng bệnh nhân rất nặng, phải duy trì các thuốc vận mạch, các thuốc kháng sinh và điều trị lọc máu liên tục.
Sau 5 ngày điều trị, tình trạng bệnh nhân có cải thiện rõ, các cơ quan dần hồi phục.
Theo ThS.BS Đồng Phú Khiêm, Phó trưởng khoa Hồi sức tích cực, Bệnh viện Bệnh Nhiệt đới Trung ương, đơn vị này thường xuyên tiếp nhận và điều trị các ca sốt mò. Các trường hợp thường là ở giai đoạn nặng, suy đa tạng, điều trị hồi sức rất khó khăn và tốn kém.
Sốt mò là bệnh truyền sang người qua côn trùng trung gian là ấu trùng mò. Người bị nhiễm bệnh khi bị ấu trùng mò đốt.
Mò và ấu trùng ưa sống ở nơi đất xốp, ẩm mát trong các khe hang, ven bờ sông suối, nơi râm mát có bụi rậm và cây thấp có quả hạt để chờ thú nhỏ, gặm nhấm lui tới.
Người có thể bị đốt nếu đi phát rẫy làm nương; bộ đội đi dã ngoại; ngồi, nằm nghỉ, trên bãi cỏ, để mũ nón buộc võng vào gốc cây... Lúc đầu, nơi ấu trùng mò đốt thường có một nốt phỏng nước bằng hạt đỗ, không đau, bệnh nhân thường không chú ý.
Sau thời gian ủ bệnh từ 8 đến 12 ngày, bệnh khởi phát với những triệu chứng sốt cao liên tục, đau nhức đầu, đau mỏi cơ, xuất hiện vết loét đặc trưng.
Những vết này thường xuất hiện ở vùng da mềm, ẩm, như bộ phận sinh dục, vùng hạ nang, hậu môn, bẹn, nách, cổ... đôi khi ở vị trí bất ngờ trong vành tai rốn, mi mắt (dễ nhầm với lẹo mắt). Nốt loét thường không đau, không ngứa, hình tròn/bầu dục, đường kính 1 mm đến 2 cm.
Nốt phỏng ban đầu phát triển dần thành dịch đục trên một nền sẩn đỏ. Sau 4-5 ngày thì vỡ ra thành một nốt có vẩy nâu nhạt hoặc sẫm tùy vào vùng da mềm hay cứng và độ non hay già của nốt loét.
Sau một thời gian, vẩy bong để lộ nốt loét đáy nông, hồng nhạt, không mủ, không tiết dịch, bờ viền hồng đỏ hoặc thâm tùy theo bệnh đang phát triển hay đã lui. Từ khi hết sốt, nốt loét liền dần, nốt loét gặp ở 65-80% các trường hợp.
Bác sĩ Khiêm nhấn mạnh một số bệnh nhân có thể có nổi hạch gần vết loét, phát ban trên da. Trong trường hợp bệnh được chẩn đoán điều trị sớm (5 ngày đầu), kết quả điều trị sẽ rất thuận lợi. Nếu điều trị muộn hoặc điều trị không phù hợp, có thể có biến chứng nặng như viêm cơ tim, sốc nhiễm khuẩn, viêm phổi, suy hô hấp, viêm não - màng não.
Y học bào thai ngày càng được chú trọng 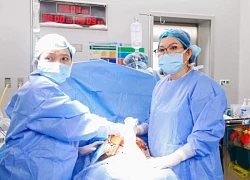 Tại Việt Nam, mỗi năm có khoảng hơn 41.000 trẻ bị dị tật bẩm sinh, trong đó khoảng 20.000 trẻ mắc dị tật nặng có thể phát hiện nhờ siêu âm. Các bác sĩ Bệnh viện Nhi đồng 1 và Bệnh viện Từ Dũ TP Hồ Chí Minh thực hiện can thiệp thai nhi mắc bệnh tim bẩm sinh. Ảnh: BVCC. Theo GS.TS...
Tại Việt Nam, mỗi năm có khoảng hơn 41.000 trẻ bị dị tật bẩm sinh, trong đó khoảng 20.000 trẻ mắc dị tật nặng có thể phát hiện nhờ siêu âm. Các bác sĩ Bệnh viện Nhi đồng 1 và Bệnh viện Từ Dũ TP Hồ Chí Minh thực hiện can thiệp thai nhi mắc bệnh tim bẩm sinh. Ảnh: BVCC. Theo GS.TS...
 Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43
Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43 Vụ dụ dỗ tu tập thành tiên: Công an khai quật nhiều vật phẩm chôn dưới đất01:02
Vụ dụ dỗ tu tập thành tiên: Công an khai quật nhiều vật phẩm chôn dưới đất01:02 Xung đột Nga - Ukraine trước bước ngoặt08:59
Xung đột Nga - Ukraine trước bước ngoặt08:59 Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08
Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08 Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28
Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28 Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00
Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00 Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01
Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01 Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14
Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14 Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07
Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07 Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50
Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50 Ông Trump nổi giận, tương lai nào đang chờ đón ông Zelensky và Ukraine?01:38
Ông Trump nổi giận, tương lai nào đang chờ đón ông Zelensky và Ukraine?01:38Tiêu điểm
Tin đang nóng
Tin mới nhất

Chế độ dinh dưỡng tốt cho người mắc bệnh viêm xoang

Học sinh lớp 6 bị nát bàn tay do chế tạo pháo
Cứu sống ngoạn mục người đàn ông ngưng tim, ngưng thở hơn 60 phút
Vai trò quan trọng của Vitamin A trong phòng chống bệnh sởi

Cách ăn nghệ để kéo dài tuổi thọ

Bộ phận này càng to sức khỏe càng nguy cấp

10 thói quen khiến thận hỏng nhanh
Phòng tránh hữu hiệu các bệnh thường gặp vào mùa Xuân
Số ca mắc sởi tại Hà Nội tiếp tục gia tăng trong thời tiết ẩm

Xạ đen có mấy loại, loại nào dùng chữa bệnh tốt nhất?

3 thói quen dễ gây đột quỵ

Vatican: Giáo hoàng Francis ổn định, không còn dùng máy thở
Có thể bạn quan tâm

Chế Thanh: Gác cải lương chuyển sang nhạc trẻ, tôi đổi đời chỉ với một ca khúc
Tv show
07:41:26 04/03/2025
Tổng thống Ukraine nói quan hệ với Mỹ vẫn còn đường cứu vãn
Thế giới
07:41:08 04/03/2025
Sao Việt 4/3: Con trai Xuân Bắc lớn phổng phao, Lan Ngọc khoe vẻ gợi cảm
Sao việt
07:37:11 04/03/2025
Cha tôi, người ở lại - Tập 7: Mẹ cố tình xát muối vào vết thương lòng của con trai
Phim việt
07:33:07 04/03/2025
ĐTCL mùa 13: 3 đội hình sắp "hóa rồng" ở meta mới nhờ Riot "hồi sinh" mạnh mẽ
Mọt game
07:33:01 04/03/2025
Chuyện gì đang xảy ra với Thanh Sơn?
Hậu trường phim
07:26:10 04/03/2025
Mỹ nhân 18+ gây chấn động toàn cầu: Nhan sắc quyến rũ khó cưỡng, diễn xuất xứng đáng 100 điểm
Sao âu mỹ
07:15:47 04/03/2025
Phim 18+ gây bão Oscar 2025: Nữ chính xinh đẹp nóng bỏng vô cùng, không xem chắc chắn sẽ hối tiếc!
Phim âu mỹ
07:07:18 04/03/2025
Kịch bản thao túng tâm lý, dẫn dụ con mồi tự nguyện chuyển tiền
Pháp luật
07:03:57 04/03/2025
Bé gái 7 tuổi mất tích giữa đêm, cả làng ra quyết định khẩn cấp
Tin nổi bật
07:01:34 04/03/2025
 10 món ăn bài thuốc bổ dưỡng, chống nắng nóng ngày hè
10 món ăn bài thuốc bổ dưỡng, chống nắng nóng ngày hè Những điều cần biết về bệnh ho gà
Những điều cần biết về bệnh ho gà
 Hiểm họa khôn lường khi ăn tiết canh
Hiểm họa khôn lường khi ăn tiết canh Suýt mất mạng vì tự ý dùng thuốc nam, thuốc bắc không rõ nguồn gốc
Suýt mất mạng vì tự ý dùng thuốc nam, thuốc bắc không rõ nguồn gốc Cứu sản phụ dọa vỡ tử cung
Cứu sản phụ dọa vỡ tử cung 30 phút sốc điện cứu sống cụ ông bị nhồi máu cơ tim cấp
30 phút sốc điện cứu sống cụ ông bị nhồi máu cơ tim cấp Nam thanh niên 21 tuổi phát hiện u não khổng lồ sau cơn nhức đầu
Nam thanh niên 21 tuổi phát hiện u não khổng lồ sau cơn nhức đầu Cứu sống bệnh nhân bị nhiễm trùng máu
Cứu sống bệnh nhân bị nhiễm trùng máu 3 loại thực phẩm là 'vua hại gan' không phải ai cũng biết
3 loại thực phẩm là 'vua hại gan' không phải ai cũng biết Nhịn ăn gián đoạn kéo dài có hại gì?
Nhịn ăn gián đoạn kéo dài có hại gì? Việt Nam có một 'thần dược' chống ung thư, kéo dài tuổi thọ, cứ ra chợ ra thấy
Việt Nam có một 'thần dược' chống ung thư, kéo dài tuổi thọ, cứ ra chợ ra thấy Những sai lầm khi ăn sáng khiến bạn giảm cân thất bại
Những sai lầm khi ăn sáng khiến bạn giảm cân thất bại 6 cách tự nhiên giúp thoát khỏi cơn đau đầu do viêm xoang
6 cách tự nhiên giúp thoát khỏi cơn đau đầu do viêm xoang 5 món quen thuộc nhưng có thể là 'thủ phạm' gây tiêu chảy
5 món quen thuộc nhưng có thể là 'thủ phạm' gây tiêu chảy Làm thế nào để nhân viên văn phòng có một giấc ngủ ngon?
Làm thế nào để nhân viên văn phòng có một giấc ngủ ngon? Nhịn ăn sáng có giúp giảm cân không?
Nhịn ăn sáng có giúp giảm cân không? Hòa Minzy nhắn tin Facebook cho "vua hài đất Bắc" Xuân Hinh, ngày hôm sau nhận được điều bất ngờ
Hòa Minzy nhắn tin Facebook cho "vua hài đất Bắc" Xuân Hinh, ngày hôm sau nhận được điều bất ngờ Hành tung kẻ đâm cảnh sát cơ động tử vong ở Vũng Tàu
Hành tung kẻ đâm cảnh sát cơ động tử vong ở Vũng Tàu Gil Lê - Xoài Non dọn về ở chung nhà?
Gil Lê - Xoài Non dọn về ở chung nhà? Xuân Hinh tuổi 64 đóng Bắc Bling, đọc rap gây sốt: "Tôi chưa hết thời"
Xuân Hinh tuổi 64 đóng Bắc Bling, đọc rap gây sốt: "Tôi chưa hết thời" Vì sao Hòa Minzy gây sốt?
Vì sao Hòa Minzy gây sốt? 3 nàng hậu Vbiz nghi chuẩn bị lên xe hoa: Người cưới thiếu gia tập đoàn nghìn tỷ, người giấu nhẹm danh tính hôn phu
3 nàng hậu Vbiz nghi chuẩn bị lên xe hoa: Người cưới thiếu gia tập đoàn nghìn tỷ, người giấu nhẹm danh tính hôn phu Thái độ Xuân Hinh dành cho Hòa Minzy
Thái độ Xuân Hinh dành cho Hòa Minzy Lễ ăn hỏi của hot girl Salim và thiếu gia tập đoàn may mặc
Lễ ăn hỏi của hot girl Salim và thiếu gia tập đoàn may mặc Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc
Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một
Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì?
Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì? Cuộc hôn nhân ngắn nhất showbiz: Sao nữ bị chồng đánh sảy thai rồi vứt trên đường, ly dị sau 12 ngày cưới
Cuộc hôn nhân ngắn nhất showbiz: Sao nữ bị chồng đánh sảy thai rồi vứt trên đường, ly dị sau 12 ngày cưới Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng!
Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng!



 Bố mẹ vợ Quang Hải mang đặc sản thiết đãi thông gia, một mình Chu Thanh Huyền ngồi đất ăn món bình dân gây sốt
Bố mẹ vợ Quang Hải mang đặc sản thiết đãi thông gia, một mình Chu Thanh Huyền ngồi đất ăn món bình dân gây sốt