Cấy ghép âm đạo thành công cho những phụ nữ không có âm đạo
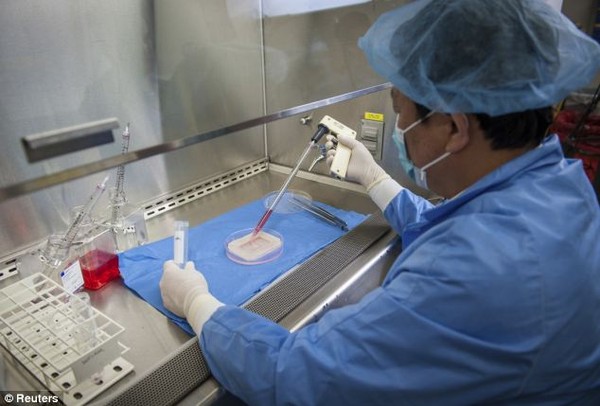
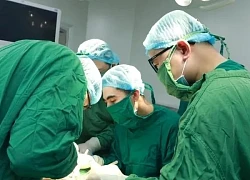
Các nhà khoa học đã nghiên cứu thành công việc cấy ghép âm đạo trong phòng thí nghiệm cho những người không có âm đạo bằng cách sử dụng chính tế bào của họ.
Các nhà khoa học đã nghiên cứu thành công việc phát triển âm đạo trong phòng thí nghiệm và cấy ghép chúng cho 4 bệnh nhân ở tuổi vị thành niên.
Bộ phận mới này được áp dụng cho những phụ nữ mắc chứng MRKH (Mayer- Rokitansky – Kuster – Hauser – không có tử cung hoặc tử cung không phát triển) bẩm sinh – một bệnh di truyền hiếm gặp. Theo các nhà nghiên cứu người Mỹ thì việc điều trị này cũng có thể được áp dụng cho bệnh nhân bị ung thư âm đạo hoặc âm đạo bị tổn thương.
Video đang HOT
Các nhà khoa học đã nghiên cứu thành công việc phát triển âm đạo trong phòng thí nghiệm và cấy ghép chúng cho 4 bệnh nhân ở tuổi vị thành niên.
Các nhà nghiên cứu đến từ Viện y tế của Trung tâm Y học tái sinh Wake Forest Baptist thông báo đã có 4 cô gái tuổi teen được cấy ghép thành công cơ quan âm đạo và điều đặc biệt là cơ quan này được phát triển từ các tế bào của chính cơ thể họ. Trình bày trên tạp chí The Lancet, lãnh đạo chương trình nghiên cứu, Tiến sĩ Anthony Atala, cho biết: “Nghiên cứu thí điểm này là minh chứng đầu tiên chứng minh rằng cơ quan âm đạo có thể được xây dựng trong phòng thí nghiệm và sử dụng thành công ở người. Điều này có thể đem lại một lựa chọn mới cho những bệnh nhân cần phẫu thuật tái tạo âm đạo. Ngoài ra, nghiên cứu này là một ví dụ nữa về cách chiến lược y học tái tạo có thể được áp dụng cho một loạt các mô và cơ quan trong cơ thể con người”.
Các cô gái đã được phẫu thuật cấy ghép âm đạo đều từ 13-18 tuổi và các ca cấy ghép được thực hiện vào tháng 6 năm 2005 và tháng 10 năm 2008. Kết quả kiểm tra hàng năm cho thấy thậm chí lên đến 8 năm sau khi phẫu thuật, các cơ quan này mới có chức năng bình thường.
Các âm đạo cấy ghép này được thiết kế sử dụng cơ bắp và các tế bào biểu mô (các tế bào lót các khoang của cơ thể ) từ một sinh thiết nhỏ của bộ phận sinh dục bên ngoài của mỗi bệnh nhân. Các tế bào này sau đó được chiết xuất từ các mô sẽ được phát triển và sau đó được đặt trên một vật liệu phân hủy sinh học đã được khâu tay sao cho giống hình dạng âm đạo. Việc khâu tay này được thực hiện để phù hợp với từng bệnh nhân.
Khoảng 5-6 tuần sau khi sinh thiết, bác sĩ phẫu thuật tạo ra một ống trong xương chậu của bệnh nhân và nối với âm đạo để có thể sinh sản.
Các nhà nghiên cứu nói rằng, với phương pháp điều trị thông thường, tỷ lệ biến chứng chung là cao tới 75% ở trẻ em.
Nghiên cứu trước đây trong phòng thí nghiệm, Tiến sĩ Atala đã chỉ ra rằng một khi cấu trúc này được cấy vào cơ thể, hệ thần kinh và mạch máu hình thành, mở rộng đến các tế bào ở mô hình, dần dần tạo thành cơ quan mới hoàn chỉnh.
Theo dõi kiểm tra trên âm đạo hình thành trong phòng thí nghiệm cho thấy không thể phân biệt sự chênh lệch so với âm đạo thật. Ngoài ra, những người được cấy ghép âm đạo đã có chức năng tình dục bình thường sau khi điều trị, bao gồm cả ham muốn và cảm giác đau đớn khi giao hợp.
“Sinh thiết mô, MRI và các kỳ kiểm tra nội bộ bằng cách sử dụng tất cả các độ phóng đại cho thấy âm đạo được thiết kế tương tự về hình dạng và chức năng so với âm đạo thật”, Tiến sĩ Atlantida – Raya Rivera , tác giả chính và là giám đốc Phòng thí nghiệm Kỹ thuật mô HIMFG tại thành phố Mexico – nơi mà các ca phẫu thuật được thực hiện cho biết..
Phương pháp điều trị hiện tại cho hội chứng MRHK bao gồm sự giãn nở của mô hiện tại hoặc phẫu thuật tái tạo để tạo ra mô âm đạo mới. Một loạt các vật liệu có thể được sử dụng để xây dựng một âm đạo mới. Tuy nhiên, những sản phẩm thay thế thường thiếu một lớp cơ bình thường và một số bệnh nhân được cấy ghép cơ quan này có thể thấy cảm giác âm đạo bị thu hẹp hơn hoặc co thắt không tốt.
Các nhà nghiên cứu nói rằng, với phương pháp điều trị thông thường, tỷ lệ biến chứng chung là cao tới 75% ở trẻ em và sự giãn nở âm đạo do thu hẹp là biến chứng thường gặp nhất .
Theo VNE
 Sự thật ngỡ ngàng người đàn ông chui qua cửa kính taxi kêu cứu trên cao tốc00:46
Sự thật ngỡ ngàng người đàn ông chui qua cửa kính taxi kêu cứu trên cao tốc00:46 Ý tưởng gây sốc của Tổng thống Trump về Dải Gaza08:59
Ý tưởng gây sốc của Tổng thống Trump về Dải Gaza08:59 Tiết lộ về nữ doanh nhân ở Hải Dương nhảy xuống hồ cứu 3 cháu bé02:38
Tiết lộ về nữ doanh nhân ở Hải Dương nhảy xuống hồ cứu 3 cháu bé02:38 Công an bắt giữ một số đối tượng đánh người, cướp giật tài sản ở chùa Kim Tiên01:18
Công an bắt giữ một số đối tượng đánh người, cướp giật tài sản ở chùa Kim Tiên01:18 Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31
Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31 Iran công bố tên lửa đạn đạo mới nhất08:23
Iran công bố tên lửa đạn đạo mới nhất08:23 Lọ Lem diện áo nhỏ xíu, nhún nhảy hút triệu view, còn được bố ruột làm điều này!03:16
Lọ Lem diện áo nhỏ xíu, nhún nhảy hút triệu view, còn được bố ruột làm điều này!03:16 Ông Trump cấm người chuyển giới tham gia các môn thể thao dành cho nữ08:45
Ông Trump cấm người chuyển giới tham gia các môn thể thao dành cho nữ08:45 Nga sắp cho chạy thử 'chiến hạm mạnh nhất thế giới' sau cuộc đại tu?10:04
Nga sắp cho chạy thử 'chiến hạm mạnh nhất thế giới' sau cuộc đại tu?10:04 Máy bay rơi gần trung tâm thương mại ở Mỹ, nhiều người thương vong03:42
Máy bay rơi gần trung tâm thương mại ở Mỹ, nhiều người thương vong03:42 Bộ Công an đề nghị mở rộng điều tra đường dây lừa đảo hơn 13.000 người03:26
Bộ Công an đề nghị mở rộng điều tra đường dây lừa đảo hơn 13.000 người03:26Tiêu điểm
Tin đang nóng
Tin mới nhất

Điều gì xảy ra với cơ thể khi ăn quả chanh thường xuyên?

Loại quả đầy lông nhưng được ví như 'vị thuốc mùa xuân', ở Việt Nam có cực nhiều

6 loại hạt giúp sống khỏe, kéo dài tuổi thọ

Tăng cường đốt cháy calo nhờ các gia vị trong nhà bếp
Nên ăn gì, tránh gì khi dùng thuốc trị gout colchicine?
Cứu sống trẻ sơ sinh bị vỡ dạ dày kèm xoắn ruột nguy kịch, hiếm gặp
Triệu chứng, cách chăm sóc và phòng ngừa cúm A ở trẻ nhỏ

Những điều cha mẹ cần biết để phòng tránh cúm A cho trẻ

Cụ ông ở Hà Nội mắc cúm mùa phải thở máy, 3 nhóm người cần đặc biệt lưu ý
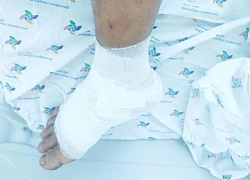
Bé trai 7 tuổi hoại tử chân vì gia đình tự ý đắp thuốc nam
Gia tăng bệnh nhân nhập viện do giá rét

6 yếu tố rủi ro có thể gây tăng huyết áp
Có thể bạn quan tâm

Rộ tin ông Trump chỉ giữ lại gần 300 trong số 10.000 nhân viên USAID
Thế giới
12:43:52 08/02/2025
Hoà Minzy ẩn ý có tình yêu mới, danh tính 1 chàng trai được khán giả réo khắp cõi mạng
Sao việt
12:42:57 08/02/2025
Clip kinh hoàng: Khoảnh khắc chiếc xe khách lật đổ trên đường vào nửa đêm khiến 29 người thương vong tại Phú Yên
Netizen
12:27:51 08/02/2025
Đĩa chuối lột vỏ xuất hiện bí ẩn đều đặn mỗi tháng gây sốt
Lạ vui
12:15:04 08/02/2025
Ruud van Nistelrooy tức giận vì bàn thắng của MU việt vị cả mét
Sao thể thao
12:14:56 08/02/2025
Lý do người phụ nữ sát hại nhân tình bằng xyanua rồi lao xuống đèo Bảo Lộc, chất độc cho vào đâu?
Pháp luật
12:01:33 08/02/2025Drama đảo chiều: Tình cũ tố Uông Tiểu Phi hủy hoại Từ Hy Viên bị chỉ trích tâm cơ, đạo đức giả, đột nhiên thay avatar đen trắng gây hoang mang
Sao châu á
11:43:23 08/02/2025
Danh tính các nạn nhân tử vong trong xe khách bị lật ở Phú Yên
Tin nổi bật
11:42:04 08/02/2025
Bậc thầy phong thủy tiết lộ: Nhà ở có 6 điềm lành này gia đình càng giàu, con cháu 3 đời phú quý
Trắc nghiệm
11:11:19 08/02/2025
Cháu trai gia tộc giàu có bậc nhất Việt Nam 'đưa cả mùa xuân vào nhà', một chi tiết khiến cộng đồng 'choáng váng'
Sáng tạo
10:51:22 08/02/2025
 Bí quyết để ngăn ngừa các cơn đau cổ khi làm việc
Bí quyết để ngăn ngừa các cơn đau cổ khi làm việc Thực phẩm tốt cho bệnh nhân tiểu đường
Thực phẩm tốt cho bệnh nhân tiểu đường
 Phát hiện ung thư từ vết máu trên áo
Phát hiện ung thư từ vết máu trên áo Sau khung giờ này, tốt nhất không nên tắm
Sau khung giờ này, tốt nhất không nên tắm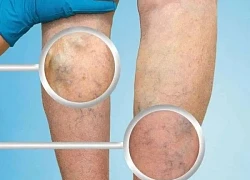 Viêm tắc tĩnh mạch chân có nguy hiểm không?
Viêm tắc tĩnh mạch chân có nguy hiểm không? Cúm mùa diễn biến bất thường tại nhiều quốc gia: Chuyên gia khuyến cáo
Cúm mùa diễn biến bất thường tại nhiều quốc gia: Chuyên gia khuyến cáo
 Mệt mỏi, tim đập nhanh vì sử dụng kẹo giảm cân cấp tốc
Mệt mỏi, tim đập nhanh vì sử dụng kẹo giảm cân cấp tốc Phân biệt cảm lạnh và cúm gây nhiều biến chứng nguy hiểm
Phân biệt cảm lạnh và cúm gây nhiều biến chứng nguy hiểm Rét đậm, rét hại: Người phải làm việc ngoài trời cần lưu ý gì?
Rét đậm, rét hại: Người phải làm việc ngoài trời cần lưu ý gì? Nóng: Tro cốt Từ Hy Viên bị phản đối đặt tại nhà, gia đình phải đưa ra quyết định an táng gây xót xa
Nóng: Tro cốt Từ Hy Viên bị phản đối đặt tại nhà, gia đình phải đưa ra quyết định an táng gây xót xa Uông Tiểu Phi - chân dung kẻ huỷ hoại Từ Hy Viên: Xem vợ như máy đẻ, mặt dày "hút máu" khiến minh tinh chết cũng không yên
Uông Tiểu Phi - chân dung kẻ huỷ hoại Từ Hy Viên: Xem vợ như máy đẻ, mặt dày "hút máu" khiến minh tinh chết cũng không yên Đi họp lớp bạn cũ khoe mua cả lượng vàng ngày vía Thần Tài, 3 hôm sau tôi phát hiện ra cú lừa chao đảo cuộc đời
Đi họp lớp bạn cũ khoe mua cả lượng vàng ngày vía Thần Tài, 3 hôm sau tôi phát hiện ra cú lừa chao đảo cuộc đời Hoa hậu Việt dính vào ồn ào nghi hẹn hò bạn trai cũ của Thiều Bảo Trâm là ai?
Hoa hậu Việt dính vào ồn ào nghi hẹn hò bạn trai cũ của Thiều Bảo Trâm là ai? Sao Việt 8/2: NSND Hồng Vân trẻ đẹp tuổi 59, vợ Cường Đô La phủ nhận có bầu
Sao Việt 8/2: NSND Hồng Vân trẻ đẹp tuổi 59, vợ Cường Đô La phủ nhận có bầu Chồng Hàn đăng ảnh kỷ niệm 3 năm ngày cưới Từ Hy Viên, cộng đồng mạng không cầm được nước mắt
Chồng Hàn đăng ảnh kỷ niệm 3 năm ngày cưới Từ Hy Viên, cộng đồng mạng không cầm được nước mắt Lật xe khách tại Phú Yên khiến 3 người chết, nhiều người bị thương
Lật xe khách tại Phú Yên khiến 3 người chết, nhiều người bị thương Anh rể rủ đi leo núi đầu xuân, tôi hớn hở chuẩn bị cả ba lô đồ đạc, đến nơi, anh đề nghị một việc khiến tôi tức giận bỏ về
Anh rể rủ đi leo núi đầu xuân, tôi hớn hở chuẩn bị cả ba lô đồ đạc, đến nơi, anh đề nghị một việc khiến tôi tức giận bỏ về Thi thể thiếu niên 16 tuổi bị cột vào đầu bơm nước, nổi trên kênh ở Đồng Tháp
Thi thể thiếu niên 16 tuổi bị cột vào đầu bơm nước, nổi trên kênh ở Đồng Tháp Bé gái trộm bộ trang sức trị giá 3,4 tỷ đồng của mẹ để bán với giá chỉ 200.000 đồng, mục đích phía sau gây tranh cãi
Bé gái trộm bộ trang sức trị giá 3,4 tỷ đồng của mẹ để bán với giá chỉ 200.000 đồng, mục đích phía sau gây tranh cãi Đàm Vĩnh Hưng mất hơn 4 ngón chân?
Đàm Vĩnh Hưng mất hơn 4 ngón chân? Thông tin mới vụ xe tải cán qua người đi xe máy 2 lần trên Quốc lộ 51 ở Đồng Nai
Thông tin mới vụ xe tải cán qua người đi xe máy 2 lần trên Quốc lộ 51 ở Đồng Nai Nghẹn ngào khoảnh khắc 2 con của Từ Hy Viên cùng cha dượng đưa tro cốt mẹ về nước
Nghẹn ngào khoảnh khắc 2 con của Từ Hy Viên cùng cha dượng đưa tro cốt mẹ về nước Bức ảnh làm lộ chuyện 2 con Từ Hy Viên bị bỏ bê nghiêm trọng sau khi đột ngột mất mẹ
Bức ảnh làm lộ chuyện 2 con Từ Hy Viên bị bỏ bê nghiêm trọng sau khi đột ngột mất mẹ NS Lê Quốc Nam tiếp tục lên tiếng sau khi tố Minh Dự: "Tôi nhận lời xin lỗi, họ xin làm sự việc nhẹ lại"
NS Lê Quốc Nam tiếp tục lên tiếng sau khi tố Minh Dự: "Tôi nhận lời xin lỗi, họ xin làm sự việc nhẹ lại" Châu Du Dân 2 lần đưa tang tình cũ: Trầm cảm vì mất Hứa Vỹ Luân, 18 năm sau bi kịch lặp lại với Từ Hy Viên
Châu Du Dân 2 lần đưa tang tình cũ: Trầm cảm vì mất Hứa Vỹ Luân, 18 năm sau bi kịch lặp lại với Từ Hy Viên Video 23 giây nghi Từ Hy Viên tuyệt vọng khóc nức nở, nói những điều kỳ lạ trước khi qua đời
Video 23 giây nghi Từ Hy Viên tuyệt vọng khóc nức nở, nói những điều kỳ lạ trước khi qua đời Ca sĩ Lynda Trang Đài sau khi bị bắt vì ăn trộm: Có động thái lạ trên MXH, dàn sao hé lộ tình trạng bất ổn
Ca sĩ Lynda Trang Đài sau khi bị bắt vì ăn trộm: Có động thái lạ trên MXH, dàn sao hé lộ tình trạng bất ổn