Bác sĩ cảnh báo 7 sai lầm rất hay gặp ở bệnh nhân đái tháo đường
Cứ mỗi 8 giây trôi qua lại có 1 người chết do đái tháo đường. Đối với bệnh nhân đái tháo đường, có rất nhiều sai lầm xuất phát từ việc bản thân bệnh nhân không hiểu biết rõ về căn bệnh của mình.
Cứ 2 bệnh nhân bị đái tháo đường thì 1 người không biết mình bị bệnh
Hiện trên toàn thế giới, có gần 430 triệu người đang sống chung với bệnh đái tháo đường. Đáng nói là cứ 2 người bị đái tháo đường thì 1 người không biết mình bị bệnh. Điều trị đái tháo đường rất tốn kém cho bản thân người bệnh và gia đình, có thể chiếm tới 1/2 thu nhập của gia đình.
Với bệnh nhân đái tháo đường, có rất nhiều sai lầm xuất phát từ việc bản thân bệnh nhân không hiểu biết rõ về căn bệnh của mình, hoặc không được tư vấn những kiến thức đầy đủ về chế độ ăn uống, luyện tập và thuốc điều trị.
Dưới đây là những sai lầm người bệnh đái tháo đường rất hay gặp được Tiến sĩ- bác sĩ Nguyễn Quang Bảy, Trưởng khoa Nội tiết – Đái tháo đường, Bệnh viện Bạch Mai chia sẻ:
Kiêng hoàn toàn tinh bột và đường
Việc kiêng hoàn toàn tinh bột sẽ không tốt cho người bị đái tháo đường
Rất nhiều bệnh nhân đái tháo đường nghĩ rằng chỉ cần kiêng tất cả các loại đường, tinh bột sẽ mang lại những hiệu quả nhất định trong kiểm soát đường huyết. Tuy nhiên, điều đó không hoàn toàn đúng bởi một bữa ăn của người đái tháo đường cần phải có đầy đủ và cân đối các thành phần tinh bột, protein, lipid…
Chỉ cần theo dõi đường máu vào buổi sáng
Rất nhiều người bệnh cho rằng bản thân theo dõi đường máu rất tốt, tuần nào cũng thử đường máu vào buổi sáng khi đói nhưng không hiểu sao vẫn bị biến chứng? Đây là một sai lầm vì theo dõi đường máu sau ăn là việc làm rất quan trọng bởi đường máu sau ăn quá cao cũng gây ra rất nhiều biến chứng cho người bệnh. Do đó, người bệnh bắt buộc phải theo dõi cả đường máu lúc đói và sau ăn, và không phải chỉ 1 lần/tuần mà cần phải theo dõi nhiều lần trong một ngày cho đến khi đường máu ổn định rồi thì sẽ giảm dần số lần thử đường máu. Mục tiêu đường huyết sau ăn 1-2 giờ là dưới 10mmol/L.
Bệnh nhân đái tháo đường type 2 đa phần là người lớn tuổi, bên cạnh đái tháo đường họ có các bệnh lý khác như tăng huyết áp, tim mạch, rối loạn chuyển hóa mỡ máu… Thế nhưng người bệnh mới chỉ kiểm soát đường máu mà quên đi mất 2 yếu tố tăng huyết áp và rối loạn lipid máu cũng là yếu tố nguy cơ tác động qua lại, ảnh hưởng đến các biến chứng của người bệnh. Nếu bạn có tăng huyết áp có nghĩa có nguy cơ đột quỵ gấp 4 lần, nguy cơ tử vong do bệnh tim mạch gấp 3 lần. Cứ mỗi 3 phút có một người chết vì tăng huyết áp. Do đó cần kiểm soát tất cả các yếu tố bệnh tật, tuy nhiên chỉ 18% bệnh nhân đái tháo đường tuyp 2 kiểm soát được cả 3 thông số: glucose máu, mỡ máu và huyết áp.
Video đang HOT
Dùng mãi một đơn thuốc
Người bệnh cần được khám và đo đường huyết thường xuyên
Con người sẽ dần dần bị lão hoá, già yếu hơn. Bệnh đái tháo đường type 2 cũng vậy, khả năng tiết insulin sẽ giảm dần theo năm tháng và là bệnh mạn tính tiến triển. Nhiều bệnh nhân có chỉ định tiêm insulin nhưng thực tế rất ít đồng ý tiêm. Lý do chủ yếu là do bệnh nhân không hiểu lợi ích của điều trị insulin sớm và cho rằng như vậy bệnh sẽ nặng hơn, trong khi thực tế điều trị insulin là diễn biến tự nhiên, không phải là bệnh nặng hơn.
Ngoài ra, rất nhiều người bệnh đái tháo đường đã và đang điều trị bằng đơn thuốc của người quen hoặc do người thân mách bảo. Tuy nhiên, trên thực tế, mỗi bệnh nhân sẽ có một mục tiêu điều trị riêng, sự đáp ứng với thuốc cũng trên nền bệnh lý và những bệnh phối hợp khác như: suy gan, suy thận, suy vành… Do đó không thể sử dụng đơn thuốc của người này cho người kia. Tình trạng sử dụng chung đơn thuốc như vậy đôi khi đã để lại cho người bệnh những tác dụng không mong muốn như: tăng hoặc giảm đường huyết quá mức, thậm chí suy gan, suy thận…
Hết thuốc nhưng không mua dùng tiếp mà chờ đến ngày khám lại
Bác sĩ khuyến cáo người bệnh đái tháo đường không ngừng thuốc điều trị bệnh
Đây là sai lầm rất nguy hiểm. Bệnh nhân đái tháo đường type 2 thiếu insulin sẽ làm đường huyết tăng cao, gây mệt mỏi, tăng nguy cơ nhiễm trùng. Ở bệnh nhân đái tháo đường type 1 thiếu insulin 6 giờ có thể phải đi cấp cứu vì nhiễm toan ceto. Bệnh nhân đái tháo đường nếu không dùng thuốc có thể dẫn đến sai lệch kết quả đường huyết, khó điều chỉnh liều thuốc.
Bỏ thuốc Tây và uống thuốc Đông y
Rất nhiều bệnh nhân tự uống thuốc nam, đắp thuốc lá, hoặc đang uống thuốc Tây y lại bỏ điều trị nghe theo mách bảo dẫn đến bệnh nặng nề hơn với các biến chứng võng mạc, biến chứng lở loét bàn chân, thậm chí cắt cụt chân.
Không cấp cứu hạ đường huyết
Hạ đường huyết là đường huyết ở mức dưới 4 mmol/L, tình trạng này sẽ nguy hiểm hơn tăng đường huyết. Hạ đường huyết trên 6 giờ có thể dẫn đến chết não. Các hậu quả của hạ đường huyết phải kể đến hôn mê, tăng chi phí nằm viện, sa sút trí tuệ, mất tri giác, co giật, giảm chất lượng cuộc sống….
Để điều trị cấp cứu hạ đường huyết nếu bệnh nhân còn tỉnh nên cho uống nước đường, nước ngọt, ăn cơm… Trường hợp bệnh nhân hôn mê cần đưa vào trạm xá truyền glucose gấp hoặc đưa ngay vào bệnh viện gần nhất, không nhất thiết đưa lên tuyến trên.
Khi bị ốm cũng bỏ luôn thuốc đái tháo đường
Theo dõi đường huyết chặt chẽ khi bị ốm, sốt
Có không ít người bệnh nghĩ rằng bị ốm, ăn kém thì đường huyết sẽ hạ nên cần giảm hoặc ngừng uống thuốc đái tháo đường. Tuy nhiên thực tế khi bị ốm thì các hormone trong cơ thể sẽ tăng lên, làm đường huyết tăng cao. Vì vậy người bệnh cần đo đường huyết mỗi 3-4 giờ, đôi khi mỗi 1-2 giờ, ghi lại kết quả thử đường huyết.
Khi bị sốt thì dù ăn ít nhưng cơ thể lại cần nhiều insulin hơn cho nên cần giữ nguyên liều insulin. Tiếp tục theo dõi đường huyết và tình tình trạng bệnh vào lúc nửa đêm, kể cả khi rất mệt. Tăng cường uống nước để ngăn chặn tình trạng mất nước. Ăn đúng bữa dù rất mệt. Nếu nôn nhiều thì uống nước có đường. Dùng được các loại thuốc cần thiết như hạ sốt, kháng sinh.
Những con số đáng đáng sợ
Theo thống kê trên thế giới mỗi giờ, có thêm hơn 1.000 người mắc đái tháo đường mới; Cứ mỗi 8 giây, có 1 người chết do đái tháo đường; Cứ mỗi 5 phút có 1 người bệnh đái tháo đường bị nhồi máu cơ tim; Cứ mỗi 30 giấy có 1 người bệnh đái tháo đường bị cắt chân; 90% các trường hợp đái tháo đường type 2 là có thể phòng ngừa được.
Người bệnh phải luôn nhớ rằng kiểm soát đường máu phải song song với việc kiểm soát mỡ máu, tình trạng tăng huyết áp, tim mạch là vô cùng quan trọng và chúng ta phải thường xuyên luyện tập, tuân thủ chế độ ăn cũng như kiểm tra đường máu định kỳ để giúp chúng ta biết được rằng chúng ta đang ở mức độ nào để có thể kiểm soát đường máu tốt và các nguy cơ biến chứng có thể xảy ra.
Bác sĩ Nguyễn Quang Bảy
Theo nguoilaodong
Cứ 8 giây có một người chết do đái tháo đường
Liên đoàn đái tháo đường thế giới (IDF) cho biết, cứ mỗi giờ có thêm hơn 1.000 bệnh nhân đái tháo đường (ĐTĐ) mắc mới và cứ 8 giây có một người chết do ĐTĐ.
Hiện nay trên toàn thế giới, có hơn 425 triệu người đang sống chung với bệnh ĐTĐ. Chi phí y tế điều trị ĐTĐ đang trở thành gánh nặng không chỉ cho bệnh nhân, cho gia đình mà còn cho toàn xã hội.
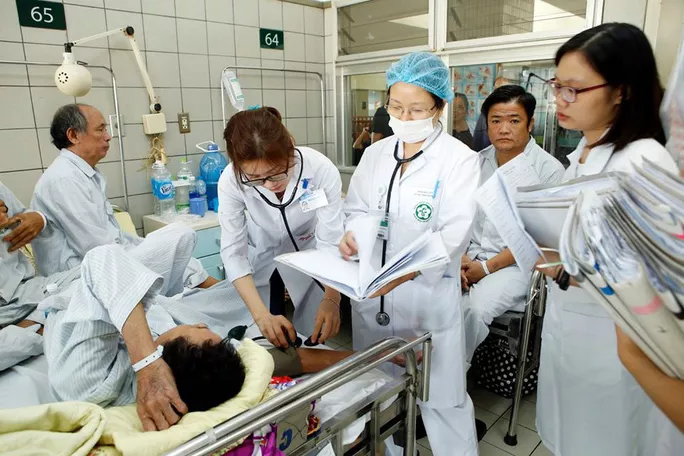
Các bác sĩ chăm khám cho bệnh nhân ĐTĐ đang điều trị tại Bệnh viện Bạch Mai.
TS Nguyễn Quang Bảy, Trưởng khoa Nội tiết - Đái tháo đường (ĐTĐ), Bệnh viện (BV) Bạch Mai cho biết, theo điều tra dịch tễ của Việt Nam, tỷ lệ mắc tiền ĐTĐ thường cao hơn gấp đôi so với ĐTĐ (5,4% so với 13,7% theo điều tra năm 2012). Đáng lo ngại, tiền ĐTĐ nếu để diễn biến tự nhiên thì sau 10 năm, 50% sẽ chuyển thành ĐTĐ, 25% vẫn là tiền ĐTĐ và 25% có thể trở về bình thường. "Tiền ĐTĐ là dạng rối loạn đường huyết nhưng chưa đến mức là ĐTĐ. Có 2 dạng tiền ĐTĐ là tăng đường huyết lúc đói (đường huyết lúc đói dưới 7,0 nhưng trên 5,6 mmol/L) và rối loạn dung nạp glucose (đường huyết đo 2h sau khi uống 75g glucose từ 7,8 đến 11,0 mmol/L)"- TS Nguyễn Quang Bảy lý giải.
Nhiều nghiên cứu chứng minh người tiền ĐTĐ đã có tăng cao nguy cơ bị các biến chứng tim mạch và thần kinh, vì vậy hiện nay trên thế giới có hơn 50 quốc gia đã coi tiền ĐTĐ là một bệnh và có chỉ định điều trị nhằm 2 mục tiêu chính là ngăn ngừa tiến triển thành ĐTĐ và ngăn ngừa các biến chứng tim mạch - thủ phạm chính gây ra tử vong ở các bệnh nhân ĐTĐ. Cho đến nay, có 3 phương pháp chính để can thiệp vào nhóm này là: Thay đối lối sống, sử dụng thuốc và phẫu thuật.
Thay đổi lối sống là phương pháp can thiệp cơ bản, gồm điều chỉnh chế độ ăn và tăng cường tập luyện thể lực để làm giảm cân. Phương pháp này có hiệu quả rất tốt trong thời gian đầu nhưng lại không bền vững. Do đó, hiện nay người ta đang hướng đến phương pháp sử dụng thuốc đối với nhóm tiền ĐTĐ nguy cơ cao với các biến chứng về tim mạch, thuốc được sử dụng phổ biến nhất là Metformin. Phương pháp phẫu thuật thắt dạ dày hoặc nối thông dạ dày - ruột được áp dụng đối với nhóm béo phì, có chỉ số khối cơ thể (BMI) trên 34.
TS Nguyễn Quang Bảy cũng thông tin, theo một số điều tra tại các bệnh viện lớn, khoảng 6 - 9% những phụ nữ mang thai ở Việt Nam bị ĐTĐ thai kỳ. Đó là những người được phát hiện ĐTĐ lần đầu tiên trong khi mang thai. Còn những người đã bị ĐTĐ từ trước khi có thai thì không gọi là ĐTĐ thai kỳ mà gọi là ĐTĐ ở phụ nữ có thai. Thông thường 90% trường hợp ĐTĐ thai kỳ sẽ hết sau khi sinh nhưng về lâu dài những người đó sẽ có nguy cơ ĐTĐ typ 2 cao hơn người bình thường. ĐTĐ thai kỳ thường xuất hiện từ tuần 24-28 của thai kỳ.
Chuyên gia khuyến cáo, để sàng lọc ĐTĐ thai kỳ, người ta sẽ phân tầng nguy cơ. Những phụ nữ có nguy cơ cao như đã bị ĐTĐ thai kỳ, tiền sử đẻ con to (> 4000g), gia đình có người bị ĐTĐ, thừa cân béo phì, tuổi trên 35... thì phải sàng lọc ngay lần khám thai đầu tiên. Những người nguy cơ trung bình thì sàng lọc ở tuần 24-28. Những người nguy cơ thấp nên thì không cần sàng lọc.
Bác sĩ chăm sóc bàn chân của bệnh nhân ĐTĐ bị biến chứng.
Để sàng lọc ĐTĐ thai kỳ người ta cũng sử dụng nghiệm pháp tăng đường huyết, bằng cách cho uống 75g glucose pha trong 250mL nước, và tiến hành đo đường huyết tại 3 thời điểm là trước uống, sau uống 1h và sau uống 2h. Những trường hợp có ít nhất 1 kết quả đo đường huyết trước uống 5,1ml/l, đường huyết sau uống 1h 10,0 và sau 2h 8,5mmol/l được chẩn đoán là ĐTĐ thai kỳ.
TS Nguyễn Quang Bảy cho biết, tại Khoa Nội tiết - ĐTĐ, BV Bạch Mai luôn có khoảng 10% bệnh nhân nội trú mắc ĐTĐ thai kỳ (10 BN) và mỗi ngày phòng khám của khoa có 15 - 20 BN ĐTĐ thai kỳ đến khám. Nguy cơ của ĐTĐ thai kỳ đối với mẹ và con là cực lớn nếu không được kiểm soát tốt đường huyết. Với những tuần đầu có thể gây sảy thai, thai chết lưu, có nhiều trường hợp hỏng thai liên tiếp nhiều lần sau đó mới được phát hiện bị ĐTĐ. Một số trường hợp rất đáng tiếc thai đã 37 - 38 tuần chết lưu, và mẹ bị hôn mê do chỉ số đường huyết quá cao mà không được tầm soát dù người mẹ có nhiều yếu tố nguy cơ cao.
Bên cạnh đó, ĐTĐ thai kỳ cũng có thể gây ra một số biến chứng như dị tật cho thai đặc biệt là dị tật về tim mạch, thần kinh, thai to... Đối với mẹ sẽ là các nguy cơ đa ối, ĐTĐ về sau.
Chuyên gia cũng lưu ý, trẻ hóa ĐTĐ cũng là vấn đề đáng lo ngại do thời gian gần đây tỷ lệ trẻ béo phì gia tăng. Có cháu 14, 15 tuổi đã mắc ĐTĐ và thường là những đứa trẻ béo phì, gáy và nách thường có gai đen (có đám da sần và chuyển màu). Việc điều trị nhóm này khó khăn hơn vì các thuốc uống hạ đường huyết thường ít được nghiên cứu ở trẻ em, và trẻ thường tuân thủ điều trị kém, duy trì chế độ ăn uống, sinh hoạt không thể giống như người lớn.Có bệnh nhân 16 tuổi, bị ĐTĐ, cao 1m83, nặng 88 kg, vào viện vì đường máu quá cao. Sau khi điều trị, cân nặng vẫn tăng do chế độ ăn không đảm bảo, đi học thường xuyên ăn thêm.
Các nghiên cứu gần đây cũng cho thấy ĐTĐ ở người trẻ thì biến chứng sẽ tiến triển nặng hơn, thời gian dẫn đến biến chứng sớm hơn và tỷ lệ có biến chứng nhiều hơn so với ĐTĐ ở người lớn tuổi. "Do đó, để phòng tránh ĐTĐ cho con trẻ, bố mẹ cần kiểm soát chế độ ăn và cân nặng cho trẻ. Liên đoàn ĐTĐ thế giới cho biết 50% bệnh nhân ĐTĐ, và 90% bệnh nhân ĐTĐ typ 2 là có thể phòng ngừa được bằng thay đổi lối sống, tăng cường vận động, kiểm soát cân nặng và chế độ ăn"- TS Nguyễn Quang Bảy khuyến cáo.
Theo kinhtedothi
3,5 triệu người Việt có nguy cơ mù lòa, suy thận, cụt chi vì căn bệnh này  Việt Nam hiện có 3,5 triệu người mắc bệnh đái tháo đường, là nguy cơ gây tử vong hoặc tàn tật sớm như mù lòa, suy thận, cụt chi... Ứng dụng Hành trình cho bệnh nhân đái tháo đường là 1 công cụ hữu ích cho các bác sĩ, đặc biệt là ở tuyến cơ sở điều trị Theo PGS. TS. Lương Ngọc...
Việt Nam hiện có 3,5 triệu người mắc bệnh đái tháo đường, là nguy cơ gây tử vong hoặc tàn tật sớm như mù lòa, suy thận, cụt chi... Ứng dụng Hành trình cho bệnh nhân đái tháo đường là 1 công cụ hữu ích cho các bác sĩ, đặc biệt là ở tuyến cơ sở điều trị Theo PGS. TS. Lương Ngọc...
 Khởi tố TikToker Nam 'Birthday'02:13
Khởi tố TikToker Nam 'Birthday'02:13 3 người đánh shipper ở Đà Nẵng tử vong bị khởi tố tội 'cố ý gây thương tích'03:01
3 người đánh shipper ở Đà Nẵng tử vong bị khởi tố tội 'cố ý gây thương tích'03:01 Ông Trump dọa trừng phạt Nga nếu ông Putin từ chối đàm phán chấm dứt chiến sự Ukraine09:59
Ông Trump dọa trừng phạt Nga nếu ông Putin từ chối đàm phán chấm dứt chiến sự Ukraine09:59 Trung Quốc, Đức phản ứng sau khi ông Trump ký sắc lệnh rút khỏi WHO01:49
Trung Quốc, Đức phản ứng sau khi ông Trump ký sắc lệnh rút khỏi WHO01:49 Củng cố hồ sơ để xử lý TikToker có nồng độ cồn, livestream khi bị cảnh sát giao thông kiểm tra01:03
Củng cố hồ sơ để xử lý TikToker có nồng độ cồn, livestream khi bị cảnh sát giao thông kiểm tra01:03 Tàu vận tải Nga cập cảng Syria, chuẩn bị cho cuộc rút quân09:12
Tàu vận tải Nga cập cảng Syria, chuẩn bị cho cuộc rút quân09:12 Ông Trump nói muốn gặp ông Putin ngay lập tức08:46
Ông Trump nói muốn gặp ông Putin ngay lập tức08:46 Căn cứ hải quân ngầm ở độ sâu 500 m của Iran08:37
Căn cứ hải quân ngầm ở độ sâu 500 m của Iran08:37 "Hỏa thần nhiệt áp" Nga ra đòn, nhằm thẳng cứ điểm Ukraine ở Kursk08:59
"Hỏa thần nhiệt áp" Nga ra đòn, nhằm thẳng cứ điểm Ukraine ở Kursk08:59 Hàng loạt diễn biến trước lễ nhậm chức của ông Trump09:58
Hàng loạt diễn biến trước lễ nhậm chức của ông Trump09:58 Trung Quốc thông báo điện đàm ông Tập-ông Trump, TikTok không qua ải Tòa Tối cao Mỹ09:17
Trung Quốc thông báo điện đàm ông Tập-ông Trump, TikTok không qua ải Tòa Tối cao Mỹ09:17Tiêu điểm
Tin đang nóng
Tin mới nhất
Hay bị chuột rút và tê chân là biểu hiện của bệnh gì?

Hoa đu đủ đực ngâm mật ong có tác dụng gì
Việt Nam - Điểm sáng làm chủ kỹ thuật ghép tạng đỉnh cao của khu vực

Uống nhầm dung dịch tẩy rửa kim loại, một cháu bé nguy kịch

6 việc bệnh nhân đái tháo đường cần nhớ để tránh 'mất Tết' ?

Bắp cải 'đại kỵ' với 4 nhóm người này

Uống dung dịch màu hồng nhặt được ở cổng trường, nhiều trẻ nhập viện nguy kịch

Tử vong sau uống mật cá trắm chữa viêm phổi

Cần làm gì để tránh tăng cân trong kỳ nghỉ lễ Tết ?
Chăm sóc ăn uống khi trẻ bị tiêu chảy cấp do Rotavirus

Vì sao mùa lạnh dễ xảy ra đột quỵ?

Xác định tình trạng thừa cân, béo phì để tập trung vào đối tượng cần hỗ trợ nhất
Có thể bạn quan tâm

Sao Việt rộn ràng đón Tết: Người gói bánh chưng, người khoe sắc với áo dài
Sao việt
13:09:50 26/01/2025
Cô gái Phú Thọ lấy chồng xa 300km, năm nào cũng về ngoại ăn Tết
Netizen
13:06:23 26/01/2025
Danh sách Đỏ Đen chấn động: Bạch Lộc - Vương Hạc Đệ vào top, "tiểu Lưu Diệc Phi" và dàn sao lộ cả biển phốt
Sao châu á
12:35:58 26/01/2025
Động thái bất ngờ của ông Trump sau tuyên bố rút Mỹ khỏi WHO
Thế giới
12:29:37 26/01/2025
10 cách phối áo len mỏng giúp chị em qua Tết vẫn mặc đẹp
Thời trang
12:26:46 26/01/2025
Sự thăng hạng phong cách của một Hoa hậu
Phong cách sao
12:22:48 26/01/2025
Nữ chủ tịch 2K3 tìm được tông makeup quá xinh, con gái diện áo dài đúng là nhất
Làm đẹp
12:20:12 26/01/2025
Bọ Cạp gặp người tâm đầu ý hợp, Ma Kết đón một ngày tuyệt đẹp hôm nay (26/1)
Trắc nghiệm
12:07:59 26/01/2025
Ấn tượng khoảnh khắc hàng ngàn con sáo đá bay vút qua bầu trời
Lạ vui
11:50:19 26/01/2025
Gary Neville được kêu gọi thay Ruben Amorim dẫn dắt MU
Sao thể thao
11:39:12 26/01/2025
 Những loại “siêu thực phẩm” giá cắt cổ, chất bằng hạt vừng
Những loại “siêu thực phẩm” giá cắt cổ, chất bằng hạt vừng Tác dụng của nước đậu đen rang và cách uống tốt nhất
Tác dụng của nước đậu đen rang và cách uống tốt nhất





 Chủ động phòng chống bệnh đái tháo đường
Chủ động phòng chống bệnh đái tháo đường Những thuốc cần thận trọng ở người đái tháo đường
Những thuốc cần thận trọng ở người đái tháo đường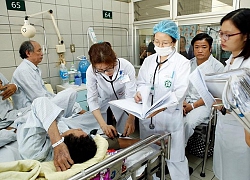 Gia tăng người trẻ mắc bệnh đái tháo đường
Gia tăng người trẻ mắc bệnh đái tháo đường Ăn mặn, hảo đường: Người Việt đang tự giết mình
Ăn mặn, hảo đường: Người Việt đang tự giết mình 'Vì lá phổi khỏe' nâng chất lượng sức khỏe bệnh nhân hen và bệnh phổi tắc nghẽn mạn tính
'Vì lá phổi khỏe' nâng chất lượng sức khỏe bệnh nhân hen và bệnh phổi tắc nghẽn mạn tính Cứ 100 bà bầu thì 9 người bị bệnh có thể gây tử vong cho cả mẹ và bé
Cứ 100 bà bầu thì 9 người bị bệnh có thể gây tử vong cho cả mẹ và bé Những người mắc bệnh này không nên ăn chuối, kẻo bệnh nặng thêm
Những người mắc bệnh này không nên ăn chuối, kẻo bệnh nặng thêm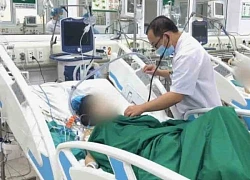 Cứu sống bệnh nhi người nước ngoài mắc sốt rét ác tính, nguy hiểm tính mạng
Cứu sống bệnh nhi người nước ngoài mắc sốt rét ác tính, nguy hiểm tính mạng 14 thực phẩm tăng cường sức khỏe não bộ
14 thực phẩm tăng cường sức khỏe não bộ Ấm lòng bệnh nhân khi phải đón Tết ở bệnh viện
Ấm lòng bệnh nhân khi phải đón Tết ở bệnh viện Lần đầu tiên nội soi trên xương mu, giải quyết bế tắc niệu quản cho trẻ sơ sinh 1 tháng tuổi
Lần đầu tiên nội soi trên xương mu, giải quyết bế tắc niệu quản cho trẻ sơ sinh 1 tháng tuổi Tập yoga có thể cải thiện sức khỏe tim mạch
Tập yoga có thể cải thiện sức khỏe tim mạch Những bệnh thường gặp trong dịp Tết và cách phòng tránh
Những bệnh thường gặp trong dịp Tết và cách phòng tránh Giúp bé khỏe mạnh để đón Tết, du Xuân
Giúp bé khỏe mạnh để đón Tết, du Xuân Á khôi bị giết phân xác ở Hà Nội và chìa khóa mở ra cánh cửa đánh án
Á khôi bị giết phân xác ở Hà Nội và chìa khóa mở ra cánh cửa đánh án Cô gái 26 tuổi dựng kịch bản lừa đảo hơn 13.000 người trên cả nước
Cô gái 26 tuổi dựng kịch bản lừa đảo hơn 13.000 người trên cả nước Vợ cầu thủ Xuân Son trang trí nhà cửa đón chồng về ăn Tết, phát lì xì cho fan nhí
Vợ cầu thủ Xuân Son trang trí nhà cửa đón chồng về ăn Tết, phát lì xì cho fan nhí Quỳnh Nga chiến thắng 'Bước nhảy Hoàn vũ', được Việt Anh gọi là 'nữ hoàng'
Quỳnh Nga chiến thắng 'Bước nhảy Hoàn vũ', được Việt Anh gọi là 'nữ hoàng' Hành động 10 điểm của trung vệ Đỗ Duy Mạnh, chỉ một phản ứng cực nhanh trước sự cố là biết tử tế thế nào
Hành động 10 điểm của trung vệ Đỗ Duy Mạnh, chỉ một phản ứng cực nhanh trước sự cố là biết tử tế thế nào Bị mẹ chồng hắt hủi quà Tết, con dâu âm thầm tìm hiểu rồi phát hiện sự thật phũ phàng
Bị mẹ chồng hắt hủi quà Tết, con dâu âm thầm tìm hiểu rồi phát hiện sự thật phũ phàng Thông báo chia tay gây sốc vào 27 Tết của couple "chị - em" đình đám, đàng gái rơi vào tình trạng bất ổn
Thông báo chia tay gây sốc vào 27 Tết của couple "chị - em" đình đám, đàng gái rơi vào tình trạng bất ổn Trấn Thành chính thức lên tiếng làm rõ cuộc hội thoại bí ẩn gây ồn ào với Phương Lan
Trấn Thành chính thức lên tiếng làm rõ cuộc hội thoại bí ẩn gây ồn ào với Phương Lan Bắt nguyên Trưởng phòng Cảnh sát hình sự Công an TPHCM
Bắt nguyên Trưởng phòng Cảnh sát hình sự Công an TPHCM HOT: Lưu Diệc Phi bí mật đăng ký kết hôn với cha nuôi tỷ phú?
HOT: Lưu Diệc Phi bí mật đăng ký kết hôn với cha nuôi tỷ phú? 1 cặp đôi phim giả tình thật sắp kết hôn: Nhà gái là nữ thần trẻ mãi không già, nhà trai cả sắc lẫn tài đều hoàn hảo tuyệt đối
1 cặp đôi phim giả tình thật sắp kết hôn: Nhà gái là nữ thần trẻ mãi không già, nhà trai cả sắc lẫn tài đều hoàn hảo tuyệt đối Điều tra vụ cô giáo trẻ nghi bị sát hại trong rừng già ở Lào Cai
Điều tra vụ cô giáo trẻ nghi bị sát hại trong rừng già ở Lào Cai
 NSND Kim Xuân và hôn nhân 40 năm: Chồng đưa đón, Tết không áp lực việc nhà
NSND Kim Xuân và hôn nhân 40 năm: Chồng đưa đón, Tết không áp lực việc nhà Sự thật clip 'chồng đưa vợ đi cấp cứu bị CSGT giữ xe, mặc kệ 30 phút'
Sự thật clip 'chồng đưa vợ đi cấp cứu bị CSGT giữ xe, mặc kệ 30 phút' "Vũ trụ VTV" tụ họp cuối năm: 1 cặp bị tóm dính về chung nhà có chi tiết lạ gây chú ý
"Vũ trụ VTV" tụ họp cuối năm: 1 cặp bị tóm dính về chung nhà có chi tiết lạ gây chú ý 4 ứng cử viên sáng giá cho ngôi vị Quán quân 'Bước nhảy hoàn vũ 2024'
4 ứng cử viên sáng giá cho ngôi vị Quán quân 'Bước nhảy hoàn vũ 2024'