Thay xương bả vai cho bệnh nhi nhỏ tuổi nhất Việt Nam
Cháu bé nhỏ tuổi nhất Việt Nam vừa được phẫu thuật thay toàn bộ xương bả vai bằng vật liệu sinh học PEEK với công nghệ in 3D. Đây là ca thay xương bả vai thứ 2 trên thế giới bằng vật liệu này.
Bả vai làm bằng vật liệu sinh học.
Sau khi ca đầu tiên thay toàn bộ xương bả vai bằng vật liệu PEEK với công nghệ 3D và công bố trên Y văn tháng 9-2018 cho một bệnh nhân 16 tuổi người Trung Quốc, ngày 17-8, tại Bệnh viện K, bệnh nhân 12 tuổi bị ung thư xương bả vai được thực hiện phẫu thuật cắt bỏ toàn bộ xương bả vai và thay thế bằng xương bả vai nhân tạo được làm từ vật liệu PEEK với công nghệ in 3D sản xuất hoàn toàn tại Việt Nam.
Nam bệnh nhân 12 tuổi, xuất hiện sưng nhẹ và đau âm ỉ vai trái. Tháng 1-2020 bệnh nhân đi khám được phát hiện u xương vai. Bệnh nhân tiếp tục khám tại Bệnh viện K cho kết quả khối sưng nề vùng vai trái, ấn đau tại chỗ, hạn chế vận động vai trái do đau.
Ngày 14-2, bệnh nhân được làm sinh thiết tại Bệnh viện K và kết quả giải phẫu bệnh cho thấy, bệnh nhân mắc u nguyên bào thần kinh type kém biệt hoá. Trên cộng hưởng từ phát hiện Khối ngấm thuốc mạnh, mất liên tục bỏ xương, xâm lấn phần mềm lân cận, kt 5 x 10 cm. Xạ hình xương chưa phát hiện tổn thương di căn xa.
Bệnh nhân được chuyển khoa Nhi điều trị hoá chất bốn chu kỳ. Sau điều trị khối u co nhỏ, bệnh nhân đỡ đau, vận động vai tốt và được xếp lịch phẫu thuật ngày 17-8. Ca mổ được thực hiện bởi PGS, TS Trần Trung Dũng, ê kíp các bác sĩ Trung tâm Phẫu thuật Khớp và Y học thể thao Bệnh viện Tâm Anh và các bác sĩ Bệnh viện K với việc cắt bỏ toàn bộ xương bả vai và khối u, thay thế bằng xương bả vai nhân tạo được in 3D với vật liệu PEEK.
Bệnh nhân nhỏ tuổi nhất Việt Nam được thay toàn bộ xương bả vai bằng vật liệu sinh học.
Ngay ngày thứ nhất sau mổ, bệnh nhân đã ngồi dậy, vận động vai thụ động nhẹ nhàng theo hướng dẫn. Tiến triển các ngày sau mổ thuận lợi, không có biểu hiện nhiễm trùng, biên độ vận động cải thiện dần.
Giáo sư Trịnh Bình, Viện trưởng Viện nghiên cứu vật liệu y sinh, công ty cổ phần công nghệ y sinh Ngọc Bảo cho biết: Vật liệu PEEK được sử dụng từ những năm cuối của thập kỷ 70 và đến năm 1997 thì chính thức được FDA Mỹ cấp phép sử dụng như một vật liệu sinh học sử dụng trong y học với hàng loạt các ứng dụng như nẹp, vít, đoạn xương nhân tạo, khớp nhân tạo, mảnh vá hộp sọ, đốt sống nhân tạo… với những ưu điểm như độ cứng, độ đàn hồi, trọng lượng tương tự như xương người. Quan trọng hơn nữa, với nhiệt độ nóng chảy của PEEK vào khoảng 400 độ C nên khả năng in 3D dễ phổ biến và đạt hiệu quả cao.
Video đang HOT
Tại Việt Nam, năm 2012, vật liệu PEEK chính thức được Bộ Y tế cấp phép sử dụng như một vật liệu dùng trong lĩnh vực y sinh. Công nghệ in 3D với vật liệu PEEK đã được Viện thực hiện với nhiều sản phẩm khác nhau như mảnh ghép hộp sọ, lồi cầu xương hàm dưới, các mảnh ghép cho vùng hàm mặt tuy nhiên đây là lần đầu tiên công ty thực hiện một sản phẩm giải phẫu hoàn chỉnh với độ phức tạp của thiết kế và yêu cầu của độ chính xác cao hơn rất nhiều.
PGS, TS Trần Trung Dũng cho biết, kết quả bước đầu của ca phẫu thuật cho bệnh nhi này khả quan với các yêu cầu về giải phẫu và thẩm mỹ cũng như chức năng.
Ung thư xương bả vai khá hiếm gặp nhưng lại là thách thức rất lớn với các bác sĩ trong điều trị, không chỉ đơn thuần là điều trị ung thư cắt bỏ khối u triệt để mà còn phục hồi hoặc thay thế các phần chi thể bảo đảm chức năng vô cùng quan trọng của xương bả vai trong vận động khớp vai, thẩm mỹ cơ thể và chất lượng cuộc sống của người bệnh.
Sự hiếm gặp của tổn thương u xương bả vai kèm theo cấu trúc phức tạp về giải phẫu và chức năng làm cho việc cân nhắc tạo hình lại xương bả vai cho các bệnh nhân ung thư đôi khi đi vào bế tắc và không có giải pháp.
Trên thế giới, việc tạo hình xương bả vai được thực hiện từ khá lâu và một điểm thú vị là các thiết kế cũng khá đa dạng.
Tại châu Á, có khoảng hơn 10 ca được thay thế xương bả vai nhân tạo sau mổ cắt bỏ xương bả vai do ung thư trong đó có một ca được thực hiện thành công tại Việt nam đầu năm 2020.
Sự khó khăn cho phẫu thuật là xương bả vai nhân tạo không sẵn có do cấu trúc giải phẫu mỗi người khác nhau vì vậy phẫu thuật phục hồi lại đòi hỏi việc sản xuất riêng theo thông số của bệnh nhân mà khả năng ở Việt Nam trước đây chưa thể đáp ứng ngay được.
Những điều cần biết trước và sau quá trình xạ trị ung thư xương
Xạ trị ung thư xương là phương pháp sử dụng tia X năng lượng cao để tiêu diệt các tế bào ung thư. Hãy cùng tìm hiểu quá trình xạ trị ung thư xương nguyên phát sẽ diễn ra như thế nào trong bài viết sau bạn nhé.
Xạ trị ung thư xương là phương pháp điều trị sử dụng tia X năng lượng cao để tiêu diệt các tế bào ung thư. Đây là phương pháp được ứng dụng khá phổ biến trong quá trình điều trị ung thư xương, đặc biệt là cho ung thư Ewing's sarcoma, hoặc các loại ung thư xương khác khi chúng lan rộng hoặc tái phát sau điều trị.
Dưới đây là những thông tin cần nắm trước, trong và sau quá trình điều trị bằng xạ trị.
1. Lập kế hoạch xạ trị ung thư xương
Trước khi bắt đầu điều trị, các y bác sĩ sẽ lên kế hoạch cẩn thận cho quá trình xạ trị chiếu tia bên ngoài của bệnh nhân. Quá trình này giúp bác sĩ có thể xác định được liều xạ trị phù hợp và vị trí chính xác để chiếu tia xạ.
Người bệnh thường được chụp CT scan để mô phỏng và lập kế hoạch xạ trị.
Quá trình scan này sẽ cho thấy khối u và khu vực xung quanh nó. Bệnh nhân có thể được yêu cầu thực hiện các hình thức scan khác nhau hoặc chụp x-quang để bác sĩ có thể lên kế hoạch xạ trị ung thư xương chính xác nhất.
Các kĩ thuật viên và bác sĩ sẽ giúp người bệnh thực hiện việc scan. Họ sẽ giúp bệnh nhân vào đúng vị trí ở máy quét. Lúc này, người bệnh cần nằm yên và giữ nguyên vị trí này trong quá trình chụp.
Sau khi lên kế hoạch, sẽ mất một vài ngày, tối đa là 3 tuần trước khi bệnh nhân bắt đầu điều trị. Đội ngũ y bác sĩ phải đảm bảo rằng tia xạ sẽ tập trung vào khu vực ung thư, còn các khu vực khỏe mạnh lân cận sẽ chỉ nhận được liều thấp. Điều này làm giảm tác dụng phụ của xạ trị ung thư xương trong và sau quá trình điều trị.
2. Phòng điều trị cho bệnh nhân xạ trị ung thư xương
Máy chiếu xạ ung thư có kích thước rất lớn. Nó sẽ xoay quanh người bệnh trong quá trình điều trị.
Trước khi bắt đầu xạ trị, bác sĩ sẽ giải thích những gì người bệnh sẽ nhìn thấy và nghe thấy trong quá trình điều trị. Ở một số bệnh viện, các phòng xạ trị có cả chỗ để bạn cắm máy nghe nhạc.
Bác sĩ sẽ giúp bệnh nhân nằm lên vị trí. Một khi người bệnh ở đúng vị trí, họ sẽ rời khỏi phòng và thực hiện các bước điều trị xạ trị.
3. Trong quá trình xạ trị ung thư xương
Người bệnh cần nằm yên và giữ nguyên vị trí như ban đầu. Máy xạ trị có thể sẽ phát ra những tiếng ồn trong quá trình điều trị. Bệnh nhân không thể cảm thấy xạ trị khi quá trình điều trị.
Bác sĩ có thể nhìn thấy và nghe thấy bệnh nhân qua màn hình camera quan sát ở phòng bên cạnh. Họ có thể nói chuyện với người bệnh bằng một máy liên lạc. Người bệnh có thể giơ tay nếu cần bất cứ điều gì. Nhưng điều quan trọng là nằm yên nhất có thể để đảm bảo tư thế điều trị và độ chính xác của chùm tia tới khối u.
Xạ trị ung thư xương sẽ không khiến người điều trị bị nhiễm phóng xạ. Hoàn toàn an toàn khi ở gần những người khác, kể cả phụ nữ có thai và trẻ em.
4. Tác dụng phụ của xạ trị ung thư xương
Xạ trị ung thư xương có thể gây ra một số tác dụng phụ sau cho người bệnh
- Cảm thấy mệt mỏi, yếu ớt.
- Bị đỏ da ở vùng điều trị.
- Rụng lông trên cơ thể trong khu vực điều trị.
Các tác dụng phụ khác phụ thuộc vào vị trí được điều trị trên cơ thể. Không phải bệnh nhân nào cũng bị tất cả các tác dụng phụ trên.
Trên đây là những điều mà bất kì bệnh nhân xạ trị ung thư xương cũng cần nắm trong quá trình trị bệnh. Ung thư xương là căn bệnh ngày càng dễ mắc phải, nên việc am hiểu cũng như trau dồi kiến thức về căn bệnh này để tự bảo vệ bản thân là vô cùng cần thiết.
Phân biệt u xương ác tính và u xương lành tính  Để phân biệt u xương ác tính và u xương lành tính, người bệnh có thể tự kiểm tra tại nhà và đánh giá mức độ của khối u. Tuy nhiên, phương pháp này không giúp bạn chẩn đoán một cách chính xác, tốt nhất người bệnh nên đi khám để được các bác sĩ chẩn đoán và thực hiện một số xét...
Để phân biệt u xương ác tính và u xương lành tính, người bệnh có thể tự kiểm tra tại nhà và đánh giá mức độ của khối u. Tuy nhiên, phương pháp này không giúp bạn chẩn đoán một cách chính xác, tốt nhất người bệnh nên đi khám để được các bác sĩ chẩn đoán và thực hiện một số xét...
 Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24
Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24 Công an TP.HCM vào cuộc vụ người phụ nữ khóc vì bị dàn cảnh móc túi ở bệnh viện08:07
Công an TP.HCM vào cuộc vụ người phụ nữ khóc vì bị dàn cảnh móc túi ở bệnh viện08:07 Hung thủ dùng súng bắn chết nam thanh niên tại phòng ngủ sa lưới01:17
Hung thủ dùng súng bắn chết nam thanh niên tại phòng ngủ sa lưới01:17 Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36
Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36 Nhân chứng bức xúc: Dù được xin lỗi, tài xế ô tô Lexus vẫn hành hung nam shipper10:09
Nhân chứng bức xúc: Dù được xin lỗi, tài xế ô tô Lexus vẫn hành hung nam shipper10:09 Lời khai của chủ tịch hội nông dân xã đột nhập cướp tại nhà lãnh đạo HĐND tỉnh11:25
Lời khai của chủ tịch hội nông dân xã đột nhập cướp tại nhà lãnh đạo HĐND tỉnh11:25 Truy bắt kẻ táo tợn dùng búa đập phá tủ, cướp tiệm vàng ở Lâm Đồng00:19
Truy bắt kẻ táo tợn dùng búa đập phá tủ, cướp tiệm vàng ở Lâm Đồng00:19 Lấn làn vượt ẩu, xe khách rúc vào đuôi xe ben, tự làm vỡ gương00:39
Lấn làn vượt ẩu, xe khách rúc vào đuôi xe ben, tự làm vỡ gương00:39 Lời khai của nghi phạm cướp tiệm vàng ở Lâm Đồng01:22
Lời khai của nghi phạm cướp tiệm vàng ở Lâm Đồng01:22 Xử nghiêm thói côn đồ để ngăn bạo lực09:27
Xử nghiêm thói côn đồ để ngăn bạo lực09:27 Đại tá Công an kể 5 giờ đột kích sào huyệt lừa đảo trên đất Campuchia00:51
Đại tá Công an kể 5 giờ đột kích sào huyệt lừa đảo trên đất Campuchia00:51Tiêu điểm
Tin đang nóng
Tin mới nhất

7 động tác khởi động sau khi ngủ dậy tốt cho sức khỏe

Cách tốt nhất giảm ê buốt răng tại nhà

Cách đơn giản giúp giảm tác hại do ô nhiễm không khí trong nhà

Nên ăn uống thể nào giúp bảo vệ sức khỏe tim mạch?

Cỏ dại mọc đầy ở làng quê Việt, phơi khô đem lên phố bán hốt bạc mỏi tay

Sốt rét, nổi ban hoại tử, người phụ nữ nguy kịch vì nhiễm não mô cầu
4 nguyên tắc quan trọng giúp phòng bệnh trong thời tiết nồm ẩm

Uống rượu có gây mất ngủ không?

Ngủ ngáy có phải là bệnh?
7 dấu hiệu cảnh báo thận của bạn đang "kêu cứu"

Thêm một bệnh nhi ở Bình Phước tử vong do bệnh ho gà

2 điều cần ngừng, 1 việc nhất định phải làm khi bị suy tim
Có thể bạn quan tâm

CSGT xuyên đêm tuần tra, phát cảnh báo trên các tuyến đường mưa trơn trượt
Tin nổi bật
5 giờ trước
Bắt thêm 1 đối tượng trong đường dây lừa đảo qua mạng tại Campuchia
Pháp luật
5 giờ trước
Hungary cảnh báo Ukraine trở thành Afghanistan với châu Âu
Thế giới
5 giờ trước
Triệu Lệ Dĩnh và tình mới lộ bằng chứng hẹn hò khó chối cãi, nhà trai còn đeo nhẫn cưới mới sốc?
Hậu trường phim
6 giờ trước
Vai diễn đỉnh nhất sự nghiệp được cả thế giới công nhận của sao nữ vừa qua đời ở tuổi 25 Kim Sae Ron
Phim châu á
6 giờ trước
Ca sĩ Hoài Lâm livestream bán hàng, nghệ sĩ Trường Giang lạ lẫm
Sao việt
6 giờ trước
Mỹ Tâm hé lộ màn song ca đặc biệt với Đan Trường
Nhạc việt
6 giờ trước
'Thiên thần' Victoria's Secret chia sẻ hôn nhân 10 năm với thủ lĩnh Maroon 5
Sao âu mỹ
7 giờ trước
 4 thứ ai cũng thường xuyên ăn, nhưng có thể âm thầm gây bệnh thậm chí dẫn đến ung thư
4 thứ ai cũng thường xuyên ăn, nhưng có thể âm thầm gây bệnh thậm chí dẫn đến ung thư Để thực phẩm không gây bệnh cho cơ thể
Để thực phẩm không gây bệnh cho cơ thể

 Cánh tay của cô bé dân tộc Tày mắc ung thư xương hoại tử, không thể thực hiện phẫu thuật
Cánh tay của cô bé dân tộc Tày mắc ung thư xương hoại tử, không thể thực hiện phẫu thuật Con trai liên tục than đau chân nhưng mẹ vẫn làm ngơ, đi viện khám mới "tá hỏa" phát hiện con mắc loại ung thư ác tính này
Con trai liên tục than đau chân nhưng mẹ vẫn làm ngơ, đi viện khám mới "tá hỏa" phát hiện con mắc loại ung thư ác tính này Dấu hiệu ung thư di căn đến xương
Dấu hiệu ung thư di căn đến xương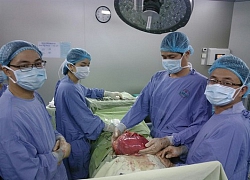 Đau tức bụng đi khám phát hiện khối u to như quả dưa hấu trong bụng
Đau tức bụng đi khám phát hiện khối u to như quả dưa hấu trong bụng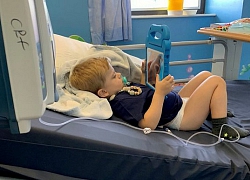 Thấy mắt của con trai đổi màu trong các bức ảnh, bà mẹ trẻ không ngờ đó là dấu hiệu của bệnh ung thư hiếm gặp và ác tính
Thấy mắt của con trai đổi màu trong các bức ảnh, bà mẹ trẻ không ngờ đó là dấu hiệu của bệnh ung thư hiếm gặp và ác tính Cuộc sống mới của cô gái Việt Nam đầu tiên "sở hữu" xương đùi kim loại
Cuộc sống mới của cô gái Việt Nam đầu tiên "sở hữu" xương đùi kim loại Loại rau dễ 'ngậm' hóa chất, cách nhận biết cần nắm rõ
Loại rau dễ 'ngậm' hóa chất, cách nhận biết cần nắm rõ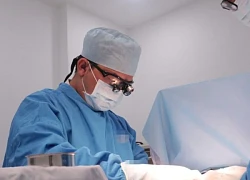 Cấp cứu 3 chàng trai gặp tai nạn oái oăm sau đêm Valentine "máu lửa"
Cấp cứu 3 chàng trai gặp tai nạn oái oăm sau đêm Valentine "máu lửa" 10 điều đơn giản giúp tăng tuổi thọ, bạn nên làm ngay
10 điều đơn giản giúp tăng tuổi thọ, bạn nên làm ngay Lợi ích bất ngờ cho sức khỏe khi ăn tỏi sống mỗi ngày
Lợi ích bất ngờ cho sức khỏe khi ăn tỏi sống mỗi ngày Dấu hiệu chỉ xuất hiện vào ban đêm cho thấy thận đang 'kêu cứu'
Dấu hiệu chỉ xuất hiện vào ban đêm cho thấy thận đang 'kêu cứu' Đà Nẵng ghi nhận ca tử vong do bệnh sởi
Đà Nẵng ghi nhận ca tử vong do bệnh sởi Điều kỳ diệu cho làn da nhờ uống nước ép nha đam mỗi ngày
Điều kỳ diệu cho làn da nhờ uống nước ép nha đam mỗi ngày Loạn thông tin về dịch bệnh
Loạn thông tin về dịch bệnh Vụ Kim Sae Ron qua đời ở nhà riêng: Được phát hiện trong tình trạng bất tỉnh ngừng tim, không còn khả năng cứu chữa khi vào bệnh viện
Vụ Kim Sae Ron qua đời ở nhà riêng: Được phát hiện trong tình trạng bất tỉnh ngừng tim, không còn khả năng cứu chữa khi vào bệnh viện Báo Hàn hé lộ độc quyền tháng ngày cuối đời của Kim Sae Ron, xót xa dự định quay lại showbiz tuổi 25
Báo Hàn hé lộ độc quyền tháng ngày cuối đời của Kim Sae Ron, xót xa dự định quay lại showbiz tuổi 25 Sốc: Sao nhí 1 thời Kim Sae Ron qua đời ở nhà riêng, hưởng dương 25 tuổi
Sốc: Sao nhí 1 thời Kim Sae Ron qua đời ở nhà riêng, hưởng dương 25 tuổi Vì sao dân mạng sốc khi Kim Sae Ron qua đời ngay đúng ngày sinh nhật của Kim Soo Hyun?
Vì sao dân mạng sốc khi Kim Sae Ron qua đời ngay đúng ngày sinh nhật của Kim Soo Hyun? Con gái nuôi Phi Nhung kết hôn
Con gái nuôi Phi Nhung kết hôn
 Kim Sae Ron sống cô độc, liên tục vào viện điều trị 1 vấn đề ngay trước khi qua đời
Kim Sae Ron sống cô độc, liên tục vào viện điều trị 1 vấn đề ngay trước khi qua đời Sao nam Vbiz và vợ kém 17 tuổi có con thứ 2?
Sao nam Vbiz và vợ kém 17 tuổi có con thứ 2? Hồng Đào nói thẳng về Ngọc Trinh: "Tôi ở trong nghề quá lâu để nhìn người"
Hồng Đào nói thẳng về Ngọc Trinh: "Tôi ở trong nghề quá lâu để nhìn người" Lễ tiễn biệt Từ Hy Viên: Gia đình ca hát vui vẻ, chồng Hàn gầy rộc sút hơn 7 kg sau biến cố
Lễ tiễn biệt Từ Hy Viên: Gia đình ca hát vui vẻ, chồng Hàn gầy rộc sút hơn 7 kg sau biến cố Cú "ngã ngựa" cay đắng của mỹ nữ 1m5 đình đám nhất Vbiz
Cú "ngã ngựa" cay đắng của mỹ nữ 1m5 đình đám nhất Vbiz Người mẫu Xuân Mai đột ngột qua đời ở tuổi 29
Người mẫu Xuân Mai đột ngột qua đời ở tuổi 29 Tình cũ Thiều Bảo Trâm muốn yên lặng nhưng sao Hoa hậu Lê Hoàng Phương vẫn không ngừng úp mở?
Tình cũ Thiều Bảo Trâm muốn yên lặng nhưng sao Hoa hậu Lê Hoàng Phương vẫn không ngừng úp mở? Sao nữ Vbiz nhiễm cúm B với 1 triệu chứng nặng, sững người khi bác sĩ nói tình trạng bệnh
Sao nữ Vbiz nhiễm cúm B với 1 triệu chứng nặng, sững người khi bác sĩ nói tình trạng bệnh Sự thật về thông tin trâu chọi ở Vĩnh Phúc bị chích điện đến chết giữa sân đấu
Sự thật về thông tin trâu chọi ở Vĩnh Phúc bị chích điện đến chết giữa sân đấu Tậu xe sang 7 tỷ ở tuổi 19, Lọ Lem kiếm tiền từ đâu?
Tậu xe sang 7 tỷ ở tuổi 19, Lọ Lem kiếm tiền từ đâu? Nữ sinh "điên cuồng" ra rạp xem Na Tra 31 lần trong 8 ngày bị chê phung phí, người cha tiết lộ nguyên nhân đau lòng phía sau
Nữ sinh "điên cuồng" ra rạp xem Na Tra 31 lần trong 8 ngày bị chê phung phí, người cha tiết lộ nguyên nhân đau lòng phía sau