Suy giảm miễn dịch thể nặng, nhiều trẻ cùng một gia đình tử vong
PGS.TS Lê Thị Minh Hương, nguyên Phó giám đốc Bệnh viện Nhi Trung ương, Chủ tịch Chi hội Miễn dịch – Dị ứng Nhi khoa Việt Nam cho biết, căn bệnh suy giảm miễn dịch bẩm sinh là bệnh hiếm, tỷ lệ mắc bệnh thấp nhưng tỷ lệ tử vong rất cao.
Ảnh minh họa. (BV Nhi Trung ương)
Bác sĩ Hương cho biết suy giảm miễn dịch bẩm sinh là bệnh khiếm khuyết về di truyền. Bệnh khiến cơ thể trẻ không có khả năng sản xuất đủ các loại tế bào miễn dịch, dẫn đến thiếu hụt kháng thể chống lại tác nhân gây bệnh như virus, vi khuẩn hoặc nấm.
Vì vậy, trẻ thường bị ốm, mắc các bệnh nhiễm trùng nặng, dai dẳng hoặc tái phát nhiều đợt, có thể gây biến chứng nặng nề hoặc tử vong sớm. Tùy theo bản chất của loại suy giảm miễn dịch, bệnh nhân sẽ có nguy cơ mắc những bệnh nhiễm trùng khác nhau.
Việt Nam chưa có nghiên cứu về tỷ lệ suy giảm miễn dịch trẻ em bẩm sinh tại cộng đồng. Tại Bệnh viện Nhi Trung ương, trung bình có khoảng hai bệnh nhân đến khám và điều trị mỗi tháng.
Video đang HOT
Đến nay, 430 khiếm khuyết di truyền đã được xác định ở mức độ phân tử. 40% trẻ mắc bệnh sẽ xuất hiện triệu chứng trong một năm đầu đời. Bệnh nhân bị suy giảm miễn dịch thường bị nhiễm trùng nặng và tái phát. Nếu không được điều trị, người bệnh sẽ tử vong.
Theo BS Hương, hầu hết 50% trẻ không sản xuất được kháng thể nên cần được điều trị bằng cách thay thế kháng thể. Hàng tháng, bệnh nhân được đến viện truyền kháng thể IVIg định kỳ. Những bệnh nhân nặng thì cần ghép tế bào gốc để điều trị căn bệnh này.
“Khi trẻ mắc bệnh này, đối với cộng đồng là hiếm, nhưng đối với gia đình, đó là vấn đề, nỗi đau, mất mát lớn. Chúng tôi cố gắng chẩn đoán, điều trị và cập nhật phác đồ điều trị của thế giới. Nhờ đó, nhiều gia đình giữ được con và quan trọng là đứa trẻ có thể sống cuộc sống bình thường”, BS Hương chia sẻ.
Kể thời điểm năm 2008, bà từng chứng kiến một gia đình có liên tiếp ba đứa con tử vong. Gia đình rất đau đớn. Khi tiếp nhận trường hợp này, bác sĩ Hương đã nghĩ tới nguyên nhân xuất phát từ gene.
Cuối cùng, nguyên nhân được tìm ra là suy giảm miễn dịch thể nặng. Đứa trẻ đẻ ra không có tế bào T và P. Điều này khiến trẻ bị nhiễm trùng, gặp tình trạng nấm miệng kéo dài. Thay vì dùng kháng sinh (chỉ kháng vi khuẩn), những trẻ này cần phải truyền miễn dịch thay thế thì mới có thể sống sót. Tuy nhiên, khi nguyên nhân được tìm ra, đứa trẻ thứ 4 của gia đình này cũng không qua khỏi.
Trường hợp khác là một gia đình dân tộc có bảy đứa con cũng đều tử vong vì căn bệnh này.
BS Hương cho biết, trước đây, việc chẩn đoán và điều trị các bệnh suy giảm miễn dịch bẩm sinh là một thách thức đối với ngành nhi khoa Việt Nam. Ngày nay, với những tiến bộ về khoa học, kỹ thuật, các chuyên gia y tế đã có thể chẩn đoán sớm và điều trị hiệu quả các bệnh suy giảm miễn dịch bẩm sinh. Chính vì vậy, chất lượng sống của trẻ mắc bệnh ngày càng được cải thiện.
Tùy theo bản chất của loại suy giảm miễn dịch, bệnh nhân sẽ có nguy cơ mắc những bệnh nhiễm trùng khác nhau. Mặc dù đây là bệnh di truyền, mạn tính nhưng trên thế giới nếu trẻ được phát hiện bệnh trước 3-6 tháng tuổi và điều trị kịp thời thì cơ hội khỏi bệnh có thể đạt tới 80-90%.
Trong vòng gần bảy năm trở lại đây, khoa Miễn dịch – Dị ứng – Khớp, Bệnh viện Nhi Trung ương đã tiếp nhận gần 100 trường hợp mắc suy giảm miễn dịch bẩm sinh trong đó chỉ1/4 số bệnh nhi có tiên lượng tốt nhờ được chẩn đoán sớm và điều trị kịp thời. Điều đáng nói là rất nhiều bác sĩ các tuyến dưới và gia đình có con mắc bệnh này chưa có đầy đủ kiến thức bệnh.
Khi nhiễm trùng nhiều đợt, gia đình cho trẻ đi khám ở nhiều cơ sở y tế khác nhau, việc theo dõi và chẩn đoán bệnh của các bác sĩ càng khó khăn. Theo khuyến cáo thì khi thấy con thường xuyên bị nhiễm trùng nhiều đợt, ốm tái phát, dai dẳng, phải dùng nhiều kháng sinh mới điều trị được nhiễm khuẩn thông thường, đặc biệt gia đình có tiền sử trẻ tử vong sớm vì nhiễm trùng thì cần lưu ý tới căn bệnh hiếm này. Phụ huynh cần cho con đi khám và làm xét nghiệm để kịp thời phát hiện và điều trị bệnh.
Phẫu thuật vi phẫu lấy nang màng nhện tủy sống cho bệnh nhi 3 tháng tuổi
Ngày 3-12, BV Phụ sản - Nhi cho biết, Khoa Ngoại của bệnh viện thực hiện phương pháp phẫu thuật vi phẫu lấy nang màng nhện tủy sống thành công cho một bệnh nhi 3 tháng tuổi.
Ê-kíp y bác sĩ thực hiện phương pháp phẫu thuật vi phẫu lấy nang màng nhện tủy sống cho bệnh nhi C.
Trước đó, bệnh nhi H.N.A.C. (3 tháng tuổi, trú Q.Liên Chiểu, TP Đà Nẵng) được người nhà đưa đến nhập viện tại BV Phụ sản - Nhi Đà Nẵng.
Qua thăm khám, các bác sĩ phát hiện bé có 1 khối u vùng cùng cụt, được chẩn đoán là nang màng nhện tủy sống vùng thắt lưng cùng.
Đây là 1 bệnh hiếm gặp, chỉ chiếm 1-3% các ca u tủy. Qua 2 tháng hội chẩn nhiều lần, Ths.Bs Đặng Đỗ Thanh Cần - quyền Trưởng khoa ngoại thần kinh (BV Nhi Đồng 2) và các bác sĩ Khoa Ngoại đã thống nhất phẫu thuật cho bé tại BV Phụ sản - Nhi Đà Nẵng.
Ca mổ đã thành công sau 3 tiếng đồng hồ với các phương tiện phẫu thuật hiện đại như kính hiển vi, máy đốt điện vi phẫu... Sau ca mổ, bé C. đã có thể tự đại tiểu tiện bình thường, không sốt, không yếu liệt chân, vết mổ khô, đang được các bác sĩ tiếp tục theo dõi diễn tiến và dự định sẽ xuất viện sau khoảng 10 ngày.
Hội chứng Budd-Chiari và tắc tĩnh mạch gan  Hội chứng Budd-Chiari là một bệnh lý rất hiếm gặp với tỷ lệ khoảng 2,4 ca/triệu ca. Bệnh được biết đến do tắc dòng chảy dẫn lưu của các tĩnh mạch gan. Hội chứng có thể xảy ra cấp tính đột ngột hoặc thể bán cấp và mạn tính. Bệnh thường diễn tiến phức tạp và dẫn đến tử vong do suy gan,...
Hội chứng Budd-Chiari là một bệnh lý rất hiếm gặp với tỷ lệ khoảng 2,4 ca/triệu ca. Bệnh được biết đến do tắc dòng chảy dẫn lưu của các tĩnh mạch gan. Hội chứng có thể xảy ra cấp tính đột ngột hoặc thể bán cấp và mạn tính. Bệnh thường diễn tiến phức tạp và dẫn đến tử vong do suy gan,...
 Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05
Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48
Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48 Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44
Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44 Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42
Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42 Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38
Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38 Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32
Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32 Sức khỏe Giáo hoàng Francis thoát cơn nguy kịch08:09
Sức khỏe Giáo hoàng Francis thoát cơn nguy kịch08:09 Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03
Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03 Tàu dầu va chạm tàu hàng cháy ngùn ngụt, hàng chục người bị thương01:48
Tàu dầu va chạm tàu hàng cháy ngùn ngụt, hàng chục người bị thương01:48 Dồn dập diễn biến chiến tranh thuế quan08:30
Dồn dập diễn biến chiến tranh thuế quan08:30Tiêu điểm
Tin đang nóng
Tin mới nhất
Đo huyết áp tại nhà cần làm đúng điều này để có kết quả chính xác nhất

Người lớn nên ăn bao nhiêu quả trứng một tuần?

Té xe máy, nam thanh niên ở Trà Vinh bị mảnh gỗ đâm vỡ sàn hốc mắt
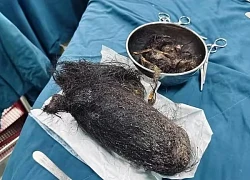
Quảng Ngãi: Búi tóc khổng lồ trong dạ dày một bé gái

Hai bệnh nhân cao tuổi được cứu sống nhờ phẫu thuật thay van động mạch chủ

Lý do người đàn ông đau như điện giật mỗi khi mặc áo
Tài công tàu biển bị 'vi khuẩn ăn thịt người' tấn công

Nguyên nhân khiến bệnh sởi bùng phát ở Quảng Nam là do 'lỗ hổng vắc xin'
Phẫu thuật tim ít xâm lấn thành công cho bệnh nhi 3 tháng tuổi

'Đoàn kết để thế giới hết bệnh Glôcôm'

Ăn quá ít tinh bột, một loại ung thư dễ tấn công

Người đàn ông sụt 20 kg vì zona thần kinh hành hạ
Có thể bạn quan tâm

Từ chối nhường ghế máy bay dù là chỗ của mình, cô gái trở thành "tội đồ": Mất việc, bị bạo lực mạng, cuộc sống bị hủy hoại
Netizen
20:49:05 12/03/2025
Vợ đột ngột qua đời, khi nói chuyện điện thoại với con gái, tôi sững sợ không thể tin
Góc tâm tình
20:47:36 12/03/2025
Cuộc chiến thương mại Mỹ-Trung Quốc: Bắc Kinh đang 'chơi trò' của ông Trump theo cách của mình
Thế giới
20:11:03 12/03/2025
Vợ Quý Bình: "Nghĩ đến yêu anh ấy là mình không dám"
Sao việt
20:04:27 12/03/2025
Nóng: Kim Soo Hyun hứa sẽ cưới Kim Sae Ron, dì cố diễn viên 1 lần kể hết chuyện thao túng tâm lý
Sao châu á
19:39:38 12/03/2025
Món nợ của Vinicius với Atletico
Sao thể thao
19:23:18 12/03/2025
Vụ cháy 56 người chết: Tòa nhà xây sai phép, 'không khác gì chiếc hộp kín'
Pháp luật
18:46:42 12/03/2025
Vì sao concert 'Chị đẹp đạp gió' không 'cháy vé' như các show 'Anh trai'?
Nhạc việt
17:31:32 12/03/2025
Kim Sae Ron từng nên duyên "chú cháu" với một nam thần lừng lẫy nhất Hàn Quốc, khiến Kim Soo Hyun càng bị chỉ trích
Hậu trường phim
17:27:55 12/03/2025
Đoạn video nam ca sĩ hạng A cho fan khiếm thị chạm mặt cảm động vô cùng, nhưng đến đoạn "mỏ hỗn" ai nấy đều bật cười
Tv show
17:24:53 12/03/2025
 Học sinh Hà Nội phải đeo khẩu trang từ nhà đến trường
Học sinh Hà Nội phải đeo khẩu trang từ nhà đến trường Những hành động nhỏ giúp tránh xa cơn đau dạ dày
Những hành động nhỏ giúp tránh xa cơn đau dạ dày
 Phát hiện mới: Tập thể dục làm chậm sự phát triển của tế bào ung thư
Phát hiện mới: Tập thể dục làm chậm sự phát triển của tế bào ung thư Cậu bé nhập viện cấp cứu sau khi ăn lẩu, mới 13 tuổi nhưng đã bị gan nhiễm mỡ và viêm tụy nặng
Cậu bé nhập viện cấp cứu sau khi ăn lẩu, mới 13 tuổi nhưng đã bị gan nhiễm mỡ và viêm tụy nặng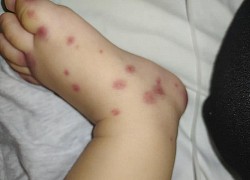 Bé trai mắc căn bệnh cực hiếm khi xuất hiện mảng xuất huyết ở mặt
Bé trai mắc căn bệnh cực hiếm khi xuất hiện mảng xuất huyết ở mặt Phát hiện trường hợp lá lách "lang thang" hiếm gặp
Phát hiện trường hợp lá lách "lang thang" hiếm gặp Những đối tượng có nguy cơ cao mắc bệnh Whitmore
Những đối tượng có nguy cơ cao mắc bệnh Whitmore Chứng bệnh tụt kali Nam Em mắc phải nguy hiểm như thế nào?
Chứng bệnh tụt kali Nam Em mắc phải nguy hiểm như thế nào? Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối
Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối Viêm tuyến giáp Hashimoto có biểu hiện như thế nào?
Viêm tuyến giáp Hashimoto có biểu hiện như thế nào? Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính
Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính 7 nhóm người không nên ăn nhiều đu đủ
7 nhóm người không nên ăn nhiều đu đủ Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng?
Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng? Thực hư 'điều trị triệt để tiểu đường bằng tế bào gốc'
Thực hư 'điều trị triệt để tiểu đường bằng tế bào gốc' U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh
U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh Ăn củ đậu có an toàn không?
Ăn củ đậu có an toàn không? Dispatch liệt kê 5 "kẻ ác" dồn Kim Sae Ron đến bước đường tự tử, công ty Kim Soo Hyun bị lên án vì hành động này
Dispatch liệt kê 5 "kẻ ác" dồn Kim Sae Ron đến bước đường tự tử, công ty Kim Soo Hyun bị lên án vì hành động này Xuất hiện ông lớn "bảo kê" Kim Soo Hyun giữa bão drama, 1 phán quyết khiến netizen phẫn nộ
Xuất hiện ông lớn "bảo kê" Kim Soo Hyun giữa bão drama, 1 phán quyết khiến netizen phẫn nộ Chấn động ảnh hôn má và thư tay: "Anh yêu em Sae Ron, từ Kim Soo Hyun đang ở nơi xa"
Chấn động ảnh hôn má và thư tay: "Anh yêu em Sae Ron, từ Kim Soo Hyun đang ở nơi xa"
 Dispatch tung bằng chứng phản bội gây sốc của Kim Soo Hyun với Kim Sae Ron!
Dispatch tung bằng chứng phản bội gây sốc của Kim Soo Hyun với Kim Sae Ron! Kim Soo Hyun đối diện mức án bao nhiêu năm tù nếu bị kết tội quan hệ với trẻ vị thành niên?
Kim Soo Hyun đối diện mức án bao nhiêu năm tù nếu bị kết tội quan hệ với trẻ vị thành niên? Đàm Vĩnh Hưng đổi luật sư, đòi bồi thường cho việc mất 4 ngón chân
Đàm Vĩnh Hưng đổi luật sư, đòi bồi thường cho việc mất 4 ngón chân Chủ shop hoa Hạ Long nhận cái kết "cực đắng" sau khi dạy nghề cho con gái hàng xóm: Cộng đồng mạng người trách "vô ơn", người nói "chuyện thường"
Chủ shop hoa Hạ Long nhận cái kết "cực đắng" sau khi dạy nghề cho con gái hàng xóm: Cộng đồng mạng người trách "vô ơn", người nói "chuyện thường" Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình
Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
 Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý
Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
 Công nhân vệ sinh tìm thấy 7 kg vàng trị giá hơn 17 tỷ đồng trong thùng rác sân bay
Công nhân vệ sinh tìm thấy 7 kg vàng trị giá hơn 17 tỷ đồng trong thùng rác sân bay
 Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên
Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên 'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư
'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư