Kháng thể đơn dòng – một lựa chọn bổ sung trong điều trị COVID-19
Bên cạnh các thuốc kháng virus remdesivir và thuốc kháng viêm dexamethasone, phương pháp điều trị bằng kháng thể đơn dòng là một lựa chọn khác trong điều trị bệnh COVID-19 hiện nay.
Kháng thể đơn dòng được tạo ra trong phòng thí nghiệm (hình chữ Y) giúp ngăn chặn sự tấn công của virus SARS-CoV-2 – Ảnh: SCIENCENEWS
Kháng thể đơn dòng đã thu hút sự chú ý của giới truyền thông khi cựu tổng thống Mỹ Donald Trump được điều trị COVID-19 bằng liệu pháp này do hãng dược Regeneron sản xuất vào đầu tháng 10 năm ngoái. Kể từ đó, một số kháng thể đơn dòng tiềm năng đã được đánh giá để cho phép sử dụng rộng rãi hơn.
Kháng thể đơn dòng là gì?
Hệ miễn dịch của chúng ta có khả năng tạo ra các kháng thể nhằm chống lại các phân tử lạ từ mầm bệnh như virus và vi khuẩn. Thuật ngữ khoa học gọi các phân tử lạ này là kháng nguyên.
Phần lớn những người hồi phục sau COVID-19 tạo ra kháng thể nhận diện và bất hoạt hóa kháng nguyên virus SARS-CoV-2 nhằm ngăn cản sự xâm nhập của virus. Những kháng thể này có thể tồn tại ít nhất 5-8 tháng sau khi khỏi bệnh.
Dựa vào đó, các nhà khoa học đã tạo ra các bản sao giống hệt với các kháng thể tự nhiên này trong môi trường thí nghiệm để truyền vào máu người bệnh. Những bản sao này được gọi là kháng thể đơn dòng đặc hiệu nhắm vào virus SARS-CoV-2 để ngăn chặn sự xâm nhập của nó.
Hiện nay, có 2 liệu pháp điều trị COVID-19 bằng kháng thể đơn dòng được Cục Quản lý thực phẩm và dược phẩm Hoa Kỳ (FDA) cấp phép sử dụng khẩn cấp. Một là liệu pháp kết hợp 2 loại kháng thể đơn dòng casirivimab và imdevimab và hai là kháng thể đơn dòng sotrovimab.
Tháng 11 năm ngoái, công ty dược phẩm Regeneron (Mỹ) công bố phát triển thành công thuốc điều trị COVID-19 có tên REGEN-COV. Thuốc này chứa 2 kháng thể đơn dòng casirivimab và imdevimab. Kết quả thử nghiệm lâm sàng pha 3 với 4.567 người tham gia công bố cuối tháng 3 cho thấy thuốc REGEN-COV làm giảm 70% nguy cơ nhập viện và tử vong do COVID-19 ở những người có các triệu chứng từ nhẹ đến trung bình.
Theo đó, FDA Hoa Kỳ đã cấp phép dùng khẩn cấp cho thuốc REGEN-COV để điều trị bệnh COVID-19 ở những người có triệu chứng nhẹ đến trung bình (từ 12 tuổi, cân nặng tối thiểu> 40kg) và những người có nguy cơ cao tiến triển bệnh nặng hoặc tử vong. Chống chỉ định thuốc này cho những bệnh nhân COVID-19 nhập viện nặng và cần cung cấp oxy.
Ngoài ra, thuốc REGEN-COV cũng được cấp phép để điều trị dự phòng sau phơi nhiễm với virus SARS-CoV-2 ở những người có nguy cơ cao tiến triển bệnh nặng hoặc tử vong. Những trường hợp này gồm những người chưa được tiêm chủng đầy đủ hoặc những người bị suy giảm miễn dịch (kể cả những người đang dùng thuốc ức chế miễn dịch).
Video đang HOT
Tuy nhiên, các chuyên gia y tế khẳng định thuốc REGEN-COV không thể thay thế cho việc tiêm vắc xin COVID-19 và không được phép sử dụng dự phòng trước phơi nhiễm để ngăn ngừa COVID-19.
Một kháng thể đơn dòng khác được FDA cấp phép sử dụng khẩn cấp vào cuối tháng 5 vừa qua là sotrovimab.
Dữ liệu thử nghiệm lâm sàng trên 583 bệnh nhân COVID-19 có triệu chứng nhẹ và trung bình cho thấy tỉ lệ nhập viện hoặc tử vong của nhóm người điều trị với sotrovimab là 1% (3 trên 291 người) so với 7% (21 trên 292 người) ở nhóm điều trị với giả dược. Qua đó họ kết luận sotrovimab có hiệu quả ngăn ngừa nhập viện hoặc tử vong đến 85%. Các khuyến cáo với thuốc sotrovimab cũng tương tự thuốc REGEN-COV.
Liệu pháp REGEN-COV sử dụng hỗn hợp hai kháng thể đơn dòng casirivimab và imdevimab đã được áp dụng để điều trị cho cựu tổng thống Mỹ Donald Trump khi ông mắc COVID-19 vào năm 2020 – Ảnh: BLOOMBERG
Hiệu quả với Delta
Một nghiên cứu mới công bố trên tạp chí khoa học uy tín NATURE do các nhà khoa học Viện Pasteur, Pháp thực hiện cho thấy tính hiệu quả của các kháng thể đơn dòng chống lại biến thể Delta.
Kết quả đáng mừng là thuốc kháng thể đơn dòng REGEN-COV vẫn còn hiệu quả trung hòa kháng nguyên đối với biến thể Delta (ghi nhận đầu tiên tại Ấn Độ), Alpha (Anh) và Beta (Nam Phi).
Tương tự, các kết quả nghiên cứu trong phòng thí nghiệm cũng cho thấy thuốc sotrovimab vẫn duy trì tác dụng chống lại các biến thể SARS-CoV đang tồn tại hiện nay.
Tuy nhiên, giới nghiên cứu cũng cảnh báo về các tác dụng phụ có thể xảy ra đối với thuốc REGEN-COV và sotrovimab. Trước hết là các phản ứng dị ứng có thể xảy ra trong và sau khi truyền thuốc.
Do đó, người bệnh cần thông báo cho bác sĩ khi có các triệu chứng như sốt; khó thở; mức oxy thấp trong máu; ớn lạnh; mệt mỏi; thay đổi nhịp tim; khó chịu hoặc đau ngực; buồn nôn; đau đầu; khó thở; huyết áp thay đổi; thở khò khè; sưng môi, mặt hoặc cổ họng; nổi phát ban; ngứa; đau cơ; chóng mặt; cảm thấy choáng; và đổ mồ hôi.
Ngoài ra, các tác dụng phụ của việc tiêm qua tĩnh mạch có thể bao gồm chảy máu, bầm tím da, đau nhức, sưng tấy, và có thể bị nhiễm trùng tại vị trí tiêm truyền.
Trên thực tế, đây chưa phải là tất cả các tác dụng phụ có thể có của các thuốc kháng thể đơn dòng này. Các tác dụng phụ nghiêm trọng và không mong muốn cũng có thể xảy ra.
Vì các thử nghiệm lâm sàng trên quần thể lớn đối với 2 sản phẩm này vẫn đang được thực hiện nên có thể tất cả các rủi ro khác chưa được biết đến tại thời điểm này.
Các thuốc kháng thể đơn dòng là một sự lựa chọn bổ sung trong điều trị dự phòng COVID-19 có triệu chứng nhẹ đến trung bình, giúp ngăn ngừa diễn tiến bệnh nặng hoặc tử vong. Trong khi chờ đợi các bằng chứng rõ ràng hơn, việc sử dụng thuốc phải tuân theo chỉ định của bác sĩ và khuyến cáo của Bộ Y tế Việt Nam.
F0 điều trị tại nhà sẽ được cấp hộp thuốc cơ bản và thực phẩm
Từ ngày 16/8, Việt Nam bắt đầu thí điểm điều trị có kiểm soát các F0 tại nhà và cộng đồng (home-based care).
Dự kiến sẽ sử dụng Molnupiravir, thuốc kháng virus giúp giảm nhanh nồng độ virus.
Trong bối cảnh tình hình dịch bệnh Covid-19 diễn biến phức tạp tại TPHCM và một số tỉnh, thành phía Nam, việc giúp người bệnh được tiếp cận y tế một cách nhanh chóng, chủ động, từ đó góp phần giảm tải trong điều trị, giảm tử vong là yêu cầu được đặt lên hàng đầu. Trên cơ sở các kinh nghiệm quốc tế, mô hình bệnh tật (gần 80% bệnh nhân nhẹ, không có triệu chứng), Bộ Y tế đã liên tục cập nhật các phác đồ về điều trị, đảm bảo để các trường hợp mắc Covid-19 được tiếp cận, chăm sóc điều trị một cách tốt nhất.
Theo đó, Bộ Y tế sẽ triển khai chương trình thí điểm điều trị có kiểm soát các F0 tại nhà và cộng đồng, được cung cấp thuốc và chăm sóc dinh dưỡng, thể chất, tinh thần.
Bộ trưởng Bộ Y tế Nguyễn Thanh Long cho biết việc điều trị các trường hợp F0 tại nhà, cộng đồng kèm theo chăm sóc dinh dưỡng, thể chất, tinh thần để làm giảm nguy cơ xuất hiện triệu chứng, giảm chuyển nặng, tử vong và giảm khả năng lây lan. Đây là một trong những ưu tiên hàng đầu, đóng vai trò quyết định trong chiến lược mới phòng, chống dịch Covid-19.
Thuốc triển vọng được sử dụng trong chương trình là Molnupiravir - một trong những thuốc kháng virus giúp giảm nhanh nồng độ virus trong cơ thể người nhiễm. Nghiên cứu thử nghiệm lâm sàng thuốc kháng virus Molnupiravir tại Mỹ, Ấn Độ đã cho kết quả khả quan về tính an toàn, khả năng dung nạp, đặc biệt giảm tải lượng virus rõ rệt ở bệnh nhân thể nhẹ và vừa sau 5 ngày điều trị, góp phần giảm lây nhiễm trong cộng đồng, giảm tỷ lệ nhập viện, giảm tử vong.
Bộ Y tế phối hợp một tập đoàn trong nước sẽ triển khai thí điểm chương trình điều trị tại nhà (home-based care) có kiểm soát cho các trường hợp F0 tại nhà và cộng đồng với mô hình 3 tại chỗ: xét nghiệm tại chỗ, điều trị tại chỗ và an sinh tại chỗ.
Chương trình sẽ thí điểm tại TPHCM từ ngày 16/8, với 3 hoạt động chính:
- Lấy mẫu xét nghiệm tại nhà, cộng đồng.
- Cung cấp hộp thuốc home-based care cùng một số sản phẩm nâng cao sức khỏe, đồng thời hỗ trợ tư vấn và quản lý sức khỏe trong phòng, chống dịch Covid-19.
- Cung cấp gói thực phẩm bảo đảm an sinh xã hội cho người nhiễm và các thành viên trong gia đình ở tại nhà, không ra ngoài, tránh tiếp xúc, góp phần làm giảm nguy cơ lây lan.
Các bệnh nhân sẽ được cung cấp các tài liệu hướng dẫn chi tiết để tự chăm sóc, theo dõi sức khỏe và liên lạc với các cơ sở y tế trong trường hợp xuất hiện các triệu chứng trở nặng để được giúp đỡ. Việc cung cấp và sử dụng thuốc trong chương trình được tư vấn, hướng dẫn, theo dõi, kiểm soát chặt chẽ, ghi nhận và đánh giá bởi các chuyên gia, cán bộ y tế.
Ảnh minh họa: Hải Long.
Nghiên cứu thử nghiệm tại cơ sở y tế trước khi thí điểm tại cộng đồng
Để đảm bảo việc triển khai chương trình an toàn, hiệu quả, Hội đồng đạo đức y sinh học đã thống nhất triển khai đánh giá tại cơ sở y tế trong thời gian từ ngày 16/8 đến ngày 22/8 trước khi triển khai thí điểm tại cộng đồng.
Cụ thể, Bộ Y tế giao cho Bệnh viện Thống Nhất và Bệnh viện Phổi Trung ương làm đầu mối phối hợp với các cơ sở khẩn trương triển khai thử nghiệm lâm sàng pha 1,2,3 trên bệnh nhân mắc Covid-19 mức độ nhẹ và vừa. Trên cơ sở kết quả của nghiên cứu này, Bộ Y tế giao cho Đại học Y dược TPHCM và Trường Đại học Y tế công cộng trực tiếp triển khai chương trình thí điểm tại cộng đồng.
Những trường hợp F0 tại nhà và cộng đồng, thông qua cuộc gọi được lập trình sẽ được lấy phiếu chấp thuận tự nguyện tham gia chương trình (e-consent), được theo dõi hàng ngày việc dùng thuốc, tình trạng sức khỏe và các tác dụng phụ có thể có, bằng cách sử dụng Nhật ký bệnh nhân điện tử (qua cuộc gọi được lập trình từ hệ thống do Bộ Y tế quản lý).
Dựa trên kết quả tổng kết, đánh giá, Bộ Y tế sẽ xem xét để tiếp tục triển khai mở rộng áp dụng chương trình với các cơ sở thu dung điều trị bệnh nhân tại các địa phương khác đang có dịch.
Trong thời gian qua, Bộ Y tế đã đề nghị các doanh nghiệp sản xuất, nhập khẩu dược phẩm tiếp xúc, đàm phán với các đối tác có bản quyền để mua, nhập khẩu, nghiên cứu, chuyển giao công nghệ sản xuất thuốc Molnupiravir. Đồng thời, đề nghị MERCK và các hãng dược phẩm khác khẩn trương nộp hồ sơ về Bộ Y tế để xem xét, cấp phép sử dụng thuốc điều trị Covid-19 trong điều kiện khẩn cấp.
Bộ cũng tiếp tục thúc đẩy các đơn vị, doanh nghiệp tiếp tục tìm kiếm, trao đổi, đàm phán để đưa các thuốc điều trị kháng virus khác như kháng thể đơn dòng - Remdesivir về Việt Nam để phục vụ công tác điều trị bệnh nhân.
Ưu tiên dùng thuốc remdesivir điều trị F0 trên 65 tuổi, béo phì  Bộ Y tế cho phép dùng thuốc kháng virus remdesivir cho F0 điều trị nội trú, ưu tiên nhóm nguy cơ cao gồm người trên 65 tuổi, có bệnh nền, béo phì (BMI>25). Các cơ sở y tế chỉ được sử dụng thuốc sau khi có sự đồng ý của bệnh nhân hoặc người nhà, theo Hướng dẫn triển khai sử dụng...
Bộ Y tế cho phép dùng thuốc kháng virus remdesivir cho F0 điều trị nội trú, ưu tiên nhóm nguy cơ cao gồm người trên 65 tuổi, có bệnh nền, béo phì (BMI>25). Các cơ sở y tế chỉ được sử dụng thuốc sau khi có sự đồng ý của bệnh nhân hoặc người nhà, theo Hướng dẫn triển khai sử dụng...
 Tổng thống Zelensky chơi 'tất tay' với Nga ?09:59
Tổng thống Zelensky chơi 'tất tay' với Nga ?09:59 Cơ quan điều tra Hàn Quốc huy động 1.000 người bắt ông Yoon Suk Yeol08:15
Cơ quan điều tra Hàn Quốc huy động 1.000 người bắt ông Yoon Suk Yeol08:15 Vụ ô tô Mercedes lao xuống biển Nha Trang, xác định danh tính 4 cô gái đi cùng13:53
Vụ ô tô Mercedes lao xuống biển Nha Trang, xác định danh tính 4 cô gái đi cùng13:53 Người đàn ông trùm kín mít, bấm đèn đỏ khiến xe dừng không kịp ở TPHCM00:54
Người đàn ông trùm kín mít, bấm đèn đỏ khiến xe dừng không kịp ở TPHCM00:54 Israel tấn công Yemen, tuyên bố sẽ truy lùng các thủ lĩnh Houthi17:48
Israel tấn công Yemen, tuyên bố sẽ truy lùng các thủ lĩnh Houthi17:48 Nghi can phóng hỏa bị bắt tại khu vực cháy rừng Los Angeles06:54
Nghi can phóng hỏa bị bắt tại khu vực cháy rừng Los Angeles06:54 Khu nhà giàu California hoang tàn sau thảm họa cháy rừng10:51
Khu nhà giàu California hoang tàn sau thảm họa cháy rừng10:51 Người dân sợ bị phạt khi leo lề, rẽ phải nhường đường xe cấp cứu lúc bị kẹt xe09:12
Người dân sợ bị phạt khi leo lề, rẽ phải nhường đường xe cấp cứu lúc bị kẹt xe09:12 Giới chức Israel đánh giá khả năng tấn công các cơ sở hạt nhân Iran09:32
Giới chức Israel đánh giá khả năng tấn công các cơ sở hạt nhân Iran09:32 Cựu binh Thái Lan bị nghi ám sát chính trị gia Campuchia01:19
Cựu binh Thái Lan bị nghi ám sát chính trị gia Campuchia01:19 Linh cữu cố Tổng thống Jimmy Carter về dưới mái vòm Điện Capitol10:02
Linh cữu cố Tổng thống Jimmy Carter về dưới mái vòm Điện Capitol10:02Tiêu điểm
Tin đang nóng
Tin mới nhất
Sau mũi tiêm đau vai gáy, người phụ nữ Hải Phòng liệt toàn thân

Bài tập cho người mắc Hội chứng nghiện giật tóc

Đột quỵ tăng 20-30% trong mùa lạnh

Chủ động phòng ngừa bệnh dị ứng từ môi trường sống

Hoa đậu biếc có tác dụng thần kỳ gì với sức khỏe?

Vitamin và khoáng chất nào tốt cho mắt cận thị?

Thời điểm uống cà phê cực tốt cho tim và tuổi thọ

Hoa đu đủ đực tốt cho sức khỏe nhưng 'đại kỵ' với 5 nhóm người này

Người cao tuổi bị loãng xương nên ăn gì?
Chỉ số hồng cầu nhỏ báo hiệu bệnh Thalassemia - Cảnh báo di truyền nguy hiểm

Người Nhật uống giấm trước bữa ăn như một xu hướng sức khỏe, có đáng thử?

6 thay đổi nhỏ nhưng có lợi cho tim
Có thể bạn quan tâm

Đừng mắc sai lầm khi xuống tiền sắm 8 món đồ nội thất sau
Trắc nghiệm
07:46:39 14/01/2025
Chiến thuật hỏa lực của Ukraine trên mặt trận giao tranh ở Kursk
Thế giới
07:41:48 14/01/2025
Khởi tố cụ ông 75 tuổi dùng dao giết vợ
Pháp luật
07:37:35 14/01/2025
Loại lá này ai cũng biết nhưng 99% chưa từng ăn, nếu thấy thì hái ngay về nấu 3 món vừa ngon lại giảm đau nhức xương và nhuận tràng
Ẩm thực
07:30:12 14/01/2025
8 mẫu túi xách màu đỏ giúp gây ấn tượng vào dịp Tết 2025
Thời trang
07:21:06 14/01/2025
Loạt hành vi "tác động" lên biển số xe máy sẽ bị phạt nặng
Tin nổi bật
07:10:25 14/01/2025
Đi về miền có nắng - Tập 6: Hai mẹ con Vân yêu đơn phương hai bố con Phong
Phim việt
06:41:06 14/01/2025
Ý tưởng Xuân Son đá đội U23 tranh HCV SEA Games, "dùng dao mổ trâu giết gà"?
Sao thể thao
06:40:18 14/01/2025
Trấn Thành gây sốt MXH vì hành động đẹp tại WeChoice Awards 2024, chỉ một cái bắt tay mà được khen hết lời
Hậu trường phim
06:30:26 14/01/2025
Mỹ nhân hạng A bị mắng tơi tả khắp MXH: Hỗn láo với đàn chị, tính cách công chúa ai cũng chán ghét
Sao châu á
06:20:47 14/01/2025
 Đừng quên vai trò của men vi sinh trong điều trị tiêu chảy cấp
Đừng quên vai trò của men vi sinh trong điều trị tiêu chảy cấp TP.HCM: Lập các trạm đo SpO2 và thở oxy tại các khu phố và tổ dân phố
TP.HCM: Lập các trạm đo SpO2 và thở oxy tại các khu phố và tổ dân phố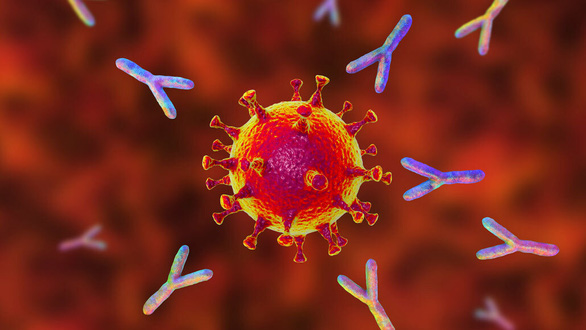


 Hướng dẫn mới: Bệnh nhân nào được chỉ định dùng thuốc Remdesivir?
Hướng dẫn mới: Bệnh nhân nào được chỉ định dùng thuốc Remdesivir? Thuốc Remdesivir vừa được đưa vào điều trị Covid-19 có tác dụng ra sao?
Thuốc Remdesivir vừa được đưa vào điều trị Covid-19 có tác dụng ra sao?
 Mối nguy hiểm khi tự ý dùng thuốc Remdesivir chữa Covid-19
Mối nguy hiểm khi tự ý dùng thuốc Remdesivir chữa Covid-19 Bộ Y tế đưa thuốc Remdesivir vào phác đồ điều trị bệnh nhân COVID-19
Bộ Y tế đưa thuốc Remdesivir vào phác đồ điều trị bệnh nhân COVID-19 Lô thuốc Remdesivir vừa về TP.HCM có tác dụng điều trị COVID-19 ra sao?
Lô thuốc Remdesivir vừa về TP.HCM có tác dụng điều trị COVID-19 ra sao? Đừng vứt lá mướp đi, nó được ví như 'nhân sâm của người nghèo' nếu biết những công dụng này
Đừng vứt lá mướp đi, nó được ví như 'nhân sâm của người nghèo' nếu biết những công dụng này Hai vợ chồng cùng nhập viện do chuột cắn
Hai vợ chồng cùng nhập viện do chuột cắn Đi chợ thấy loại tôm này, rẻ đến mấy cũng chớ mua kẻo 'rước bệnh'
Đi chợ thấy loại tôm này, rẻ đến mấy cũng chớ mua kẻo 'rước bệnh' Người phụ nữ bất ngờ liệt toàn thân sau mũi tiêm trị đau vai gáy
Người phụ nữ bất ngờ liệt toàn thân sau mũi tiêm trị đau vai gáy Phải mất bao lâu để giảm cân?
Phải mất bao lâu để giảm cân? Nguyên nhân khiến nhiều người trẻ mắc suy thận
Nguyên nhân khiến nhiều người trẻ mắc suy thận 5 nhóm chất dinh dưỡng nên bổ sung để giảm rụng tóc
5 nhóm chất dinh dưỡng nên bổ sung để giảm rụng tóc 5 không khi ăn hồng táo
5 không khi ăn hồng táo Ngôi sao Việt kiều "đặt vé" trở lại tuyển Việt Nam, HLV Kim Sang-sik đối mặt "cơn đau đầu dễ chịu"
Ngôi sao Việt kiều "đặt vé" trở lại tuyển Việt Nam, HLV Kim Sang-sik đối mặt "cơn đau đầu dễ chịu" Hoa hậu Phương Lê giao quyền điều hành công ty cho nghệ sĩ Vũ Luân
Hoa hậu Phương Lê giao quyền điều hành công ty cho nghệ sĩ Vũ Luân Tổng giám đốc đi Mercedes rút kiếm đe dọa công nhân môi trường đô thị bị bắt
Tổng giám đốc đi Mercedes rút kiếm đe dọa công nhân môi trường đô thị bị bắt Trà Ngọc tiết lộ mối quan hệ 'mẹ chồng nàng dâu' với NSƯT Kim Phương
Trà Ngọc tiết lộ mối quan hệ 'mẹ chồng nàng dâu' với NSƯT Kim Phương Phạm Quỳnh Anh bị chỉ trích chỉ vì 1 câu nói với Gil Lê
Phạm Quỳnh Anh bị chỉ trích chỉ vì 1 câu nói với Gil Lê Cái giá phải trả của Triệu Lộ Tư
Cái giá phải trả của Triệu Lộ Tư "Công chúa bong bóng" đẹp nhất màn ảnh Hoa ngữ hiện tại: Nhan sắc lên hương dữ dội, tỏa sáng rực rỡ hậu Đêm Hội Weibo
"Công chúa bong bóng" đẹp nhất màn ảnh Hoa ngữ hiện tại: Nhan sắc lên hương dữ dội, tỏa sáng rực rỡ hậu Đêm Hội Weibo Phú bà kín tiếng nhất hội bạn thân giàu có của Huyền Baby: 32 tuổi đã sở hữu Lamborghini 18 tỷ, cuộc sống hiện tại khiến nhiều người ao ước
Phú bà kín tiếng nhất hội bạn thân giàu có của Huyền Baby: 32 tuổi đã sở hữu Lamborghini 18 tỷ, cuộc sống hiện tại khiến nhiều người ao ước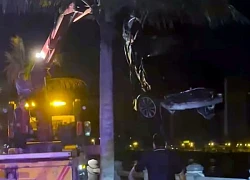 Ô tô Mercedes chở nhiều người lao xuống biển Nha Trang
Ô tô Mercedes chở nhiều người lao xuống biển Nha Trang Màn lột xác ngoạn mục về nhan sắc của Ánh Viên, một khoảnh khắc gây chấn động giữa sự kiện
Màn lột xác ngoạn mục về nhan sắc của Ánh Viên, một khoảnh khắc gây chấn động giữa sự kiện Cặp đôi nhạc sĩ - diễn viên Vbiz khóa môi ngọt ngào hậu xác nhận yêu đương ngay đầu năm mới
Cặp đôi nhạc sĩ - diễn viên Vbiz khóa môi ngọt ngào hậu xác nhận yêu đương ngay đầu năm mới Duy Mạnh tiết lộ câu an ủi ngôi sao Thái Lan, nghe đã thấy đẳng cấp của đội trưởng tuyển Việt Nam
Duy Mạnh tiết lộ câu an ủi ngôi sao Thái Lan, nghe đã thấy đẳng cấp của đội trưởng tuyển Việt Nam Mỹ nhân hack tuổi thần sầu ở thảm đỏ WeChoice Awards 2024, sau 16 năm còn trẻ đẹp hơn thời mới vào nghề
Mỹ nhân hack tuổi thần sầu ở thảm đỏ WeChoice Awards 2024, sau 16 năm còn trẻ đẹp hơn thời mới vào nghề
 Jimmii Nguyễn: Thật xúc động khi nhạc sĩ Trần Tiến khen con gái 18 tuổi của tôi
Jimmii Nguyễn: Thật xúc động khi nhạc sĩ Trần Tiến khen con gái 18 tuổi của tôi
 Gã đàn ông mang 60 lít xăng đi đốt nhà bạn gái khiến 2 người chết
Gã đàn ông mang 60 lít xăng đi đốt nhà bạn gái khiến 2 người chết