Bé sơ sinh mắc bệnh miễn dịch hiếm gặp “em bé bong bóng” được chữa khỏi nhờ liệu pháp đột phá
Những bệnh nhân mắc hội chứng “người bong bóng” phải sống trong một quả bóng nhựa vô trùng để tránh mọi nguy cơ mắc những bệnh truyền nhiễm đe dọa mạng sống.
Mơi đây, tiên si Ewelina Mamcarz của Khoa Cấy ghép tuỷ và Liệu pháp Tế bào tại bệnh viện St. Jude và các cộng sự của mình mới đây đã khám phá ra một kỹ thuật có thể cứu sống những “em bé bong bóng”. Họ công bố kết quả trên tạp chí New England Journal of Medicine.
Các nhà nghiên cứu tại Bệnh viện St. Jude Children’s Research gọi biện pháp điều trị của họ với dạng phổ biến nhất của suy giảm miễn dịch kết hợp nghiêm trọng (SCID) – nhóm bệnh miễn dịch hiếm gặp , được biết tới với tên gọi căn bệnh “cậu bé bong bóng”.
(Peter Barta/Bệnh viện nghiên cứu trẻ em St. Jude qua AP) Gael Jesus Pino Alva, 2 tuổi, va me tại một bệnh viện ở Memphis.
Dạng bệnh này, SCID-X1, lần đầu tiên được công chúng biết tới rộng rãi vào những năm 1970, 1980 với trường hợp David Vetter – “cậu bé bong bóng” nguyên bản. Câu be David Vetter đa phai danh 12 năm sống trong sự cách ly nghiêm ngặt để bảo vệ mình khỏi nguy cơ mắc bệnh nhiễm trùng. Câu chuyện của David Vetter đã truyền cảm hứng cho rất nhiều bộ phim , trong đó có bộ phim năm 1976 “The Boy in the Plastic Bubble” với John Travolta đóng chính.
Bệnh suy giảm miễn dịch như “cậu bé bong bóng” la do tình trạng đột biến gen gây nên. Đặc trưng là thiếu hụt chức năng miễn dịch, từ đó, khiến nạn nhân dễ dàng bị các bệnh nhiễm trùng có nguy cơ đe dọa tính mạng. Căn bệnh hiếm gặp được ước tính ảnh hưởng đên chỉ 1/50.000-100.000 trẻ sơ sinh, rất nhiều trong số đó được cho là sẽ không qua khỏi nếu mắc bệnh nhiễm trùng từ sớm.
“Do trẻ sơ sinh bị rối loạn suy giảm miễn dịch không có hệ miễn dịch đang vận hành, nên nếu không được điều trị, chẩn đoán SCID đồng nghĩa với bản án tử hình thực sự” , tiến sĩ Ewelina Mamcarz phát biểu trong một cuộc họp báo. “Một bệnh nhiễm trùng đơn giản như cảm thông thường cũng có thể cướp đi sinh mạng bệnh nhân. Nếu không điều trị, bệnh nhân hiếm khi sống qua được sinh nhật 2 tuổi”.
Trong nhiều năm qua, cấy ghép tế bào gốc từ một người anh/chị/em phù hợp là hi vọng sống sót lớn nhất của người bệnh.
“Nhưng hơn 80% bệnh nhân không có được những hiến tặng đó” , Mamcarz cho hay. “Họ phải dựa vào tế bào gốc từ những người hiến tặng khác. Quá trình này có ít khả năng chữa được bệnh suy giảm miễn dịch kết hợp nghiêm trọng – SCID – và có nhiều khả năng dẫn tới những tác dụng phụ trầm trọng liên quan tới điều trị” .
Ghi khắc điều này, các nhà nghiên cứu tại St. Jude chuyển hướng sang liệu pháp gen – một kỹ thuật thử nghiệm theo đó, họ sẽ dùng một loại virus đã được biến đổi để “đưa bản sao bình thường của gen đột biến vào tế bào gốc máu của bệnh nhân” – tiến sĩ Steven Gottschalk, đồng tác giả nghiên cứu, cùng khoa với Mamcarz tại St, Jude, giải thích.
(Peter Bart/Bệnh viện nghiên cứu trẻ em St. Jude qua AP) Gael Jesus Pino Alva, 2 tuổi, đang chơi với đồ chơi tại một bệnh viện ở Memphis.
Video đang HOT
Cụ thể, thử nghiệm liên quan tới việc tách tế bào gốc máu từ tủy xương của 8 trẻ sơ sinh mới được chẩn đoán mắc SCID-X1. Sau đó, với sự trợ giúp của một lentivirus bất hoạt, các nhà nghiên cứu chèn một bản sao khoe mạnh của gen đột biến vào tế bào gốc và tái cấy ghép vào cơ thể trẻ sơ sinh. Trước quá trình tái cấy ghép này, trẻ sẽ trải qua hoa trị liều thấp nhằm “tạo không gian trong tủy xương cho các tế bào mới được chỉnh sửa về gen”.
James Dowing, Chủ tịch kiếm Giám đốc điều hành St. Jude, phát biểu trong họp báo: “Biện pháp điều trị này đã bảo tồn trọn vẹn hệ miễn dịch, vốn là điều không thể trước đây, và không có tác dụng phụ lập tức nào. Những bé sơ sinh này có thể đáp ứng với vắc-xin và sống một cuộc sống khoe mạnh, bình thường”.
Trong khi những nỗ lực sử dụng liệu pháp gen trước đây vô tình dẫn tới kết cục bệnh bạch cầu, các nhà nghiên cứu cho biết, không ai trong số những bệnh nhân lần này thậm chí có biểu hiện sớm nhất của ung thư máu. Gottschalk giải thích, đó là bởi lentivirus được thiết kế “với các chất cách ly” nhằm ngăn ngừa sự hoạt động của bất cứ loại gen nào có thể gây ung thư.
Trong thành công bước đầu này, Mamcarz bày tỏ rằng, cả nhóm rất hi vọng biện pháp thử nghiệm của họ sẽ sớm được áp dụng cho các bệnh di truyền khác, như hội chứng rối loạn máu – bệnh hồng cầu hình liềm.
Theo Abcnews
Đề phòng những biến chứng nguy hiểm của bệnh sởi
Hiện nay, số ca mắc sởi đang tiếp tục gia tăng và có dấu hiệu bùng phát trên địa bàn cả nước. Bệnh này có thể dẫn đến những biến chứng nặng như mù, suy dinh dưỡng, suy giảm miễn dịch, dễ bị bệnh và nguy cơ tử vong cao.
Dịch sởi tiếp tục gia tăng trên địa bàn cả nước
Theo Báo Lao động, từ đầu năm đến nay, Hà Nội đã ghi nhận 336 trường hợp mắc sởi tại 27/30 quận, huyện, thị xã và 126/584 xã, phường, thị trấn, tăng hơn 15 lần so với cùng kỳ năm 2018.
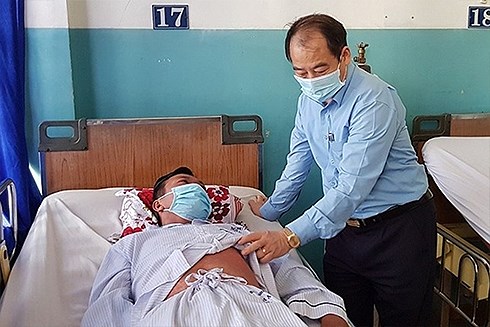
Cục trưởng Cục Y tế Dự phòng Trần Đắc Phu thăm hỏi bệnh nhân điều trị sởi
Một số quận, huyện ghi nhận nhiều bệnh nhân mắc sởi là quận Hoàng Mai, quận Thanh Xuân, quận Nam Từ Liêm, quận Hà Đông, huyện Gia Lâm.
Phân tích dịch tễ bệnh nhân sởi năm 2019 cho thấy, nhóm bệnh nhân dưới 9 tháng tuổi (chưa đến độ tuổi tiêm phòng) chiếm 24,2%; nhóm bệnh nhân từ 9 đến 11 tháng tuổi chiếm 8%; nhóm bệnh nhân từ 1 đến 5 tuổi chiếm 17,6%; nhóm bệnh nhân từ 6 đến 15 tuổi chiếm 23,4%.
Không chỉ tại Hà Nội mà ở các địa phương trên cả nước, dịch sởi tiếp tục có dấu hiệu gia tăng. Tổng hợp từ đầu năm đến nay, cả nước đã ghi nhận gần 8.000 trường hợp sốt phát ban nghi sởi, trong đó có gần 900 trường hợp dương tính với sởi, không có trường hợp tử vong.
Tại TP.HCM, Trung tâm Y tế Dự phòng TP.HCM cho biết, trong tuần qua, dịch sởi đang có đấu hiệu giảm dần nhưng vẫn ở mức cao và lưu hành trên diện rộng. Tính đến hết tháng 2, trên toàn địa bàn đã ghi nhận 1.208 trường hợp mắc sởi, trong khi cùng kỳ năm 2018 chỉ ghi nhận có 2 ca mắc bệnh sởi. Mặc dù giảm 19% so với trung bình của 4 tuần trước nhưng số ca mắc bệnh sởi vẫn đang ở mức rất cao, lưu hành ở tất cả 24 quận, huyện.
Theo thông tin trên Sức khỏe & Đời sống, bệnh sởi thường xuất hiện ở trẻ em (thường là trẻ dưới 5 tuổi), nhưng người lớn cũng có thể mắc sởi. Bệnh sởi lây lan nhanh trong cộng đồng, nếu bệnh nhân không được chăm sóc đúng cách rất dễ bị các biến chứng nguy hiểm.
Các biến chứng của bệnh sởi
Biến chứng đường hô hấp:
- Viêm phế quản: Thường do bội nhiễm, xuất hiện vào cuối thời kỳ mọc ban. Biểu hiện sốt lại, ho nhiều, nghe phổi có ran phế quản, bạch cầu tăng, trên phim Xquang nhìn rõ hình ảnh phế quản bị viêm..
- Viêm phế quản - phổi: Đây là biến chứng do bội nhiễm, thường xuất hiện muộn sau khi sởi mọc ban. Biểu hiện nặng: sốt cao khó thở, nghe phổi có nhiều âm ran phế quản, bạch cầu tăng. Trên phim Xquang cho thấy có nốt mờ rải rác hai phổi. Biến chứng này rất nguy hiểm và thường là nguyên nhân gây tử vong trong bệnh sởi, nhất là ở trẻ nhỏ.
- Viêm thanh quản: Biến chứng viêm thanh quản có thể gặp ở các giai đoạn của bệnh sởi. Biến chứng ở giai đoạn sớm, là do virut sởi: xuất hiện ở giai đoạn khởi phát, giai đoạn đầu của mọc ban, biến chứng viêm có thể mất theo nốt ban, bệnh nhân có cơn khó thở do co thắt thanh quản.
Biến chứng ở giai đoạn muộn là do bội nhiễm (hay gặp do bệnh nhân sởi bị nhiễm tụ cầu, liên cầu, phế cầu...), xuất hiện sau mọc ban. Diễn biến thường nặng: sốt cao vọt lên, ho ông ổng, khàn tiếng, khó thở, tím tái.
Biến chứng thần kinh : Đây là biến chứng nguy hiểm của bệnh sởi.
- Viêm não - màng não - tủy cấp: Là biến chứng nguy hiểm gây tử vong và di chứng cao, thường gặp ở trẻ lớn (tuổi đi học), xuất hiện vào tuần đầu của ban (ngày 3-5 của ban). Triệu chứng bệnh khởi phát đột ngột, người bệnh sốt cao vọt, có thể co giật, rối loạn ý thức như: hôn mê, liệt nửa người hoặc một bên chi, liệt dây thần kinh số III, VII. Ngoài ra, bệnh nhân hay gặp hội chứng tháp - ngoại tháp, tiểu não, tiền đình...
- Biến chứng viêm tủy biểu hiện dưới dạng liệt hai chi dưới, rối loạn cơ vòng.
- Viêm màng não: Một dạng biến chứng thần kinh khác của bệnh sởi là viêm màng não kiểu thanh dịch và viêm màng não mủ sau viêm tai do bội nhiễm.
- Viêm não chất trắng bán cấp xơ hóa: Đây là biến chứng ít gặp nhưng rất khó tiên lượng và để lại bệnh cảnh nặng nề, gặp ở tuổi từ 2 - 20, xuất hiện muộn sau vài năm mắc sởi. Điều này cho thấy virut sởi có thể sống tiềm tàng nhiều năm trong cơ thể bệnh nhân có đáp ứng miễn dịch bất thường. Diễn biến của biến chứng từ vài tháng đến 1 năm. Bệnh nhân có thể tử vong trong tình trạng tăng tương lực cơ và co cứng mất não.
Biến chứng tai - mũi - họng: thường gặp là viêm mũi họng bội nhiễm, viêm tai và viêm tai xương chũm.
Biến chứng vùng khoang miệng:
- Viêm niêm mạc miệng: Biến chứng xảy ra ở giai đoạn đầu của bệnh sởi là do virut sởi, thường hết cùng với ban. Biến chứng có thể xảy ra ở giai đoạn muộn của bệnh sởi, thường do bội nhiễm.
- Cam tẩu mã: Xuất hiện muộn, do bội nhiễm một loại vi khuẩn hoại thư gây loét niêm mạc miệng, lan sâu rộng vào xương hàm gây hoại tử niêm mạc, viêm xương, rụng răng, hơi thở hôi thối.
Cần chủ động tiêm phòng vắc xin cho trẻ để phòng bệnh
Bộ Y tế khuyến cáo
1. Chủ động đưa trẻ từ 9 tháng đến 2 tuổi chưa tiêm hoặc tiêm chưa đủ 2 mũi vắc xin sởi hoặc trẻ từ 1 tuổi đến 14 tuổi tiêm vắc xin sởi -Rubella đầy đủ và đúng lịch.
2. Bệnh sởi rất dễ lây, không cho trẻ đến gần, tiếp xúc với các trẻ nghi mắc bệnh sởi. Thường xuyên rửa tay bằng xà phòng khi chăm sóc trẻ.
3. Giữ vệ sinh thân thể, mũi, họng, mắt và răng miệng cho trẻ hàng ngày. Đảm bảo nhà ở và nhà vệ sinh thông thoáng, sạch sẽ. Tăng cường dinh dưỡng cho trẻ.
4. Nhà trẻ, mẫu giáo, trường học, nơi tập trung đông trẻ em cần giữ gìn vệ sinh sạch sẽ, thông thoáng; thường xuyên khử trùng đồ chơi, dụng cụ học tập và phòng học bằng các chất sát khuẩn thông thường.
5. Khi phát hiện có các dấu hiệu sốt, ho, chảy nước mũi, phát ban cần sớm cách ly và đưa trẻ đến các cơ sở y tế gần nhất để được thăm khám, tư vấn, điều trị kịp thời. Không nên đưa trẻ điều trị vượt tuyến khi không cần thiết để tránh quá tải bệnh viện và lây nhiễm chéo trong bệnh viện.
Theo anninhthudo
Làm những việc này khi say rượu, có thể mất mạng  Bạn sẽ gặp nguy hiểm, thậm chí mất mạng nếu làm những việc cấm kỵ dưới đây trong trạng thái say xỉn. Ảnh minh hoạ: Internet. Cục Y tế dự phòng (Bộ Y tế) cho biết rượu bia là nguyên nhân trực tiếp gây ít nhất 30 bệnh và nguyên nhân gián tiếp gây 200 loại bệnh tật, chấn thương. Việt Nam thuộc...
Bạn sẽ gặp nguy hiểm, thậm chí mất mạng nếu làm những việc cấm kỵ dưới đây trong trạng thái say xỉn. Ảnh minh hoạ: Internet. Cục Y tế dự phòng (Bộ Y tế) cho biết rượu bia là nguyên nhân trực tiếp gây ít nhất 30 bệnh và nguyên nhân gián tiếp gây 200 loại bệnh tật, chấn thương. Việt Nam thuộc...
 SpaceX phóng tàu chở hàng 4,99 tấn lên Trạm Vũ trụ Quốc tế21:34
SpaceX phóng tàu chở hàng 4,99 tấn lên Trạm Vũ trụ Quốc tế21:34 Xe tải mất lái đâm vào chợ chuối ở Quảng Trị, ít nhất 3 người tử vong01:07
Xe tải mất lái đâm vào chợ chuối ở Quảng Trị, ít nhất 3 người tử vong01:07 Danh tính nạn nhân vụ xe tải lao vào chợ chuối ở Quảng Trị, có 3 người quốc tịch Lào09:32
Danh tính nạn nhân vụ xe tải lao vào chợ chuối ở Quảng Trị, có 3 người quốc tịch Lào09:32 Tổng thống Vladimir Putin mặc quân phục, thị sát thao trường tập trận03:27
Tổng thống Vladimir Putin mặc quân phục, thị sát thao trường tập trận03:27 Bão số 8 đổ bộ Trung Quốc, gây mưa lớn ở Việt Nam08:52
Bão số 8 đổ bộ Trung Quốc, gây mưa lớn ở Việt Nam08:52 Tổng tài đến quán cà phê xin lỗi, mẹ nhân viên nói 1 câu phải ngậm miệng02:47
Tổng tài đến quán cà phê xin lỗi, mẹ nhân viên nói 1 câu phải ngậm miệng02:47 Thuê người đứng tên thành lập công ty để buôn lậu00:40
Thuê người đứng tên thành lập công ty để buôn lậu00:40 Vụ nhân viên quán cà phê bị hành hung ở Hà Nội: 'Tổng tài' đến xin lỗi và cái kết khó ngờ11:50
Vụ nhân viên quán cà phê bị hành hung ở Hà Nội: 'Tổng tài' đến xin lỗi và cái kết khó ngờ11:50 Bên trong hang ổ lừa đảo trực tuyến ở Campuchia qua lời kể người trong cuộc06:39
Bên trong hang ổ lừa đảo trực tuyến ở Campuchia qua lời kể người trong cuộc06:39 Venezuela điều tàu chiến, máy bay tập trận rầm rộ giữa căng thẳng08:15
Venezuela điều tàu chiến, máy bay tập trận rầm rộ giữa căng thẳng08:15 Bộ trưởng Israel hứa hẹn có 'sốt bất động sản' ở Gaza sau chiến sự08:11
Bộ trưởng Israel hứa hẹn có 'sốt bất động sản' ở Gaza sau chiến sự08:11Tiêu điểm
Tin đang nóng
Tin mới nhất

10 loại trái cây giúp trái tim khỏe mạnh

Lợi ích sức khỏe kỳ diệu khi đi chân trần ở nhà

Ăn ốc: Lợi ích, tác hại và nguyên tắc an toàn

Ăn ít thịt và những lợi ích cho sức khỏe
Báo động hoại tử chỏm xương đùi ở người trẻ
Thuốc lá là 'con đường tắt' dẫn đến bệnh phổi mãn tính và các loại ung thư nguy hiểm

7 mẹo để làm sạch trái cây, rau quả an toàn

Những tác hại của kỳ thị đối với trẻ nhiễm HIV

Chạy bộ buổi sáng hay tối giúp phụ nữ trung niên giảm mỡ tốt hơn?

Những người có tuổi thọ ngắn ngủi thường có 2 'to'

Một dạng vitamin có thể giúp ngừa ung thư da

Vì sao càng ăn cải bó xôi càng giúp sống lâu và khỏe mạnh?
Có thể bạn quan tâm

Nhà bác học Einstein nói gì về không - thời gian?
Thế giới
08:57:01 23/09/2025
Tìm thấy thi thể nam thanh niên nhảy sông Đà tự tử
Tin nổi bật
08:33:48 23/09/2025
Dàn huyền thoại chứng kiến kỳ tích của Dembele
Sao thể thao
08:25:42 23/09/2025
Cô giáo mầm non bỏ phố, lên vùng cao dạy học sau 1 chuyến du lịch
Netizen
08:11:47 23/09/2025
Công ty Sen Vàng bất ngờ ra thông báo 1 việc chưa từng có tiền lệ
Sao việt
08:02:20 23/09/2025
Mỗi tháng chi 2 triệu mua hoa tươi - bí quyết giúp tôi tận hưởng cuộc sống
Sáng tạo
07:55:41 23/09/2025
Bắt kẻ sàm sỡ rồi cướp tài sản của cô gái ở Hà Nội
Pháp luật
07:51:12 23/09/2025
Tăng cường hợp tác du lịch Việt Nam - Sri Lanka
Du lịch
07:42:43 23/09/2025
BLG lên ngôi LPL giúp một tuyển thủ lập thành tích "vô tiền khoáng hậu" trong lịch sử LMHT
Mọt game
07:21:29 23/09/2025
Xe SUV 'nhà giàu' Mercedes-Benz G-Class sắp có đối thủ
Ôtô
07:16:44 23/09/2025
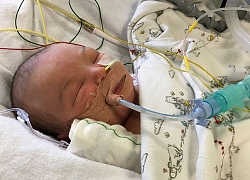 Thấy con gái nhỏ cứ lịm dần, miệng liên tục thổi bong bóng, cha mẹ chết lặng người khi biết con có thể chết ngạt bởi… chính nước bọt của bé
Thấy con gái nhỏ cứ lịm dần, miệng liên tục thổi bong bóng, cha mẹ chết lặng người khi biết con có thể chết ngạt bởi… chính nước bọt của bé Các loại chất nhờn mà “cô bé” tiết ra hằng ngày nói gì về sức khoẻ của bạn?
Các loại chất nhờn mà “cô bé” tiết ra hằng ngày nói gì về sức khoẻ của bạn?

 Khám mắt miễn phí cho người trên 40 tuổi
Khám mắt miễn phí cho người trên 40 tuổi 450 người cao tuổi được tư vấn nhân Tháng hành động vì người cao tuổi
450 người cao tuổi được tư vấn nhân Tháng hành động vì người cao tuổi Hai vợ chồng mắc loại ung thư giống nhau, phát hiện nhờ 1 thói quen
Hai vợ chồng mắc loại ung thư giống nhau, phát hiện nhờ 1 thói quen Khám phá công dụng của rau kinh giới
Khám phá công dụng của rau kinh giới Giảm cân bằng trứng luộc: Thực hư ra sao?
Giảm cân bằng trứng luộc: Thực hư ra sao? Người phụ nữ phải đi cấp cứu do ăn bưởi không đúng thời điểm
Người phụ nữ phải đi cấp cứu do ăn bưởi không đúng thời điểm Bố mẹ đắp lá theo cách dân gian khiến trẻ bị khuyết xương
Bố mẹ đắp lá theo cách dân gian khiến trẻ bị khuyết xương 5 lợi ích ít biết của cà phê đen đối với việc kiểm soát cân nặng
5 lợi ích ít biết của cà phê đen đối với việc kiểm soát cân nặng Dầu quả bơ và dầu ô liu, loại nào tốt hơn cho sức khỏe?
Dầu quả bơ và dầu ô liu, loại nào tốt hơn cho sức khỏe? Mẹo trị ho khan tại nhà khi thời tiết thay đổi
Mẹo trị ho khan tại nhà khi thời tiết thay đổi Khởi tố, bắt tạm giam TikToker Thuận Khùng và Minh Báo Đời
Khởi tố, bắt tạm giam TikToker Thuận Khùng và Minh Báo Đời Hyun Bin không hề rung động với Son Ye Jin?
Hyun Bin không hề rung động với Son Ye Jin? Xác minh việc cụ ông ở Hà Nội bị lục soát người và trộm ví tiền giữa đường
Xác minh việc cụ ông ở Hà Nội bị lục soát người và trộm ví tiền giữa đường Ca khúc cứu vớt cuộc đời nữ ca sĩ xinh đẹp quê Bắc Ninh, năm 2018 tuyên bố rời showbiz nếu không có 1 thứ
Ca khúc cứu vớt cuộc đời nữ ca sĩ xinh đẹp quê Bắc Ninh, năm 2018 tuyên bố rời showbiz nếu không có 1 thứ Ca khúc giúp nữ ca sĩ xinh đẹp quê Hà Nội mua được 3 căn nhà, 30 tuổi chưa lấy chồng
Ca khúc giúp nữ ca sĩ xinh đẹp quê Hà Nội mua được 3 căn nhà, 30 tuổi chưa lấy chồng Nữ nghệ sĩ là đại gia có biệt thự TP.HCM 20 tỷ, 40 tuổi tự sinh con, bế con riêng về thăm nhà chồng cũ
Nữ nghệ sĩ là đại gia có biệt thự TP.HCM 20 tỷ, 40 tuổi tự sinh con, bế con riêng về thăm nhà chồng cũ Tóc Tiên vắng mặt, 3 nhà sản xuất toàn năng không thể hội ngộ trong sự kiện mới
Tóc Tiên vắng mặt, 3 nhà sản xuất toàn năng không thể hội ngộ trong sự kiện mới 100 năm nữa cũng không có thêm phim Hàn nào cán mốc rating 64% đâu, dàn cast đỉnh của đỉnh không hot sao được
100 năm nữa cũng không có thêm phim Hàn nào cán mốc rating 64% đâu, dàn cast đỉnh của đỉnh không hot sao được Hồ Hoài Anh tiết lộ bí mật đằng sau chiến thắng của Đức Phúc ở Intervision 2025
Hồ Hoài Anh tiết lộ bí mật đằng sau chiến thắng của Đức Phúc ở Intervision 2025 Thông tin mới vụ anh họ sát hại bé gái 8 tuổi rồi cho vào bao tải phi tang
Thông tin mới vụ anh họ sát hại bé gái 8 tuổi rồi cho vào bao tải phi tang Nam diễn viên Trần Quang Tiền tử vong tại nhà
Nam diễn viên Trần Quang Tiền tử vong tại nhà Em bé hot nhất sân Hàng Đẫy ngồi ghế VIP, là con của chủ tịch CLB Hà Nội và "Hoa hậu nghèo nhất Việt Nam"
Em bé hot nhất sân Hàng Đẫy ngồi ghế VIP, là con của chủ tịch CLB Hà Nội và "Hoa hậu nghèo nhất Việt Nam" Nam đạo diễn thu nhập mỗi tháng 1 tỷ đồng, có dãy nhà trọ 500m2: Xin bố vợ từng trái ớt, nước mắm, bột giặt
Nam đạo diễn thu nhập mỗi tháng 1 tỷ đồng, có dãy nhà trọ 500m2: Xin bố vợ từng trái ớt, nước mắm, bột giặt Diễn viên bí ẩn nhất Tử Chiến Trên Không: Google bó tay không tìm ra danh tính, từng xuất hiện ở LHP Cannes mới tài
Diễn viên bí ẩn nhất Tử Chiến Trên Không: Google bó tay không tìm ra danh tính, từng xuất hiện ở LHP Cannes mới tài Anh họ sát hại bé gái 8 tuổi rồi nhét vào bao tải phi tang ở góc vườn
Anh họ sát hại bé gái 8 tuổi rồi nhét vào bao tải phi tang ở góc vườn Tin nóng vụ "mỹ nam Trung Quốc" ngã lầu tử vong: Cảnh sát chính thức lên tiếng, 3 nhân vật bị triệu tập xử lý!
Tin nóng vụ "mỹ nam Trung Quốc" ngã lầu tử vong: Cảnh sát chính thức lên tiếng, 3 nhân vật bị triệu tập xử lý! Danh tính 3 nghi phạm liên quan vụ giết người ở Đồng Nai, trẻ nhất mới 23 tuổi
Danh tính 3 nghi phạm liên quan vụ giết người ở Đồng Nai, trẻ nhất mới 23 tuổi Hậu trường không lên sóng: Cả ekip hát vang "Việt Nam - Hồ Chí Minh" ăn mừng chiến thắng 9 tỷ đồng của Đức Phúc tại Nga
Hậu trường không lên sóng: Cả ekip hát vang "Việt Nam - Hồ Chí Minh" ăn mừng chiến thắng 9 tỷ đồng của Đức Phúc tại Nga