Sự phối hợp tuyến trên với tuyến dưới: Hành trình kỳ diệu của bé sơ sinh cực non tháng
Các bác sĩ BV Sản Nhi Vĩnh Phúc và BV Nhi TW vừa cứu sống và nuôi dưỡng thành công một bé chào đời 26 tuần tuổi với cân nặng cực thấp 480g – cân nặng nhỏ nhất tại Việt Nam tính đến thời điểm hiện tại.
Bé Ốc là tên gọi trìu mến của các bác sĩ đặt cho bé. Bố mẹ bé Ốc hiếm muộn 10 năm, sau đó thụ tinh nhân tạo (IVF) được 2 thai.
Khi thai được 18 tuần thì có dấu hiệu rỉ ối , nhập Khoa Sản bệnh – BV Sản Nhi Vĩnh Phúc ngày 1/7/2020 với chẩn đoán song thai 20 tuần IVF/ rỉ ối dọa sẩy/ khâu vòng cổ tử cung .
Điều trị đến ngày 31/7/2020 thai phụ có dấu hiệu chuyển dạ, ối vỡ sớm nên đẻ non 1 thai, sơ sinh đã không có cơ hội sống vì quá non. Do 2 thai là 2 buồng ối, 2 bánh rau nên sau khi 1 thai mất, các bác sĩ đã quyết định kẹp dây rốn thai đẻ rồi và tiếp tục điều trị theo dõi giữ thai còn lại.
Thấu hiểu được mong mỏi của gia đình hiếm muộn 10 năm nên các thầy thuốc BV Sản Nhi Vĩnh Phúc luôn cố gắng theo dõi sát, điều chỉnh thuốc từng giờ, từng ngày, hội chẩn kịp thời với hy vọng sẽ làm nên kỳ tích, mầm sống sẽ phát triển.
Phương phap Kangaroo giưa be Ôc va me tai BV Nhi Trung ương. Anh BVCC
BS. Tô Văn An – Trưởng khoa Sản, BV Sản Nhi Vĩnh Phúc đã xin ý kiến toàn viện về trường hợp này. Trực tiếp chủ trì và chỉ đạo, ThS.BSCKII. Đỗ Trọng Cán – Giám đốc BV đánh giá những nguy cơ rất lớn với bệnh nhân, đó là nhiễm trùng tử cung có thể phải cắt tử cung, khi đó người mẹ sẽ không còn cơ hội mang thai.
Video đang HOT
Nguy cơ thai chết lưu, nguy cơ đẻ non nên nhiệm vụ quan trọng tại thời điểm đó là cố gắng duy trì thai còn lại trong bụng mẹ thêm được càng nhiều thời gian càng tốt.
Do đó, phác đồ điều trị với thai phụ là nghỉ ngơi tuyệt đối tại giường, phối hợp các loại thuốc giảm co (có những loại thuốc rất đắt tiền), thuốc nội tiết liều cao, sử dụng kháng sinh liều cao để chống nhiễm trùng, sử dụng magne sulfat để vệ tế bào thần kinh cho thai nhi, sử dụng thuốc trưởng thành phổi.
Đến ngày 20/8/2020 bệnh nhân có biểu hiện rỉ ối dẫn đến cạn ối, cuộc hội chẩn giữa ban giám đốc và liên khoa diễn ra, quyết định mổ lấy thai cho bệnh nhân ngay trong ngày.
Bé Ốc chào đời ở tuần tuổi 26 với cân nặng cực thấp: 480g. Bé được chuyển ngay lên khu đặc biệt của Khoa Sơ sinh trong tình trạng rất yếu, hơi thở thoi thóp, tím tái toàn thân. Ngay lập tức bé được điều trị cấp cứu: nằm lồng ấp, hỗ trợ thở máy, bơm surfactant, nuôi dưỡng đường tĩnh mạch, kháng sinh, điều trị rối loạn nước điện giải, thăng bằng kiềm toan, điều trị rối loạn đông máu.
Theo các chuyên gia, sơ sinh càng non tháng, càng nhẹ cân thì nguy cơ về bệnh tật và biến chứng càng cao, đồng nghĩa với trách nhiệm của các thầy thuốc càng nặng nề hơn. Sự phát triển của sơ sinh non tháng phụ thuộc rất nhiều vào sự chăm sóc, nuôi dưỡng và môi trường xung quanh.
Với bé sơ sinh non tháng như bé Ốc, nguy cơ xuất huyết não, viêm ruột hoại tử, suy hô hấp, chậm tiêu dịch phổi, xuất huyết phổi, viêm phổi, nhiễm khuẩn sơ sinh, sốc nhiễm trùng… xảy ra rất dễ.
Nhưng dường như phép màu đã đến với bé Ốc. Đó là sự phát triển của khoa học y học hiện đại trong chăm sóc trẻ sơ sinh, là trí tuệ và sự tận tâm, tận lực của các thầy thuốc, là tình yêu và hy vọng của những người yêu thương nên bé đã nghe thấy và cảm nhận được tất cả điều mà những người yêu thương bé nhắn gửi cho mình: sống cuộc sống tươi đẹp cả của chị gái song thai, cha mẹ đang mong chờ từng ngày được ẵm con trong vòng tay yêu thương, niềm hy vọng về sự sống của các thầy thuốc BV Sản Nhi Vĩnh Phúc và BV Nhi TW.
Sau gần 3 tháng điều trị tại Khoa Sơ sinh BV Nhi TW, bé Ốc đã dũng cảm vượt qua được tất cả những nguy hiểm xảy ra với bé sơ sinh cực non tháng, cân nặng cực thấp, để rồi cai máy thở sớm, phản xạ nhanh dần, cai thở oxy, tự thở, ăn được từng ml sữa, phản xạ bú mút có, ghép mẹ, bú mẹ và rồi được xuất viện trong niềm hạnh phúc vỡ òa của gia đình, của những y bác sĩ đã ngày đêm giúp bé “chiến đấu” với thần chết – đây thực sự là một món quà không thể nào lớn hơn.
Bé Ốc là một trong những bé sơ sinh rất non tháng với cân nặng cực thấp được sinh ra tại BV Sản Nhi Vĩnh Phúc, sau khi điều trị cấp cứu đủ điều kiện chuyển về BV Nhi TW. Với sự phát triển của khoa học hiện đại, sự hỗ trợ và phối hợp nhịp nhàng của bệnh viện tuyến Trung ương với bệnh viện vệ tinh, không chỉ gieo mầm sống cho các sơ sinh nhỏ bé mà còn đem đến niềm hạnh phúc vô bờ với các gia đình, nhất là những cặp vợ chồng hiếm muộn.
Kỳ tích Bệnh viện tỉnh nuôi sống bé sinh non nhẹ cân nhất Việt Nam, chỉ nặng 480g
Sản phụ hiếm muộn đã 10 năm và có thai đôi nhờ làm IVF. Tuy nhiên, ở tuần 24, sản phụ đã sinh một bé và tử vong.
Bé thứ 2 sinh ở tuần 26, nặng 480g và được BV cứu sống. Đây cũng là trường hợp trẻ sinh non nhẹ cân nhất Việt Nam.
Hiện tại, bé ốc nặng 2,1kg, sức khỏe bình thường và được xuất viện (ảnh: BVCC)
Tối ngày 24/11, bác sĩ Tô Văn An, Trưởng khoa Sản bệnh (BV Sản nhi Vĩnh Phúc), cho biết, BV vừa lập kỳ tích nuôi sống bé "Ốc" sinh non ở tuần 26, nặng 480g. Đây cũng là trường hợp trẻ sơ sinh có cân nặng nhỏ nhất tại Việt Nam tính đến thời điểm hiện tại.
Theo hồ sơ, bố mẹ "bé Ốc" hiếm muộn 10 năm, sau đó thụ tinh nhân tạo (IVF) được hai thai. Khi thai được 18 tuần, mẹ bé có dấu hiệu rỉ ối nên nhập viện và điều trị tại Khoa Sản bệnh (BV Sản Nhi Vĩnh Phúc) ngày 01/07/2020.
Tại BV, sản phụ được chẩn đoán mang song thai 20 tuần IVF/rỉ ối dọa sảy/khâu vòng cổ tử cung. Sản phụ được điều trị và chăm sóc tại khoa Sản.
Bé Ốc được bác sĩ chăm sóc tại BV (ảnh: BVCC)
Đến ngày 31/7/2020, sản phụ có dấu hiệu chuyển dạ, ối vỡ sớm nên đẻ non 1 thai. Tuy nhiên, trẻ sơ sinh đã tử vong vì quá non tháng (24 tuần tuổi). Do hai thai là hai buồng ối, hai bánh nhau nên sau khi một thai mất, các bác sĩ đã quyết định kẹp dây nối thai mất rồi và tiếp tục điều trị theo dõi giữ thai còn lại.
Trong những ngày sau đó, các y bác sĩ theo dõi sát, điều trị điều chỉnh thuốc từng ngày, từng giờ; thực hiện hội chẩn kịp thời với hy vọng sẽ có kỳ tích xuất hiện với bệnh nhân.
Theo bác sĩ An, nguy cơ lớn nhất với bệnh nhân là nhiễm trùng tử cung có thể phải cắt tử cung. Khi đó, người mẹ có thể không còn cơ hội mang thai được nữa. Ngoài ra, nguy cơ thai chết lưu, nguy cơ đẻ non nên nhiệm vụ quan trọng nhất lúc này cố gắng duy trì thai còn lại trong bụng mẹ thêm được càng nhiều thời gian càng tốt. Vì vậy, phác đồ điều trị với sản phụ là nghỉ ngơi tuyệt đối tại giường, phối hợp các loại thuốc giảm co, thuốc nội tiết liều cao, sử dụng kháng sinh liều cao để chống nhiễm trùng, sử dụng magne sulfat để vệ tế bào thần kinh cho thai nhi, sử dụng thuốc trưởng thành phổi.
Đến ngày 20/8/2020, sản phụ có biểu hiện rỉ ối dẫn đến cạn ối. Sau khi hội chẩn, BV quyết định mổ lấy thai cho bệnh nhân ngay trong ngày.
Bé Ốc chào đời ở tuần tuổi 26, với cân nặng 480g. Ngay sau đó, bé đã được các bác sĩ chuyển ngay lên khu đặc biệt của khoa Sơ sinh trong tình trạng rất yếu ớt, phản xạ yếu, trương lực cơ yếu, hơi thở thoi thóp, tím tái toàn thân. Ngay lập tức, bé được điều trị cấp cứu, nằm lồng ấp, hỗ trợ thở máy, bơm surfactant, nuôi dưỡng đường tĩnh mạch, kháng sinh, điều trị rối loạn nước điện giải, thăng bằng kiềm toan, điều trị rối loạn đông máu.
Các chuyên gia đánh giá, bé Ốc có nguy cơ cao xuất huyết não, viêm ruột hoại tử, suy hô hấp, chậm tiêu dịch phổi, xuất huyết phổi, viêm phổi, nhiễm khuẩn sơ sinh, sốc nhiễm trùng. "Sơ sinh càng non tháng, càng nhẹ cân thì nguy cơ về bệnh tật và biến chứng càng cao. Sự phát triển của trẻ sơ sinh non tháng phụ thuộc rất nhiều vào sự chăm sóc, nuôi dưỡng và môi trường xung quanh" - bác sĩ An chia sẻ.
Nhờ sự nỗ lực của các y bác sĩ, bé Ốc đã dũng cảm vượt qua giai đoạn khó khăn nhất. Bé cai máy thở sớm, phản xạ nhanh dần, cai thở oxy, tự thở, ăn được từng ml sữa, phản xạ bú mút có, ghép mẹ, bú mẹ. Hiện tại, bé Ốc khỏe mạnh, nhanh nhẹn, bú sữa mẹ tốt, cân nặng 2.100g và được xuất viện về với gia đình.
Sáu y bác sĩ hiến máu tại chỗ cứu sản phụ nguy kịch vẫn bị thoá mạ  Sản phụ bị băng huyết nhưng gia đình chần chừ hơn 4 giờ không cho cắt tử cung khiến bệnh nhân rơi vào nguy kịch, buộc các bác sĩ ra quyết định chưa từng có. Thai phụ Đào Thị Đ., 35 tuổi ở Đoan Hùng, Phú Thọ mang thai lần 3. Ngày 26/11, khi thai được 40 tuần, chị có dấu hiệu chuyển...
Sản phụ bị băng huyết nhưng gia đình chần chừ hơn 4 giờ không cho cắt tử cung khiến bệnh nhân rơi vào nguy kịch, buộc các bác sĩ ra quyết định chưa từng có. Thai phụ Đào Thị Đ., 35 tuổi ở Đoan Hùng, Phú Thọ mang thai lần 3. Ngày 26/11, khi thai được 40 tuần, chị có dấu hiệu chuyển...
 Khối Quân nhân Trung Quốc hát vang "Như có Bác trong ngày đại thắng"00:55
Khối Quân nhân Trung Quốc hát vang "Như có Bác trong ngày đại thắng"00:55 Hà Nội: Làm rõ vụ rao bán "giấy mời A80 giả", hàng chục người bị chiếm đoạt tiền03:13
Hà Nội: Làm rõ vụ rao bán "giấy mời A80 giả", hàng chục người bị chiếm đoạt tiền03:13 Uy lực tổ hợp tên lửa đạn đạo của Quân đội nhân dân Việt Nam03:00
Uy lực tổ hợp tên lửa đạn đạo của Quân đội nhân dân Việt Nam03:00 Xử lý người tung tin sai về clip cựu chiến binh 90 tuổi không được xem diễu binh03:37
Xử lý người tung tin sai về clip cựu chiến binh 90 tuổi không được xem diễu binh03:37 Căn bệnh khiến Ngọc Trinh qua đời ngày càng nguy hiểm, người trẻ càng dễ mắc?02:42
Căn bệnh khiến Ngọc Trinh qua đời ngày càng nguy hiểm, người trẻ càng dễ mắc?02:42 Israel quyết dùng biện pháp mạnh tại Gaza08:30
Israel quyết dùng biện pháp mạnh tại Gaza08:30 Ông Trump đi đánh golf cuối tuần, xóa tan tin đồn về sức khỏe08:37
Ông Trump đi đánh golf cuối tuần, xóa tan tin đồn về sức khỏe08:37 Ukraine bắt nghi phạm vụ cựu Chủ tịch Quốc hội bị bắn chết trên phố01:31
Ukraine bắt nghi phạm vụ cựu Chủ tịch Quốc hội bị bắn chết trên phố01:31 Chicago chặn kế hoạch siết nhập cư của Nhà Trắng08:18
Chicago chặn kế hoạch siết nhập cư của Nhà Trắng08:18 Động đất kinh hoàng làm hơn 800 người chết, 2.500 người bị thương ở Afghanistan08:34
Động đất kinh hoàng làm hơn 800 người chết, 2.500 người bị thương ở Afghanistan08:34 Máy bay chở Chủ tịch Ủy ban châu Âu bất ngờ bị gây nhiễu định vị09:02
Máy bay chở Chủ tịch Ủy ban châu Âu bất ngờ bị gây nhiễu định vị09:02Tiêu điểm
Tin đang nóng
Tin mới nhất

Cuộc chiến giành lại sự sống cho bé 2 ngày tuổi bị nhiễm trùng huyết sơ sinh

Côn Đảo: Lần đầu tiên thực hiện phẫu thuật nội soi cho bệnh nhân

Rối loạn tâm thần vì thuốc lá điện tử: Mối nguy bị bỏ quên trong giới trẻ
Chuyên gia cảnh báo tình trạng rận mi ở trẻ nhỏ
Người lớn nên sổ giun bao lâu một lần?

Hà Nội cảnh báo sốt xuất huyết bùng phát, nhiều ổ dịch nguy cơ cao

Cảnh báo nguy hại từ các loại ma túy núp bóng kẹo, bánh
Vì sao ngày càng nhiều trẻ em TP.HCM cận thị?
Vaccine ung thư của Nga sẵn sàng để sử dụng

Vì sao thức khuya khiến người già dễ đổ bệnh?

Nga tuyên bố vaccine chống ung thư 'đã sẵn sàng sử dụng'

Người đàn ông ngỡ ngàng khi phát hiện "vật thể lạ" 4cm gây nguy hiểm ở tay
Có thể bạn quan tâm

Ồn ào của 'tứ hoàng streamer'
Netizen
14:46:59 07/09/2025
Truyền thông Đức: Cựu lãnh đạo Shin Bet bị cáo buộc lập nhóm bắt cóc
Thế giới
14:41:28 07/09/2025'Avatar: The Way of Water' trở lại rạp chiếu Việt Nam với độc quyền định dạng 3D
Phim âu mỹ
14:32:52 07/09/2025
Hoá ra vai chính Mưa Đỏ suýt về tay nam diễn viên này, biết danh tính ai cũng đồng tình "đạo diễn sáng suốt quá"
Hậu trường phim
14:28:44 07/09/2025
Hoa hậu Thùy Tiên bị xác định đã thu lợi bất chính 6,8 tỷ đồng
Sao việt
14:25:05 07/09/2025
NSND Tự Long lẫn SOOBIN biểu diễn trong im lặng, concert Chông Gai D-7 liên tục gặp sự cố âm thanh khiến fan than trời
Nhạc việt
14:20:31 07/09/2025
Justin Bieber hoạt động sôi nổi trở lại
Nhạc quốc tế
14:17:16 07/09/2025
Phẫn nộ vụ 1 nam diễn viên lái xe tông chết người rồi giấu xác vẫn sống nhởn nhơ, không phải đi tù chịu tội
Sao châu á
13:53:54 07/09/2025
Giải oan cho Doãn Quốc Đam
Phim châu á
13:35:04 07/09/2025
Xe ga 125cc giá chỉ từ 28,6 triệu đồng ở Việt Nam trang bị hiện đại, tiết kiệm xăng phù hợp đi trong đô thị
Xe máy
13:04:30 07/09/2025
 Nguy cơ bùng phát dịch sởi nghiêm trọng sau Covid-19
Nguy cơ bùng phát dịch sởi nghiêm trọng sau Covid-19 5 điều nho nhỏ làm hằng ngày sẽ giúp tử cung chị em chúng mình khỏe mạnh hơn
5 điều nho nhỏ làm hằng ngày sẽ giúp tử cung chị em chúng mình khỏe mạnh hơn


 Đau đớn mất con ở tuần thứ 39 thai kỳ vì chủ quan
Đau đớn mất con ở tuần thứ 39 thai kỳ vì chủ quan Gian nan tìm con rồi phải đứng giữa lựa chọn ĐƯỢC - MẤT, câu chuyện của người mẹ ở Hải Dương khiến nhiều người rơi lệ
Gian nan tìm con rồi phải đứng giữa lựa chọn ĐƯỢC - MẤT, câu chuyện của người mẹ ở Hải Dương khiến nhiều người rơi lệ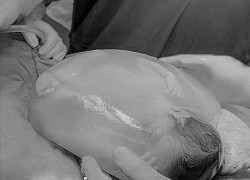 Bé gái song sinh chào đời còn nguyên trong bọc ối
Bé gái song sinh chào đời còn nguyên trong bọc ối Đau đẻ 7 tiếng thì vỡ ối, bác sĩ sốc khi sản phụ mang song thai nhưng sinh ra 1 túi cứng như hóa thạch
Đau đẻ 7 tiếng thì vỡ ối, bác sĩ sốc khi sản phụ mang song thai nhưng sinh ra 1 túi cứng như hóa thạch Bác sĩ sản khuyến cáo các bà bầu sinh mổ lần hai nhất định phải nắm được điều này
Bác sĩ sản khuyến cáo các bà bầu sinh mổ lần hai nhất định phải nắm được điều này Trẻ sinh non yếu ớt, bố mẹ cũng bị ảnh hưởng, vậy làm sao để giảm nguy cơ sinh non?
Trẻ sinh non yếu ớt, bố mẹ cũng bị ảnh hưởng, vậy làm sao để giảm nguy cơ sinh non? Cứu sống một bé bị truyền máu song thai trong bụng mẹ
Cứu sống một bé bị truyền máu song thai trong bụng mẹ Mang song thai một trong tử cung, một ngoài tử cung
Mang song thai một trong tử cung, một ngoài tử cung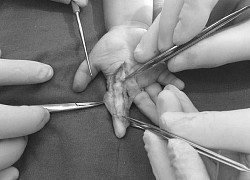 Bé 1 tuổi nắm phải sâu róm, gia đình đắp thuốc Nam khiến trẻ suýt phải cắt bỏ ngón tay
Bé 1 tuổi nắm phải sâu róm, gia đình đắp thuốc Nam khiến trẻ suýt phải cắt bỏ ngón tay Ca song thai chỉ một trái tim
Ca song thai chỉ một trái tim Con dâu vỡ ối sớm mẹ chồng không cho mổ, nhìn đứa trẻ ra đời cả nhà khóc ngất
Con dâu vỡ ối sớm mẹ chồng không cho mổ, nhìn đứa trẻ ra đời cả nhà khóc ngất Tìm hiểu phương pháp thụ tinh trong ống nghiệm
Tìm hiểu phương pháp thụ tinh trong ống nghiệm Ngâm chân tốt cho sức khỏe?
Ngâm chân tốt cho sức khỏe? Đi bộ bao nhiêu là đủ để tốt cho tim mạch?
Đi bộ bao nhiêu là đủ để tốt cho tim mạch? Bỏ qua dấu hiệu mơ hồ, người phụ nữ đối diện với căn bệnh nguy hiểm
Bỏ qua dấu hiệu mơ hồ, người phụ nữ đối diện với căn bệnh nguy hiểm Sai lầm khiến bệnh phổi tắc nghẽn mạn tính trở nặng hơn
Sai lầm khiến bệnh phổi tắc nghẽn mạn tính trở nặng hơn Tư thế yoga đơn giản đến bất ngờ: Gác chân lên tường và lợi ích không ngờ
Tư thế yoga đơn giản đến bất ngờ: Gác chân lên tường và lợi ích không ngờ Giảm axit uric hiệu quả nhờ thói quen hàng ngày
Giảm axit uric hiệu quả nhờ thói quen hàng ngày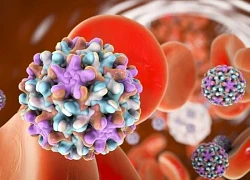 Virus 'sát thủ thầm lặng' gây ung thư gan
Virus 'sát thủ thầm lặng' gây ung thư gan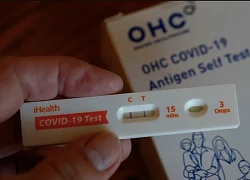 Covid-19 tăng tại một số nước, diễn biến dịch tại Việt Nam thế nào?
Covid-19 tăng tại một số nước, diễn biến dịch tại Việt Nam thế nào? Phó giám đốc VFC nghỉ việc ở tuổi 43: Cha đẻ loạt bom tấn quốc dân, chuyện tình viên mãn cả showbiz ngưỡng mộ
Phó giám đốc VFC nghỉ việc ở tuổi 43: Cha đẻ loạt bom tấn quốc dân, chuyện tình viên mãn cả showbiz ngưỡng mộ Lưu Diệc Phi khiến Dương Mịch xấu hổ
Lưu Diệc Phi khiến Dương Mịch xấu hổ Tin mới nhất về bão số 7: Ít dịch chuyển 3 giờ qua, có thể giật cực đại cấp 13
Tin mới nhất về bão số 7: Ít dịch chuyển 3 giờ qua, có thể giật cực đại cấp 13 Rooney hé lộ chuyện "ngượng chín mặt" khi ăn tối nhà David Beckham
Rooney hé lộ chuyện "ngượng chín mặt" khi ăn tối nhà David Beckham Bố hoa hậu Nguyễn Thúc Thùy Tiên nộp tiền tỷ khắc phục hậu quả cho con
Bố hoa hậu Nguyễn Thúc Thùy Tiên nộp tiền tỷ khắc phục hậu quả cho con Được nhờ đứng tên rồi chiếm đoạt 5 lô đất trị giá 57 tỷ đồng
Được nhờ đứng tên rồi chiếm đoạt 5 lô đất trị giá 57 tỷ đồng "Bà trùm" Phạm Kim Dung là ai và liên hệ mật thiết thế nào với Hoa hậu Thùy Tiên?
"Bà trùm" Phạm Kim Dung là ai và liên hệ mật thiết thế nào với Hoa hậu Thùy Tiên? Xử lý các đối tượng tham gia trào lưu "Chặt biển số xe"
Xử lý các đối tượng tham gia trào lưu "Chặt biển số xe" Nữ tỷ phú bị hoa hậu đẹp nhất lịch sử cướp chồng, màn trả thù khiến cả Hong Kong rung động
Nữ tỷ phú bị hoa hậu đẹp nhất lịch sử cướp chồng, màn trả thù khiến cả Hong Kong rung động Vụ quạt cho tiểu tam ngoài đường: Thanh niên tái hôn với bạn học cấp 3, giờ lại ngoại tình với bạn học cấp 2
Vụ quạt cho tiểu tam ngoài đường: Thanh niên tái hôn với bạn học cấp 3, giờ lại ngoại tình với bạn học cấp 2 Hoá ra đây là nhân vật khiến Phạm Quỳnh Anh tức giận, im lặng với Bảo Anh suốt 7 năm!
Hoá ra đây là nhân vật khiến Phạm Quỳnh Anh tức giận, im lặng với Bảo Anh suốt 7 năm! Diễn viên Việt sở hữu 2 biệt thự, 3 nhà hàng: Hủy hôn vợ sắp cưới, tuổi 41 yêu bạn gái kém 16 tuổi
Diễn viên Việt sở hữu 2 biệt thự, 3 nhà hàng: Hủy hôn vợ sắp cưới, tuổi 41 yêu bạn gái kém 16 tuổi Cuộc sống chật vật của con gái tỷ phú giàu có hàng đầu thế giới
Cuộc sống chật vật của con gái tỷ phú giàu có hàng đầu thế giới Cưới lần 2 sau bao năm làm mẹ đơn thân, đêm tân hôn anh hỏi 5 từ khiến tôi bủn rủn, ngỡ như vừa được tái sinh
Cưới lần 2 sau bao năm làm mẹ đơn thân, đêm tân hôn anh hỏi 5 từ khiến tôi bủn rủn, ngỡ như vừa được tái sinh Ca sĩ Đan Trường và vợ doanh nhân tái hợp sau 4 năm ly hôn?
Ca sĩ Đan Trường và vợ doanh nhân tái hợp sau 4 năm ly hôn? Rúng động showbiz: "Mỹ nhân phim giờ vàng" tố cáo bị con trai phó tổng giám đốc đài truyền hình chuốc thuốc, cưỡng bức
Rúng động showbiz: "Mỹ nhân phim giờ vàng" tố cáo bị con trai phó tổng giám đốc đài truyền hình chuốc thuốc, cưỡng bức "Cô thư ký xinh đẹp" ở biệt thự 1000m, mua nhà từ Việt Nam sang Mỹ, sinh 2 con trai cho đại gia
"Cô thư ký xinh đẹp" ở biệt thự 1000m, mua nhà từ Việt Nam sang Mỹ, sinh 2 con trai cho đại gia Đang tổ chức đám cưới, chú rể suýt ngất xỉu khi thấy nhan sắc cô dâu
Đang tổ chức đám cưới, chú rể suýt ngất xỉu khi thấy nhan sắc cô dâu