Phó giáo sư Nhật: 4 thói quen gây nguy cơ ung thư thực quản, ai mắc cần chú ý kiểm tra
PGS Miyahara chỉ ra những thói quen có nguy cơ ung thư thực quản là uống rượu, hút thuốc lá, nghiện rượu, ít ăn rau và hoa quả…
Dấu hiệu của bệnh
Thực quản là một bộ phận quan trọng trong hệ th ống tiêu hóa của con người. Vị trí nằm ở đoạn đầu của ống tiêu hóa, độ dài từ 20 đến 30cm. Thực quản có nhiệm vụ vận chuyển thức ăn xuống dạ dày và ngăn không cho thức ăn đi ngược trở lại.
Bệnh ung thư thực quản là một bệnh lý ác tính, các tế bào ung thư tăng sinh không kiểm soát dẫn đến hình thành những khối u trong thực quản. Theo thống kê của Mỹ bệnh ung thư thực quản có thể phát sinh tại các tế bào lót ở vị trí bất kỳ, nhưng thường xảy ra nhất là ở phần dưới của thực quản.
Bệnh ung thư nói chung và bệnh ung thư thực quản giai đoạn đầu nói riêng thường không có những triệu chứng cụ thể, bệnh nhân thường nhầm những dấu hiệu với một số bệnh lý khác.
Bệnh ung thư thực quản đang ngày càng gia tăng.
Tại hội thảo quốc tế về bệnh lý tiêu hóa, gan mật được tổ chức tại trường Đại học Y Hà Nội, PGS.TS Ryoji Miyahara, khoa Tiêu hóa Gan mật, ĐH Y khoa Nagoya Nhật Bản, tỉ lệ mắc ung thư thực quản tại Nhật Bản đã tăng rất nhanh (gần gấp 3) kể từ những năm 1990 trở lại đây.
Tuy nhiên, tỉ lệ sống của người bệnh tại Nhật Bản rất cao nhưng bệnh nhân phát hiện sớm ngay từ giai đoạn 0 và 60% ở giai đoạn 2.
Dấu hiệu của ung thư thực quản như: khó nuốt tăng dần, thường nghẹn ở cổ và cảm giác nóng rát khi nuốt thức ăn.Một số triệu chứng khác như khó tiêu, nóng rát trước ngực, nôn ói, nghẹn thức ăn. Những triệu chứng ít gặp hơn: ho khan, thở khò khè, cảm giác đau rát sau ức hay đau vùng cổ, khàn tiếng, thiếu máu, gầy sút cân…
PGS. Miyahara cũng chỉ ra những thói quen có nguy cơ ung thư thực quản là uống rượu, hút thuốc lá, nghiện rượu, ít ăn rau và hoa quả…
Ngoài ra, những người bị suy kiệt, tiền sử ung thư thanh quản hoặc hầu họng, thể dị hợp gen Aldehyde dehydrogenase 2 (chứng đỏ mặt khi uống rượu ở người châu Á), co thắt tâm vị, tổn thương thực quản đều có nguy cơ bị ung thư thực quản và đây là nhóm người cần đi tầm soát ung thư thực quản thường xuyên.
10% phát hiện sớm
Video đang HOT
Theo PGS.TS. Phạm Đức Huấn (Giám đốc bệnh viện Đại học Y Hà Nội) cho biết bệnh lý tiêu hóa thường gặp là các bệnh lý thực quản, dạ dày, trực tràng trong đó ung thư đường tiêu hóa có xu hướng gia tăng. Tỷ lệ chẩn đoán sớm ở bệnh nhân còn thấp chỉ 10% nên điều trị còn nhiều khó khăn.
Trên thế giới hiện nay có nhiều tiến bộ để chẩn đoán phát hiện sớm được những căn bệnh ung thư đường tiêu hóa hay gặp là dạ dày, đại trực tràng, gan, thực quản và dạ dày đứng đầu.
PGS Huấn cho biết cần có chiến lược để phát hiện sớm trong đó có nội soi và các kỹ thuật của nội soi để phát hiện sớm. Sau khi, phát hiện ung thư bệnh nhân có thể phẫu thuật và phẫu thuật nội soi.
Ví dụ, phẫu thuật cắt thực quản là phẫu thuật khó nhất trong phẫu thuật nội soi nhưng Việt Nam cắt được vì thế quan trọng là bệnh nhân phải phát hiện sớm được bệnh để hiệu quả điều trị tốt.
Để phát hiện sớm ung thư thực quản cần nội soi định kỳ thực quản bởi các tổn thương biểu mô thường phải mất 3-5 năm để phát triển thành ung thư.
Các bác sĩ khuyến cáo, người Việt Nam cần thực hiện chế độ ăn uống nhiều rau củ và vận động nhiều hơn. Nên khám sức khỏe định kỳ, đặc biệt với nhóm đối tượng có nguy cơ cao để phát hiện sớm ung thư về tiêu hóa, gan mật, có cơ hội điều trị khỏi, kéo dài thời gian cho người bệnh.
Theo giadinh.net.vn
Ung thư thực quản: Có thể chẩn đoán sớm đến mức nào?
Thực quản là những bộ phận nằm sâu bên trong cơ thể. Do đó, rất khó để phát hiện ung thư sớm. Vậy nhưng, tại Nhật Bản, các bác sĩ đã có thể phát hiện sớm căn bệnh này ngay từ giai đoạn O - giai đoạn mà biểu hiện bệnh rất mờ nhạt.
Phát hiện chính xác từ giai đoạn O
PGS.TS Ryoji Miyahara, khoa Tiêu hóa Gan mật, ĐH Y khoa Nagoya Nhật Bản, trình bày báo cáo tại Hội nghị Tiêu hóa và Gan mật quốc tế tổ chức tại bệnh viện Đại học Y Hà Nội
Theo PGS.TS Ryoji Miyahara, khoa Tiêu hóa Gan mật, ĐH Y khoa Nagoya Nhật Bản, tỉ lệ mắc ung thư thực quản tại Nhật Bản đã tăng rất nhanh (gần gấp 3) kể từ những năm 1990 trở lại đây.
Tuy nhiên, tỉ lệ sống của người bệnh tại Nhật Bản rất cao, lên tới 83,5% nếu phát hiện sớm ngay từ giai đoạn 0 và 60% ở giai đoạn 2.
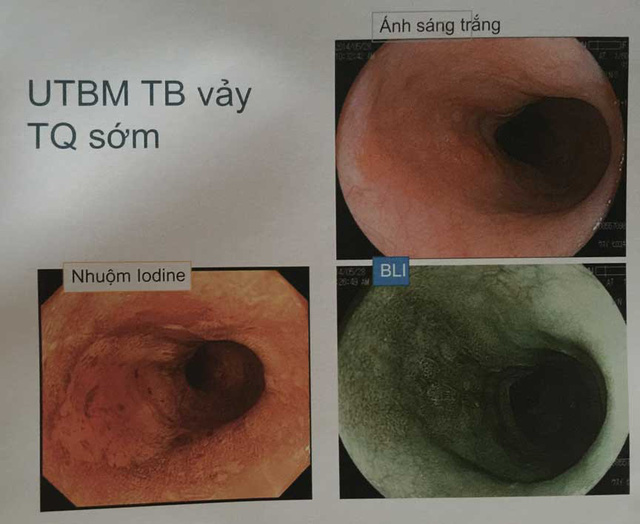
Kỹ thuật ánh sáng BLI và nhuộm màu giúp phát hiện ung thư qua nội soi không cần sinh thiết
Ví như với kỹ thuật nội soi BLI sáng, nhuộm màu iodine, các vùng tiền ung thư (tổn thương loạn sản độ cao tại lớp biểu mô) sẽ hiện ra chỉ trong vài phút, giúp bác sĩ chẩn đoán chính xác các dấu hiệu đó có phải là ung thư không mà không cần phải sinh thiết.
Mạch máu dị dạng của khối ung thư thực quản
Còn để chẩn đoán mức độ xâm lấn của ung thư biểu mô tế bào vảy thực quản, các chuyên gia Nhật sẽ căn cứ trên hình dạng của các mao mạch (giãn, uống khúc, không đều, biến dạng) nhờ kỹ thuật nội soi phóng đại để đánh giá mức độ xâm lấn.
PGS. Miyahara cũng chỉ ra những đối tượng có nguy cơ ung thư thực quản là những người uống rượu, hút thuốc lá, nghiện rượu, ăn sau và hoa quả không đầy đủ, suy kiệt, tiền sử ung thư thanh quản hoặc hầu học, thể dị hợp gen Aldehyde dehydrogenase 2 (chứng đỏ mặt khi uống rượu ở người châu Á), co thắt tâm vị, tổn thương thực quản. Đây là nhóm người cần đi tầm soát ung thư thực quản thường xuyên.
Cùng quan điểm, GS GS. Hidemi Goto, GS danh dự ĐH Nagoya, GĐ Liên đoàn Y tế công quốc gia, Quỹ hỗ trợ nhân lực, bệnh viện Meijo cho rằng: Để phát hiện sớm ung thư thực quản cần nội soi định kỳ thực quản bởi các tổn thương biểu mô thường phải mất 3-5 năm để phát triển thành ung thư.
80% ca điều trị không cần hóa xạ trị
Khi đã xác định được bệnh, các chỉ định điều trị như nội soi cắt hớt triệt để (ESD) cũng mang lại cơ hội sống cao cho người bệnh, ngay cả khi khối u đã di căn.
Cụ thể, nghiên cứu trên 176 bệnh nhân với 234 tổn thương điều trị bằng nội soi ESD (cắt hớt) từ tháng 9/2007 - 8/2016 và theo dõi trên nửa năm cho thấy tỉ lệ thành công lên tới 80%. Với 139 ca cắt hớt triệt để này đã giúp bệnh không di căn, bệnh nhân không phải mổ, hóa trị, xạ trị với thời gian sống trung bình là 3,4 năm.
Đánh giá về những tiến bộ này, GS. Hidemi Goto, cho biết: "Phát hiện sớm rất quan trọng, chỉ cần nội soi cắt bỏ thay vì mổ hở, giảm nguy cơ xâm lấn rất nhiều".
Quan trọng nhất là kinh nghiệm của bác sĩ
GS GS. Hidemi Goto, GS danh dự ĐH Nagoya, GĐ Liên đoàn Y tế công quốc gia, Quỹ hỗ trợ nhân lực, bệnh viện Meijo
GS Goto cũng cho biết những tiến bộ này đều đã có ở Việt Nam nhưng quan trọng nhất là con người - nguồn nhân lực.
GS Goto cho biết nếu như ở Nhật có khoảng 30.000 bác sĩ nội soi thì ở Việt Nam chỉ có khoảng 500 bác sĩ làm công việc này (năm 2012). Kéo theo đó là số ca nội soi mà các bác sĩ thực hiện tại Việt Nam cao gấp 10 lần so với các bác sĩ Nhật Bản (400 ca/ngày so với 40 ca/ngày)
"Số bác sĩ nội soi ít cùng với đó là lượng bệnh nhân quá đông nên không thể phát hiện, dễ bỏ sót các dấu hiệu tiền ung thư. Vì vậy, không chỉ hỗ trợ máy móc, chúng tôi phải truyền đam mê cho các bác sĩ nội soi trẻ cũng như chuyển giao công nghệ để giúp tăng tỉ lệ phát hiện sớm ung thư", GS Goto cho biết.
Trong khuôn khổ chương trình Chào mừng kỉ niệm 45 năm thiết lập quan hệ ngoại giao Việt Nam- Nhật Bản, trường Đại học Y Hà Nội, Bệnh viện Đại học Y Hà Nội đã tổ chức Hội nghị Tiêu hóa và Gan mật quốc tế.
Tham dự hội nghị ngày 14/10 có các nhà khoa học, các thầy thuốc đến từ đại học Nagoya, bệnh viện Meijo, đại học Chiba Nhật Bản, đại học Hong Kong, đại học Yonsei Hàn Quốc. Cùng tham dự về phía Việt Nam có hơn 500 giáo sư bác sĩ đến từ mọi miền của đất nước.
Các chủ đề chính của Hội nghị thường niên lần này là:
- Chẩn đoán với trọng tâm là chẩn đoán sớm và điều trị ung thư thực quản do PGS.TS Ryoji Miyahara, khoa Tiêu hóa - Gan mật, ĐH Y khoa Nagoya Nhật Bản, trình bày.
- Điều trị với trọng tâm là phẫu thuật nội soi ngực bụng điều trị ung thư thực quản của PGS. Phạm Đức Huấn; điều trị các tổn thương ác tính đại trực tràng bằng nội soi tại Nhật Bản của PGS. Masanao Nakamura; Tối ưu hóa điều trị ung thư gan tại khu vực có tỉ lệ mắc viêm gan B cao của GS. Kwang Hyub Han (ĐH Yonsei, Hàn Quốc)...
Bài và ảnh: Trần Phương
Theo Dân trí
Lợi ích của việc bổ sung rau xanh hàng ngày  Theo Tổ chức Y tế Thế giới (WHO) khuyến cáo thì mỗi ngày, bạn nên tiêu thụ tối đa là 400gr rau xanh. Nếu cơ thể không được cung cấp đủ rau xanh thì nó sẽ không thể thải bỏ được các độc tố dư thừa và gây cản trở quá trình tiêu hóa trong cơ thể. Dưới đây là những lợi ích...
Theo Tổ chức Y tế Thế giới (WHO) khuyến cáo thì mỗi ngày, bạn nên tiêu thụ tối đa là 400gr rau xanh. Nếu cơ thể không được cung cấp đủ rau xanh thì nó sẽ không thể thải bỏ được các độc tố dư thừa và gây cản trở quá trình tiêu hóa trong cơ thể. Dưới đây là những lợi ích...
 Lý do thanh niên quê Hà Nội 'bắt cá hai tay' đánh gục bạn gái ở quán cà phê01:42
Lý do thanh niên quê Hà Nội 'bắt cá hai tay' đánh gục bạn gái ở quán cà phê01:42 Vụ xách ngược trẻ 20 tháng tuổi, đánh đập dã man: Công an vào cuộc điều tra02:26
Vụ xách ngược trẻ 20 tháng tuổi, đánh đập dã man: Công an vào cuộc điều tra02:26 Phổ Nghi 'bán đứng' cố cung, lộ bí mật tranh đấu của thái giám, khét hơn phim?05:18
Phổ Nghi 'bán đứng' cố cung, lộ bí mật tranh đấu của thái giám, khét hơn phim?05:18 Mỹ cảnh báo Nga, khẳng định cam kết với NATO09:42
Mỹ cảnh báo Nga, khẳng định cam kết với NATO09:42 Bộ Công an đề xuất xử lý hình sự người sử dụng trái phép chất ma túy07:00
Bộ Công an đề xuất xử lý hình sự người sử dụng trái phép chất ma túy07:00 Hamas kêu gọi ngừng bắn08:16
Hamas kêu gọi ngừng bắn08:16 EU kêu gọi Trung Quốc giúp kiềm chế cuộc chiến thương mại của Mỹ07:56
EU kêu gọi Trung Quốc giúp kiềm chế cuộc chiến thương mại của Mỹ07:56 Hiện tượng lạ trào bùn ở Phú Yên: Trực 24/24, sơ tán dân nếu phát hiện nguy hiểm08:06
Hiện tượng lạ trào bùn ở Phú Yên: Trực 24/24, sơ tán dân nếu phát hiện nguy hiểm08:06 Mỹ điều oanh tạc cơ B-2, Iran phải tự đoán thông điệp09:02
Mỹ điều oanh tạc cơ B-2, Iran phải tự đoán thông điệp09:02 Trung Quốc gửi thông điệp mới tới Mỹ08:43
Trung Quốc gửi thông điệp mới tới Mỹ08:43 Vụ làm sữa bột giả cho mẹ bầu và bé: Bắt tạm giam 8 đối tượng, khai nhận gây sốc03:33
Vụ làm sữa bột giả cho mẹ bầu và bé: Bắt tạm giam 8 đối tượng, khai nhận gây sốc03:33Tiêu điểm
Tin đang nóng
Tin mới nhất

Ngừng sử dụng internet trên điện thoại giúp cải thiện sức khỏe não bộ
Sarcoma mạch máu: Ung thư hiếm gặp nhưng nguy hiểm

Chế độ ăn tham khảo với người mắc hội chứng Seckel
Sau 2 tháng bị chó cắn, người đàn ông mất mạng

Chạy bộ có gây phình mạch não và vỡ phình mạch?

5 câu hỏi thường gặp với trẻ mắc hội chứng West

Lưu ý khi ăn loại gạo được cho là bổ dưỡng

Bài thuốc chữa bệnh từ cây đinh lăng

Những thời điểm tránh ăn chuối
Ở người lớn, những đối tượng nào có nguy cơ cao mắc và biến chứng nặng do Sởi?

6 bài thuốc từ đậu đen giúp bạn chữa mất ngủ hiệu quả

Cảnh báo nguy cơ tử vong do ăn nấm lạ
Có thể bạn quan tâm

Bắt 2 đối tượng, thu giữ 2 bánh heroin cùng 66 nghìn viên ma túy
Pháp luật
18:58:54 16/04/2025
"Giàu mà dùng lược 10k", dân mạng tranh luận về cuộc sống giàu sang mà giản dị của tiểu thư Doãn Hải My bên Văn Hậu
Sao thể thao
18:53:44 16/04/2025
Vụ án bí ẩn của diễn viên nổi tiếng: Ra đi trong tủ quần áo khách sạn với tư thế gây sốc và loạt thuyết âm mưu rợn người
Sao âu mỹ
17:19:42 16/04/2025
Sony tăng giá bán PlayStation 5
Đồ 2-tek
17:18:15 16/04/2025
Tập đoàn công nghệ CMC bị tấn công ransomware
Thế giới số
17:12:32 16/04/2025
Công an phường giúp người dân nhận lại 410 triệu đồng chuyển nhầm
Tin nổi bật
17:03:53 16/04/2025
Hôm nay nấu gì: Cơm tối đủ chất, ngon miệng, hợp gu chị em mê nấu nướng
Ẩm thực
16:49:17 16/04/2025
Nữ thần 18 tuổi đẹp như Hoa hậu còn học giỏi xuất chúng, nhìn điểm thi đại học mà ai cũng choáng
Hậu trường phim
16:43:17 16/04/2025
Có 1 sự thật về sân khấu solo của Lisa và Jennie tại Coachella, vậy mới thấy 6 năm trước BLACKPINK đẳng cấp cỡ nào!
Nhạc quốc tế
16:31:34 16/04/2025
Liệu pháp khẩn cấp cho Kylian Mbappe
Trắc nghiệm
16:04:10 16/04/2025
 Phải coi thuốc bảo vệ thực vật là hàng hóa đặc biệt, kiểm soát chặt chẽ
Phải coi thuốc bảo vệ thực vật là hàng hóa đặc biệt, kiểm soát chặt chẽ Những cách đơn giản trị ho, viêm họng do thay đổi thời tiết
Những cách đơn giản trị ho, viêm họng do thay đổi thời tiết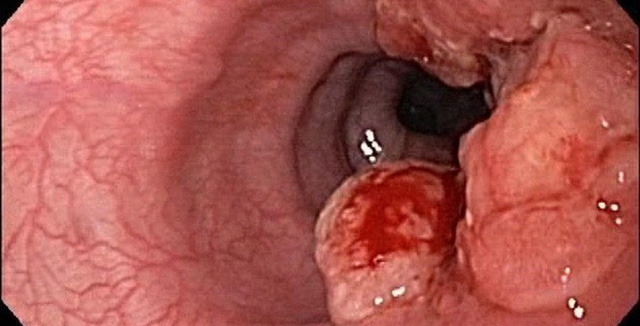



 Số ca bệnh bại liệt bí ẩn tăng nhanh trên khắp nước Mỹ
Số ca bệnh bại liệt bí ẩn tăng nhanh trên khắp nước Mỹ TPHCM: Tầm soát miễn phí ung thư vú cho phụ nữ sau tuổi 40
TPHCM: Tầm soát miễn phí ung thư vú cho phụ nữ sau tuổi 40 Thiếu nữ 14 tuổi bị tắc ruột vì ăn cả ký hồng ngâm
Thiếu nữ 14 tuổi bị tắc ruột vì ăn cả ký hồng ngâm Bệnh nhi 14 tuổi bị tắc ruột vì ăn liên tục 1kg hồng ngâm
Bệnh nhi 14 tuổi bị tắc ruột vì ăn liên tục 1kg hồng ngâm Ung thư vú đứng vị trí đầu bảng trong các ung thư nữ giới
Ung thư vú đứng vị trí đầu bảng trong các ung thư nữ giới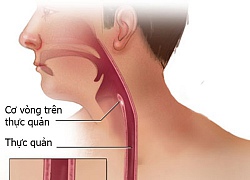 Thấy dấu hiệu này hãy tới bệnh viện khám ung thư thực quản ngay kẻo giai đoạn cuối thì cứu không kịp
Thấy dấu hiệu này hãy tới bệnh viện khám ung thư thực quản ngay kẻo giai đoạn cuối thì cứu không kịp Dấu hiệu đường huyết tăng cao vào ban đêm, người bệnh tiểu đường có dấu hiệu này cần cảnh giác
Dấu hiệu đường huyết tăng cao vào ban đêm, người bệnh tiểu đường có dấu hiệu này cần cảnh giác Bé trai 11 tuổi phải nhập viện sau khi nuốt nguyên thỏi vàng
Bé trai 11 tuổi phải nhập viện sau khi nuốt nguyên thỏi vàng Ca tử vong thứ 4 nghi do bệnh dại tại Bình Thuận
Ca tử vong thứ 4 nghi do bệnh dại tại Bình Thuận Bị y tá truyền nhầm cà phê sữa vào tĩnh mạch, bệnh nhân tử vong thương tâm
Bị y tá truyền nhầm cà phê sữa vào tĩnh mạch, bệnh nhân tử vong thương tâm Số ca mắc bệnh sởi ở Lâm Đồng gia tăng đột biến
Số ca mắc bệnh sởi ở Lâm Đồng gia tăng đột biến Cách phân biệt sữa giả và sữa thật đơn giản tại nhà ai cũng nên biết
Cách phân biệt sữa giả và sữa thật đơn giản tại nhà ai cũng nên biết Loại cá giàu Omega-3 hơn cả cá hồi, có nhiều ở Việt Nam
Loại cá giàu Omega-3 hơn cả cá hồi, có nhiều ở Việt Nam Những loại rau quả giá rẻ nhưng giàu Omega-3, có nhiều ở Việt Nam
Những loại rau quả giá rẻ nhưng giàu Omega-3, có nhiều ở Việt Nam Xót xa: Chồng bị điện giật, vợ bầu và bà ngoại lao vào cứu, tất cả đều tử vong
Xót xa: Chồng bị điện giật, vợ bầu và bà ngoại lao vào cứu, tất cả đều tử vong Mẹ ở Hải Dương hoang mang phát hiện nuôi con bằng sữa giả, đã uống 30 hộp, giá không hề rẻ
Mẹ ở Hải Dương hoang mang phát hiện nuôi con bằng sữa giả, đã uống 30 hộp, giá không hề rẻ MC Quyền Linh lập vi bằng, thông báo rõ ràng về hình ảnh quảng cáo 2 nhãn hiệu sữa
MC Quyền Linh lập vi bằng, thông báo rõ ràng về hình ảnh quảng cáo 2 nhãn hiệu sữa Con gái Lý Hải bỗng bị đặt lên bàn cân so sánh với 1 "Hoa hậu nhí", nhiều người can: Để yên cho các cháu lớn!
Con gái Lý Hải bỗng bị đặt lên bàn cân so sánh với 1 "Hoa hậu nhí", nhiều người can: Để yên cho các cháu lớn! HOT: Tóm dính nam ca sĩ hạng A hẹn hò vũ công xinh đẹp nhất showbiz, công khai ôm từ đằng sau
HOT: Tóm dính nam ca sĩ hạng A hẹn hò vũ công xinh đẹp nhất showbiz, công khai ôm từ đằng sau 3 nghệ sĩ rời phố thị về Thạch Thất sống an yên tại nhà vườn rộng lớn, có nữ NSND mới 43 tuổi
3 nghệ sĩ rời phố thị về Thạch Thất sống an yên tại nhà vườn rộng lớn, có nữ NSND mới 43 tuổi Chấn động: 1 nam ca sĩ lộ file ghi âm ngoại tình với trợ lý ngay sinh nhật của bạn gái diễn viên
Chấn động: 1 nam ca sĩ lộ file ghi âm ngoại tình với trợ lý ngay sinh nhật của bạn gái diễn viên Hội bạn mỹ nhân Diệp Lâm Anh - Đàm Thu Trang lục đục nội bộ?
Hội bạn mỹ nhân Diệp Lâm Anh - Đàm Thu Trang lục đục nội bộ? Nữ y tá Nhật Bản để lại thư xúc động sau khi ra mắt nhà bạn trai ở Thái Bình
Nữ y tá Nhật Bản để lại thư xúc động sau khi ra mắt nhà bạn trai ở Thái Bình Ban tổ chức 'Mái ấm gia đình Việt': Quyền Linh đã bội tín với chúng tôi
Ban tổ chức 'Mái ấm gia đình Việt': Quyền Linh đã bội tín với chúng tôi Giám đốc công an chính thức thông tin vụ ông Đoàn Văn Báu gây tai nạn giao thông
Giám đốc công an chính thức thông tin vụ ông Đoàn Văn Báu gây tai nạn giao thông Hot: "Nam thần" ĐT Việt Nam - Văn Thanh chính thức công khai bạn gái hotgirl, body nóng bỏng, gia thế "không phải dạng vừa"
Hot: "Nam thần" ĐT Việt Nam - Văn Thanh chính thức công khai bạn gái hotgirl, body nóng bỏng, gia thế "không phải dạng vừa" Nữ nghệ sĩ sở hữu nhà 6 tầng ở trung tâm TP.HCM, vừa ở, vừa làm khách sạn, 3 đời chồng, U80 đẹp như 50
Nữ nghệ sĩ sở hữu nhà 6 tầng ở trung tâm TP.HCM, vừa ở, vừa làm khách sạn, 3 đời chồng, U80 đẹp như 50 BTV Thu Hà: Những miếng sữa đầu tiên mình cho chồng uống sau khi mổ não là sữa giả!
BTV Thu Hà: Những miếng sữa đầu tiên mình cho chồng uống sau khi mổ não là sữa giả! Nam ca sĩ từng bị Hoài Linh cấm hát 1 năm, giờ sở hữu dinh thự nghìn tỷ TP.HCM
Nam ca sĩ từng bị Hoài Linh cấm hát 1 năm, giờ sở hữu dinh thự nghìn tỷ TP.HCM "Tú ông" điều hành đường dây mại dâm qua 7 nhóm Telegram có 65.978 thành viên
"Tú ông" điều hành đường dây mại dâm qua 7 nhóm Telegram có 65.978 thành viên
 Nạn nhân nữ trong vụ cháy 2 người tử vong là do quay lại lấy tài sản?
Nạn nhân nữ trong vụ cháy 2 người tử vong là do quay lại lấy tài sản?