Loãng xương do thuốc, vì sao?
Loãng xương là một trong những tác dụng phụ của một số thuốc khi dùng để chữa bệnh với diễn biến âm thầm khó phát hiện.
Bởi vậy, cả thầy thuốc và bệnh nhân cần biết về tác dụng không mong muốn này, dùng thuốc thận trọng để đạt hiệu quả chữa bệnh tối ưu nhất…
Thuốc gây loãng xương như thế nào?
Loãng xương do thuốc là tình trạng xương bị mất chất khoáng do tác dụng phụ của thuốc trị bệnh gây ra. Sự uống thuốc không cẩn trọng, uống thuốc bừa bãi, dùng thuốc không theo chỉ định của bác sĩ hoặc điều trị không toàn diện có thể dẫn đến loãng xương. Kết quả, sau khi điều trị bệnh chính, người bệnh có thể phải điều trị tiếp theo bệnh loãng xương do thuốc gây ra.
Tùy vào từng nồng độ thuốc dùng (cao hay thấp), tùy vào thời gian sử dụng (ngắn hay dài) và đường dùng (uống hay tiêm), hiện tượng loãng xương do thuốc xảy ra ở các mức độ nặng nhẹ khác nhau.
Giống như loãng xương thông thường, loãng xương do thuốc cũng được xác định bằng cách đo mật độ xương. Người ta sẽ đo độ hấp thụ tia X khi chụp xương và từ đó đánh giá về mật độ xương. Điều khác biệt ở loãng xương do thuốc là: nếu dừng thuốc đúng lúc, loãng xương do thuốc không gây hệ lụy nghiêm trọng. Nhưng nếu dùng thuốc kéo dài, loãng xương do thuốc có thể gây gãy xương đùi và có thể dẫn tới tử vong ở người lớn tuổi. Câu hỏi được đặt ra là: Thuốc nào và bằng cách nào chúng có thể gây ra loãng xương?
Quy trình canxi đi vào xương như sau: Canxi được hấp thu từ ruột, sau đó dưới tác dụng của vitamin D sẽ đi vào xương, tạo cốt bào sử dụng để tạo xương, hủy cốt bào sửa chữa hủy bớt phần xương thừa. Nếu như các thuốc tác động vào một trong các mắt xích này thì gây ra loãng xương.
Xét theo cơ chế phân tử, các thuốc gây loãng xương theo các cơ chế sau: tăng thoái biến vitamin D, ức chế tạo cốt bào, tăng hoạt động của hủy cốt bào, giảm hòa tan canxi, tăng biệt hóa nguyên tạo cốt bào sang tế bào sinh mỡ.
Giảm hòa tan canxi trong ruột chính là các thuốc điều trị bệnh viêm loét dạ dày tá tràng. Dùng thuốc này càng mạnh, càng kéo dài thì nồng độ axit trong dạ dày càng xuống thấp khiến cho canxi khó hòa tan. Do đó giảm khả năng hấp thụ canxi vào trong máu. Nồng độ canxi hạ thấp khiến cho thiếu nguyên liệu tạo xương. Với loại loãng xương này có thể dùng canxi bổ sung.
Tăng sự thoái biến vitamin D làm cho canxi đi vào máu nhưng khó lắng đọng vào xương. Đây là tác dụng phụ của thuốc điều trị động kinh. Thuốc điều trị động kinh phải uống tới 2 năm. Thời gian này đủ để cho một người phụ nữ 40 tuổi chuyển sang loãng xương. Với loại loãng xương này, chỉ cần dùng vitamin D tăng cường.
Video đang HOT
Tăng hoạt động của hủy cốt bào là tác dụng phụ của thuốc chống đông máu, thuốc tránh thai progesteon, thuốc điều trị suy giáp trạng. Chúng làm tăng tốc độ hủy xương của các tế bào hủy cốt bào khiến cho xương bị hủy hoại nhiều hơn. Với loại loãng xương này, chúng ta phải dùng thuốc ức chế hủy cốt bào để điều trị.
Giảm hoạt động của tạo cốt bào là tác dụng phụ của thuốc chống trầm cảm loại ức chế thoái biến serotonin, thuốc điều trị bệnh đái tháo đường typ 2 loại thiazolidinedion, thuốc điều trị bệnh tự miễn loại corticoid. Khi tế bào tạo cốt bào giảm hoạt động thì phần xương mới chậm được tạo ra. Do đó, xương bị mất chất canxi nhanh chóng. Thuốc làm tăng hoạt động của tạo cốt bào có thể sử dụng trong trường hợp này như các chế phẩm PTH peptid.
Cách gì để khắc phục?
Để phòng chống loãng xương do thuốc, bác sĩ khi kê đơn cần chú ý loại thuốc người bệnh đang uống. Nếu thuốc người bệnh đang dùng nằm một trong các thuốc trên thì cần điều chỉnh liều dùng phù hợp. Theo dõi sát triệu chứng và giảm liều ngay khi có thể. Ví dụ: thuốc chống đông máu cần giảm liều ngay khi rối loạn tăng đông được khắc phục. Giảm liều tiến tới dừng thuốc rất có giá trị làm ngừng hãm loãng xương.
Chúng ta có thể dùng thêm vitamin D bổ sung nếu như người bệnh phải dùng thuốc điều trị viêm loét dạ dày tá tràng từ 1 tháng trở lên. Ví dụ như thuốc giảm tiết axit loại kháng histamin trên thụ cảm thể H2. Liều dùng bổ sung canxi được tiến hành ngay khi người bệnh dùng thuốc. Chú ý chức năng thận tránh tạo sỏi thận. Bạn rất nên dùng thêm vitamin D ở trong trường hợp này.
Vitamin D cũng rất nên dùng khi bạn dùng thuốc điều trị động kinh thế hệ cũ loại phenytoin. Loại thuốc này ngày nay ít được dùng vì phổ hẹp của nó. Nhưng với những thể bệnh động kinh khó trị thì phenytoin rất hữu ích. Khi đó, nên sử dụng tăng cường vitamin D và tiếp tục kéo dài thêm thời gian sử dụng vitamin D thêm 1 tháng sau đó. Ngay khi bạn được sử dụng thuốc tránh thai, thuốc chống đông máu, thuốc điều trị suy giáp trạng, thuốc ức chế hủy cốt bào loại biphosphat có thể được xem xét dùng thêm vitamin D. Thuốc biphosphat chỉ nên dùng khi thang độ T của loãng xương dưới -1 vì thuốc này cũng gây ra nhiều tác dụng phụ.
Bên cạnh các thuốc trên, bạn nên tăng cường sử dụng các thực phẩm giàu vitamin D và canxi như cá, tôm, sữa, hải sản, thủy sản, trứng, gan hoặc có thể uống thêm viên bổ sung dầu cá…
Theo VNE
Các bệnh ở thận do thuốc diệt virut
Các thuốc diệt virut đều có nguy cơ gây độc cho thận, nhất là khi được dùng phối hợp ở những bệnh nhân mắc bệnh phức tạp.
Trong những năm gần đây, rất nhiều loại thuốc diệt virut mới mạnh mẽ và hiệu quả hơn đã ra đời. Tuy nhiên, các thuốc này đều có nguy cơ gây độc cho thận, nhất là khi được dùng phối hợp ở những bệnh nhân mắc bệnh phức tạp.
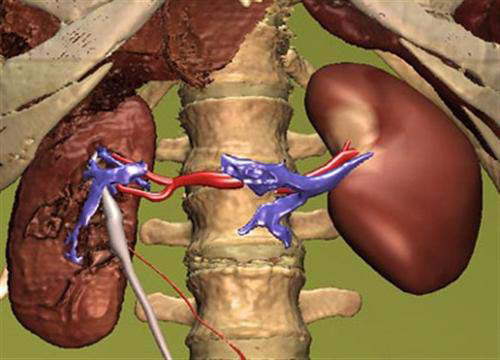
Tổn thương thận do thuốc là một trong những nguyên nhân quan trọng gây suy thận cấp trên lâm sàng, chiếm 2-15% tổng số các suy thận cấp phải nhập viện điều trị. Dưới đây, xin được đề cập đến các tổn thương thận do thuốc diệt virut để độc giả tham khảo.
Nhiễm độc ống thận cấp
Đây là loại nhiễm độc ống thận trực tiếp có thể gây suy thận cấp và rối loạn chức năng ống thận do làm thoái hoá và bong tróc các tế bào biểu mô. Dạng tổn thương này có thể gây ra do nhóm thuốc giống acyclic nucleotide phosphonates, acyclovir và một số thuốc diệt virut khác. Các loại thuốc gây độc là:
Cidofovir: Là một chất tương tự nucleotide với tác dụng rất tốt chống lại cytomegalovirus (CMV). Tác dụng gây độc thận của thuốc này phụ thuộc liều dùng và chủ yếu gây rối loạn chức năng ống lượn gần của thận. Nhiễm độc thận do cidofovir gây xuất hiện protein trong nước tiểu, suy thận, suy chức năng ống lượn gần và viêm thận kẽ mạn tính. Các rối loạn này thường hồi phục khi giảm liều hoặc ngưng dùng thuốc. Để giảm bớt nguy cơ xảy ra các biến chứng này, cần giảm liều dùng cidofovir ở bệnh nhân có suy thận và các tổn thương khác ở thận và tránh dùng thuốc này cùng với các thuốc có khả năng gây độc cho thận như foscarnet, amphotericin B, gentamycin...
Adefovir dipivoxil: Tác dụng gây độc thận của thuốc này cũng phụ thuộc vào liều dùng. Ở liều 120mg/ngày, 22-32% bệnh nhân sẽ xuất hiện các biểu hiện suy chức năng ống lượn gần. Các biểu hiện này thường nhẹ và ít gặp hơn ở liều 30mg/ngày và không xảy ra ở liều 10mg/ngày.
Tenofovir disoproxil fumarate: Là một chất ức chế men sao chép ngược, được dùng trong điều trị HIV, thuốc này có nguy cơ gây độc ống thận đặc biệt là khi dùng liều cao, kéo dài. Biểu hiện sớm thường gặp là xuất hiện đường, protein trong nước tiểu ở mức độ nhẹ, thường xảy ra sau điều trị khoảng 20 tuần và hồi phục sau khi ngưng dùng thuốc 1 - 10 tuần.
Foscarnet: Là một chất tương tự pyrophosphate, chủ yếu dùng trong điều trị các trường hợp viêm võng mạc CMV và nhiễm HSV kháng aciclovir. Foscarnet có thể gây nhiễm độc thận ở khoảng 27% số bệnh nhân với các mức độ khác nhau, truyền dịch tích cực giúp giảm rõ rệt nguy cơ này. Nhiễm độc thận do foscarnet có thể xảy ra ở bất cứ thời điểm nào của quá trình điều trị và thường hồi phục trong vòng 1 tuần sau khi giảm liều hoặc ngưng thuốc.
Thận bị hỏng (trái) và thận bình thường
Bệnh thận do tinh thể
Sự lắng đọng các tinh thể ở thận có thể gây ra suy thận, tổn thương thận do tinh thể chủ yếu xảy ra do các tinh thể kết tủa ở ống lượn xa.
Acyclovir: Do thuốc này ít tan trong nước tiểu nên dễ có nguy cơ kết tủa thành các tinh thể ở trong ống thận và gây tắc ống thận, nhất là trong những trường hợp truyền nhanh tĩnh mạch liều cao và lưu lượng nước tiểu quá ít. Suy thận do acyclovir xảy ra ở 12-48% số người dùng thuốc, đa số ở mức độ nhẹ, không triệu chứng và thường sau dùng thuốc 24-48 giờ.
Indinavir: Thuốc ít tan ở môi trường nước tiểu và được ghi nhận có thể gây bệnh thận do tinh thể, đái ra cặn sỏi hoặc sỏi thận. Các triệu chứng tiết niệu xảy ra ở khoảng 8% và tinh thể trong nước tiểu được tìm thấy ở 20% số bệnh nhân điều trị bằng indinavir. Hầu hết các trường hợp suy thận do indinavir là ở mức độ nhẹ và có hồi phục, chỉ khoảng 0,5% có các triệu chứng nặng như sỏi thận, đái máu, đau thắt lưng và phải ngưng dùng thuốc. Sỏi thận chứa indinavir và các chất chuyển hoá của nó có thể được hình thành ở bất cứ thời điểm nào của quá trình dùng thuốc. Để giảm nguy cơ lắng đọng indinavir trong nước tiểu, bệnh nhân cần được cung cấp ít nhất 3 lít nước mỗi ngày.
Ganciclovir: Một số trường hợp kết tủa ganciclovir ở trong ống thận gây suy giảm chức năng thận cũng đã được ghi nhận.
Bệnh lý cầu thận
Bệnh lý cầu thận được ghi nhận sau dùng cả interferon (IFN) và foscarnet. Khoảng 25% bệnh nhân dùng IFN xuất hiện protein trong nước tiểu mức độ nhẹ đến vừa và 10% có suy chức năng thận, hầu hết các trường hợp này xảy ra ở người có bệnh máu hoặc viêm gan. Một số trường hợp suy thận do lắng đọng tinh thể trisodium foscarnet ở mao mạch cầu thận cũng đã được phát hiện.
Khi điều trị kéo dài với indinavir và cidofovir được ghi nhận có thể gây suy thận mạn, teo thận trong một số trường hợp.
Do vậy, để tránh những biến chứng của thuốc gây hại cho thận, với bất kỳ bệnh nhân nào cũng cần được theo dõi chặt chẽ chức năng thận khi phải dùng các thuốc diệt virut vừa nêu ở trên.
Theo VNE
Ngừa loãng xương lại lo đối đầu với sỏi thận  Để phòng bệnh loãng xương, chị em được khuyến cáo uống sữa, ăn thực phẩm giàu canxi. Tuy nhiên, các bác sĩ cho rằng việc này nếu quá mức có thể gây tác dụng ngược - lắng cặn thành sỏi đường tiết niệu. Bước sang tuổi 45, chị Lan (Hoàng Mai, Hà Nội) bắt đầu ý thức chuyện chăm sóc xương và răng...
Để phòng bệnh loãng xương, chị em được khuyến cáo uống sữa, ăn thực phẩm giàu canxi. Tuy nhiên, các bác sĩ cho rằng việc này nếu quá mức có thể gây tác dụng ngược - lắng cặn thành sỏi đường tiết niệu. Bước sang tuổi 45, chị Lan (Hoàng Mai, Hà Nội) bắt đầu ý thức chuyện chăm sóc xương và răng...
 Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20
Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20 Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07
Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07 Lãnh đạo Mỹ - Ukraine khẩu chiến kịch liệt08:41
Lãnh đạo Mỹ - Ukraine khẩu chiến kịch liệt08:41 'Ông Trump rất thất vọng về ông Zelensky, muốn Ukraine thỏa thuận khoáng sản 500 tỉ USD'09:08
'Ông Trump rất thất vọng về ông Zelensky, muốn Ukraine thỏa thuận khoáng sản 500 tỉ USD'09:08 Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28
Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28 Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41
Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41 Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52
Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52 Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05
Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05 500 ngày xung đột khốc liệt cày nát Dải Gaza01:49
500 ngày xung đột khốc liệt cày nát Dải Gaza01:49 Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24
Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24 Mỹ quyết không để Iran trở thành 'quốc gia hạt nhân'09:43
Mỹ quyết không để Iran trở thành 'quốc gia hạt nhân'09:43Tiêu điểm
Tin đang nóng
Tin mới nhất

Lợi ích của trái thơm

5 lợi ích của việc đi bộ sau bữa ăn trong 5 phút

Ăn quả hạch mỗi ngày giảm đột quỵ?

Nhiều lợi ích sức khỏe nếu thường xuyên ăn sữa chua vào buổi tối
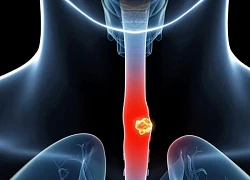
Ung thư thực quản và những triệu chứng dễ bị bỏ qua

Loại quả giúp mắt sáng khỏe, ở Việt Nam có đầy, nhiều người không biết mà mua
Cách giảm mỡ máu tự nhiên

Thực phẩm hồi phục sức khỏe

Chế độ ăn cho người mắc Hội chứng QT kéo dài

Ăn nhiều chất xơ giúp giảm cân được không?

10 siêu thực phẩm giàu dinh dưỡng, chống lão hóa tốt nhất

Người bệnh tim mạch, đái tháo đường... nên uống thuốc vào giờ nào là tốt nhất?
Có thể bạn quan tâm

Nhiều hãng vận tải biển nối lại hành trình qua kênh đào Suez
Thế giới
10:22:15 24/02/2025
Nữ NSND từng là Giám đốc Nhà hát Chèo: U60 vẫn yêu nghề, hạnh phúc bên chồng kém tuổi
Sao việt
10:21:48 24/02/2025
Cháy tiệm bánh kem ở TPHCM, cảnh sát cứu 8 người mắc kẹt
Tin nổi bật
10:17:13 24/02/2025
250 thú cưng diện trang phục độc đáo, catwalk so tài tại TPHCM
Lạ vui
10:15:17 24/02/2025
Vụ ô tô kéo lê xe máy 3km ở Vĩnh Phúc: Xuất hiện thông tin bất ngờ
Pháp luật
10:14:58 24/02/2025
Phạm Thoại và mẹ bé Bắp "xuất hiện" giữa ồn ào sao kê, thái độ ra sao?
Netizen
10:12:35 24/02/2025
Cuối tuần đến Tà Lài cắm trại, ngắm hoàng hôn
Du lịch
09:34:42 24/02/2025
Hé lộ bí mật giữ kín hơn 60 năm của NSND Trà Giang
Tv show
09:33:46 24/02/2025
Trở lại sau 10 năm dừng đóng phim, Đỗ Thị Hải Yến được chồng và 3 con ủng hộ
Hậu trường phim
09:19:47 24/02/2025
 Nhức mỏi chân ở trẻ là do thiếu canxi?
Nhức mỏi chân ở trẻ là do thiếu canxi? Những trái cây giúp tăng sức khỏe sinh sản cả nam lẫn nữ
Những trái cây giúp tăng sức khỏe sinh sản cả nam lẫn nữ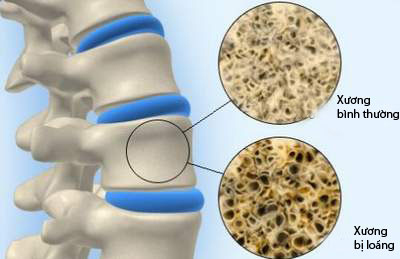
 Gãy xương ở người cao tuổi
Gãy xương ở người cao tuổi Loãng xương có thể nhầm với đau cột sống
Loãng xương có thể nhầm với đau cột sống 7 vitamin cần thiết cho phái yếu
7 vitamin cần thiết cho phái yếu Chương trình chia sẻ bí quyết phòng ngừa loãng xương
Chương trình chia sẻ bí quyết phòng ngừa loãng xương 10 nguyên nhân cảnh báo bạn dễ bị loãng xương
10 nguyên nhân cảnh báo bạn dễ bị loãng xương Mãn kinh muộn giảm loãng xương
Mãn kinh muộn giảm loãng xương Chó dại thả rông chạy vào chợ cắn 3 người ở Bình Thuận
Chó dại thả rông chạy vào chợ cắn 3 người ở Bình Thuận Những người nên uống nước chè xanh thường xuyên
Những người nên uống nước chè xanh thường xuyên Rau dại khiến rắn cũng phải né, có người hái bán mà kiếm bộn
Rau dại khiến rắn cũng phải né, có người hái bán mà kiếm bộn Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình
Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình Hướng dẫn xử trí đúng khi bị bong gân
Hướng dẫn xử trí đúng khi bị bong gân Triệu chứng và cách điều trị hội chứng ống cổ tay
Triệu chứng và cách điều trị hội chứng ống cổ tay Cảnh báo biến chứng của cúm mùa: Ai dễ mắc bệnh?
Cảnh báo biến chứng của cúm mùa: Ai dễ mắc bệnh? Có nên dùng lá trầu không chữa đau mắt đỏ?
Có nên dùng lá trầu không chữa đau mắt đỏ?
 Khệ nệ bụng bầu bay hàng ngàn cây số, "tiểu tam đáng ghét nhất Kbiz" bị người tình U70 đối xử phũ phàng?
Khệ nệ bụng bầu bay hàng ngàn cây số, "tiểu tam đáng ghét nhất Kbiz" bị người tình U70 đối xử phũ phàng? Phim Hàn hay tới độ rating tăng 117% chỉ sau 1 tập, nam chính đẹp hoàn hảo tuyệt đối từ gương mặt đến body
Phim Hàn hay tới độ rating tăng 117% chỉ sau 1 tập, nam chính đẹp hoàn hảo tuyệt đối từ gương mặt đến body Ngày đầu tiên sau đám cưới con trai, mẹ tôi gọi thông gia sang nhận lại con dâu vì dám đưa ra yêu cầu ngang ngược
Ngày đầu tiên sau đám cưới con trai, mẹ tôi gọi thông gia sang nhận lại con dâu vì dám đưa ra yêu cầu ngang ngược Đẳng cấp tuyệt đối của Triệu Lệ Dĩnh: Dương Mịch, Lưu Diệc Phi đều thua xa
Đẳng cấp tuyệt đối của Triệu Lệ Dĩnh: Dương Mịch, Lưu Diệc Phi đều thua xa Công chúa đẹp nhất Trung Quốc hiện tại: Nhan sắc lộng lẫy đến phát sáng, đẳng cấp hàng đầu không ai dám chê
Công chúa đẹp nhất Trung Quốc hiện tại: Nhan sắc lộng lẫy đến phát sáng, đẳng cấp hàng đầu không ai dám chê Bố bỏ rơi vợ con từ khi còn nhỏ, nay muốn sang tên cho tôi 2 căn nhà lớn cùng nhiều tài sản với điều kiện phải quay về nhận tổ quy tông
Bố bỏ rơi vợ con từ khi còn nhỏ, nay muốn sang tên cho tôi 2 căn nhà lớn cùng nhiều tài sản với điều kiện phải quay về nhận tổ quy tông Mỹ nhân 10X hot nhất hiện tại bị đuổi khỏi showbiz sau khi đoạn clip kinh hoàng dài gần 2 phút bại lộ
Mỹ nhân 10X hot nhất hiện tại bị đuổi khỏi showbiz sau khi đoạn clip kinh hoàng dài gần 2 phút bại lộ Cả mạng xã hội liên tục nhắc tên Phạm Thoại và mẹ bé Bắp: Chuyện gì đang xảy ra?
Cả mạng xã hội liên tục nhắc tên Phạm Thoại và mẹ bé Bắp: Chuyện gì đang xảy ra?
 Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn
Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn Xác định kẻ sát hại 2 mẹ con tại nhà riêng ở Bình Dương
Xác định kẻ sát hại 2 mẹ con tại nhà riêng ở Bình Dương Công an cảnh báo mối nguy hại từ "chiếc váy hồng 2 dây" hot nhất mạng xã hội
Công an cảnh báo mối nguy hại từ "chiếc váy hồng 2 dây" hot nhất mạng xã hội Công bố thời khắc hấp hối của Từ Hy Viên, minh tinh nắm chặt tay 1 người không buông
Công bố thời khắc hấp hối của Từ Hy Viên, minh tinh nắm chặt tay 1 người không buông Xót xa trước tin nhắn cuối cùng bố đẻ gửi cho Vũ Cát Tường trước khi mất vì ung thư
Xót xa trước tin nhắn cuối cùng bố đẻ gửi cho Vũ Cát Tường trước khi mất vì ung thư
 Nhân chứng kể khoảnh khắc phát hiện 2 mẹ con bị sát hại ở Bình Dương
Nhân chứng kể khoảnh khắc phát hiện 2 mẹ con bị sát hại ở Bình Dương