Chế độ dinh dưỡng với trẻ mắc hội chứng Patau
Hội chứng Patau là một rối loạn di truyền nghiêm trọng, hiếm gặp do có thêm một bản sao nhiễm sắc thể 13 ở một số hoặc tất cả các tế bào của cơ thể.
Hội chứng này còn được gọi là Trisomy 13. Cần chú ý gì về chế độ dinh dưỡng với những trẻ mắc hội chứng Patau?
Mỗi tế bào thường chứa 23 cặp nhiễm sắc thể, mang các gene mà con thừa hưởng từ cha mẹ. Nhưng trẻ mắc hội chứng Patau có 3 bản sao nhiễm sắc thể 13, thay vì 2. Điều này gây ảnh hưởng nghiêm trọng đến sự phát triển bình thường và trong nhiều trường hợp, dẫn đến sảy thai, thai chết lưu hoặc em bé tử vong ngay sau khi sinh.
Trẻ sơ sinh mắc hội chứng Patau phát triển chậm trong bụng mẹ và có cân nặng khi sinh thấp. Trẻ mắc hội chứng này thường gặp nhiều vấn đề sức khỏe nghiêm trọng, ảnh hưởng đến nhiều cơ quan trong cơ thể.
Tỷ lệ tử vong cao trong những ngày đầu tiên của trẻ sơ sinh và nhiều trường hợp mang thai dẫn đến sảy thai do các triệu chứng đe dọa tính mạng như các vấn đề về tim và bất thường tủy sống trong quá trình phát triển của thai nhi. Chỉ có 5% đến 10% trẻ sơ sinh mắc hội chứng Patau sống sót sau năm đầu tiên.
Hội chứng Patau là một rối loạn di truyền nghiêm trọng.
1. Tầm quan trọng của chế độ dinh dưỡng với trẻ mắc hội chứng Patau
Việc chăm sóc dinh dưỡng cho trẻ mắc hội chứng Patau đóng vai trò quan trọng, nhằm:
Hỗ trợ sự phát triển: Trẻ mắc hội chứng Patau thường gặp khó khăn trong việc bú mớm và tiêu hóa, dẫn đến chậm phát triển và suy dinh dưỡng. Chế độ ăn hợp lý giúp cung cấp đủ dưỡng chất cho sự phát triển thể chất và não bộ.
Tăng cường hệ miễn dịch: Trẻ mắc hội chứng Patau dễ bị nhiễm trùng do hệ miễn dịch suy yếu. Dinh dưỡng đầy đủ giúp tăng cường sức đề kháng, chống lại bệnh tật.
Video đang HOT
Cải thiện các vấn đề sức khỏe: Một số trẻ mắc hội chứng Patau có thể gặp các vấn đề về tim mạch, tiêu hóa… Chế độ ăn phù hợp có thể giúp cải thiện các triệu chứng và hỗ trợ điều trị.
Tuy nhiên, cần lưu ý rằng không có chế độ ăn cụ thể nào được thiết kế riêng cho trẻ mắc hội chứng Patau. Việc xây dựng chế độ ăn cần dựa trên tình trạng sức khỏe và các vấn đề cụ thể của từng trẻ bệnh.
Chăm sóc trẻ bị hội chứng Patau cần chú ý đặc biệt về dinh dưỡng.
2. Một số nguyên tắc chung về dinh dưỡng cho trẻ mắc hội chứng Patau
Không có phương pháp điều trị cụ thể nào, không có chế độ ăn nào dành riêng cho trẻ mắc hội chứng Patau. Do trẻ sơ sinh mắc hội chứng này sẽ gặp phải các vấn đề sức khỏe nghiêm trọng, bác sĩ thường tập trung vào việc giảm thiểu sự khó chịu và đảm bảo trẻ có thể bú.
Đối với những trẻ bú, do đường thở mềm/giảm trương lực hoặc khả năng phối hợp kém, trẻ có thể phải cố gắng nhiều hơn, chậm hơn khi bú và trẻ có thể dễ bị sặc hơn. Hít phải có nghĩa là trẻ có thể có nguy cơ thức ăn hoặc chất lỏng vô tình đi vào phổi, có thể dẫn đến viêm phổi. Ngoài ra, một số trẻ mắc bệnh tim có thể mệt rất nhanh trong khi bú và không bú đủ. Do đó, trẻ có thể không nhận đủ dinh dưỡng và calo.
Đối với số ít trẻ sơ sinh mắc hội chứng Patau sống sót sau vài ngày đầu đời, việc chăm sóc sẽ phụ thuộc vào các triệu chứng và nhu cầu cụ thể của trẻ.
Đảm bảo đủ calo: Trẻ cần được cung cấp đủ calo để duy trì hoạt động và phát triển.
Cân bằng các chất dinh dưỡng: Chế độ ăn cần cân bằng giữa protein, carbohydrate, chất béo, vitamin và khoáng chất.
Dễ tiêu hóa: Nên lựa chọn thực phẩm mềm, dễ tiêu hóa, tránh các thức ăn khó tiêu gây đầy bụng, khó chịu.
Chia nhỏ bữa ăn: Nên chia thành nhiều bữa nhỏ trong ngày để trẻ dễ hấp thụ.
Đảm bảo đủ nước: Cho trẻ uống đủ nước để tránh táo bón và các vấn đề về thận.
3. Một số vấn đề thường gặp và cách xử lý trong chế độ ăn của trẻ mắc hội chứng Patau
Khó bú, khó nuốt: Nuôi ăn qua ống có thể là tạm thời nhưng cũng có thể là lâu dài. Nhiều trẻ sẽ tiếp tục bú bình và/hoặc ăn bằng thìa. Nhưng đối với một số trẻ, chúng có thể tiếp tục cần nuôi ăn qua ống trong thời gian dài. Với trẻ bú bình, sử dụng bình sữa chuyên dụng, núm vú mềm, cho trẻ ăn ở tư thế phù hợp, chia nhỏ lượng ăn, tăng số bữa ăn.
Trào ngược dạ dày thực quản: Cho trẻ ăn đặc hơn, tránh ăn quá no, kê cao đầu khi ngủ. Điều quan trọng là phải hỏi ý kiến tư vấn của và hỗ trợ từ bác sĩ, chuyên gia dinh dưỡng về chứng trào ngược. Bác sĩ có thể chỉ định thêm chất làm đặc vào thức ăn của bé để ngăn bé nôn trớ, cũng như dùng thuốc để giảm/trung hòa sản xuất acid dạ dày.
Táo bón: Có thể giảm bớt sự khó chịu này bằng một hoặc kết hợp các biện pháp như chế độ ăn/thức ăn thô giúp thúc đẩy quá trình hình thành phân mềm. Tăng cường chất xơ trong chế độ ăn (rau củ, trái cây), đảm bảo đủ nước. Dùng thuốc nhuận tràng, thuốc đạn, hoặc thuốc làm mềm phân và các bài tập/massage để khuyến khích bé đi tiêu và cải thiện trương lực các cơ liên quan.
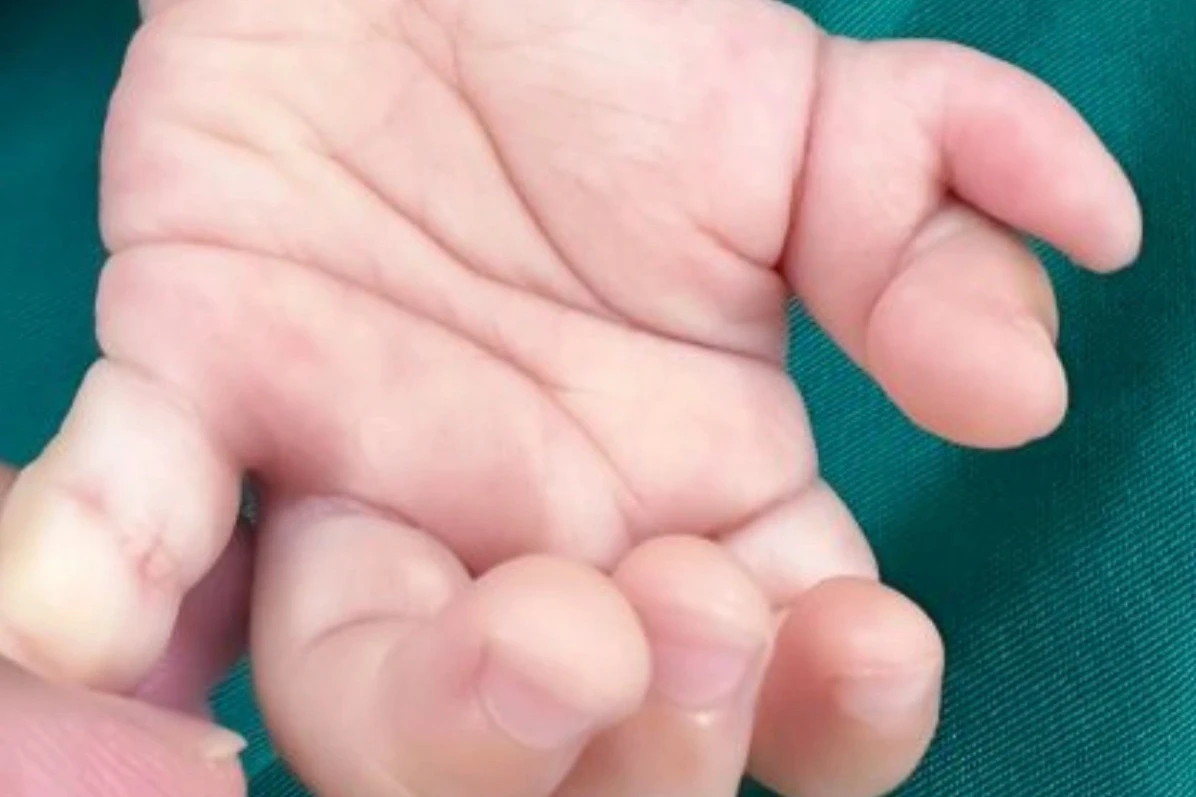
Bé gái vừa chào đời đã có 4 ngón tay cái mọc 2 bên như càng cua
Tại bệnh viện, gia đình bệnh nhi cho biết, từ khi chào đời bé đã có 4 ngón cái ở hai bên bàn tay, hình thù giống như càng cua.
Đó là trường hợp của bé T.A. (8 tháng tuổi) chào đời với 4 ngón cái ở hai bàn tay giống như càng cua. Hai ngón phụ kém phát triển, không hoạt động, dễ bị thương.
Khi được gia đình đưa đến bệnh viện, các bác sĩ đã phẫu thuật cắt ngón dư, chuyển gân, tạo hình nhằm tăng cường cơ năng cho ngón chính của bé.
Cháu bé có 2 ngón cái mỗi bên bàn tay nhìn như càng cua (Ảnh: BV).
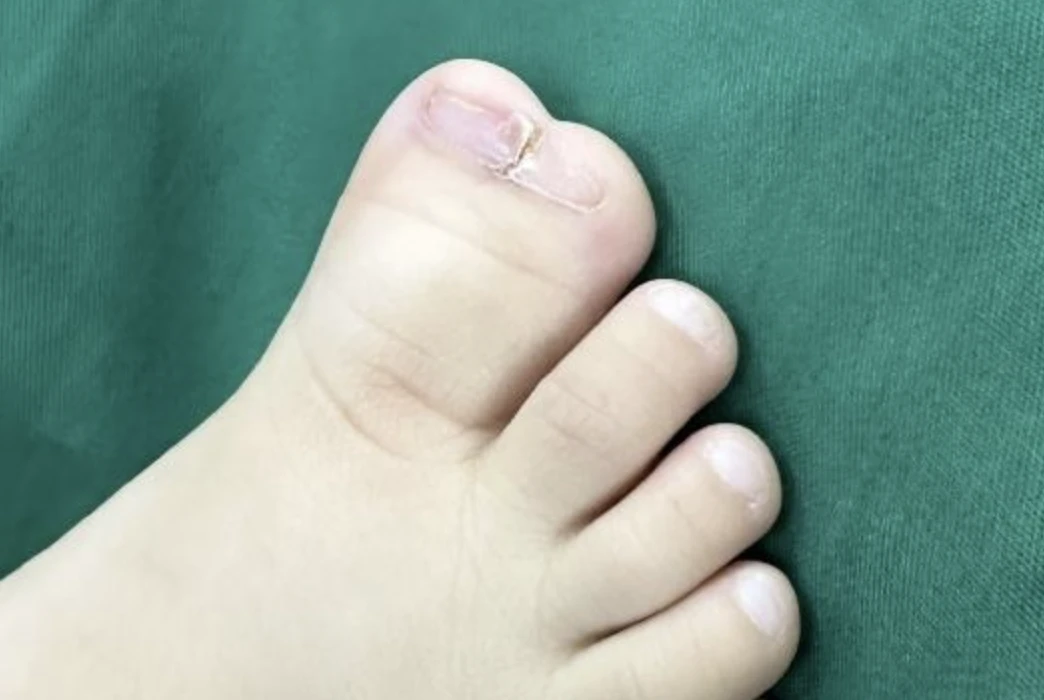
Một trường hợp khác là bé M. (11 tháng tuổi), chào đời với một bàn chân có hai ngón cái dính nhau làm lệch trọng tâm chân, khiến bé đi lại khó khăn và khó mang giày khi lớn. Bé được tách và loại bỏ ngón phụ, cắt xương, ghép da, chuyển gân và nắn trục cho ngón chính.
Sau vài giờ phẫu thuật, hai bệnh nhi đều tỉnh táo trở lại, có thể uống sữa. Khi vết mổ khô, sức khỏe hồi phục bình thường, hai bé được xuất viện. Bố mẹ bệnh nhi được bác sĩ hướng dẫn thay băng thường xuyên cho con và hẹn lịch tái khám.
Theo bác sĩ chuyên khoa 2 Nguyễn Đỗ Trọng, chuyên khoa Ngoại nhi, các bệnh nhi trên là hai trong nhiều trẻ bị dị tật thừa ngón bẩm sinh, được bệnh viện nơi ông làm việc tiếp nhận.
Đa ngón tay, chân ở trẻ biểu hiện với nhiều dạng khác nhau như các ngón thừa liên kết với ngón chính bằng một mô mềm, kém phát triển hoặc sao chép ngón chính kết cấu phức tạp.
Thừa ngón là dị tật phổ biến, có thể phát hiện trước hoặc sau sinh. Đây có thể là khiếm khuyết riêng lẻ hoặc liên quan đến các dị tật bẩm sinh khác. Nguyên nhân gây dị tật thừa ngón thường là yếu tố di truyền hoặc môi trường.
Mẹ mắc các bệnh rubella, herpes, lupus ban đỏ... trong thai kỳ, thai nhi có thể bị dị tật thừa ngón. Các yếu tố khác như thai phụ trên 35 tuổi, hút thuốc, uống rượu, tiếp xúc với chất độc, chất phóng xạ cũng làm tăng khả năng trẻ bị thừa ngón bẩm sinh.
Một trường hợp trẻ sinh ra có 2 ngón chân cái dính vào nhau (Ảnh: BV).
Phẫu thuật là phương pháp duy nhất để điều trị dị tật này. Trẻ nên được phẫu thuật trước 12 tháng tuổi nhằm đảm bảo tính thẩm mỹ, bảo tồn chức năng ngón, tránh ảnh hưởng tâm lý khi nhận thấy bản thân khác biệt bạn bè.
Bác sĩ Trọng khuyến cáo, nếu dư ngón tay, chân nằm ở vị trí ngón cái hoặc các ngón giữa, khiến hoạt động cầm, nắm của bàn tay gặp khó khăn, hoặc làm lệch trục chân, trẻ nên can thiệp sớm ở ba tháng tuổi.
Trường hợp dính ngón, hay ngón phụ phát triển kém, ảnh hưởng hoặc làm biến dạng ngón chính cũng cần phẫu thuật trước một tuổi.
Để phòng ngừa nguy cơ trẻ sinh ra thừa ngón, 6 tháng trước khi mang thai và trong thai kỳ, phụ nữ tránh uống rượu bia, hút thuốc lá, chất kích thích. Thai phụ tiêm phòng đầy đủ, bổ sung vitamin, khoáng chất theo chỉ định của bác sĩ.
Bên cạnh đó, tật đa ngón di truyền trội nhưng không nguy hiểm, có thể phẫu thuật sau sinh, hoặc vợ chồng bị dị tật trên nên sàng lọc phôi, thụ tinh trong ống nghiệm, giúp tăng cơ hội sinh con khỏe mạnh.
Nhiều nỗi lo khi mang thai sau tuổi 35  Xu hướng kết hôn muộn, sinh ít con và phụ nữ hiện nay lại nắm giữ nhiều vai trò quan trọng trong xã hội khiến độ tuổi mang thai cũng trở nên muộn hơn. Sinh con khi đã lớn tuổi, phụ nữ dễ mắc các bệnh về thai kỳ như tăng huyết áp, tiểu đường, tiền sản giật, sinh non và tăng nguy...
Xu hướng kết hôn muộn, sinh ít con và phụ nữ hiện nay lại nắm giữ nhiều vai trò quan trọng trong xã hội khiến độ tuổi mang thai cũng trở nên muộn hơn. Sinh con khi đã lớn tuổi, phụ nữ dễ mắc các bệnh về thai kỳ như tăng huyết áp, tiểu đường, tiền sản giật, sinh non và tăng nguy...
 Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05
Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28
Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28 Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17
Nhân viên y tế bị đánh hội đồng ngay tại nơi làm việc00:17 Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48
Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48 Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52
Israel vận động Mỹ giữ căn cứ Nga ở Syria?08:52 Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09
Ông Tập Cận Bình nói kinh tế Trung Quốc đang đối mặt nhiều thách thức08:09 Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44
Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44 Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38
Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38 Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13
Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13 Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32
Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32Tiêu điểm
Tin đang nóng
Tin mới nhất
Stress và bệnh đái tháo đường

Uống rượu có diệt được virus cúm?

Vì sao đàn ông giảm tuổi thọ khi độc thân?
Khắc phục bất lợi của thuốc tránh thai

Dinh dưỡng cải thiện các triệu chứng của hội chứng Sjgren

Chủ động phòng, chống bệnh dại

Trầm cảm sau sinh có liên quan đến những thay đổi trong não khi mang thai
Ngày càng nhiều người trẻ mất ngủ mãn tính

Mang chó dại đi cho, người chủ nuôi bị phơi nhiễm bệnh
Chế phẩm probiotic an toàn dùng cho người
Triglyceride máu cao cũng làm tăng nguy cơ đột quỵ và bệnh tim
Bật báo động đỏ cứu sống nhiều ca bệnh nguy kịch
Có thể bạn quan tâm

Tỉ phú Musk kêu gọi Mỹ rời NATO lẫn Liên Hiệp Quốc
Thế giới
21:02:47 10/03/2025
Đang bê tủ lên tầng, anh thợ bất ngờ ngã vào lỗ hổng giữa nhà: Một giây biến mất khiến tất cả thót tim
Netizen
21:02:19 10/03/2025
Ngoại lệ của gã khổng lồ đáng ghét nhất nhì Kpop: Cả nhóm hát như 1, nhạc càng nghe càng "trôi"
Nhạc quốc tế
20:55:19 10/03/2025
Chị Đẹp Concert bán vé chậm, chuyện có bất thường?
Nhạc việt
20:51:41 10/03/2025
Trai đẹp nổi tiếng mẫu mực nhất showbiz bị tố "ngủ lang" chỉ sau 1 tháng được cho là đã cầu hôn bạn gái?
Sao châu á
20:25:17 10/03/2025
Nghẹn ngào khoảnh khắc Lê Phương đưa 1 người đặc biệt đến tiễn biệt nghệ sĩ Quý Bình
Sao việt
20:13:58 10/03/2025
Ronaldo gây bão MXH: "Bạn không giống tôi, bạn xấu quá!"
Sao thể thao
19:59:45 10/03/2025
Bắt nhóm đối tượng chuyên trộm tiền công đức ở Nam Định
Pháp luật
19:59:41 10/03/2025
Thu Quỳnh lên tiếng về chi tiết nhầm thoại trong phim "Cha tôi, người ở lại"
Hậu trường phim
18:03:46 10/03/2025
 Nếu không ăn sáng và chỉ uống cà phê, bạn sẽ đối diện với những điều gì?
Nếu không ăn sáng và chỉ uống cà phê, bạn sẽ đối diện với những điều gì? Bé trai 12 tuổi rách giác mặt, cắt cụt tay vì tự chế pháo
Bé trai 12 tuổi rách giác mặt, cắt cụt tay vì tự chế pháo

 Hỗ trợ phẫu thuật tim miễn phí, cứu sống bệnh nhi từ Campuchia
Hỗ trợ phẫu thuật tim miễn phí, cứu sống bệnh nhi từ Campuchia Hội chứng DiGeorge có cách điều trị?
Hội chứng DiGeorge có cách điều trị? Em bé sinh ra với tay chân khác biệt, chỉ mong được đi dép
Em bé sinh ra với tay chân khác biệt, chỉ mong được đi dép Bé gái bị thoát vị hoành kèm theo dị tật phổi biệt lập
Bé gái bị thoát vị hoành kèm theo dị tật phổi biệt lập Ung thư vòm họng chữa được không?
Ung thư vòm họng chữa được không? Đắk Nông tăng cường chăm sóc sức khỏe sinh sản vùng dân tộc thiểu số
Đắk Nông tăng cường chăm sóc sức khỏe sinh sản vùng dân tộc thiểu số Giải độc gan bằng thực phẩm lành mạnh tại nhà
Giải độc gan bằng thực phẩm lành mạnh tại nhà Khoa học cảnh báo: Mất ngủ, dễ mắc 3 bệnh phổ biến này
Khoa học cảnh báo: Mất ngủ, dễ mắc 3 bệnh phổ biến này Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh
Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh Tai biến lần 2 vì thói quen dùng thuốc lại và không chịu tái khám
Tai biến lần 2 vì thói quen dùng thuốc lại và không chịu tái khám Nữ sinh 15 tuổi thủng tá tràng sau cơn đau dữ dội vùng thượng vị
Nữ sinh 15 tuổi thủng tá tràng sau cơn đau dữ dội vùng thượng vị Bé gái "đen kịt" khi vào viện, cha mẹ cũng bỏng nặng trong vụ cháy ở TPHCM
Bé gái "đen kịt" khi vào viện, cha mẹ cũng bỏng nặng trong vụ cháy ở TPHCM Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng
Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng 7 điều không nên khi uống trà xanh
7 điều không nên khi uống trà xanh Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ
Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng
Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng Tân Hoa hậu Miss Global 2025 từng bị Thanh Hằng "chỉnh" vì khoe vòng 3 quá mức, Hà Hồ cũng "ngại giùm"
Tân Hoa hậu Miss Global 2025 từng bị Thanh Hằng "chỉnh" vì khoe vòng 3 quá mức, Hà Hồ cũng "ngại giùm" Hạt Dẻ khiến tất cả bất ngờ!
Hạt Dẻ khiến tất cả bất ngờ!
 Loạt nghi vấn hôn nhân của Thái Thiếu Phân rạn nứt
Loạt nghi vấn hôn nhân của Thái Thiếu Phân rạn nứt Đây là mỹ nữ showbiz khiến nam thần Thơ Ngây cấu kết xã hội đen, lập cả kế hoạch đòi 3,1 tỷ
Đây là mỹ nữ showbiz khiến nam thần Thơ Ngây cấu kết xã hội đen, lập cả kế hoạch đòi 3,1 tỷ

 Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?"
Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?" Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ
Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ "Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
"Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
 Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão!
Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão! Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa
Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa Học sinh tiểu học tả mẹ "uốn éo trên giường" khiến cư dân mạng ngượng chín mặt: Đọc đến đoạn kết thì ai cũng ngã ngửa
Học sinh tiểu học tả mẹ "uốn éo trên giường" khiến cư dân mạng ngượng chín mặt: Đọc đến đoạn kết thì ai cũng ngã ngửa Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh
Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh