Cần Thơ: Nhiều ca bệnh nặng, tử vong tăng dù tỉ lệ phủ vắc xin khá cao
Tính từ ngày 10 đến 19-11, số ca COVID-19 tử vong ở Cần Thơ là 17 người, tuy nhiên từ ngày 20 đến 28-11 số ca tử vong đã tăng lên 42, trong đó có cả người trẻ tuổi, có bệnh nền.
Nhân viên y tế kiểm tra sức khỏe bệnh nhân COVID-19 tại Bệnh viện Đa khoa TP Cần Thơ – Ảnh: T.LŨY
Chỉ tính đến trưa ngày 29-11, TP Cần Thơ đã ghi nhận 775 ca mắc COVID-19 mới. Trong thời gian từ đầu tháng 11 đến nay, số ca COVID-19 mới ghi nhận tại Cần Thơ bắt đầu tăng cao, cao điểm là từ 2 tuần gần đây với số ca mắc lên đến 800, 900 ca và đỉnh điểm có ngày tăng lên đến hơn 1.300 ca.
Nhiều bệnh viện và cơ sở y tế không còn chỗ để nhận bệnh, phải kê thêm giường cho bệnh nhân nằm. Theo số liệu của Sở Y tế TP Cần Thơ, không chỉ ca mắc mới mà số ca bệnh nặng, bệnh nền và tỉ lệ tử vong cũng có chiều hướng tăng.
Để dành giường điều trị tầng 2, tầng 3 cho bệnh nhân có bệnh lý nền, bệnh nặng. Sở Y tế Cần Thơ đã chia lại tầng điều trị, theo đó quản lý và điều trị F0 tại nhà do các trạm y tế lưu động và trạm y tế xã, phường thực hiện, đang quản lý trên 8.900 người F0.
Tầng 2 điều trị bệnh nhân COVID-19 không đủ điều kiện cách ly điều trị tại nhà, các ca F0 có diễn biến vượt khả năng chuyên môn của trạm y tế tại các bệnh viện điều trị COVID-19 với công suất 2.750 giường hiện đã không còn chỗ để tiếp nhận bệnh.
Tầng 3 điều trị bệnh nhân COVID-19 mức độ nặng, nguy kịch, bệnh nhân lĩnh vực chuyên khoa, bệnh nhân COVID-19 có bệnh lý cấp cứu kèm theo có 350 giường, hiện đang điều trị 287 bệnh nhân.
Video đang HOT
Ông Nguyễn Mạnh Hồng – giám đốc Bệnh viện Lao và bệnh phổi Cần Thơ – cho biết bệnh viện được giao chức năng điều trị bệnh nhân COVID-19 từ đầu mùa dịch đến giờ, những ngày gần đây 150 giường bệnh (tầng điều trị 2 và 3) đều chật kín không còn chỗ trống.
Hiện đang có 151 bệnh nhân, trong đó 31 bệnh nhân nặng, điều đáng lo là các trường hợp bệnh nặng, ngoài người già trên 65 tuổi, có bệnh lý nền thì gần đây bắt đầu có dấu hiệu trẻ hóa vào nhóm người trẻ có bệnh lý nền, người đã tiêm 2 mũi vắc xin…
“Về trang thiết bị máy móc, máy thở hiện bệnh viện tương đối đáp ứng được, đang tiến hành để nâng công suất giường tầng 3 lên 50 giường, để tiếp nhận điều trị bệnh nhân nặng. Vấn đề đáng lo nhất là thiếu êkip chuyên khoa hồi sức tích cực, để nâng công suất giường bệnh nặng, bệnh viện cần thêm 2 êkip bác sĩ và điều dưỡng hồi sức tích cực. Vì lực lượng tại chỗ hiện không đủ để đáp ứng”, bác sĩ Hồng nói.
Cũng theo bác sĩ Hồng, vấn đề hiện nay là chúng ta cần có chuyên gia phân tích, đánh giá dịch tễ tình hình lây nhiễm và những khu vực nguy cơ, đối tượng nguy cơ mắc COVID-19, để từ đó có các biện pháp ngăn chặn tốc độ lây lan, bùng phát của dịch. Phải kiểm soát được tốc độ lây và gia tăng chóng mặt như hiện nay, chúng ta mới làm tốt được việc điều trị, giảm được ca bệnh nặng, ca tử vong.
Tại Bệnh viện Đa khoa TP Cần Thơ (đang được sử dụng làm bệnh viện điều trị COVID-19) hiện có 433 bệnh nhân điều trị, trong đó có đến 66 bệnh nhân nặng tầng 3. Nhiều bệnh nhân nặng mới nhập viện trong đó đã tiêm 1 mũi và 2 mũi vắc xin phòng COVID-19.
Bác sĩ Trần Quốc Luận – giám đốc Bệnh viện Đa khoa TP Cần Thơ – cho hay do lượng bệnh mỗi ngày nhập vào nhiều hơn lượng bệnh nhân ra viện nên dẫn đến quá tải bệnh viện. Nhân viên y tế chịu áp lực rất lớn, kể cả công tác chăm sóc điều trị bệnh nhân và chăm lo bữa ăn cho người bệnh ở khu vực khoa dinh dưỡng.
Theo báo cáo của Sở Y tế, từ những ngày số ca mắc còn ở mức 200 – 300 ca/ngày thì số bệnh nhân nặng cũng vài chục ca. Hiện nay những ngày số ca mắc 700 – 900 ca thì số ca nặng cũng tăng trên 100 ca. Đến thời điểm số ca trên 1.000 thì số ca bệnh nặng tầng 3 cũng tăng trên 250 ca.
Tính từ ngày 10 đến 19-11, số ca COVID-19 tử vong là 17 người; tuy nhiên từ ngày 20 đến 28-11 số ca tử vong do COVID-19 đã tăng lên 42 ca. Trong đó có cả người trẻ tuổi, có bệnh nền.
Điều này cũng cần sự phân tích, lý giải của những nhà chuyên môn vì tỉ lệ bao phủ vắc xin của Cần Thơ đã khá cao, mũi 1 trên 96% và mũi 2 trên 86% (trên 18 tuổi); trên 85% trẻ 12-17 tuổi được tiêm mũi 1.
Cần Thơ: 40 phút can thiệp nội mạch cứu sống bệnh nhân bị vỡ phình động mạch vị tá tràng
Ngày 13/10, BSCKII. Phạm Thanh Phong - Phó Giám đốc Bệnh viện Đa khoa Trung ương Cần Thơ cho biết, các bác sĩ đã can thiệp nội mạch cầm máu thành công một trường hợp bệnh nhân bị xuất huyết nội do vỡ phình động mạch vị tá tràng nguy kịch.
Phình động mạch vị tá tràng là một trong những dạng hiếm nhất, chỉ chiếm khoảng 1,5% trong các dạng phình mạch máu tạng.
Theo đó, bệnh nhân là ông N. N. B., 54 tuổi, ngụ TP Hồ Chí Minh đang sinh sống và làm việc tại tỉnh Sóc Trăng được bệnh viện địa phương chuyển đến Bệnh viện Đa khoa Trung ương Cần Thơ vào khoảng 22h30, ngày 9/10 với tình trạng bụng chướng, đề kháng, ấn đau thượng vị, đau quanh rốn, hông phải, ngày càng tăng kèm nôn ói nhiều. Qua thăm khám có dấu hiệu thiếu máu cấp, bụng đau và chướng nhiều. Bệnh nhân được xử trí cấp cứu bù máu, truyền dịch... Sau đó, bệnh nhân được siêu âm bụng kiểm tra, nhiều máu đông trong ổ bụng, máu tụ sau phúc mạc.
Bệnh nhân được chỉ định chụp và can thiệp nội mạch với chẩn đoán: xuất huyết nội do vỡ phình động mạch vị tá tràng. Kết quả ghi nhận nhiều ổ thoát mạch từ nhánh của động mạch vị tá tràng cấp máu vùng tá tràng đoạn DIII, ê-kíp tiến hành tắc mạch bằng hỗn hợp keo, chụp kiểm tra thấy tắc hoàn toàn nhánh thoát mạch. Thời gian can thiệp 40 phút. Sau can thiệp, tình trạng huyết động bệnh nhân ổn định.
Xuất huyết đa ổn do vỡ phình động mạch vị tá tràng (trái) và sau can thiệp không còn thoát mạch.
Tình trạng hiện tại sau 3 ngày can thiệp, bệnh nhân tỉnh, sinh tồn ổn, niêm hồng, bụng mềm, không sốt, tình trạng chung ổn, đang được theo dõi và điều trị tiếp tại khoa Ngoại Lồng ngực - Mạch máu. Theo BSCKII. Trầm Công Chất, Trưởng Khoa Ngoại lồng ngực - Mạch máu, Bệnh viện Đa khoa Trung ương Cần Thơ cho biết, phình mạch máu tạng là một dạng bệnh lý khá hiếm gặp (0.01-0.2% dân số), trong đó, túi phình thường nằm ở các động mạch thân tạng, động mạch gan, động mạch lách.
Phình động mạch vị tá tràng là một trong những dạng hiếm nhất, chỉ chiếm khoảng 1.5% trong các dạng phình mạch máu tạng. Cơ chế sinh ra các túi phình chưa thực sự được hiểu rõ, nhưng đa số các trường hợp khởi phát sau viêm tụy cấp, chấn thương, sau phẫu thuật, tăng huyết áp. Nhìn chung, túi phình thường không có triệu chứng và được phát hiện một cách tình cờ trên các khảo sát hình ảnh học hoặc khi có biến chứng. Tuy nhiên, các biến chứng của nó có thể rất đa dạng và nghiêm trọng.
Xuất huyết tiêu hóa do vỡ phình mạch là bệnh cảnh hay gặp nhất (chiếm 52% trường hợp), đau bụng là triệu chứng phổ biến thứ hai chiếm 46% các trường hợp. Tỉ lệ tử vong khi vỡ khoảng 40% phụ thuộc vào mức độ nặng, tốc độ mất máu và đặc điểm giải phẫu của vị trí vỡ. Các triệu chứng khác có thể gặp là đau bụng, tắc nghẽn dạ dày, nôn ói, có khối u ở bụng... Chỉ 7,5% các bệnh nhân là không có triệu chứng. Tùy thuộc tương quan giải phẫu, kích thước và sự ăn mòn mà túi phình có thể được biểu hiện như tràn máu ổ bụng, xuất huyết tiêu hóa hoặc hiếm gặp hơn là chảy máu đường mật nếu túi phình vỡ vào ống mật chủ và ống tụy chính.
Bệnh nhân ổn định sau can thiệp.
Trước đây, phình động mạch vị tá chỉ được chẩn đoán khi đã có biến chứng vỡ. Ngày nay, với sự phát triển của các phương tiện chẩn đoán hình ảnh, việc chẩn đoán phình động mạch vị tá ở những người không có triệu chứng ngày càng phổ biến hơn. Tiêu chuẩn vàng để chẩn đoán phình động mạch vị tá là chụp mạch máu với độ nhạy lên đến 100%, sau đó là chụp cắt lớp vi tính (độ nhạy 67%) và siêu âm ổ bụng (độ nhạy 50%).
Do tỉ lệ tử vong lên đến 40% khi vỡ nên việc chẩn đoán và điều trị sớm phình động mạch vị tá càng sớm càng tốt trước khi có biến chứng này, đóng vai trò rất quan trọng. Các phương pháp điều trị hiện nay là phẫu thuật và can thiệp nội mạch.Việc can thiệp nội mạch đang ngày càng phổ biến hơn do những ưu điểm như xâm lấn tối thiểu, tỉ lệ thành công cao (lên đến 88.2%), và thời gian can thiệp nhanh hơn.
Can thiệp nội mạch cầm máu, bệnh nhân sẽ không phải trải qua những cuộc đại phẫu nặng nề kéo dài hàng giờ, tiềm ẩn biến chứng trong và sau phẫu thuật nguy hiểm như sốc mất máu, nhiễm trùng vết mổ... Can thiệp thành công cũng giúp giảm lượng máu cần truyền, giảm tỉ lệ tử vong và giảm thời gian nằm viện của bệnh nhân, thời gian thủ thuật ngắn, cầm máu được tức thì, hạn chế tối đa xâm lấn là những ưu điểm vượt trội của can thiệp nội mạch.
Hiện nay, Bệnh viện Đa khoa Trung ương Cần Thơ có 2 hệ thống DSA và nhiều ê-kíp có thể tiến hành can thiệp nội mạch cấp cứu với nhiều chuyên khoa khác nhau: chảy máu mũi, trong cấp cứu đột quỵ, các dị dạng mạch máu não vỡ, lấy huyết khối do tắc mạch máu lớn, nong và đặt stent trong bệnh lý mạch vành cấp cứu, tạo nhịp tim cấp cứu, chấn thương gan, lách, thận, nút mạch trong ho ra máu, xuất huyết tiêu hóa do dị dạng mạch máu... đã có nhiều bệnh nhân nặng, nguy kịch được cứu sống.
Nối bàn tay bị đứt lìa không cần dùng kim chỉ khâu 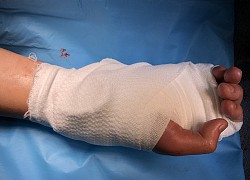 Một nam thanh niên 17 tuổi, bị đứt lìa bàn tay phải, đã được các bác sĩ Trung tâm Chấn thương chỉnh hình, Bệnh viện Đa khoa trung ương Cần Thơ khâu nối mạch máu thành công. Bàn tay phải của bệnh nhân được nối thành công - Ảnh: BV Đặc biệt, các bác sĩ đã dùng biện pháp khâu nối mới, không...
Một nam thanh niên 17 tuổi, bị đứt lìa bàn tay phải, đã được các bác sĩ Trung tâm Chấn thương chỉnh hình, Bệnh viện Đa khoa trung ương Cần Thơ khâu nối mạch máu thành công. Bàn tay phải của bệnh nhân được nối thành công - Ảnh: BV Đặc biệt, các bác sĩ đã dùng biện pháp khâu nối mới, không...
 Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43
Thực hư tin Campuchia điều binh sĩ tới biên giới với Thái Lan sau vụ đối đầu08:43 Vụ dụ dỗ tu tập thành tiên: Công an khai quật nhiều vật phẩm chôn dưới đất01:02
Vụ dụ dỗ tu tập thành tiên: Công an khai quật nhiều vật phẩm chôn dưới đất01:02 Xung đột Nga - Ukraine trước bước ngoặt08:59
Xung đột Nga - Ukraine trước bước ngoặt08:59 Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08
Vụ trộm bồn cầu làm bằng 98 kg vàng: nghi phạm ra tay trong 5 phút09:08 Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28
Báo Mỹ: Ông Trump "khó chịu" vì trang phục của ông Zelensky01:28 Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00
Ông Trump khen ông Zelensky dũng cảm, không cam kết hỗ trợ lực lượng châu Âu tại Ukraine08:00 Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01
Phát sốt đoạn phim ông Trump, ông Netanyahu nhâm nhi cocktail ở bãi biển Gaza08:01 Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14
Không chỉ Mỹ, Pháp cũng đàm phán về khoáng sản quan trọng với Ukraine09:14 Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07
Xe mất thắng lao xuống rãnh ven đường, ít nhất 18 người thiệt mạng tại Thái Lan01:07 Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50
Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50 Ông Trump nổi giận, tương lai nào đang chờ đón ông Zelensky và Ukraine?01:38
Ông Trump nổi giận, tương lai nào đang chờ đón ông Zelensky và Ukraine?01:38Tiêu điểm
Tin đang nóng
Tin mới nhất
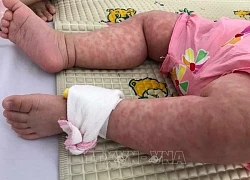
Vai trò quan trọng của Vitamin A trong phòng chống bệnh sởi

Cách ăn nghệ để kéo dài tuổi thọ

Bộ phận này càng to sức khỏe càng nguy cấp

10 thói quen khiến thận hỏng nhanh
Phòng tránh hữu hiệu các bệnh thường gặp vào mùa Xuân
Số ca mắc sởi tại Hà Nội tiếp tục gia tăng trong thời tiết ẩm

Xạ đen có mấy loại, loại nào dùng chữa bệnh tốt nhất?

3 thói quen dễ gây đột quỵ

Vatican: Giáo hoàng Francis ổn định, không còn dùng máy thở

Chế độ ăn tốt cho tim mạch

7 thực phẩm tốt cho sức khỏe nên ăn hàng ngày
Người đàn ông ngã gục khi tập thể dục buổi sáng, bác sĩ cảnh báo 1 điều
Có thể bạn quan tâm

Từ 3/3 - 10/3: 3 con giáp "thổi bay" khó khăn, tài vận bỗng hanh thông rực rỡ, tiền bạc, công danh đều hài lòng
Trắc nghiệm
00:39:41 04/03/2025
Mỹ nhân Trung Quốc đi tuyên truyền phim mới mà đẹp hết phần thiên hạ: Nhan sắc như nữ thần không một điểm chê
Hậu trường phim
23:53:43 03/03/2025
Phim Trung Quốc "ngọt như mía lùi" ai xem cũng cười tủm tỉm: Nam chính đẹp ngây ngất, con kiến bò qua cũng phải kinh ngạc
Phim châu á
23:51:35 03/03/2025
Gil Lê - Xoài Non dọn về ở chung nhà?
Sao việt
23:46:06 03/03/2025
Song Joong Ki đỡ mất mặt trước Song Hye Kyo
Sao châu á
23:40:20 03/03/2025
Muốn ly hôn, Cardi B đối mặt với điều kiện 'khó nhằn' từ chồng cũ
Sao âu mỹ
23:26:39 03/03/2025
Vì sao Hòa Minzy gây sốt?
Nhạc việt
23:19:28 03/03/2025
Ốc Thanh Vân tái xuất gameshow, tiết lộ chuyện chăm sóc mẹ ruột, mẹ chồng
Tv show
23:16:30 03/03/2025
Hành tung kẻ đâm cảnh sát cơ động tử vong ở Vũng Tàu
Pháp luật
22:39:18 03/03/2025
Đức chịu áp lực lớn vì đoạn tuyệt với năng lượng giá rẻ của Nga
Thế giới
22:12:42 03/03/2025
 Bác sĩ lấy thỏi nam châm từ niệu đạo bé trai
Bác sĩ lấy thỏi nam châm từ niệu đạo bé trai Tử vong do COVID-19 vẫn cao, vì sao?
Tử vong do COVID-19 vẫn cao, vì sao?


 Thai phụ mắc Covid-19 được cứu nhờ kỹ thuật ECMO
Thai phụ mắc Covid-19 được cứu nhờ kỹ thuật ECMO Bác sĩ phẫu thuật xuyên đêm cứu sống bệnh nhân u màng não nặng
Bác sĩ phẫu thuật xuyên đêm cứu sống bệnh nhân u màng não nặng Chuyển máu hiếm chi viện TP HCM
Chuyển máu hiếm chi viện TP HCM Cần Thơ: Trẻ dưới 18 tuổi được tiêm vắc xin Pfizer?
Cần Thơ: Trẻ dưới 18 tuổi được tiêm vắc xin Pfizer? Cần Thơ: Tiêm vắc xin Covid-19 cho hàng trăm người khuyết tật
Cần Thơ: Tiêm vắc xin Covid-19 cho hàng trăm người khuyết tật Vỡ tử cung tại vết mổ sinh cũ
Vỡ tử cung tại vết mổ sinh cũ 3 loại thực phẩm là 'vua hại gan' không phải ai cũng biết
3 loại thực phẩm là 'vua hại gan' không phải ai cũng biết Nhịn ăn gián đoạn kéo dài có hại gì?
Nhịn ăn gián đoạn kéo dài có hại gì? Việt Nam có một 'thần dược' chống ung thư, kéo dài tuổi thọ, cứ ra chợ ra thấy
Việt Nam có một 'thần dược' chống ung thư, kéo dài tuổi thọ, cứ ra chợ ra thấy Những sai lầm khi ăn sáng khiến bạn giảm cân thất bại
Những sai lầm khi ăn sáng khiến bạn giảm cân thất bại 6 cách tự nhiên giúp thoát khỏi cơn đau đầu do viêm xoang
6 cách tự nhiên giúp thoát khỏi cơn đau đầu do viêm xoang 5 món quen thuộc nhưng có thể là 'thủ phạm' gây tiêu chảy
5 món quen thuộc nhưng có thể là 'thủ phạm' gây tiêu chảy Làm thế nào để nhân viên văn phòng có một giấc ngủ ngon?
Làm thế nào để nhân viên văn phòng có một giấc ngủ ngon? Nhịn ăn sáng có giúp giảm cân không?
Nhịn ăn sáng có giúp giảm cân không? Hòa Minzy nhắn tin Facebook cho "vua hài đất Bắc" Xuân Hinh, ngày hôm sau nhận được điều bất ngờ
Hòa Minzy nhắn tin Facebook cho "vua hài đất Bắc" Xuân Hinh, ngày hôm sau nhận được điều bất ngờ Cuộc hôn nhân ngắn nhất showbiz: Sao nữ bị chồng đánh sảy thai rồi vứt trên đường, ly dị sau 12 ngày cưới
Cuộc hôn nhân ngắn nhất showbiz: Sao nữ bị chồng đánh sảy thai rồi vứt trên đường, ly dị sau 12 ngày cưới
 1 Hoa hậu hàng đầu bị cúm và viêm phổi giống Từ Hy Viên, rơi vào tình trạng nguy hiểm chỉ sau 2 ngày phát bệnh
1 Hoa hậu hàng đầu bị cúm và viêm phổi giống Từ Hy Viên, rơi vào tình trạng nguy hiểm chỉ sau 2 ngày phát bệnh
 Diễn viên Trúc Anh đã chia tay bạn trai đạo diễn?
Diễn viên Trúc Anh đã chia tay bạn trai đạo diễn? Chỉ nhìn tư thế đi, Diệp Vấn đã tiên đoán về cái chết của Lý Tiểu Long
Chỉ nhìn tư thế đi, Diệp Vấn đã tiên đoán về cái chết của Lý Tiểu Long Bắt khẩn cấp nhóm đối tượng khiêng quan tài diễu phố
Bắt khẩn cấp nhóm đối tượng khiêng quan tài diễu phố Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc
Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một
Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì?
Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì? Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng!
Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng!



 Bố mẹ vợ Quang Hải mang đặc sản thiết đãi thông gia, một mình Chu Thanh Huyền ngồi đất ăn món bình dân gây sốt
Bố mẹ vợ Quang Hải mang đặc sản thiết đãi thông gia, một mình Chu Thanh Huyền ngồi đất ăn món bình dân gây sốt