Cách phát hiện các bất thường ở tuyến vú
Đối với phụ nữ từ 35 tuổi trở lên, ít nhất 1 năm cần đi khám vú để có thể phát hiện những dấu hiệu bất thường.
Quan trọng hơn hàng tháng ngay sau khi sạch kinh, chị em có thể tự khám cho mình dễ dàng theo cách dưới đây:
Cởi trần, đứng trước gương, hai tay chống vào sườn, ưỡn ngực rồi giơ cao tay để nhìn và sờ nắn, so sánh hai tuyến vú.
Nhìn: Xem hai bên vú có bên nào to nhiều hơn không (bình thường vú trái to hơn vú phải), xem da vú có vùng nào bị co kéo không (chú ý nâng hai bầu vú lên hoặc giơ cao hai tay lên để quan sát vùng da ngay rãnh dưới vú). Nhìn xem có vùng da vú nào bị phù nề, thâm nhiễm hay bị co kéo khi ta di động vú không. Nếu có vùng da bị nhăn nheo như vỏ quả cam thì cũng nên lưu ý và đi khám sớm. Quan sát hệ thống mạch máu da vú, xem da vú có vùng nào đỏ hay tím không, núm vú có bị co kéo tụt vào trong ( dấu hiệu này không có giá trị bệnh lý nếu hai núm vú bị tụt từ tuổi dậy thì).
Động tác tiếp theo là dùng các ngón tay bóp hai núm vú xem ở một hay hai bên vú bên nào tiết dịch không, đó là dịch trong hay máu, dịch chảy tự nhiên hay chỉ chảy khi dùng tay bóp mạnh núm vú. Sự tiết dịch ở một hay hai núm vú có thể lành tính do giãn ống tuyến vú, nhưng cũng có khi là dấu hiệu của ung thư ống tuyến vú. Một ổ loét ở vú có thể là lành tính do gãi, nhưng cũng có thể là do một ung thư xâm nhiễm giai đoạn muộn.
Sờ nắn: Việc sờ nắn hai vú để xem có khối chất rắn bất thường nào không cần được làm thường xuyên ngay sau khi sạch kinh, vì trước khi có kinh hai vú thường cương to, việc sờ nắn khó chính xác. Nên dùng bàn tay phải để sờ nắn vú trái và ngược lại.
Đặt bàn tay áp vào ngực, dùng tất cả các ngón tay ép tuyến vú vào lồng ngực để xem có gì bất thường không. Sau đó nằm ngửa, để một cái gối kê dưới vai kê cao từng vú lên để sờ nắn chỗ bên ngoài vú là vị trí hay có khối u và phần kéo dài của tuyến vú về phía hõm nách.
Video đang HOT
Khi sờ nắn trong hõm nách cần giơ cánh tay thẳng lên đầu để có thể dễ dàng phát hiện xem có hạch nách phía bên vú đó không. Xoay xem khối u có dính vào da, có co kéo da không, xem khối u có dính vào cơ ngực to không, có dính vào núm vú không. Sờ nắn các hõm nách, các hõm trên và dưới đòn để xem có hạch không, hạch to hay nhỏ, cứng mềm ra sao. Các hạch ung thư thường khác với hạch viêm vì nhỏ, rắn, di động và không đau.
Lưu ý: mọi trường hợp thấy có vấn đề bất thường ở vú đều phải đến cơ sở y tế khám, làm thêm các xét nghiệm giúp cho việc chẩn đoán xác định bệnh để có hướng điều trị sớm.
Theo Ngọc Phú/Suckhoedoisong.vn
Hội chứng nữ hóa có tinh hoàn
Bệnh nhân có tuyến vú và cơ quan sinh dục ngoài như của nữ giới nhưng lại vô kinh khi đến tuổi dậy thì.
Hội chứng này người bệnh tuy hình dáng là nữ giới nhưng thực sự lại mang kiểu gen của nam giới. Người mắc hội chứng này thường chỉ được phát hiện ra khi có vấn đề về vô sinh hay tình cờ thăm khám bệnh khác.
Nguyên nhân dẫn đến nữ hoá tinh hoàn
Hội chứng không nhạy cảm androgen (AIS: androgen insensitivity syndrome) còn gọi là hội chứng kháng androgen, là một tập hợp các rối loạn liên quan đến sự biệt hóa giới tính. AIS xảy ra do sự đột biến của gen AR. Gen này quy định sự nhạy cảm hay tiếp nhận của thụ thể với androgen. Không có sự tác động của androgen, cơ thể sẽ phát triển theo hướng nữ dưới tác dụng của estrogen. Kết quả là dù tinh hoàn vẫn phát triển bình thường và sản xuất androgen bình thường, nhưng hình dáng bên ngoài của bệnh nhân vẫn phát triển theo hướng nữ. Vì vậy, bệnh này trước đây còn có tên là bệnh nữ hóa có tinh hoàn.
Khám lâm sàng cho thấy bệnh nhân AIS không có tử cung và buồng trứng (Ảnh minh họa: Internet)
Biểu hiện bệnh rất dễ bị bỏ qua
Khi mới sinh, bé bị AIS giống như một bé gái bình thường, không có dấu hiệu gợi ý để nghi ngờ bộ nhiễm sắc thể (NST) hoặc nồng độ testosterone bất thường hay nghi ngờ bé không có tử cung và buồng trứng. Dậy thì có khuynh hướng bắt đầu nhẹ nhàng hơn so với các bé gái khác. Tuyến vú phát triển, cấu trúc vùng chậu và phân bố mỡ cơ thể xảy ra như các bé gái khác. Tuy nhiên, bệnh nhân có rất ít hoặc không có lông mu, hoặc lông phân bố theo kiểu nam.
Da mặt bệnh nhân thường đẹp hơn các bạn cùng lứa tuổi, không có mụn trứng cá vì các tuyến nhờn không đáp ứng với kích thích của androgen. Nói chung, quá trình dậy thì không khác biệt nhiều so với các bé gái khác, ngoại trừ việc bệnh nhân sẽ không có kinh. Vì kinh nguyệt thường xuất hiện khoảng 2 năm sau khi vú phát triển nên mọi người thường không lo lắng về việc bé gái không có kinh cho đến khi nó được 14 hay 15 tuổi.
Khám lâm sàng cho thấy bệnh nhân có lông mu thưa thớt hoặc hoàn toàn không có lông mu, bộ phận sinh dục ngoài là nữ với âm đạo ngắn, không thấy cổ tử cung. Vì bệnh nhân không có tử cung nên âm đạo thường kết thúc là một túi cùng, hoàn toàn không có sự thông thương gì với bên trong. Siêu âm không thấy tử cung và 2 buồng trứng. Bệnh nhân hoàn toàn không có khả năng sinh sản. Có thể sờ thấy chỗ gồ lên ở vùng bẹn do tinh hoàn đội lên. Đa phần không sờ thấy do tinh hoàn thường còn nằm trong ổ bụng.
Khi nghi ngờ bệnh nhân bị hội chứng này, chỉ cần thực hiện NST đồ sẽ giúp chúng ta khẳng định được chẩn đoán.
Điều trị có khó?
Bước khó khăn nhất khi điều trị là làm cách nào để thông báo chẩn đoán cho bệnh nhân và gia đình. Do bệnh cảnh này đi kèm theo biến chứng là bệnh nhân vĩnh viễn không thể có con và sự không nhất quán về mặt giới tính dễ làm cho bạn tình của bệnh nhân cảm thấy ái ngại, nên tâm lý của những người mang bệnh này rất dễ bị tổn thương. Vì vậy, việc quyết định sẽ thông báo chẩn đoán cho bệnh nhân như thế nào nên đặt lợi ích của bệnh nhân lên hàng đầu.
Đa phần bệnh nhân sẽ cảm thấy hoang mang và đau khổ, bất mãn. Vì vậy, chiến lược tư vấn và hỗ trợ tinh thần cho bệnh nhân ngay sau đó với các bước tiếp cận hệ thống cần được chuẩn bị trước một cách tỉ mỉ. Nhiều phụ nữ bị AIS cảm thấy dễ chịu hơn nhiều khi được giúp liên lạc với những người có cùng căn bệnh như mình.
Các vấn đề điều trị khác
Làm rộng âm đạo: Đối với những phụ nữ gặp vấn đề khó khăn trong quan hệ tình dục do âm đạo hẹp, âm đạo có thể tự rộng ra dần dần do nó có khả năng tự giãn sau một thời gian dài sinh hoạt vợ chồng. Việc tái tạo lại âm đạo bằng phẫu thuật có thể thực hiện cho người lớn nhưng cũng có thể gây ra một số biến chứng.
Cắt bỏ tinh hoàn: Đây là vấn đề còn đang tranh luận. Lợi ích của tinh hoàn cho đến thời điểm sau dậy thì là không cần sử dụng nội tiết ngoại sinh. Điều này xảy ra là do testosterone do tinh hoàn sản xuất sẽ chuyển hóa thành estrogen. Điểm tranh luận chính về việc cắt bỏ tinh hoàn là tinh hoàn trong ổ bụng có thể sẽ phát triển thành một khối u lành hoặc ác tính.
Ngoài vấn đề này, nhiều bệnh nhân nói rằng sau khi cắt bỏ tinh hoàn, họ không cảm thấy bình thường như trước kia, chẳng hạn như bị giảm sinh lý.
Estrogen thay thế: Nếu cắt bỏ tinh hoàn, cần sử dụng estrogen để hỗ trợ quá trình dậy thì, sự phát triển của xương và hoàn chỉnh quá trình trưởng thành. Vì bệnh nhân không có tử cung nên không cần cung cấp progesterone.
Hội chứng kháng androgen là một hội chứng hiếm gặp và có tính gia đình. Việc chẩn đoán hội chứng này không khó. Tuy nhiên, về mặt điều trị, cho đến nay, y học vẫn còn bất lực trước các bệnh lý liên quan đến bất thường gen di truyền nói chung và hội chứng này nói riêng. Hi vọng rằng trong tương lai, AIS sẽ được nghiên cứu nhiều hơn và chúng ta sẽ tìm ra các phương pháp điều trị mới tốt nhất cho bệnh nhân.
BS. Nguyễn Khánh Linh
Theo Suckhoedoisong.vn
Coi chừng vô sinh nếu có những dấu hiệu này  Chỉ đơn giản là bị đau bụng thường xuyên thì đó cũng có thể là dấu hiệu cảnh báo sức khỏe sinh sản của bạn đang có vấn đề. Chu kỳ kinh nguyệt không đều hoặc thay đổi thất thường Nếu chu kỳ kinh của bạn thường xuyên bị sớm hoặc chậm, lượng máu kinh thay đổi thất thường (quá nhiều hoặc quá...
Chỉ đơn giản là bị đau bụng thường xuyên thì đó cũng có thể là dấu hiệu cảnh báo sức khỏe sinh sản của bạn đang có vấn đề. Chu kỳ kinh nguyệt không đều hoặc thay đổi thất thường Nếu chu kỳ kinh của bạn thường xuyên bị sớm hoặc chậm, lượng máu kinh thay đổi thất thường (quá nhiều hoặc quá...
 Tranh cãi clip 2 nhân viên môi trường vào tận nhà "xin" tiền lì xì đầu năm: Thái độ gia chủ gây xôn xao01:01
Tranh cãi clip 2 nhân viên môi trường vào tận nhà "xin" tiền lì xì đầu năm: Thái độ gia chủ gây xôn xao01:01 Bé trai khóc thét khi rơi thẳng từ mái nhà xuống đất: Đoạn camera khiến gia chủ run rẩy00:47
Bé trai khóc thét khi rơi thẳng từ mái nhà xuống đất: Đoạn camera khiến gia chủ run rẩy00:47 Clip em bé thất thần khi nộp tiền lì xì cho mẹ khiến dân mạng cười lăn00:14
Clip em bé thất thần khi nộp tiền lì xì cho mẹ khiến dân mạng cười lăn00:14 Bất lực nhìn bóng mẹ rời xa, tiếng khóc xé lòng trong đêm cùng câu nói của bé gái khiến ai cũng nhói lòng00:17
Bất lực nhìn bóng mẹ rời xa, tiếng khóc xé lòng trong đêm cùng câu nói của bé gái khiến ai cũng nhói lòng00:17 Cậu bé vùng vằng, chê ít thế và đập bao lì xì xuống ghế khi được mừng tuổi00:20
Cậu bé vùng vằng, chê ít thế và đập bao lì xì xuống ghế khi được mừng tuổi00:20 Đoạn video vỏn vẹn 20 giây từ camera của một gia đình lúc 4 giờ sáng khiến ai cũng phải bật khóc: Nhân vật chính lại là người không hề xuất hiện00:21
Đoạn video vỏn vẹn 20 giây từ camera của một gia đình lúc 4 giờ sáng khiến ai cũng phải bật khóc: Nhân vật chính lại là người không hề xuất hiện00:21 1 nhân vật nổi tiếng đang livestream thì người yêu nhờ lấy khăn tắm, sợ lộ bí mật nên ra tín hiệu ngay: 12s ngượng ngùng thấy rõ00:23
1 nhân vật nổi tiếng đang livestream thì người yêu nhờ lấy khăn tắm, sợ lộ bí mật nên ra tín hiệu ngay: 12s ngượng ngùng thấy rõ00:23 Thấy con dâu đi làm xa vừa về đến cổng, mẹ chồng có phản ứng khiến ai cũng "đứng hình"00:21
Thấy con dâu đi làm xa vừa về đến cổng, mẹ chồng có phản ứng khiến ai cũng "đứng hình"00:21 Shock nhất Douyin: Một cú nổ lớn vang lên, "trẻ con có biết gì đâu" khiến bố mẹ đối mặt với khoản bồi thường hơn 3,5 tỷ đồng!00:19
Shock nhất Douyin: Một cú nổ lớn vang lên, "trẻ con có biết gì đâu" khiến bố mẹ đối mặt với khoản bồi thường hơn 3,5 tỷ đồng!00:19 Clip: Khoảnh khắc "đứng tim" khi xe khách bất ngờ lấn làn suýt lao thẳng vào xe con ở Nam Định, chỉ còn 1 giây là gây thảm hoạ02:02
Clip: Khoảnh khắc "đứng tim" khi xe khách bất ngờ lấn làn suýt lao thẳng vào xe con ở Nam Định, chỉ còn 1 giây là gây thảm hoạ02:02 Chúc Tết một câu cực lạ, cụ bà 96 tuổi khiến anh trai 98 tuổi bật cười, rút ví thưởng "hậu hĩnh"02:07
Chúc Tết một câu cực lạ, cụ bà 96 tuổi khiến anh trai 98 tuổi bật cười, rút ví thưởng "hậu hĩnh"02:07Tin đang nóng
Tin mới nhất

Thủ dâm bao nhiêu là quá nhiều?

Không quan hệ tình dục có ảnh hưởng đến sức khỏe?

5 lợi ích của cà phê đối với sức khỏe tình dục nam giới

5 cách 'đẩy lùi' chứng mất ngủ sau sinh

10 mẹo đối phó với những khó chịu thời kỳ mãn kinh

7 cách tự nhiên giúp nam giới tăng ham muốn tình dục

Giải pháp hỗ trợ tăng tiết testosterone, cải thiện sinh lý cho nam giới từ Châu Âu

6 nguyên nhân gây ngứa khi sử dụng băng vệ sinh

Những điều cần biết về 'giấc mơ ướt'

Những triệu chứng đáng sợ ở phụ nữ tuổi mãn kinh

Điều gì xảy ra nếu bạn ngừng 'chuyện ấy'?

Rối loạn cương dương ở nam giới mắc đái tháo đường
Có thể bạn quan tâm
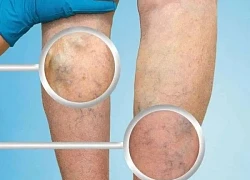
Viêm tắc tĩnh mạch chân có nguy hiểm không?
Sức khỏe
08:15:54 07/02/2025
Lật mặt kẻ sát hại ông chủ quán ăn Phát Lộc Tài sau hơn 7 giờ gây án
Pháp luật
08:05:03 07/02/2025
Iran, Trung Quốc phản ứng mạnh với kế hoạch tiếp quản Gaza của ông Trump
Thế giới
07:51:36 07/02/2025
"Tiểu Jennie" bị chê hát chua như chanh, nhảy như điện giật
Nhạc quốc tế
07:09:32 07/02/2025
Cặp đôi Vbiz từng đấu tố căng thẳng vì chuyện ngoại tình nay đi chụp hình cưới, zoom cận phản ứng mới đáng bàn
Sao việt
06:50:56 07/02/2025
Shakira tiết lộ cuộc sống làm mẹ đơn thân hậu chia tay Piqué
Sao âu mỹ
06:36:29 07/02/2025
Mỹ nam Hàn đóng liên tiếp 2 bom tấn cực hot, visual đẹp phát sáng y hệt 1 siêu sao Vbiz
Hậu trường phim
06:35:20 07/02/2025
Phim mới của Park Bo Gum gây chú ý với kinh phí 'khủng'
Phim châu á
06:34:41 07/02/2025
Cách đắp mặt nạ cho da khô
Làm đẹp
06:19:31 07/02/2025
Cách làm su hào, cà rốt muối xổi ngon miễn chê, giải ngấy sau Tết
Ẩm thực
05:58:10 07/02/2025
 Bí kíp cho nàng để chàng muốn hôn mãi không rời
Bí kíp cho nàng để chàng muốn hôn mãi không rời Cậu nhỏ không chịu ‘nhả đạn’, vì sao?
Cậu nhỏ không chịu ‘nhả đạn’, vì sao?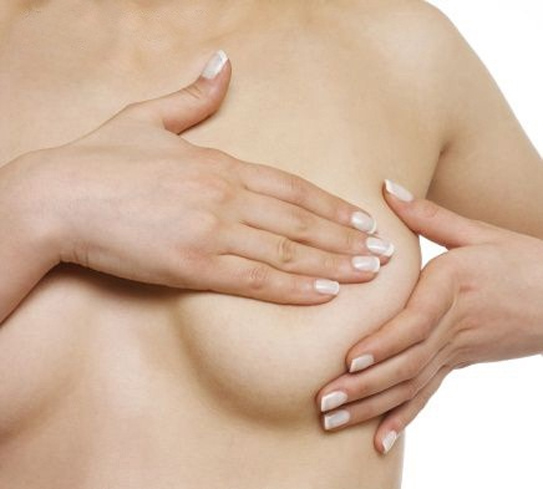

 Châu Du Dân 2 lần đưa tang tình cũ: Trầm cảm vì mất Hứa Vỹ Luân, 18 năm sau bi kịch lặp lại với Từ Hy Viên
Châu Du Dân 2 lần đưa tang tình cũ: Trầm cảm vì mất Hứa Vỹ Luân, 18 năm sau bi kịch lặp lại với Từ Hy Viên Hoa hậu Vbiz bị mỉa mai to gấp đôi đồng nghiệp nam, đáp trả cực gắt khiến netizen hả hê
Hoa hậu Vbiz bị mỉa mai to gấp đôi đồng nghiệp nam, đáp trả cực gắt khiến netizen hả hê Lo sợ ngày vía Thần Tài, vàng tăng giá lên 100 triệu/lượng, chồng đưa ra quyết định làm tôi giật mình tuột tay rơi cả mâm cơm
Lo sợ ngày vía Thần Tài, vàng tăng giá lên 100 triệu/lượng, chồng đưa ra quyết định làm tôi giật mình tuột tay rơi cả mâm cơm Mai Ngọc lần đầu để lộ cận vòng 2 lớn rõ khi mang thai ở tuổi 35, 1 điểm không giống các mẹ bỉm khác
Mai Ngọc lần đầu để lộ cận vòng 2 lớn rõ khi mang thai ở tuổi 35, 1 điểm không giống các mẹ bỉm khác Bức ảnh dấy tranh cãi Song Hye Kyo liệu còn xứng danh tường thành nhan sắc xứ Hàn?
Bức ảnh dấy tranh cãi Song Hye Kyo liệu còn xứng danh tường thành nhan sắc xứ Hàn? Hoa hậu có là 'bình hoa di động' trong phim?
Hoa hậu có là 'bình hoa di động' trong phim? Cách làm bò lúc lắc bơ tỏi đậm vị
Cách làm bò lúc lắc bơ tỏi đậm vị Cựu thiên thần Victoria's Secret 'gây sốc' với diện mạo xuống sắc
Cựu thiên thần Victoria's Secret 'gây sốc' với diện mạo xuống sắc Bi kịch Vườn Sao Băng: Từ Hy Viên và 4 ngôi sao khác lần lượt qua đời khi chưa đầy 50 tuổi
Bi kịch Vườn Sao Băng: Từ Hy Viên và 4 ngôi sao khác lần lượt qua đời khi chưa đầy 50 tuổi Vụ cô gái rơi khỏi ô tô đang chạy trên đường: Quá say nên tự lột đồ?
Vụ cô gái rơi khỏi ô tô đang chạy trên đường: Quá say nên tự lột đồ? Truy tố nữ DJ ở TPHCM cầm đầu đường dây mua bán hơn 100kg ma túy
Truy tố nữ DJ ở TPHCM cầm đầu đường dây mua bán hơn 100kg ma túy Đàm Vĩnh Hưng mất hơn 4 ngón chân?
Đàm Vĩnh Hưng mất hơn 4 ngón chân? Bé gái trộm bộ trang sức trị giá 3,4 tỷ đồng của mẹ để bán với giá chỉ 200.000 đồng, mục đích phía sau gây tranh cãi
Bé gái trộm bộ trang sức trị giá 3,4 tỷ đồng của mẹ để bán với giá chỉ 200.000 đồng, mục đích phía sau gây tranh cãi Thi thể thiếu niên 16 tuổi bị cột vào đầu bơm nước, nổi trên kênh ở Đồng Tháp
Thi thể thiếu niên 16 tuổi bị cột vào đầu bơm nước, nổi trên kênh ở Đồng Tháp
 Người đàn ông chui ra khỏi taxi rồi băng qua cao tốc TP HCM – Trung Lương
Người đàn ông chui ra khỏi taxi rồi băng qua cao tốc TP HCM – Trung Lương Rộ hình ảnh nhiều vết tiêm bất thường trên tay Từ Hy Viên khi qua đời, cái chết nghi có uẩn khúc
Rộ hình ảnh nhiều vết tiêm bất thường trên tay Từ Hy Viên khi qua đời, cái chết nghi có uẩn khúc Nóng nhất Weibo: Mẹ Từ Hy Viên xóa ảnh chụp với con rể, hối hận vì gả con gái cho nam ca sĩ Hàn?
Nóng nhất Weibo: Mẹ Từ Hy Viên xóa ảnh chụp với con rể, hối hận vì gả con gái cho nam ca sĩ Hàn?