Bác sĩ chuyên khoa gan bị ung thư gan
Phát hiện khối u gan gần 2 cm, bác sĩ Nguyễn Lê xác định tư tưởng sẽ chết đồng thời viết di chúc và mua sẵn đất ở nghĩa trang.
Bác sĩ Nguyễn Lê chuyên khoa gan mật, công tác tại Viện Quân Y 103, Hà Nội. Một lần tình cờ siêu âm gan cho mình, khối u nhỏ màu đục nổi lên khá rõ trên hình ảnh siêu âm khiến trái tim anh thắt lại, người đơ cứng. Để chắc chắn hơn, anh tiếp tục chụp CT và xét nghiệm máu, kết luận không đổi. Cuối tháng 4/2008, một bác sĩ chuyên khoa ung thư cùng bệnh viện nhìn phim chụp và cũng chắc nịch: “Khoảng một đến hai tuần nữa tế bào ung thư lan tỏa thì nguy cơ tử vong cao”.
“Tôi gọi đây là góc cua bên bờ vực thẳm. Sống chỉ để chờ chết”, bác sĩ Lê kể lại. Khi đó, anh 38 tuổi.
Cùng thời điểm đó, Viện Quân Y 103 có ba bác sĩ bị ung thư gan. Một người là thiếu tá trẻ, chỉ sống được sau gần 3 tháng điều trị tích cực. Người thứ hai là một đại uý bị ung thư gan nguyên phát và mất sau một tháng. Bác sĩ Nguyễn Lê là người còn lại.
Chứng kiến sự ra đi của hai đồng nghiệp, anh bình tĩnh vạch ra cho chính mình hai lựa chọn: Một là tiếp tục điều trị và chấp nhận có thể ra đi bất cứ lúc nào. Hai là dành thời gian ngắn ngủi còn lại để sắp xếp công việc quan trọng, lo cho gia đình. Khi đó, con trai thứ hai của anh mới chỉ 4 tháng tuổi còn anh cũng đang hoàn tất thủ tục để bảo vệ luận án tiến sĩ.
Trong hàng trăm loại ung thư thì ung thư gan là một trong những loại ung thư ác tính nhất, nguy hiểm và thời gian sống ngắn nhất. Trung bình bệnh chỉ diễn biến trong khoảng 3-6 tháng. Điều trị tích cực, đáp ứng tốt cũng may ra chỉ sống được nhiều là 2-3 năm.
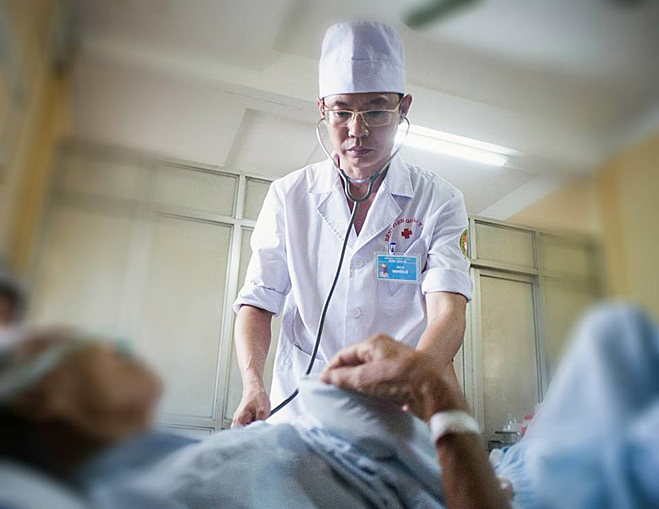
Đại tá, bác sĩ Nguyễn Lê, bệnh viện Quân Y 103 đồng thời là giảng viên tại Học viện Quân Y chuyên ngành gan mật. Ảnh: Nhân vật cung cấp.
Bằng kinh nghiệm chuyên môn và sự lắng nghe cơ thể, anh nhận ra thể bệnh của mình là thể tiến triển chậm, nếu đáp ứng điều trị tốt có thể sống được vài năm. Bởi vậy, anh quyết định không buông xuôi và dành thời gian để tìm hiểu kỹ hơn về căn bệnh này. Đồng hành cùng anh là giáo sư, tiến sĩ Nguyễn Văn Mùi chuyên ngành gan mật truyền nhiễm đã vạch ra các phương án và các bước xử lí. Nhiều đêm liền, hai thầy trò bật đèn xem từng chiếc phim X quang, từng chỉ số xét nghiệm rồi cùng nhau thảo luận về chuyên môn.
“Đây là công việc chúng tôi làm cùng nhau hàng ngày với hàng trăm, hàng nghìn bệnh nhân. Còn lần này đặc biệt hơn khi bệnh nhân lại chính là học trò của mình”, giáo sư Mùi kể lại.
Sau đó, anh đến bệnh viện Việt Đức và mời bác sĩ Trịnh Hồng Sơn, “tay dao” hàng đầu Việt Nam về phẫu thuật tiêu hóa bấy giờ để cùng lên kế hoạch cho cuộc mổ sắp tới. Các nguy cơ cũng được đưa ra thảo luận. Bác sĩ Lê sẵn sàng chấp nhận những tình huống rủi ro có thể xảy ra, thậm chí là chết trên bàn mổ.
Video đang HOT
Ngày 13/5/2008, anh cởi bỏ áo blouse trắng và khoác chiếc áo bệnh nhân để vào phòng mổ. Sau hai tuần hậu phẫu, anh bắt đầu tập những bước đi đầu tiên. Anh nói, đây là cuộc đời thứ hai của mình.
Kể từ ngày bị bệnh, anh thấu hiểu nỗi đau của bệnh nhân ung thư nên thăm khám 30-45 phút để tư vấn kỹ. Ảnh: Nhân vật cung cấp
Sau ca mổ, sức khỏe anh duy trì ổn định. Ngoài việc điều trị, anh còn sang Mỹ, Singapore, Thái Lan, Trung Quốc… để học hỏi, gặp các chuyên gia hàng đầu về ung thư rồi tổng hợp và tìm ra biện pháp điều trị tối ưu cho mình.
Năm 2017, anh trải qua ca phẫu thuật thứ hai khi khối u tái phát sau 9 năm. Khác với lần đầu, anh tự nhủ đây là ca mổ mà hàng trăm, hàng nghìn bệnh nhân ung thư chờ đợi. Sự thành công của nó không chỉ giúp anh bình phục mà còn giúp bệnh nhân có thêm niềm tin và hy vọng để điều trị lâu dài.
Hơn 10 năm chống lại căn bệnh ác tính, anh nhận ra ung thư không phải là dấu chấm hết. “Đừng gọi ung thư là cuộc chiến cũng đừng nghĩ bệnh nhân sống sót sau ung thư là những chiến binh. Hãy xem ung thư như một căn bệnh bình thường bởi nó có thể chữa khỏi hoàn toàn nếu phát hiện sớm ở thời điểm vàng”, bác sĩ nhấn mạnh.
Ngoài chăm sóc cho bản thân, bác sĩ Lê vẫn tiếp tục điều trị cho bệnh nhân tại Viện 103. Ảnh: Nhân vật cung cấp.
Năm nay, đại tá, bác sĩ Nguyễn Lê, 49 tuổi quyết định xin nghỉ hưu trước tuổi để tập trung tìm hiểu thêm nhiều biện pháp điều trị ung thư tốt nhất cho bản thân và bệnh nhân của mình. Khi người bệnh cần, anh vẫn dành thời gian để tư vấn, giúp họ chuẩn bị tâm lý và vạch ra phương hướng điều trị phù hợp nhất.
“Nếu không đặt mình vào hoàn cảnh người bệnh, đau nỗi đau của bệnh nhân, người bác sĩ khó đi trọn vẹn với nghề”, bác sĩ Lê nói. “Dù bị bệnh, tôi vẫn cố gắng thắp lên hy vọng cho những người đang cố giành giật lấy sự sống và hạnh phúc cho mình”.
Thùy An
Theo VNE
Loại bỏ khối u gan lớn đến 6cm không cần phẫu thuật
Những khối u gan có đường kính lớn nhất tới 6cm, hoặc 3 khối u có đường kính dưới 3cm, các tổn thương gần mạch máu có thể áp dụng bằng sóng viba. Nhờ đó bệnh nhân không cần phẫu thuật, giảm xâm lấn, thời gian hồi phục nhanh.
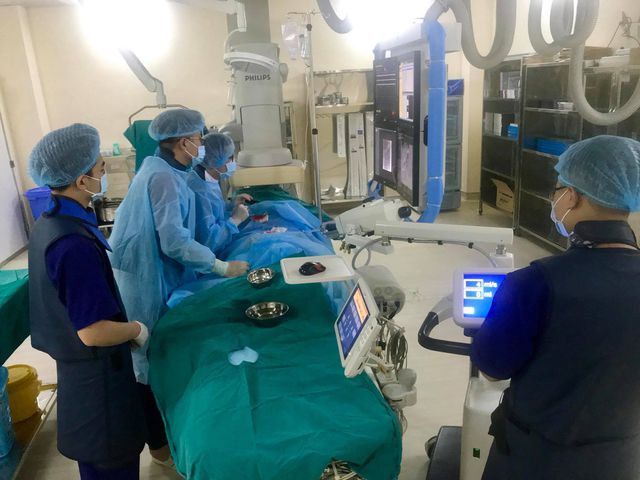
GS.TS Trần Văn Thuấn, Giám đốc bệnh viện K thông tin tại Lễ ra mắt hệ thống can thiệp mạch số xóa nền (DSA) và điều trị u gan bằng sóng viba tại bệnh viện chiều ngày 6/3.
Theo GS Thuấn, tại Việt Nam ung thư gan là bệnh thường gặp nhất ở hai giới với 25.335 trường hợp mắc mới.
Việc hệ thống đốt nhiệt u gan bằng sóng Viba (MWA) tại Bệnh viện K ra đời là thêm sự lựa chọn cho người bệnh. Bằng việc sử dụng sóng điện từ trong phổ năng lượng vi sóng (300 MHz đến 300 GHz) để tạo hiệu ứng đốt cháy mô.
Đây là phương pháp an toàn cho người bệnh, xâm lấn tối thiểu, nhiệt độ vùng đốt cao, ít bị ảnh hưởng bởi hiện tượng tản nhiệt, không hóa than quanh kim, không cần miếng đối đất, không gây nhiễu màn hình siêu âm, kích thước vùng đốt có thể tiên đoán... nên thời gian hồi phục của bệnh nhân nhanh.
Phương pháp này có thể điều trị khối u gan có đường kính lớn nhất tới 6cm hoặc 3 khối u có đường kính dưới 3cm, hoặc các tổn thương gần mạch máu...
Ngoài ra, phương pháp này đã được Cục quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt cho điều trị u tuyến giáp, u phổi, u vú,...và hi vọng trong tương lai, có thể mở rộng chỉ định điều trị cho người bệnh thuộc các chuyên khoa khác.
Còn hệ thống máy can thiệp mạch số hóa xóa nền (DSA) là một hệ thống máy X-quang can thiệp hiện đại, có một loạt các ứng dụng bao gồm chẩn đoán và can thiệp các bệnh lý ngoại biên, bụng, não, lồng ngực và tim mạch.
Bệnh nhân được can thiệp bằng hệ thống DSA nút mạch bị phình do u thận.
Đặc biệt trong lĩnh vực ung thư, hệ thống này được ứng dụng hỗ trợ việc chẩn đoán và điều trị bệnh chính xác và hiệu quả. Ưu điểm vượt trội của hệ thốnglà có thể ứng dụng trong điều trị ung thư giai đoạn tiến triển, chăm sóc giảm nhẹ, thực hiện thủ thuật can thiệp tối thiểu, giảm nguy cơ xuất huyết, rút ngắn thời gian hậu phẫu sau khi nút mạch, tránh được những biến chứng khi phẫu thuật cho người bệnh giúp nâng cao chất lượng sống cho bệnh nhân.
Trường hợp u lành tính to, dọa vỡ, phương pháp này có thể điều trị khối u đồng thời bảo tồn được nhu mô lành và chức năng bộ phận đó cho người bệnh. Ngoài ra bệnh nhân được bảo hiểm y tế chi trả theo quy định hiện hành, giúp giảm thiểu chi phí điều trị cho người bệnh.
Trong tương lai phương pháp này sẽ ứng dụng trong điều trị u vú, u phần mềm khi không còn chỉ định phẫu thuật; kết hợp với các phương pháp hoá xạ trị khác để tăng cơ hội điều trị, tăng cơ hội sống cho người bệnh.
PGS.TS Bùi Văn Giang, Giám đốc Trung tâm Chẩn đoán hình ảnh Bệnh viện K dẫn chứng ca bệnh được ứng dụng hiệu quả nhờ hệ thống can thiệp mạch số hóa xóa nền.
Đó là bệnh nhân nữ 59 tuổi mắc ung thư tụy giai đoạn cuối, đã đi khám nhiều BV trong Sài Gòn nhưng cuối cùng quyết định ra BV K chữa trị cách đây hơn 1 tuần.
Bệnh nhân đau đến mức không thể ngồi được máy bay, phải nằm trong suốt hành trình. Tại BV K, bác sĩ chụp cho chụp cắt lớp vi tính cột sống vì nghi ngờ bị di căn đến tuỷ, nhờ hệ thống DSA dẫn đường, bác sĩ đổ xi măng đốt sống, giúp bệnh nhân hết đau đớn.
Người bệnh đã phải thốt lên "tôi sống được rồi" bởi họ ngỡ rằng cơn đau kinh khủng đó sẽ kéo dài đến khi chết. Hiện tại bệnh nhân đang điều trị hoá chất.
"Nếu không có hệ thống này, bệnh nhân sẽ phải dùng morphine đến khi chết do đau không chịu được", PGS Giang cho biết.
Chiều 6/3, cô gái trẻ 19 tuổi ở Sóc Sơn, Hà Nội bị u thận lành tính cũng được can thiệp trên hệ thống máy này. Bệnh nhân vào BV K hôm thứ 6 do đau bụng, đến sáng nay phải mổ gấp do phình mạch gây truỵ mạch, khối u 10cm.
Nhờ DSA, bác sĩ chọc kim qua động mạch đùi, dùng ống thông nút mạch, đưa vật liệu nút vào.
PGS Giang cho biết, với phương pháp nút mạch này, bệnh nhân không phải trả quả cuộc mổ mở, có vết sẹo dài, hậu phẫu kéo dài, thậm chí mổ mở phải cắt thận. Sau nút mạch, bệnh nhân có thể đi lại bình thường sau 6 tiếng.
Hồng Hải
Theo Dân trí
Để ý triệu chứng '2 ngứa 1 đen' trên cơ thể, báo hiệu ung thư gan đến gần  Ung thư gan là một căn bệnh nguy hiểm và khó phát hiện sớm. Vì thế, hãy chú ý đến các triệu chứng ngứa và đen trên cơ thể sau đây để kịp thời bảo vệ sức khỏe. Ung thư gan là một trong những bệnh phổ biến nhất trên thế giới. Điểm đặc biệt của ung thư gan chính là bệnh tiến...
Ung thư gan là một căn bệnh nguy hiểm và khó phát hiện sớm. Vì thế, hãy chú ý đến các triệu chứng ngứa và đen trên cơ thể sau đây để kịp thời bảo vệ sức khỏe. Ung thư gan là một trong những bệnh phổ biến nhất trên thế giới. Điểm đặc biệt của ung thư gan chính là bệnh tiến...
 Khởi tố, bắt tạm giam nữ tài xế ô tô Mercedes gây tai nạn liên hoàn00:39
Khởi tố, bắt tạm giam nữ tài xế ô tô Mercedes gây tai nạn liên hoàn00:39 Bác sĩ phân xác nhân tình ở Đồng Nai lĩnh án tử hình10:00
Bác sĩ phân xác nhân tình ở Đồng Nai lĩnh án tử hình10:00 Nữ tài xế Mercedes đâm hàng loạt xe máy: Đi sai làn đường, có nồng độ cồn00:48
Nữ tài xế Mercedes đâm hàng loạt xe máy: Đi sai làn đường, có nồng độ cồn00:48 Tài xế xe giường nằm vừa lái vừa chơi game, còn hô to khi chiến thắng01:38
Tài xế xe giường nằm vừa lái vừa chơi game, còn hô to khi chiến thắng01:38 Trung Quốc triển khai gần 60 máy bay sau phát ngôn của lãnh đạo Đài Loan?08:54
Trung Quốc triển khai gần 60 máy bay sau phát ngôn của lãnh đạo Đài Loan?08:54 Rộ tin Mỹ lên kịch bản rời khỏi ghế chỉ huy NATO06:44
Rộ tin Mỹ lên kịch bản rời khỏi ghế chỉ huy NATO06:44 Hái rau muống ở ven sông, người phụ nữ bị cá sấu kéo xuống ăn thịt00:35
Hái rau muống ở ven sông, người phụ nữ bị cá sấu kéo xuống ăn thịt00:35 Chiến đấu cơ Trung Quốc rơi trên đảo Hải Nam03:13
Chiến đấu cơ Trung Quốc rơi trên đảo Hải Nam03:13 Nữ tài xế ô tô và người giao hàng đánh nhau giữa phố bị công an mời làm việc00:27
Nữ tài xế ô tô và người giao hàng đánh nhau giữa phố bị công an mời làm việc00:27 Nga tuyên bố giành lại hầu hết vùng Kursk09:59
Nga tuyên bố giành lại hầu hết vùng Kursk09:59 Israel oanh tạc Dải Gaza, chảo lửa Trung Đông thêm nóng08:25
Israel oanh tạc Dải Gaza, chảo lửa Trung Đông thêm nóng08:25Tiêu điểm
Tin đang nóng
Tin mới nhất

Nhập viện vì ngộ độc ma túy 'nước biển'

Người bị hoại tử vô mạch nên ăn gì và tránh ăn gì?

Ăn gì, kiêng gì trong những ngày 'đèn đỏ'?
Các phương pháp và dùng thuốc điều trị hội chứng Catatonia

Sáu giờ cân não mổ đa mô thức cứu em bé bị u nguyên bào thận
Đẩy nhanh chiến dịch tiêm vắc xin phòng bệnh sởi

Chế độ dinh dưỡng khi trẻ bị sốt phát ban
Đẩy nhanh tiến độ tiêm vắc-xin phòng sởi cho trẻ đến 10 tuổi
Dịch sởi lan rộng, nguy cơ cao từ khu vực tiêm chủng thấp

Hẹp eo động mạch chủ: Nguyên nhân, triệu chứng, cách điều trị và phòng bệnh

Nghệ An đẩy nhanh chiến dịch tiêm vaccine phòng sởi

Đau thắt lưng kéo dài, cụ ông đi khám phát hiện mắc ung thư phổi di căn
Có thể bạn quan tâm

Tôi nói gửi tiết kiệm online được 3 tỷ, bố chồng nghe xong giật mình đánh rơi đũa rồi thốt câu: "Tại sao con không nghe lời bố vậy?"
Góc tâm tình
05:21:24 22/03/2025
Các bài tập dưỡng sinh kỳ quặc giúp sống lâu đang cực 'sốt' ở Trung Quốc
Lạ vui
23:27:40 21/03/2025
Evra tuyên bố gây sốc về Messi
Sao thể thao
23:20:53 21/03/2025
Căng: Nữ ca sĩ hạng A nghi bị hội chị em đồng nghiệp cô lập, hùa nhau tẩy chay luôn đám cưới
Sao châu á
23:05:21 21/03/2025
Cựu Giám đốc Trung tâm Ứng cứu khẩn cấp máy tính lĩnh 7 năm tù
Pháp luật
22:38:40 21/03/2025
Tìm thấy thi thể nam sinh ở TP.HCM sau 2 ngày mất liên lạc
Tin nổi bật
22:33:07 21/03/2025
Trước thềm đối thoại Mỹ-Israel, Nga bảo vệ quyền phát triển hạt nhân của Iran
Thế giới
22:17:55 21/03/2025
Đỗ Thị Hà tuổi 24: CEO sang chảnh, vướng tin đồn yêu thiếu gia "nghìn tỷ"
Sao việt
20:59:53 21/03/2025
Ngọc Kem - cô gái có 1 đêm livestream tưng bừng "phốt" ViruSs là ai?
Netizen
20:31:00 21/03/2025
 8 loại cá giàu dinh dưỡng
8 loại cá giàu dinh dưỡng Đội bóng cạo đầu ủng hộ huấn luyện viên ung thư
Đội bóng cạo đầu ủng hộ huấn luyện viên ung thư

 Trẻ nhỏ cũng mắc bệnh gan nhiễm mỡ
Trẻ nhỏ cũng mắc bệnh gan nhiễm mỡ Thực phẩm 'đứng đầu bảng' gây ung thư, nhiều người Việt 'nghiện' ăn hàng ngày
Thực phẩm 'đứng đầu bảng' gây ung thư, nhiều người Việt 'nghiện' ăn hàng ngày 5 "thủ phạm" chính dẫn đến bệnh gan nhiễm mỡ, tuyệt đối chớ coi thường
5 "thủ phạm" chính dẫn đến bệnh gan nhiễm mỡ, tuyệt đối chớ coi thường Bé trai 4 tuổi có bụng nhô cao như phụ nữ mang thai và nguyên nhân khiến mọi người giật mình
Bé trai 4 tuổi có bụng nhô cao như phụ nữ mang thai và nguyên nhân khiến mọi người giật mình Trường hợp nguy cơ cao mắc bệnh viêm gan C
Trường hợp nguy cơ cao mắc bệnh viêm gan C Những dấu hiệu sớm cảnh báo ung thư đại tràng, đừng bỏ qua kẻo mất mạng
Những dấu hiệu sớm cảnh báo ung thư đại tràng, đừng bỏ qua kẻo mất mạng TP Hồ Chí Minh: Phẫu thuật vi phẫu tái tạo lưỡi cho bệnh nhân ung thư
TP Hồ Chí Minh: Phẫu thuật vi phẫu tái tạo lưỡi cho bệnh nhân ung thư Phần thịt gà bổ dưỡng nhất nhưng nhiều người chê
Phần thịt gà bổ dưỡng nhất nhưng nhiều người chê Đang đun bếp lúc sáng sớm, người phụ nữ 49 tuổi bất ngờ bị đột quỵ
Đang đun bếp lúc sáng sớm, người phụ nữ 49 tuổi bất ngờ bị đột quỵ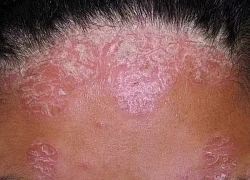 Thuốc nào trị bệnh vảy nến da đầu?
Thuốc nào trị bệnh vảy nến da đầu? Bác sĩ cảnh báo thói quen tiềm ẩn nguy cơ đột quỵ
Bác sĩ cảnh báo thói quen tiềm ẩn nguy cơ đột quỵ Biến chứng 'hơn cả cơn khó thở' của bệnh COPD
Biến chứng 'hơn cả cơn khó thở' của bệnh COPD Ăn 2 quả Kiwi trước khi đi ngủ, chuyện gì sẽ xảy ra?
Ăn 2 quả Kiwi trước khi đi ngủ, chuyện gì sẽ xảy ra? Bệnh nhi bị viêm cơ tim tối cấp được bệnh viện cứu sống
Bệnh nhi bị viêm cơ tim tối cấp được bệnh viện cứu sống Kim Soo Hyun hủy tài trợ tiền cho gia đình Kim Sae Ron
Kim Soo Hyun hủy tài trợ tiền cho gia đình Kim Sae Ron Kỳ Duyên U60 vẫn nóng bỏng, MC Diễm Quỳnh VTV đẹp rực rỡ với hoa ban
Kỳ Duyên U60 vẫn nóng bỏng, MC Diễm Quỳnh VTV đẹp rực rỡ với hoa ban Chàng trai làm shipper nuôi bạn gái học đại học, 4 năm sau được đền đáp xứng đáng
Chàng trai làm shipper nuôi bạn gái học đại học, 4 năm sau được đền đáp xứng đáng "Quỷ nhập tràng" vượt 128 tỷ, là phim kinh dị Việt ăn khách nhất lịch sử
"Quỷ nhập tràng" vượt 128 tỷ, là phim kinh dị Việt ăn khách nhất lịch sử Hôn nhân ngọt ngào của Á hậu Hong Kong trước khi chồng lộ ảnh ôm gái lạ
Hôn nhân ngọt ngào của Á hậu Hong Kong trước khi chồng lộ ảnh ôm gái lạ Cầu thủ Trung Quốc qua đời sau cú va chạm nghiêm trọng
Cầu thủ Trung Quốc qua đời sau cú va chạm nghiêm trọng Vướng tin đồn hẹn hò Kim Soo Hyun, dàn mỹ nhân Hàn nổi tiếng giờ ra sao?
Vướng tin đồn hẹn hò Kim Soo Hyun, dàn mỹ nhân Hàn nổi tiếng giờ ra sao? Người bị nghi ngờ tuồn đoạn ghi âm cho YouTuber bôi nhọ Kim Sae Ron bất ngờ lên tiếng
Người bị nghi ngờ tuồn đoạn ghi âm cho YouTuber bôi nhọ Kim Sae Ron bất ngờ lên tiếng
 Cô giáo tố bị 2 người đàn ông làm nhục giữa sân trường: Khởi tố vụ án
Cô giáo tố bị 2 người đàn ông làm nhục giữa sân trường: Khởi tố vụ án Nữ hành khách chuyển nhầm 71 ngàn thành 71 triệu đồng đã gặp tài xế xe Grab
Nữ hành khách chuyển nhầm 71 ngàn thành 71 triệu đồng đã gặp tài xế xe Grab HOT: Sao nữ Vbiz và thiếu gia tổ chức đám hỏi vào ngày mai, cô dâu đang mang thai!
HOT: Sao nữ Vbiz và thiếu gia tổ chức đám hỏi vào ngày mai, cô dâu đang mang thai! Cặp đôi Dương Quá - Tiểu Long Nữ bản Việt đang gây bão MXH: Bị chê vừa sến vừa lố, mái tóc giả trân khiến fan "cười bò"
Cặp đôi Dương Quá - Tiểu Long Nữ bản Việt đang gây bão MXH: Bị chê vừa sến vừa lố, mái tóc giả trân khiến fan "cười bò" Cháu trai thuê bạn 5 triệu đồng sát hại bà nội, phóng hỏa đốt nhà
Cháu trai thuê bạn 5 triệu đồng sát hại bà nội, phóng hỏa đốt nhà Cận cảnh biệt phủ của Hậu 'Pháo', nơi diễn ra màn hối lộ bạc tỷ ở Vĩnh Phúc
Cận cảnh biệt phủ của Hậu 'Pháo', nơi diễn ra màn hối lộ bạc tỷ ở Vĩnh Phúc
 Tổng thống Mỹ D. Trump ký sắc lệnh giải thể Bộ Giáo dục
Tổng thống Mỹ D. Trump ký sắc lệnh giải thể Bộ Giáo dục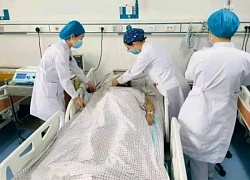 Tổ chức xong tang lễ cho mẹ, người đàn ông nhận được cuộc gọi của bác sĩ: Vào viện gấp, bà đang trong này
Tổ chức xong tang lễ cho mẹ, người đàn ông nhận được cuộc gọi của bác sĩ: Vào viện gấp, bà đang trong này