Bác sĩ ‘cân não’ khi thai phụ nặng 162 kg không thể gây mê trong lúc vượt cạn
Sản phụ béo phì nặng tới 162 kg rơi vào tình trạng tiền sản giật . Bác sĩ cân não khi lựa chọn 1 trong hai phương án gây tê hay gây mê để giúp sản phụ vượt cạn thành công.
Trước đó, Bệnh viện Từ Dũ tiếp nhận chị N.T.T.H – (25 tuổi, Long An) nhập viện với lý do con so, thai 35 tuần, ngôi đầu, tiền sản giật nặng, béo phì.
Trước khi mang thai, sản phụ nặng 110 kg, chỉ số cơ thể (BMI – Body mass index) 48,88. Tổ chức Y tế thế giới , xếp loại chỉ số BMI của sản phụ rơi vào mức cao nhất: béo phì độ 3 (chỉ số BMI từ 40 trở lên). Nguy cơ phát triển bệnh tật được cảnh báo ở mức nguy hiểm.
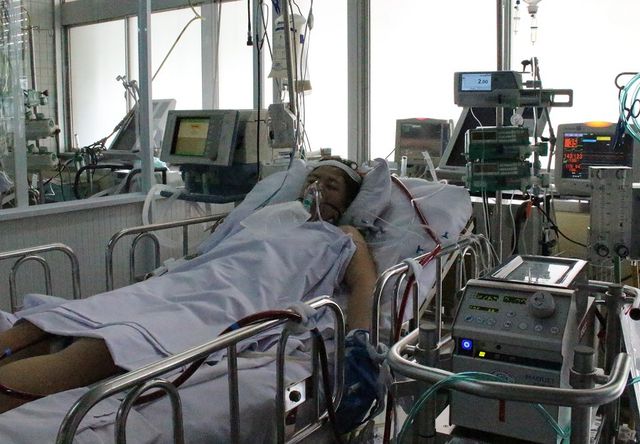
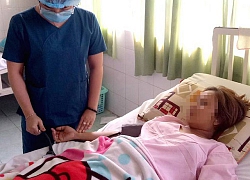
Thai phụ được gây tê để mổ bắt con khi thể trạng và chỉ số cơ thể không cho phép gây mê. ảnh: BSCC
Khi nhập viện, thai phụ nặng 162 kg, cao huyết áp không tiền sử bệnh ngoại khoa và phụ khoa, được điều trị tiết chế đã 3 tháng.
Bác sĩ tiên lượng bệnh nhân béo phì sẽ làm tăng các biến cố sản khoa về tim mạch, huyết áp, tiền sản giật, đái tháo đường, mất tim thai trong bụng mẹ…. Vì vậy, chị T.H. được nhập vào khoa Sản A – Bệnh viện Từ Dũ để kiểm tra và theo dõi sát quá trình chuyển dạ. Sau các đợt giục sanh thất bại, các bác sĩ đã quyết định phẫu thuật bắt con cho bệnh nhân T.H.
Ê-kíp bao gồm: Gây mê hồi sức và Sản khoa với nhiều bác sĩ kinh nghiệm nhất đã cân nhắc giữa 2 phương án gây tê và gây mê để mổ bắt con đảm bảo an toàn cho cả mẹ lẫn con.
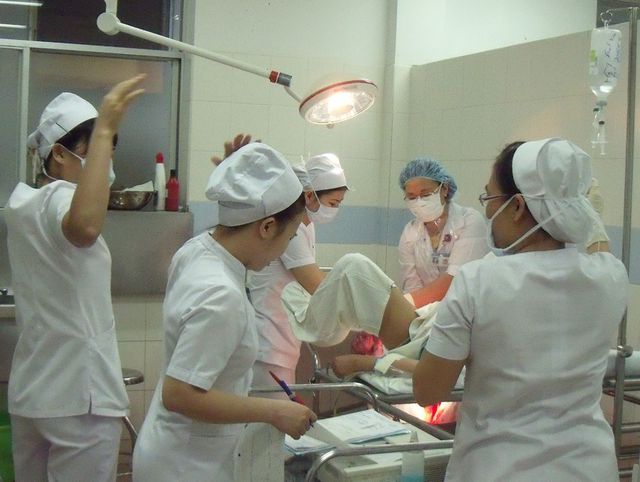
Ca mổ bắt con dưới sự phối hợp chặt chẽ của các bác sĩ Gây mê hồi sức và Bác sĩ sản khoa. Ảnh: BSCC
BS Hồng Công Danh, Trưởng khoa Gây mê hồi sức cho biết, gây mê để tiến hành phẫu thuật đối với sản phụ béo phì sẽ không đơn giản.
Video đang HOT
“Nếu gây mê, bác sĩ sẽ phải dùng lượng thuốc mê tương ứng với cân nặng của sản phụ để có thể duy trì mê cho đến khi hoàn tất cuộc mổ.
Do tình trạng cân nặng “quá khổ” bệnh nhân có cổ bị ngắn, lưỡi to, vùng hầu họng hẹp nhiều hơn so với một sản phụ bình thường, nên việc đặt nội khí quản để gây mê gặp nhiều khó khăn, khả năng gây tổn thương vùng hầu họng, dễ bị hít sặc do nguy cơ trào ngược dạ dày là không tránh khỏi, kể cả biến chứng suy hô hấp do việc rút ống nội khí quản sau phẫu thuật”, bác sĩ Danh nói.
Sau hội chẩn, ê-kíp dùng phương án gây tê tủy sống để hạn chế mức thấp nhất những tình huống nguy hiểm xảy ra cho em bé.
Sau khi gây tê thần kinh thân dưới, sản phụ mất cảm giác các bác sĩ sản khoa tiến hành mổ lấy thai. BS Trần Ngọc An, tiến hành đường rạch ngang thân tử cung để tiếp cận ổ bụng của sản phụ, bác sĩ đã phải “đi” rộng hơn so với các bà mẹ có cân nặng bình thường. Cuộc mổ đã giúp chào đời một bé trai cân nặng 3300g, hồng hào và khóc rất to.
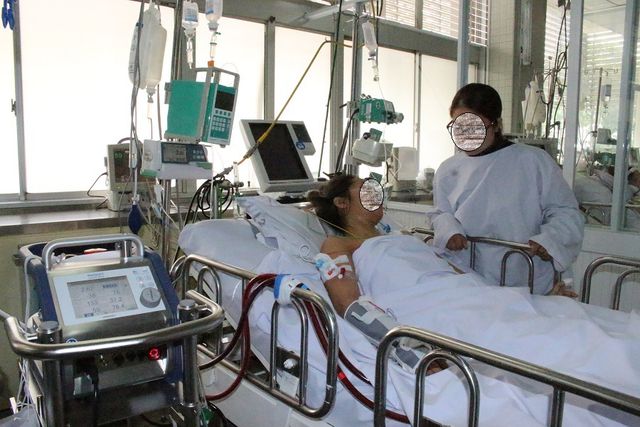
Em bé chào đời thành công, cả mẹ và con đều vượt cạn thành công. ảnh: BSCC
Các bác sĩ khuyên cáo, béo phì ở phụ nữ là một trong những tác nhân chính, tiềm ẩn các bệnh không lây như: tim mạch); tiểu đường; rối loạn cơ xương; một số loại ung thư. Chưa hết, khoa học cũng đã chỉ ra rằng, trẻ có mẹ bị béo phì trong thai kỳ có nhiều khả năng bị béo phì hơn trong thời thơ ấu và niên thiếu.
Đối với các bà mẹ béo phì, mặc dù trong suốt thời gian mang thai cũng cần rất nhiều năng lượng cho sự phát triển của bé, song các mẹ nên sử dụng và dung nạp các loại chất dinh dưỡng lành mạnh từ rau, củ, chất béo chưa bão hòa (dầu thực vật)… hạn chế các loại thức ăn chiên xào. Bên cạnh đó, các mẹ bầu cũng cần tuân thủ, kiểm tra sức khỏe tổng quát, tăng cường vận động và kiểm soát cân nặng.
Phan Nhơn
Theo vietnamnet
Tử vong mẹ khi sinh ám ảnh cả bác sĩ và người bệnh
Việc chăm sóc y tế trong suốt thai kỳ và hỗ trợ sinh sản chưa tốt là nguyên nhân khiến tỷ lệ tử vong mẹ khi sinh ở Việt Nam còn cao. Tiền sản giật, sản giật không chỉ gây ra nỗi ám ảnh với các thai phụ mà còn là sự lo ngại của những người làm công tác chuyên môn.
Tử vong mẹ tại Việt Nam ở mức cao
Sau khi sinh thường con lần 2 có cân nặng 2,9kg chị Nguyễn Thị Thu C. (43 tuổi, ngụ tại Tiền Giang) rơi vào nguy kịch vì băng huyết. Bác sĩ bệnh viện địa phương đã tiến hành cắt tử cung và 2 phần phụ cho bệnh nhân đồng thời truyền máu bổ sung chuyển lên Bệnh viện Từ Dũ. Tại đây, bệnh nhân phải mổ lần 2 để thắt động mạch chậu trong.
So với thế giới, tỷ lệ tử vong mẹ sau sinh tại Việt Nam đang ở mức cao
Sau mổ (ngày 25/2), người bệnh tiếp tục phải chuyển sang Bệnh viện Chợ Rẫy điều trị trong tình trạng hôn mê, rối loạn đông máu, thở máy, suy đa cơ quan. Các bac sĩ nỗ lực cứu chữa, sử dụng hệ thống tuần hoàn ngoài cơ thể (ECMO) lọc máu liên tục kết hợp sử dụng kháng sinh, truyền máu nhưng sau 1 tuần điều trị tích cực sản phụ không qua được nguy kịch.
Một trường hợp khác là chị Nguyễn Thị T.M. bị biến chứng tim mạch do tiền sản giật rơi vào nguy kịch trong quá trình vượt cạn (ngày 1/3). Chị may mắn được các bác sĩ phát hiện, kịp thời cứu chữa, sức khỏe đang dần bình phục.
PGS.TS Huỳnh Nguyễn Khánh Trang, Chủ nhiệm bộ môn Sản phụ khoa, Đại học Y khoa Phạm Ngọc Thạch - Trưởng khoa Sản, Bệnh viện Hùng Vương cho hay: Ước tính, mỗi năm cả nước có khoảng 1 triệu ca sinh mới, thống kê sơ bộ cho thấy, tỷ lệ tử vong mẹ ở Việt Nam hiện đang ở mức từ 80 đến 100 trường hợp/100.000 ca sinh.
Xuất huyết sau sinh đang là nguyên nhân hàng đầu gây tử vong mẹ
Tử vong mẹ ở Việt Nam đang cao hơn nhiều nước trong khu vực và trên thế giới. Tại Malaysia chỉ có khoảng 25 trường hợp tử vong mẹ/100.000 ca sinh; tại Nhật Bản là 7 trường hợp/100.000 ca sinh. Ở một số nước có nền kinh tế và y tế phát triển như Hoa Kỳ hoặc Thụy Sỹ tử vong mẹ chỉ khoảng 4 trường hợp/100.000 ca sinh.
PGS Khánh Trang nhận định: "Tỷ lệ tử vong mẹ ở Việt Nam còn cao chứng tỏ việc chăm sóc y tế trong suốt thai kỳ và hỗ trợ sinh sản đang làm chưa tốt".
Hiện nay, xuất huyết sau sinh là nguyên nhân hàng đầu gây tử vong cho sản phụ, kế đến là tiền sản giật, sản giật. Các thống kê của Bộ Y tế chỉ ra nguyên nhân tử vong mẹ gồm cao huyết áp, bệnh lý mạch máu, hô hấp còn chiếm tỷ lệ cao.
Tiền sản giật cần tầm soát sớm
Những năm qua, số ca bệnh bị tiền sản giật, sản giật được phát hiện trong quá trình mang thai, hỗ trợ sinh sản ngày càng nhiều. Đây là tình trạng nguy hiểm có thể gây biến chứng phù não, xuất huyết não, màng não, phù võng mạc, xuất huyết vùng dưới bao gan, suy tim, suy thận, phù phổi cấp, rối loạn đông xuất huyết trong lòng mạch, giảm tiểu cầu gây tử vong mẹ. Tiền sản giật, sản giật cũng sẽ khiến thai nhi bị chậm phát triển, suy thai, tử vong...
Phát hiện sớm nguy cơ tiền sản giật để có giải pháp dự phòng sẽ hạn chế tối đa rủi ro cho cả mẹ và bé
Tuy nhiên, hầu hết bệnh nhân được phát hiện bệnh khi đã vượt qua giai đoạn có thể dự phòng. Phân tích chuyên môn của PGS Khánh Trang chỉ ra: "Các dấu hiệu tiền sản giật xuất hiện từ tuần thứ 6 của thai kỳ với những diễn tiến âm thầm cho tới tuần 20 mới có những biểu hiện lâm sàng. Viêc hỗ trợ về y tế lúc này chỉ còn có ý nghĩa giảm tỷ suất tử vong, hạn chế rủi ro chứ không giúp bệnh nhân thoát khỏi các nguy cơ".
Làm thế nào để phát hiện, giải pháp nào để ngăn chặn, hỗ trợ góp phần giảm bớt các tác hại do tiền sản giật, sản giật đang là vấn đề khó khăn. Việc tầm soát, phát hiện sớm các biểu hiện lâm sàng từ tuần 11 đến tuần 13 của thai kỳ sẽ là tiền đề đặc biệt quan trọng để thực hiện giải pháp dự phòng. Tuy nhiên, phác đồ điều trị, chăm sóc sức khỏe của Việt Nam chỉ mới bắt đầu ở tuần 20 của thai kỳ trở đi tức là giai đoạn xuất hiện triệu chứng khi bệnh nhân đã đối mặt với những rủi ro.
Tiền sản giật, sản giật đang khiến nhiều đứa trẻ chào đời nhưng không còn mẹ
Dự báo tiền sản giật sẽ dựa vào các yếu tố nguy cơ nhưng rất khó khăn trong việc tiếp cận bệnh nhân, thu thập thông tin liên quan đến yếu tố nguy cơ hoặc phiếu khám thai, mẫu khám thai tại các bệnh viện. Số hóa thông tin của người bệnh để tổng hợp, phát hiện sớm các yếu tố nguy cơ tiền sản giật trong quá trình theo dõi thai kỳ là việc đặc biệt cần thiết nhưng ngành y tế mới chỉ trong giai đoạn triển khai bước đầu.
PGS Khánh Trang cho rằng, nếu hệ thống y tế nắm rõ các yếu tố bệnh sử, tầm soát bằng các phương pháp đo huyết áp trung bình, siêu âm kiểm tra, đánh giá bất thường hình thái, xét nghiệm đánh giá các yếu tố tăng trưởng tác động lên mạch máu... ở thai phụ sẽ giúp phát hiện sớm được khoảng 93% số ca bệnh có nguy cơ tiến triển thành tiền sản giật. Đây là mục tiêu sắp tới các bệnh viện cần phải thực hiện thì mới có cơ hội dự phòng (sử dụng aspirin, bổ sung calci) cho người bệnh. Phát hiện sớm cũng sẽ giúp bác sĩ chủ động theo dõi, chấm dứt thai kỳ trong thời điểm thích hợp nhưng vẫn giúp thai phụ tránh được những nguy hiểm do biến chứng của tiền sản giật.
Vân Sơn
Theo Dân trí
Hai bé gái dính chung phần gan được mổ sinh an toàn 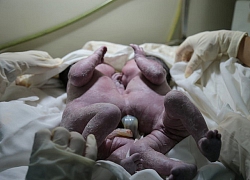 Sản phụ mang thai 36 tuần được phát hiện song thai dính chung phần gan. Các bác sĩ đã mổ đưa ra an toàn khỏi buồng tử cung của mẹ cùng lúc hai bé gái. Hai bé song sinh dính nhau phần gan được các bác sĩ mổ sinh an toàn - Ảnh: BVCC. Hôm nay (3.9), Bệnh viện Từ Dũ (TP.HCM) thông...
Sản phụ mang thai 36 tuần được phát hiện song thai dính chung phần gan. Các bác sĩ đã mổ đưa ra an toàn khỏi buồng tử cung của mẹ cùng lúc hai bé gái. Hai bé song sinh dính nhau phần gan được các bác sĩ mổ sinh an toàn - Ảnh: BVCC. Hôm nay (3.9), Bệnh viện Từ Dũ (TP.HCM) thông...
 Khối Quân nhân Trung Quốc hát vang "Như có Bác trong ngày đại thắng"00:55
Khối Quân nhân Trung Quốc hát vang "Như có Bác trong ngày đại thắng"00:55 Bảo vệ kể lý do cô gái Hà Nội phản đòn, khống chế nam thanh niên xăm trổ12:06
Bảo vệ kể lý do cô gái Hà Nội phản đòn, khống chế nam thanh niên xăm trổ12:06 Chế tài xử lý người nước ngoài cướp trang sức hơn 800 triệu tại Đà Nẵng00:53
Chế tài xử lý người nước ngoài cướp trang sức hơn 800 triệu tại Đà Nẵng00:53 Lời khai của nghi phạm bắn chết thanh niên gặp bên đường ở Quảng Trị08:01
Lời khai của nghi phạm bắn chết thanh niên gặp bên đường ở Quảng Trị08:01 Hà Nội: Làm rõ vụ rao bán "giấy mời A80 giả", hàng chục người bị chiếm đoạt tiền03:13
Hà Nội: Làm rõ vụ rao bán "giấy mời A80 giả", hàng chục người bị chiếm đoạt tiền03:13 Uy lực tổ hợp tên lửa đạn đạo của Quân đội nhân dân Việt Nam03:00
Uy lực tổ hợp tên lửa đạn đạo của Quân đội nhân dân Việt Nam03:00 Xử lý người tung tin sai về clip cựu chiến binh 90 tuổi không được xem diễu binh03:37
Xử lý người tung tin sai về clip cựu chiến binh 90 tuổi không được xem diễu binh03:37 Căn bệnh khiến Ngọc Trinh qua đời ngày càng nguy hiểm, người trẻ càng dễ mắc?02:42
Căn bệnh khiến Ngọc Trinh qua đời ngày càng nguy hiểm, người trẻ càng dễ mắc?02:42 Nga bác tin thả UAV sang Đức theo dõi tuyến vận chuyển vũ khí Mỹ08:21
Nga bác tin thả UAV sang Đức theo dõi tuyến vận chuyển vũ khí Mỹ08:21 Israel tuyên bố thành phố Gaza thành 'vùng chiến sự', phát hiện thi thể con tin07:08
Israel tuyên bố thành phố Gaza thành 'vùng chiến sự', phát hiện thi thể con tin07:08 Mỹ điều thêm tàu chiến, Tổng thống Venezuela tuyên bố cứng rắn08:45
Mỹ điều thêm tàu chiến, Tổng thống Venezuela tuyên bố cứng rắn08:45Tiêu điểm
Tin đang nóng
Tin mới nhất
Hành trình hồi sinh sự sống

Phẫu thuật cắt bỏ u tuyến nước bọt mang tai cho bệnh nhân

Bữa sáng chỉ ăn khoai lang, giảm cân hay rước họa vì thiếu chất?

Nhận biết thiếu kẽm và bổ sung đúng cách

Ớt chuông: Thực phẩm nhiều màu sắc, lợi ích bất ngờ cho sức khỏe

Lối sống vội trong cả bữa ăn, giấc ngủ đang bào mòn sức khỏe người trẻ

4 cách sử dụng củ đậu tốt cho sức khỏe
3 nguyên nhân chính gây thiếu máu não bạn cần biết

'Bí mật' dinh dưỡng trong quả đậu bắp

Hút thuốc lá và cái giá phải trả bằng sức khỏe

Ăn uống kiêng khem nhiều năm, người phụ nữ ngoài 50 già như 80

Uống nước đinh lăng nên dùng lá khô hay tươi?
Có thể bạn quan tâm

Nga cáo buộc Ukraine can dự vào các cuộc xung đột tại châu Phi
Thế giới
15:39:27 04/09/2025
Nam diễn viên sinh năm 99 và bạn gái 2k5 bị cảnh sát bắt khẩn vì liên quan ma túy
Sao châu á
15:20:09 04/09/2025
Cảnh tượng hỗn loạn tại đám tang của diễn viên Ngọc Trinh gây bức xúc
Sao việt
15:16:38 04/09/2025
Smartphone chống nước, RAM 12 GB, pin 8.200mAh, giá hơn 5 triệu đồng
Đồ 2-tek
15:14:31 04/09/2025
"Mưa đỏ" - hiện tượng "vươn mình" của điện ảnh chiến tranh Việt Nam
Hậu trường phim
15:12:36 04/09/2025
Sao Hollywood lột xác gây ngỡ ngàng trong loạt phim tranh giải
Phim âu mỹ
14:48:11 04/09/2025
Ảnh nét căng: Gia đình Bùi Tiến Dũng "gấp 3 visual", vợ mẫu Tây chiếm trọn spotlight, netizen: Xinh đẹp nhất dàn WAGs Việt!
Sao thể thao
14:25:09 04/09/2025
Tâm thư xúc động của khối trưởng quân nhân Nga: "Tôi thật sự muốn được ôm từng người và chụp chung một bức ảnh"
Netizen
14:23:21 04/09/2025
Tảng đá khổng lồ lăn từ đỉnh núi làm biến dạng đường ray sắt
Tin nổi bật
14:11:41 04/09/2025
Đề nghị truy tố vợ chồng ông chủ công ty đậu phộng Tân Tân
Pháp luật
14:03:54 04/09/2025
 Huyện Như Xuân: Tập huấn kiến thức an toàn vệ sinh thực phẩm cho cán bộ, hội viên phụ nữ
Huyện Như Xuân: Tập huấn kiến thức an toàn vệ sinh thực phẩm cho cán bộ, hội viên phụ nữ Không chủ quan, nhưng đừng quá hoang mang
Không chủ quan, nhưng đừng quá hoang mang


 Hội chứng đáng sợ gây tử vong cao trong thai kỳ, các chị em cần biết
Hội chứng đáng sợ gây tử vong cao trong thai kỳ, các chị em cần biết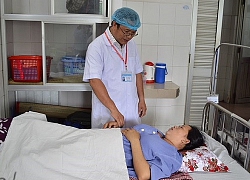 Cứu sống sản phụ bị tiền sản giật nguy hiểm
Cứu sống sản phụ bị tiền sản giật nguy hiểm Hiệu ứng chiếc lược - cách giảm đau mới trong những cơn chuyển dạ, mẹ bầu đã biết?
Hiệu ứng chiếc lược - cách giảm đau mới trong những cơn chuyển dạ, mẹ bầu đã biết? Kíp mổ 20 người cứu bé gái 3 ngày tuổi chịu 2 cuộc phẫu thuật tim lớn
Kíp mổ 20 người cứu bé gái 3 ngày tuổi chịu 2 cuộc phẫu thuật tim lớn Thực hư câu câu chuyện chị em uống nhiều sữa đậu nành có thể gây u xơ tử cung
Thực hư câu câu chuyện chị em uống nhiều sữa đậu nành có thể gây u xơ tử cung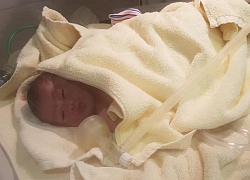 Vợ vỡ ối vượt cạn luôn trên xe, đầu em bé chui ra khiến chồng hoảng sợ đến nỗi có hành động khiến ai cũng phải cạn lời
Vợ vỡ ối vượt cạn luôn trên xe, đầu em bé chui ra khiến chồng hoảng sợ đến nỗi có hành động khiến ai cũng phải cạn lời Chớ chủ quan với loại bệnh cứ 5 phụ nữ có 1 người mắc
Chớ chủ quan với loại bệnh cứ 5 phụ nữ có 1 người mắc Hưởng ứng Tuần lễ thế giới nuôi con bằng sữa mẹ
Hưởng ứng Tuần lễ thế giới nuôi con bằng sữa mẹ TP.HCM: Tước giấy phép hoạt động Phòng khám Đa khoa Quốc Tế
TP.HCM: Tước giấy phép hoạt động Phòng khám Đa khoa Quốc Tế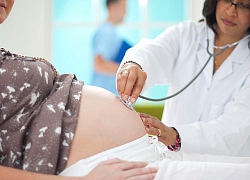 Bà bầu lưu ý những điều này kẻo 'nguy' cả mẹ lẫn con
Bà bầu lưu ý những điều này kẻo 'nguy' cả mẹ lẫn con Review chi phí sinh con dịch vụ tại 10 bệnh viện lớn khu vực phía Nam: Sinh mổ tại Từ Dũ 6.5 triệu đồng, bệnh viện FV 65 triệu đồng
Review chi phí sinh con dịch vụ tại 10 bệnh viện lớn khu vực phía Nam: Sinh mổ tại Từ Dũ 6.5 triệu đồng, bệnh viện FV 65 triệu đồng 10 phòng khám nam khoa ở TP HCM
10 phòng khám nam khoa ở TP HCM Cơ thể thay đổi thế nào nếu uống nước mật ong chanh vào buổi sáng?
Cơ thể thay đổi thế nào nếu uống nước mật ong chanh vào buổi sáng? 7 thực phẩm giàu chất xơ giúp cơ thể phòng ngừa ung thư
7 thực phẩm giàu chất xơ giúp cơ thể phòng ngừa ung thư Dấu hiệu nhận biết bạn có mỡ nội tạng
Dấu hiệu nhận biết bạn có mỡ nội tạng Việt Nam có loại nước được ví như 'thần dược' cho tim mạch lại ngừa cả ung thư
Việt Nam có loại nước được ví như 'thần dược' cho tim mạch lại ngừa cả ung thư 5 cách đi bộ tốt cho tim mạch và vóc dáng
5 cách đi bộ tốt cho tim mạch và vóc dáng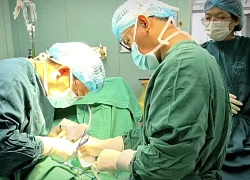 Nguy cơ liệt mặt, mù lòa từ u tuyến nước bọt ác tính
Nguy cơ liệt mặt, mù lòa từ u tuyến nước bọt ác tính Khi nào nên tiêm vaccine phòng cúm mùa?
Khi nào nên tiêm vaccine phòng cúm mùa? 10 bài thuốc chữa bệnh từ cây bồ kết
10 bài thuốc chữa bệnh từ cây bồ kết Gặp vợ cũ sau 17 năm, thấy chàng trai trẻ bên cạnh cô khiến tôi quỳ gối xin em tha thứ
Gặp vợ cũ sau 17 năm, thấy chàng trai trẻ bên cạnh cô khiến tôi quỳ gối xin em tha thứ Lê Bảo Hân nói về cát-xê quay A80, kể hậu trường phía sau những góc máy "out trình" trên VTV
Lê Bảo Hân nói về cát-xê quay A80, kể hậu trường phía sau những góc máy "out trình" trên VTV Bảo Anh lên tiếng về tin đồn phá hoại hôn nhân của Phạm Quỳnh Anh, làm rõ 2 điều quan trọng
Bảo Anh lên tiếng về tin đồn phá hoại hôn nhân của Phạm Quỳnh Anh, làm rõ 2 điều quan trọng Mười năm hôn nhân tưởng yên ấm, đến một ngày tôi phát hiện bí mật động trời và chọn cách "ra đòn" khiến vợ cũ mất tất cả
Mười năm hôn nhân tưởng yên ấm, đến một ngày tôi phát hiện bí mật động trời và chọn cách "ra đòn" khiến vợ cũ mất tất cả Hot nhất Weibo sáng nay: "Đệ nhất mỹ nữ Bắc Kinh" cưới chồng cũ Triệu Lệ Dĩnh?
Hot nhất Weibo sáng nay: "Đệ nhất mỹ nữ Bắc Kinh" cưới chồng cũ Triệu Lệ Dĩnh? Công khai bạn trai trên mạng, tôi ngã ngửa khi biết sự thật khủng khiếp
Công khai bạn trai trên mạng, tôi ngã ngửa khi biết sự thật khủng khiếp
 Nữ diễn viên Việt vừa phẫu thuật thẩm mỹ mặt ở Hàn Quốc bị chê mạnh, phải vội lên tiếng làm rõ 1 thông tin
Nữ diễn viên Việt vừa phẫu thuật thẩm mỹ mặt ở Hàn Quốc bị chê mạnh, phải vội lên tiếng làm rõ 1 thông tin Nữ Tiktoker nhảy lầu tự tử, hành động gây bàng hoàng ở TPHCM
Nữ Tiktoker nhảy lầu tự tử, hành động gây bàng hoàng ở TPHCM Sức khoẻ của nghệ sĩ Ngọc Trinh trước khi qua đời: Nhập viện cấp cứu và thở máy, hôn mê sâu suốt 10 ngày
Sức khoẻ của nghệ sĩ Ngọc Trinh trước khi qua đời: Nhập viện cấp cứu và thở máy, hôn mê sâu suốt 10 ngày

 NSƯT Công Ninh nghẹn ngào đến tiễn biệt diễn viên Ngọc Trinh
NSƯT Công Ninh nghẹn ngào đến tiễn biệt diễn viên Ngọc Trinh Vệ sĩ của Mỹ Tâm
Vệ sĩ của Mỹ Tâm Hồ Ngọc Hà xin lỗi
Hồ Ngọc Hà xin lỗi Diễn viên ở nhà 1.800m2 đẹp như resort: Gia tộc lừng lẫy, 51 tuổi lại độc thân, con gái xinh như hoa hậu
Diễn viên ở nhà 1.800m2 đẹp như resort: Gia tộc lừng lẫy, 51 tuổi lại độc thân, con gái xinh như hoa hậu Ôm con về ngoại nghỉ lễ, tôi bị mẹ ruột đuổi đi vì một chuyện lúc 7h sáng
Ôm con về ngoại nghỉ lễ, tôi bị mẹ ruột đuổi đi vì một chuyện lúc 7h sáng Tình cảnh đau lòng của Ngọc Trinh: Cứ dừng quay phim là nôn mửa, khi nhập viện thì đã quá trễ
Tình cảnh đau lòng của Ngọc Trinh: Cứ dừng quay phim là nôn mửa, khi nhập viện thì đã quá trễ