Bà bầu thấp thỏm lo sản giật
Liên tiếp các ca sản phụ tử vong thời gian gần đây đã khiến các bà bầu vô cùng lo lắng. Một trong những nguyên nhân dẫn đến các sự cố không mong muốn này là chứng sản giật.
“Lên cơn” bất cứ lúc nào…
Đang lọ mọ chuẩn bị bữa chiều, thai phụ Nguyễn Thị Hồng (Văn Điển, Hà Nội) bỗng “lên cơn” co giật kèm theo các biểu hiện co cứng người, mắt trợn ngược, hàm cứng, miệng sùi bọt mép, cơ thanh quản co lại làm bệnh nhân ngạt thở, toàn thân tím tái rồi khuỵu xuống. May mắn, gần đó không có chướng ngại vật gì và có người nhà phát hiện kịp thời nên đưa đến bệnh viện (BV) cấp cứu.
Sau khi được cấp cứu tại BV 103, các bác sĩ đã tiến hành mổ cứu được cả hai mẹ con. Theo các bác sỹ BV này cho biết, đây là trường hợp sản giật nặng mà thai phụ không biết.
Các sản phụ cần chú ý đến việc giữ gìn sức khỏe đề phòng chứng sản giật.
Do bồi bổ nhiều, chị Mai Thị Ngọc, Hà Đông, Hà Nội tăng cân vèo vèo trong quá trình mang thai. Mặc dù còn hơn tháng nữa mới đến ngày sinh nhưng chị đã rất ậm ạch, hơi thở nặng nhọc, hai bắp chân thì căng mọng và tím tái. Nghĩ rằng, sản phụ nào cũng có những biểu hiện như vậy, lại thấy mình vẫn trụ được nên chị vẫn yên tâm ở nhà dưỡng thai. Đùng một cái, chị “lên cơn” sản giật trong lúc đang đi vệ sinh. Thấy tiếng động lạ trong nhà vệ sinh, con trai chị đã mở cửa xông vào và hô hào hàng xóm sang đưa mẹ đi BV…
TS. Nguyễn Thị Minh Tâm, Chủ nhiệm bộ môn Phụ sản, BV 103 cho biết, sản giật thường là hậu quả của quá trình nhiễm độc thai nghén hoặc có bệnh tăng huyết áp mà không được điều trị kịp thời. Cụ thể, khi có thai, người mẹ có nhiều thay đổi trong cơ thể về các mặt thần kinh, thể dịch… Đặc biệt, các chất nội tiết tăng lên đột ngột, một số chất đạm ngoại lai từ thai sinh ra làm cho cơ thể người mẹ không thích ứng.
Video đang HOT
Các hiện tượng dị ứng này có thể xuất hiện sớm trong 3 tháng đầu, làm cho thai phụ có triệu chứng nghén (nôn và tiết nước bọt) nhưng cũng có thể xuất hiện vào tháng thứ 8 trở đi, biểu hiện bằng triệu chứng tăng huyết áp, phù, nước tiểu có albumin. Điều đặc biệt nguy hiểm là, có thai phụ có dấu hiệu, nhưng cũng thai phụ không hề có dấu hiệu gì, chỉ cảm thấy hoa mắt, chóng mặt, và đau đầu, rồi “lên cơn” lúc nào không biết.
Không nên tăng nhiều cân khi mang thai
Cũng theo TS. Minh Tâm, sản giật có thể xuất hiện trước khi sinh hoặc sau khi sinh. Sản giật còn là triệu chứng của các bệnh tăng huyết áp hay do bệnh thận mạn tính bị nặng nên khi có thai, thường gặp trong các trường hợp: Sản phụ còn ít tuổi, sinh con so người lao động nặng, mệt mỏi mà gần đến tháng sinh không được nghỉ ngơi thời tiết quá lạnh, quá nóng đặc biệt khi thời tiết giao mùa thu sang đông, xuân sang hè, các bà bầu càng co nguy cơ cao bị sản giật. Thậm chí, có tới một nửa sản phụ mắc chứng tiền sản giật sẽ chuyển thành chứng sản giật trong khoảng 24 giờ sau khi sinh.
ThS. Nguyễn Thị Thu Phương, BV Phụ sản Hà Nội cho biết thêm, tiền sản giật ảnh hưởng trực tiếp đến nhau thai, khiến thai nhi thiếu dưỡng chất và oxy làm cho thai chậm phát triển. Thường thì những đứa trẻ này sẽ ít cân hơn bình thường.
Còn đối với bà mẹ, nó gây tổn thương gan, thận, chảy máu, co giật, rối loạn tâm thần hoặc gây tử vong cho thai phụ. Tùy vào tuổi thai, và tiền trạng chuyển dạ, nếu không điều trị kịp thời, tiền sản giật có thể dẫn tới phù phổi. Bởi vậy, tùy theo cấp độ nặng nhẹ của sản giật, các bác sĩ sẽ quyết định cách xử trí. Nếu thai nhỏ, bị nhẹ thì sẽ được theo dõi, uống thuốc. Nếu bệnh tăng dần lên trong khi có thai thì phải phá thai sớm để cứu tính mạng người mẹ. Nếu thai gần đủ tháng thì sẽ được chỉ định mổ.
Trước những hậu quả nặng nề của chứng bệnh, các chuyên gia đưa ra lời khuyện: Sản giật cũng có những biểu hiện gần giống như bệnh động kinh (bị co giật, sùi bọt mép…), vì vậy không nên nhầm lẫn giữa hai bệnh này. Trong trường hợp sản giật xảy ra, xử trí tạm thời bằng cách dùng một que gỗ ngáng qua miệng sản phụ để đề phòng sản phụ cắn vào lưỡi để sản phụ nằm nghiêng đầu về một bên cho đờm dãi chảy ra dễ dàng.
Để phòng bệnh, các sản phụ nên đi khám thai định kỳ, đúng hẹn. Người có bệnh thận, tăng huyết áp từ trước càng phải đến cơ sở y tế theo dõi chặt chẽ, điều trị tích cực. Trong quá trình mang thai, sản phụ không nên hạn chế ăn mặn, đồng thời phải có chế độ nghỉ ngơi, ăn uống hợp lý, tránh tăng cân quá nhiều.
Theo Pháp luật Việt Nam
Tỉ lệ tử vong sản khoa VN gấp 5 lần các nước phát triển
Chỉ trong vòng 2 tuần, VN có 6 trường hợp sản phụ tử vong, đã khiến dư luận hoài nghi về mức độ an toàn trong sản khoa hiện nay...
Các bà mẹ cần phải khám thai định kỳ theo chỉ định của BS
Tử vong sản khoa: 75/100.000 ca
Sáng 9/5, Hội đồng khoa học Sở Y tế TPHCM đã có kết luận về trường hợp tử vong của sản phụ Ngô Thị Hồng Thu (SN 1982 - ngụ ấp Nhị Tân 2, xã Tân Thới Nhì, huyện Hóc Môn) xảy ra vào tối 29/4, trong lúc mổ lấy con, sản phụ bị thuyên tắc ối và trở nên tím tái.
PGS.TS Vũ Thị Nhung, Chủ tịch Hội Phụ sản TPHCM, cho biết :Tỉ lệ thuyên tắc ối ước tính 1/30.000 cho đến 1/8.000 sản phụ trong thai kỳ và không dự phòng được, có thể xảy ra bất kỳ lúc nào. Chính vì hiếm gặp nên các BV tuyến dưới, khi gặp trường hợp này ít có kinh nghiệm xử lý.
Cũng theo PGS Nguyễn Thị Nhung, thuyên tắc ối mặc dù ít gặp nhưng lại có tỉ lệ tử vong rất cao, thường trên 90%. Biến cố xảy ra thường trong giai đoạn cuối của chuyển dạ, với cơn co tử cung mạnh và ối vỡ. Nước ối chảy vào tĩnh mạch, vào tim, phổi, lên não, gây suy hô hấp cấp.
Với bệnh này, bệnh nhân sẽ bị đột ngột tím tái, trụy tim mạch, rối loạn đông máu và tử vong. Gần như hầu hết các trường hợp bị thuyên tắc ối đều tử vong chỉ có hy vọng nhỏ nếu phát hiện kịp thời và cấp tốc phẫu thuật lấy con ngay, nhưng hy vọng chỉ cứu được con.
Liên tiếp 6 vụ sản phụ tử trong hơn 2 tuần gầy đây trên cả nước cho thấy, tai nạn trong sản khoa tại VN hiện nay đang ở mức báo động. BS Trần Ngọc Hải, Trưởng phòng Kế hoạch tổng hợp, BV Phụ sản Từ Dũ TPHCM, cho rằng, trong y tế, ngành sản là tử vong nhiều nhất. Ngay tại các nước phát triển như Mỹ, Anh, tỉ lệ sản phụ chết là 14/100.000 người. Ở VN đầu thập niên 1980, số phụ nữ qua đời trong lúc vượt cạn lên tới 250/100.000 ca. Còn hiện nay, con số tử vong ở VN vẫn còn ở mức cao: 75/100.000 ca. Vì thế, trong một ca sinh thường hay sinh mổ, không ai có thể nói trước sẽ chắc chắn thành công, vì có thể một số trường hợp xảy ra ngoài ý muốn mà BS không thể tiên lượng được...
Sinh mổ chưa chắc đã an toàn
Nếu so sánh số liệu tử vong trên thế giới và VN trong lĩnh vực sản khoa đã cho thấy, tỉ lệ tử vong tại VN vẫn còn quá cao. Giải thích vấn đề này, PGS. TS. BS Vũ Thị Nhung, cảnh báo, bên cạnh những trường hợp bất khả kháng, không thể dự phòng được như tắc mạch ối thì hầu hết những nguyên nhân dẫn đến tử vong mẹ, đều có thể phòng ngừa được. Nhiều thai phụ không chịu đi khám thai định kỳ để phát hiện bệnh sớm và bảo vệ tính mạng của người mẹ như: Chấm dứt thai kỳ sớm, điều trị tiền sản giật, đỡ đẻ vô trùng... Thực tế, nhiều người có những dấu hiệu bất thường nhưng vẫn nghĩ đó là bình thường, lúc đưa đến BV thì đã quá muộn. Thậm chí, nhiều trường hợp sau khi sinh, bị sốt lại nghĩ bị cảm cúm, nhưng thực ra lại là do nhiễm trùng sản dịch, nếu chậm đưa đến BV có thể đe dọa đến tính mạng.
Trước thực trạng nhiều sản phụ tử vong do sinh thường trong thời gian gần đây, khiến các BV đứng trước áp lực bệnh nhân yêu cầu phải sinh mổ cho bằng được. Tuy nhiên, theo PGS Vũ Thị Nhung, nhiều người lầm tưởng mổ lấy thai là an toàn tuyệt đối. Thực tế cho thấy, tỉ lệ tử vong mẹ và tử vong chu sinh (trẻ tử vong từ lúc sinh ra cho đến 28 ngày sau sinh) ở các ca mổ lấy thai cao hơn so với các ca sinh thường. Tỉ lệ tử vong mẹ cũng tăng gấp 4 lần nếu mổ lấy thai so với sinh thường ngay cả mổ chủ động, tỉ lệ tử vong mẹ cũng tăng 2,84 lần so với sinh thường. Đối với trẻ, mổ lấy thai chủ động không qua chuyển dạ thì nguy cơ hội chứng suy hô hấp cấp cao gấp 2,6 lần, có chuyển dạ rồi mới mổ lấy thai nguy cơ này cao gấp 1,9 lần so với sinh thường trong khi hội chứng suy hô hấp cấp và sinh non là nguyên nhân chính gây tử vong ở trẻ sơ sinh.
Ngoài ra, trẻ sinh mổ còn bị suy giảm khả năng miễn dịch hơn trẻ sinh thường. Nguyên nhân là khi sinh mổ, trẻ giảm tiếp xúc với vi khuẩn trong những ngày đầu tiên sau sinh vì điều kiện vệ sinh vô trùng chặt chẽ khi mổ, trẻ không có nhiều cơ hội tiếp xúc với vi khuẩn cơ thể mẹ và vi khuẩn chủ yếu từ môi trường bệnh viện (khi bé nằm trong BV).
Hiện tại VN, trong 7 nguyên nhân trực tiếp gây tử vong mẹ, băng huyết là nguyên nhân hàng đầu với 41% sản giật, tiền sản giật là 21,3%, nhiễm khuẩn sản khoa là 16,6%, phá thai không an toàn là 11,5%.
Theo Võ Tuấn
Lao động
Cấp cứu dị vật đường thở 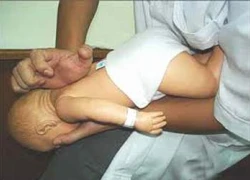 Dị vật đường thở là thuật ngữ được dùng để chỉ các vật lạ rơi vào và mắc lại ở đường thở tại các vị trí thanh, khí hay phế quản. Dị vật đường thở là một cấp cứu thường gặp trong chuyên khoa Tai Mũi Họng. Nếu không được xử trí cấp cứu kịp thời, dị vật đường thở có thể gây...
Dị vật đường thở là thuật ngữ được dùng để chỉ các vật lạ rơi vào và mắc lại ở đường thở tại các vị trí thanh, khí hay phế quản. Dị vật đường thở là một cấp cứu thường gặp trong chuyên khoa Tai Mũi Họng. Nếu không được xử trí cấp cứu kịp thời, dị vật đường thở có thể gây...
 Thông tin mới nhất vụ cô gái bị bắt cóc đòi chuộc 150 triệu đồng02:01
Thông tin mới nhất vụ cô gái bị bắt cóc đòi chuộc 150 triệu đồng02:01 Trung Quốc tung chatbot đấu ChatGPT, cổ phiếu Phố Wall chao đảo bốc hơi 1.000 tỉ14:53
Trung Quốc tung chatbot đấu ChatGPT, cổ phiếu Phố Wall chao đảo bốc hơi 1.000 tỉ14:53 Đường dây lừa đảo 13.000 người: Biệt danh ACE của 3 quản lý cấp cao02:36
Đường dây lừa đảo 13.000 người: Biệt danh ACE của 3 quản lý cấp cao02:36 Quán bún Hà Nội xin lỗi vụ bán 1,2 triệu đồng 3 bát bún riêu ngày Tết, nói chỉ là 'hiểu lầm'09:39
Quán bún Hà Nội xin lỗi vụ bán 1,2 triệu đồng 3 bát bún riêu ngày Tết, nói chỉ là 'hiểu lầm'09:39 Vụ xe ôtô lao xuống mương 7 người tử vong: Công an công bố nguyên nhân ban đầu14:39
Vụ xe ôtô lao xuống mương 7 người tử vong: Công an công bố nguyên nhân ban đầu14:39 CSGT hú còi mở đường cho xe chở người bị điện giật nguy kịch đi cấp cứu01:10
CSGT hú còi mở đường cho xe chở người bị điện giật nguy kịch đi cấp cứu01:10 11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27
11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27 'Trấn lột' 2 tỉ đồng của người bán đào, quất01:32
'Trấn lột' 2 tỉ đồng của người bán đào, quất01:32 Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41
Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41 'Chiến thắng' đầu tiên của Tổng thống Trump trong cuộc chiến trục xuất di dân lậu09:26
'Chiến thắng' đầu tiên của Tổng thống Trump trong cuộc chiến trục xuất di dân lậu09:26 Ông Trump 'mở khóa', Israel lại được nhận bom 900 kg của Mỹ07:33
Ông Trump 'mở khóa', Israel lại được nhận bom 900 kg của Mỹ07:33Tiêu điểm
Tin đang nóng
Tin mới nhất

Loại quả 'báu vật' ngày Tết, cực tốt cho sức khỏe nhiều người lại chỉ để ngắm
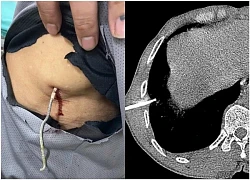
Người đàn ông bị dây kẽm dài 20cm xuyên vào lồng ngực

Dấu hiệu và cách xử trí ngộ độc rượu

Ăn uống đúng cách giúp phòng ngừa rối loạn tiêu hóa dịp Tết

Vì sao không nên uống thuốc với trà?

Những loại hạt nào được dùng trong ngày tết có dinh dưỡng cao?

Nguy cơ bùng phát viêm loét đại tràng dịp lễ Tết và cách giảm đau nhanh
Bác sĩ cảnh báo nguy cơ dị vật đường thở ở trẻ dịp tết

Bí quyết giữ gìn sức khỏe, tránh tăng cân trong kỳ nghỉ Tết

10 lợi ích sức khỏe tuyệt vời khi ăn dưa lưới

Phòng bệnh viêm kết mạc mùa xuân

Mật ong sử dụng theo cách này sẽ 'vị thuốc đại bổ' nhưng không phải ai cũng biết
Có thể bạn quan tâm

Chồng đi dép lê, mặc đồ bộ bị coi thường cho đến khi vợ lộ diện, netizen: Anh này chắc chắn là đại gia
Netizen
14:22:20 02/02/2025
Chiếc váy dài thanh lịch, sang trọng nhất dành cho năm mới 2025
Thời trang
14:19:52 02/02/2025
Tuần mới rộn ràng may mắn: 4 con giáp được Thần tài độ mệnh, công việc thuận buồm xuôi gió
Trắc nghiệm
14:19:06 02/02/2025
Vì sao "Bộ tứ báo thủ" của Trấn Thành áp đảo phòng vé dù vấp tranh cãi?
Hậu trường phim
14:09:47 02/02/2025
Bức ảnh khiến Song Hye Kyo bị cả MXH tấn công
Sao châu á
14:07:48 02/02/2025
Phương Oanh chia sẻ về năm tuổi Ất Tỵ, cuộc sống viên mãn bên Shark Bình
Sao việt
14:04:38 02/02/2025
Ô tô chạy "quá chậm" có bị phạt không?
Tin nổi bật
14:01:44 02/02/2025
Năm mới học 5 thói quen quản lý của Elon Musk để hiệu suất nhân 2, nhân 3
Thế giới
14:01:03 02/02/2025
Elanga 'lột xác' khi rời MU
Sao thể thao
13:56:15 02/02/2025
Nhóm thanh niên thuê nhà nghỉ phê ma túy tối mùng 3 Tết
Pháp luật
13:49:47 02/02/2025
 BS quên gạc trong bụng sản phụ: chỉ rút kinh nghiệm
BS quên gạc trong bụng sản phụ: chỉ rút kinh nghiệm Thế giới đặc biệt của trẻ tự kỷ
Thế giới đặc biệt của trẻ tự kỷ

 Trà chanh: Khách uống... phế phẩm
Trà chanh: Khách uống... phế phẩm Chọn thức ăn an toàn cho trẻ
Chọn thức ăn an toàn cho trẻ Tai biến liên tục, sản phụ bất an
Tai biến liên tục, sản phụ bất an Cứu sống bé sơ sinh thiếu gần 70% lượng máu cơ thể
Cứu sống bé sơ sinh thiếu gần 70% lượng máu cơ thể Cậu bé 8 tuổi hai lần cứu mẹ thoát chết
Cậu bé 8 tuổi hai lần cứu mẹ thoát chết Nguy cơ nhiễm độc từ trà chanh vỉa hè
Nguy cơ nhiễm độc từ trà chanh vỉa hè Uống cà phê thường xuyên có hại hay lợi cho gan?
Uống cà phê thường xuyên có hại hay lợi cho gan? 6 đồ uống giúp hơi thở thơm tho, giảm hôi miệng ngày Tết
6 đồ uống giúp hơi thở thơm tho, giảm hôi miệng ngày Tết Chế độ dinh dưỡng, tập luyện hợp lý cho phụ nữ giảm cân dịp Tết
Chế độ dinh dưỡng, tập luyện hợp lý cho phụ nữ giảm cân dịp Tết Rối loạn mỡ máu ở người cao tuổi nên ăn gì?
Rối loạn mỡ máu ở người cao tuổi nên ăn gì?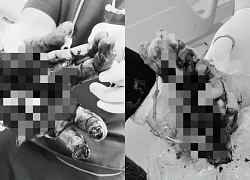 Người đàn ông dập nát 2 bàn tay nghi do pháo tự chế
Người đàn ông dập nát 2 bàn tay nghi do pháo tự chế 7 bài tập giảm đầy bụng, khó tiêu
7 bài tập giảm đầy bụng, khó tiêu Các bước đơn giản nhất để bắt đầu thiền định
Các bước đơn giản nhất để bắt đầu thiền định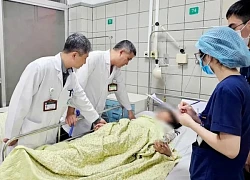 8 ngày nghỉ Tết, hơn 24.000 người cấp cứu liên quan đến tai nạn giao thông
8 ngày nghỉ Tết, hơn 24.000 người cấp cứu liên quan đến tai nạn giao thông Sao nam Vbiz gây tranh cãi nhất mùa Tết 2025: Đăng mã QR nhận lì xì, đùa vui hay phản cảm?
Sao nam Vbiz gây tranh cãi nhất mùa Tết 2025: Đăng mã QR nhận lì xì, đùa vui hay phản cảm? Xác minh video tài xế ô tô bị hành hung tại bến phà ở Nam Định
Xác minh video tài xế ô tô bị hành hung tại bến phà ở Nam Định Thêm 1 sao nam lên tiếng về drama chê phim Trấn Thành, đứng ra giảng hoà nhưng bị Lê Giang đáp trả đến câm nín
Thêm 1 sao nam lên tiếng về drama chê phim Trấn Thành, đứng ra giảng hoà nhưng bị Lê Giang đáp trả đến câm nín 4 con sò điệp giá hơn 1,4 triệu đồng, quán ăn ở Vũng Tàu "bị soi"
4 con sò điệp giá hơn 1,4 triệu đồng, quán ăn ở Vũng Tàu "bị soi" Nhận được lời đề nghị sốc óc từ anh chồng, tôi "đốp" thẳng khiến cả nhà anh cứng họng
Nhận được lời đề nghị sốc óc từ anh chồng, tôi "đốp" thẳng khiến cả nhà anh cứng họng Mới ngày đầu năm, chị dâu xin bố tôi cắt đất cho ra ở riêng, phản ứng của ông làm cả nhà choáng váng
Mới ngày đầu năm, chị dâu xin bố tôi cắt đất cho ra ở riêng, phản ứng của ông làm cả nhà choáng váng Tin vui đầu năm của nhiều sao Việt
Tin vui đầu năm của nhiều sao Việt Để rượu cúng ngoài bờ rào, người 'vợ hờ' bị đấm chết
Để rượu cúng ngoài bờ rào, người 'vợ hờ' bị đấm chết Nhân chứng kể giây phút cứu bé gái trong ô tô lao xuống kênh ở Nam Định
Nhân chứng kể giây phút cứu bé gái trong ô tô lao xuống kênh ở Nam Định Hoa hậu Việt công khai bạn trai vào mùng 3 Tết, lộ luôn chuyện chuẩn bị kết hôn
Hoa hậu Việt công khai bạn trai vào mùng 3 Tết, lộ luôn chuyện chuẩn bị kết hôn Tai nạn giao thông, cô gái vừa tốt nghiệp đại học ở Hải Dương tử vong tối mồng 3 Tết
Tai nạn giao thông, cô gái vừa tốt nghiệp đại học ở Hải Dương tử vong tối mồng 3 Tết Tạ Đình Phong quay lại với Trương Bá Chi, Vương Phi bất lực khóc trên sóng truyền hình vì không níu giữ được bạn trai?
Tạ Đình Phong quay lại với Trương Bá Chi, Vương Phi bất lực khóc trên sóng truyền hình vì không níu giữ được bạn trai? Hoa hậu hạng A Vbiz công bố 7 bức ảnh chưa từng thấy sau khi quay lại với bạn trai cũ
Hoa hậu hạng A Vbiz công bố 7 bức ảnh chưa từng thấy sau khi quay lại với bạn trai cũ Cặp sao Việt bị "bắt quả tang" phim giả tình thật không thể cãi nổi, nhà gái vô tư ngồi lên đùi nhà trai mới sốc
Cặp sao Việt bị "bắt quả tang" phim giả tình thật không thể cãi nổi, nhà gái vô tư ngồi lên đùi nhà trai mới sốc Duy Mạnh - Quỳnh Anh về Đông Anh ăn tết cực vui, xoá tan phán xét "trọng ngoại hơn nội" của "hội mẹ chồng online"
Duy Mạnh - Quỳnh Anh về Đông Anh ăn tết cực vui, xoá tan phán xét "trọng ngoại hơn nội" của "hội mẹ chồng online" Đoàn Văn Hậu đưa vợ con về Hà Nội tết ngoại, thái độ của em trai Doãn Hải My với anh rể gây chú ý
Đoàn Văn Hậu đưa vợ con về Hà Nội tết ngoại, thái độ của em trai Doãn Hải My với anh rể gây chú ý Thủ tướng chỉ đạo làm rõ vụ ô tô lao xuống mương ở Nam Định làm 7 người chết
Thủ tướng chỉ đạo làm rõ vụ ô tô lao xuống mương ở Nam Định làm 7 người chết 4 chị em sinh tư tuổi Tỵ - con gái của nguyên Phó giám đốc bệnh viện ĐH Y Dược TP.HCM: Tết đi đến đâu là rộn ràng, niềm vui như nhân 3
4 chị em sinh tư tuổi Tỵ - con gái của nguyên Phó giám đốc bệnh viện ĐH Y Dược TP.HCM: Tết đi đến đâu là rộn ràng, niềm vui như nhân 3