Ung thư vú thể ống nhỏ là gì? Chẩn đoán và điều trị như thế nào?
Ung thư vú thể ống nhỏ chiếm từ 5 tới 10% tất cả các loại ung thư vú. Loại này thường được phát hiện kèm với các loại ung thư vú khác. Tiên lượng đặc biệt tốt nếu là ung thư vú thể ống nhỏ ‘thuần túy”, nghĩa là không pha trộn với các loại ung thư vú khác.
1. Ung thư vú thể ống nhỏ là gì?
Ung thư vú xuất hiện khi các tế bào trong vú bắt đầu phân chia và phát triển một cách bất thường.
Ung thư vú thể ống nhỏ là loại ung thư vú xâm nhập, nghĩa là các tế bào ung thư có khả năng lan tới các bộ phận khác của cơ thể. Tuy nhiên nó ít khả năng lan tràn hơn các loại ung thư vú khác.
Gọi là ung thư vú thể ống nhỏ do các tế bào ung thư hình thành các cấu trúc dạng ống khi được quan sát dưới kính hiển vi. Bệnh phổ biến nhất ở phụ nữ trên 50 tuổi, mặc dù bạn có thể mắc bệnh ở bất cứ lứa tuổi nào. Bệnh rất hiếm gặp ở nam giới.
Ung thư vú thể ống nhỏ chiếm từ 5 tới 10% tất cả các loại ung thư vú. Loại này thường được phát hiện kèm với các loại ung thư vú khác.
Nói chung ung thư vú thể ống nhỏ có tiên lượng rất tốt sau khi điều trị, do các tế bào hầu như có độ mô học thấp và phát triển chậm. Độ mô học là hệ thống được sử dụng để phân loại các tế bào ung thư dựa vào sự khác biệt của chúng so với tế bào thường và tốc độ phát triển của chúng.
Tiên lượng đặc biệt tốt nếu là ung thư vú thể ống nhỏ ‘thuần túy”, nghĩa là không pha trộn với các loại ung thư vú khác.
2. Ung thư vú thể ống nhỏ được chẩn đoán như thế nào?
Hầu hết ung thư vú thể ống nhỏ được phát hiện khi sàng lọc vú thường quy mặc dù cũng có thể được chẩn đoán sau khi chuyển đến các phòng khám vú.
Ung thư vú thể ống nhỏ được chẩn đoán khi dùng một loạt các xét nghiệm gồm:
- Chụp X quang vú (chụp nhũ ảnh)
- Siêu âm
- Sinh thiết lõi
- Chọc hút kim nhỏ (FNA)
3. Ung thư vú thể ống nhỏ được điều trị như thế nào?
Cũng như tất cả các loại ung thư vú, điều trị sẽ phụ thuộc vào các đặc điểm của ung thư vú thể ống nhỏ (như là kích thước, độ mô học, tình trạng thụ thể nội tiết và tình trạng HER). Điều trị nhằm mục đích loại bỏ ung thư và làm giảm nguy cơ bệnh tái phát hoặc lan tới các bộ phận khác của cơ thể.
3.1 Phẫu thuật
Video đang HOT
Phẫu thuật thường là điều trị đầu tay cho ung thư vú thể ống nhỏ.
Có hai loại phẫu thuật chính:
- Phẫu thuật bảo tồn vú
- Phẫu thuật đoạn nhũ (phẫu thuật cắt toàn bộ tuyến vú)
Kiểu phẫu thuật phụ thuộc vào khu vực vú có khối u, kích thước khối u so với kích thước vú của bạn và liệu có từ hai khu vực trở lên trong vú có khối u. Bác sĩ phẫu thuật sẽ thảo luận việc này với bạn.
Đôi khi cần phẫu thuật thêm nếu diện cắt của mô vú xung quanh khu vực khối u được lấy ra trong phẫu thuật lần đầu có chứa tế bào ung thư, để đảm bảo rằng tất cả ung thư đã được loại bỏ. Trong một số trường hợp phẫu thuật thứ hai sẽ là phẫu thuật đoạn nhũ.
Nếu bạn cần phẫu thuật đoạn nhũ, bác sĩ phẫu thuật vú sẽ thảo luận lựa chọn tái tạo (tạo hình) vú với bạn. Phẫu thuật tái tạo vú có thể được thực hiện cùng lúc với phẫu thuật cắt bỏ vú (tái tạo tức thì) hoặc nhiều tháng hoặc nhiều năm sau đó (tái tạo trì hoãn).
3.2 Phẫu thuật hạch bạch huyết
Ung thư vú thể ống nhỏ ít có khả năng lan tràn tới các hạch bạch huyết vùng nách hơn hầu hết các loại ung thư vú khác. Tuy nhiên, nhóm bác sĩ điều trị có thể muốn kiểm tra xem các hạch bạch huyết có bị di căn không. Điều này giúp họ quyết định liệu bạn có cần điều trị bổ sung sau phẫu thuật không. Để làm việc này, bác sĩ phẫu thuật đề xuất phẫu thuật để lấy ra một vài hạch bạch huyết (mẫu hạch bạch huyết hoặc sinh thiết) hoặc tất cả các hạch bạch huyết (vét hạch bạch huyết).
Sinh thiết hạch gác được sử dụng rộng rãi nếu các xét nghiệm trước phẫu thuật chưa cho thấy có di căn hạch bạch huyết. Sinh thiết hạch gác xác định liệu hạch bạch huyết đầu tiên có tế bào ung thư hay không. Nếu không thì thường có nghĩa là các hạch bạch huyết khác cũng không có tế bào ung thư, nên không cần vét thêm hạch bạch huyết nữa. Sinh thiết hạch gác thường được thực hiện cùng lúc với phẫu thuật ung thư nhưng có thể được thực hiện trước phẫu thuật.
Nếu kết quả sinh thiết hạch gác cho thấy (các) hạch gác đầu tiên bị di căn, thì bạn có thể được khuyên phẫu thuật thêm hoặc xạ trị vào các hạch bạch huyết còn lại.
3.3 Điều trị bổ trợ (bổ sung) là gì?
Sau phẫu thuật bạn có thể cần điều trị thêm được gọi là điều trị bổ trợ và có thể gồm:
- Hóa trị
- Xạ trị
- Liệu pháp nội tiết
- Liệu pháp nhắm trúng đích (sinh học)
- Các thuốc bisphosphonate
Mục đích của các điều trị này là để giảm nguy cơ các tế bào ung thư vú quay trở lại ở vú cùng bên hoặc ở vú đối diện hay lan tới nơi nào khác trong cơ thể.
Xạ trị
Xạ trị là sử dụng tia X năng lượng cao để tiêu diệt tế bào ung thư.
Nếu bạn được phẫu thuật bảo tồn vú, bạn thường sẽ được xạ trị để giảm nguy cơ bệnh tái phát tại vú đã mổ. Đôi khi bạn được xạ trị vào các hạch bạch huyết vùng nách.
Xạ trị đôi khi có thể được thực hiện sau phẫu thuật đoạn nhũ, ví dụ khi một vài hạch bạch huyết vùng nách có chứa tế bào ung thư, nhưng ít khi thực hiện với ung thư vú thể ống nhỏ.
Liệu pháp nội tiết
Chất nội tiết nữ estrogen có thể thúc đẩy một số loại ung thư vú phát triển. Có nhiều liệu pháp nội tiết hoạt động theo nhiều cách khác nhau để chặn ảnh hưởng của estrogen lên các tế bào ung thư.
Liệu pháp nội tiết sẽ chỉ được chỉ định nếu ung thư vú có các thụ thể bên trong tế bào gắn với chất nội tiết estrogen, được gọi là ung thư vú có thụ thể estrogen dương tính hay là ung thư vú ER .
Tất cả các loại ung thư vú đều được xét nghiệm để tìm thụ thể estrogen bằng cách sử dụng mô lấy ra từ sinh thiết hoặc sau khi phẫu thuật. Nếu ung thư vú của bạn có thụ thể estrogen dương tính thì bác sĩ sẽ thảo luận với bạn xem liệu pháp nội tiết nào là thích hợp nhất.
Ung thư vú thể ống nhỏ thường dương tính với thụ thể estrogen.
Hóa trị
Hóa trị tiêu diệt các tế bào ung thư bằng cách sử dụng các loại thuốc chống ung thư. Hóa trị được thực hiện để giảm nguy cơ tái phát ung thư vú.
Những người bị chẩn đoán ung thư vú thể ống nhỏ thường không được hóa trị, do ung thư vú thể ống nhỏ hầu như có độ mô học thấp và rất ít khi lan tới các khu vực khác của cơ thể so với các loại ung thư vú khác. Tuy nhiên, hóa trị có thể được khuyến nghị cho một số người.
Liệu bạn có được hóa trị hay không phụ thuộc vào nhiều đặc tính khác nhau của ung thư. Các yếu tố cần xem xét gồm kích thước u, độ mô học và các hạch bạch huyết có bị di căn hay không.
Liệu pháp nhắm trúng đích (liệu pháp sinh học)
Đây là một nhóm thuốc chặn sự tăng trưởng và lan tràn của ung thư. Chúng nhắm trúng và can thiệp vào các quá trình trong tế bào làm ung thư tăng trưởng.
Liệu pháp nhắm trúng đích được sử dụng rộng rãi nhất là trastuzumab (Herceptin). Chỉ những người có mức độ HER2 cao (được gọi là HER2 dương tính) sẽ hưởng lợi từ điều trị bằng trastuzumab. HER2 là một protein làm tế bào ung thư tăng trưởng.
Có nhiều xét nghiệm để đo mức độ HER2 được thực hiện trên mô vú lấy ra trong sinh thiết hoặc phẫu thuật.
Ung thư vú thể ống nhỏ hầu như có HER2 âm tính. Nếu bạn mắc ung thư vú có HER2 âm tính thì trastuzumab không có bất kỳ lợi ích gì cả.
Các thuốc bisphosphonate
Các thuốc bisphosphonate là một nhóm thuốc có thể làm giảm nguy cơ ung thư vú lan tràn ở phụ nữ sau mãn kinh. Thuốc có thể được sử dụng kể cả trong trường hợp mãn kinh xảy ra tự nhiên và mãn kinh do điều trị ung thư vú gây ra.
Các thuốc bisphosphonate cũng có thể làm chậm hoặc ngăn ngừa tổn thương xương. Thuốc thường được chỉ định cho những người bị loãng xương hoặc có nguy cơ loãng xương (khi xương giảm độ chắc khỏe và nhiều khả năng bị gãy).
Các thuốc bisphosphonate có thể được dùng dưới dạng viên nén hoặc truyền tĩnh mạch.
Các bác sĩ chuyên khoa có thể nói cho bạn biết liệu các thuốc bisphosphonate có phù hợp với bạn hay không.
Nữ bệnh nhân người nước ngoài chọn Bệnh viện K để phẫu thuật ung thư
Mới đây, nữ bệnh nhân người Úc đã quyết định đến Bệnh viện K để phẫu thuật điều trị ung thư vú, dù trước đó bà đã tìm hiểu khoảng 5-6 bệnh viện và cơ sở y tế...
Với sự chuyển mình tích cực trong việc nâng cao chất lượng khám, chữa bệnh; chú trọng đầu tư cơ sở vật chất, trang thiết bị hiện đại; ứng dụng kỹ thuật cao, cập nhật các phác đồ tiên tiến nhất vào điều trị ung thư; thời gian qua Bệnh viện K đã nhận được sự tin tưởng, lựa chọn đến khám, điều trị của nhiều người bệnh ngoại quốc, đặc biệt các ca bệnh này đều có đánh giá tốt sau điều trị...
Bà Jill Rosemary S.(60 tuổi, quốc tịch Úc) đã từng mổ u vú trái năm 2004, sau mổ, bà theo dõi định kỳ. Hiện bà làm việc tại Việt Nam. Giữa tháng 9, bà đến Bệnh viện K khám, phát hiện có u vú phải kích thước 1cm, chẩn đoán ung thư vú phải giai đoạn sớm T1N0M0.
Tìm hiểu kỹ qua nhiều bệnh viện, cơ sở y tế, bà Jill quyết định đến Bệnh viện K để phẫu thuật điều trị ung thư vú.
TS.BS Phạm Hồng Khoa, Trưởng khoa Khám bệnh, Bệnh viện K cơ sở Quán Sứ, cho hay ung thư vú nếu phát hiện ở giai đoạn sớm thì tiên lượng kết quả điều trị rất khả quan. Tỷ lệ bệnh nhân sống trên 5 năm đạt hơn 90%.
Nụ cười của nữ bệnh nhân người Úc vì sức khỏe ổn định sau ca phẫu thuật tại Bệnh viện K
Trường hợp bệnh nhân Jill Rosemary S. phát hiện ở giai đoạn đầu, do đó, phẫu thuật cho bệnh nhân là phương pháp điều trị tốt nhất, phù hợp nhất ở thời điểm này, khối u sẽ được loại bỏ toàn bộ và bảo tồn vú cho bệnh nhân để đảm bảo hài hòa về thẩm mỹ.
Ngày 20/9 ekip gồm TS.BS Phạm Hồng Khoa, Trưởng khoa Khám bệnh Quán Sứ, BS Trần Hoàng Nam, Khoa Điều trị A đã tiến hành phẫu thuật cho bệnh nhân S. Các bác sỹ đều là phẫu thuật viên chuyên khoa vú có nhiều kinh nghiệm, đã tiến hành các bước trong phẫu thuật đầy kinh nghiệm, phẫu tích tỉ mỉ, độ chuẩn xác cao.
Đối với khối u, ekip đã tiến hành loại bỏ haonf toàn tổn thương ung thư và bảo tồn vú phải. Bệnh nhân Jill Rosemary S. được định vị kim dây dưới hướng dẫn siêu âm để xác định chắc chắn vị trí khối u rồi tiến hành lấy rộng tổn thương tại vú, đảm bảo các diện cắt không còn tổn thương ung thư trong quá trình phẫu thuật.
Đối với hạch nách, các bác sỹ đã tiến hành kĩ thuật xạ hình tuyến vú bằng Parallel Collimator đánh giá các vị trí hạch cửa của u vú trên bệnh nhân trước khi mổ, để trong quá trình mổ, ekip tiến hành sử dụng đầu dò Gammar Scope dựa vào các tính chất phóng xạ để lấy các vị trí hạch cửa làm giải phẫu bệnh.
Bệnh nhân S. đã được lấy trọn hạch cửa, làm sinh thiết trong mổ kết quả lành tính. Qua đó có thể giảm thiểu tối đa các ảnh hưởng của quá trình vét hạch nách trong phẫu thuật ung thư vú.
Ngày 20/9, ê-kíp gồm TS Khoa, BS Trần Hoàng Nam, Khoa Điều trị A, đã phẫu thuật cho bệnh nhân Jill Rosemary S.
Sau mổ, các bác sỹ đánh giá sức khỏe bệnh nhân Jill Rosemary S. ổn định, phục hồi sau mổ tốt và tiếp tục được theo dõi, điều trị.
Trước chia sẻ của bà S.về việc "đã đi khám và chẩn đoán ở nhiều bệnh viện nhưng vẫn quyết định đến Bệnh viện K để điều trị", BS Trần Hoàng Nam, Khoa Điều trị yêu cầu - người trực tiếp cùng TS Khoa phẫu thuật cho bệnh nhân Jill Rosemary S. chia sẻ: Tại Bệnh viện K, chúng tôi đã phẫu thuật, điều trị cho một số người bệnh ngoại quốc, dù họ có bảo hiểm ở quê hương mình nhưng vẫn lựa chọn điều trị tại Bệnh viện K, đó là điều các y bác sỹ tại Việt Nam nói chung, Bệnh viện K nói riêng có thể tự hào và vui mừng.
"Bệnh nhân ngoại quốc chọn Bệnh viện của Việt Nam để khám chữa bệnh, do nền y học nước nhà đạt trình độ tiệm cận với thế giới và quan trọng nhất là được người bệnh tin tưởng. Các y bác sỹ chúng tôi luôn gắng hết mình để mong sao mỗi người bệnh đều khỏe mạnh sau mỗi lần điều trị"- BS Trần Hoàng Nam nói
Bày tỏ sự vui mừng và cảm ơn các bác sỹ Việt Nam đã phẫu thuật thành công, bệnh nhân Jill Rosemary S. bày tỏ gia đình và bà luôn dành sự tin tưởng vào các Thầy thuốc và nền Y học của Việt Nam, bà sẽ tiếp tục theo dõi, điều trị với phác đồ tại bệnh viện K
Tác dụng phụ của điều trị nội tiết?  Điều trị nội tiết được biết đến là một phương pháp điều trị đích trong ung thư vú. Nó có thể khiến người bệnh có cơn nóng bừng mặt, khô rát âm đạo, loãng xương... Tình trạng thụ thể nội tiết dương tính hay không được xác định qua xét nghiệm nhuộm hóa mô miễn dịch bệnh phẩm khối u, hoặc tổ chức...
Điều trị nội tiết được biết đến là một phương pháp điều trị đích trong ung thư vú. Nó có thể khiến người bệnh có cơn nóng bừng mặt, khô rát âm đạo, loãng xương... Tình trạng thụ thể nội tiết dương tính hay không được xác định qua xét nghiệm nhuộm hóa mô miễn dịch bệnh phẩm khối u, hoặc tổ chức...
 Vụ nữ sinh tử vong ở Vĩnh Long: Làm rõ có hay không hành vi cố ý không khởi tố09:10
Vụ nữ sinh tử vong ở Vĩnh Long: Làm rõ có hay không hành vi cố ý không khởi tố09:10 Vụ 'đóng đủ tiền mới cấp cứu': Bệnh nhi chấn thương rất nặng08:26
Vụ 'đóng đủ tiền mới cấp cứu': Bệnh nhi chấn thương rất nặng08:26 Vụ nữ sinh tử vong ở Vĩnh Long: 2 biên bản hiện trường có sự khác biệt?11:28
Vụ nữ sinh tử vong ở Vĩnh Long: 2 biên bản hiện trường có sự khác biệt?11:28 Vụ nữ sinh tử vong ở Vĩnh Long: Người mẹ nói về buổi làm việc mới nhất với CQĐT11:20
Vụ nữ sinh tử vong ở Vĩnh Long: Người mẹ nói về buổi làm việc mới nhất với CQĐT11:20 Lời hứa dang dở của người cha với con gái 14 tuổi bị ô tô cán tử vong07:29
Lời hứa dang dở của người cha với con gái 14 tuổi bị ô tô cán tử vong07:29 Toàn cảnh vụ tai nạn khiến nữ sinh tử vong ở Vĩnh Long11:00
Toàn cảnh vụ tai nạn khiến nữ sinh tử vong ở Vĩnh Long11:00 Bộ trưởng quốc phòng Israel cảnh báo Houthi lẫn Iran08:02
Bộ trưởng quốc phòng Israel cảnh báo Houthi lẫn Iran08:02 Vụ nữ sinh Vĩnh Long tử vong: Gia đình nhận thông báo kết quả giải quyết09:05
Vụ nữ sinh Vĩnh Long tử vong: Gia đình nhận thông báo kết quả giải quyết09:05 Toàn bộ 133 hồng y bầu giáo hoàng mới tề tựu, Vatican cắt sóng điện thoại09:26
Toàn bộ 133 hồng y bầu giáo hoàng mới tề tựu, Vatican cắt sóng điện thoại09:26 Số trẻ em Nhật Bản giảm năm thứ 44 liên tiếp08:19
Số trẻ em Nhật Bản giảm năm thứ 44 liên tiếp08:19 Căng thẳng Trung Đông leo thang nhanh09:02
Căng thẳng Trung Đông leo thang nhanh09:02Tiêu điểm
Tin đang nóng
Tin mới nhất
Cảnh báo gia tăng bệnh não mô cầu ở khu vực phía Nam

Những loại rau củ lành mạnh bạn nên ăn hàng ngày

Bệnh viện tuyến huyện Hà Tĩnh mổ lấy thai dây rốn quấn cổ 5 vòng hiếm gặp
Dấu hiệu ung thư gan bạn không nên bỏ qua
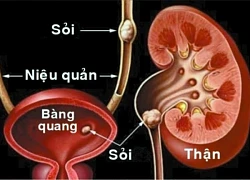
Sỏi tiết niệu hiểm họa thầm lặng có thể gây suy thận và tử vong

Tuyệt chiêu thải độc, phục hồi gan sau khi uống rượu bia

Nhiều người mất con vì gen bệnh di truyền ẩn
Suýt chết sau mũi tiêm ở phòng khám tư

Thách thức kiểm soát đường huyết cho người bệnh tiểu đường trong mùa hè
Đột phá mới trong nghiên cứu vắc xin ngừa các chủng cúm nguy hiểm

Ăn 1 nắm rau này quý như 'nhân sâm người nghèo', mọc đầy bờ rào mà ít ai hay

5 loại thực phẩm giúp lão hóa khỏe mạnh và minh mẫn hơn
Có thể bạn quan tâm

Hành trình 'tìm' con của Ngô Thanh Vân: Có những lúc tuyệt vọng, suy sụp
Sao việt
08:28:48 10/05/2025
Em xinh Say Hi gặp biến trước công chiếu, "vựa muối" của show bị 1 Anh trai chê
Tv show
08:27:18 10/05/2025
Bé 4 tuổi ném cọc tiền 500 nghìn đồng của bố mẹ qua ban công chung cư ở Hà Nội, cái kết bất ngờ
Netizen
08:12:19 10/05/2025
Thỏa thuận thương mại Anh - Mỹ gây sóng gió cho ngành ô tô
Thế giới
08:02:53 10/05/2025
Những con trai của huyền thoại chơi bóng ra sao?
Sao thể thao
07:57:54 10/05/2025
Nhận hối lộ hơn 11 tỷ đồng, cựu Giám đốc sở chi 960 triệu đồng đi từ thiện
Tin nổi bật
07:41:56 10/05/2025
Bắt 2 đối tượng vi phạm quy định về nghiên cứu, thăm dò, khai thác tài nguyên
Pháp luật
07:34:58 10/05/2025
Jennie bị fan chê 'quá dẹo', 'thua kém' trước sao khác, không còn chỗ đứng ở HQ
Sao châu á
07:32:17 10/05/2025
Khung hình gây sốt của nam diễn viên hot nhất thế giới: 2 tay nắm giữ 2 "bảo bối", quả thật thắng đời 2-0!
Sao âu mỹ
07:31:23 10/05/2025
Cứ chị hàng xóm nhờ trông con là chồng nhiệt tình thấy rõ, đến khi biết sự thật vợ mới cay cú
Góc tâm tình
06:42:52 10/05/2025
 Cảm cúm ở trẻ nhỏ: Điểm danh những dấu hiệu không phải phụ huynh nào cũng nắm rõ
Cảm cúm ở trẻ nhỏ: Điểm danh những dấu hiệu không phải phụ huynh nào cũng nắm rõ Bệnh sởi là gì? Tất tần tật những điều cha mẹ nên biết
Bệnh sởi là gì? Tất tần tật những điều cha mẹ nên biết

 Cuộc sống nữ sinh ung thư sau một năm điều trị
Cuộc sống nữ sinh ung thư sau một năm điều trị Ung thư vú di căn gan
Ung thư vú di căn gan Ung thư vú tiểu thùy xâm nhập: Nguyên nhân, triệu chứng, chẩn đoán và phương pháp điều trị
Ung thư vú tiểu thùy xâm nhập: Nguyên nhân, triệu chứng, chẩn đoán và phương pháp điều trị Ung thư vú dạng viêm và những điều bạn cần biết
Ung thư vú dạng viêm và những điều bạn cần biết Bệnh nhân ung thư vú sau khi phẫu thuật có khả năng di căn và tái phát hay không?
Bệnh nhân ung thư vú sau khi phẫu thuật có khả năng di căn và tái phát hay không? Các dấu hiệu và triệu chứng của ung thư vú tái phát
Các dấu hiệu và triệu chứng của ung thư vú tái phát Tự điều trị ung thư vú bằng đắp lá thuốc, nữ bệnh nhân bị hoại tử, lở loét vùng ngực
Tự điều trị ung thư vú bằng đắp lá thuốc, nữ bệnh nhân bị hoại tử, lở loét vùng ngực Tái tạo "biểu tượng nữ tính" cho bệnh nhân ung thư
Tái tạo "biểu tượng nữ tính" cho bệnh nhân ung thư Những dấu hiệu cảnh báo ung thư qua lời kể bệnh nhân được chữa khỏi
Những dấu hiệu cảnh báo ung thư qua lời kể bệnh nhân được chữa khỏi Dấu hiệu ở nách có thể là cảnh báo bệnh ung thư vú chết người
Dấu hiệu ở nách có thể là cảnh báo bệnh ung thư vú chết người 6.000 phụ nữ chết vì bệnh ung thư này: Khi nào cần sàng lọc?
6.000 phụ nữ chết vì bệnh ung thư này: Khi nào cần sàng lọc? Phát hiện điều bất thường ở vú nhưng không đau nên không đi khám, 2 năm sau người phụ nữ hối hận thì đã không kịp
Phát hiện điều bất thường ở vú nhưng không đau nên không đi khám, 2 năm sau người phụ nữ hối hận thì đã không kịp Cháu bé 2 tuổi ở TPHCM uống nhầm bột thông cống, bỏng toàn bộ khoang miệng
Cháu bé 2 tuổi ở TPHCM uống nhầm bột thông cống, bỏng toàn bộ khoang miệng Người đàn ông đột tử khi đang chơi pickleball
Người đàn ông đột tử khi đang chơi pickleball Cứu sống người đàn ông ở Hà Tĩnh bị ngộ độc rượu nặng
Cứu sống người đàn ông ở Hà Tĩnh bị ngộ độc rượu nặng Hạn chế cao răng tại nhà bằng cách ăn uống cực đơn giản
Hạn chế cao răng tại nhà bằng cách ăn uống cực đơn giản 8 bài thuốc chữa bệnh từ lá xương sông
8 bài thuốc chữa bệnh từ lá xương sông Một phụ nữ tử vong sau 2 năm bị mèo cắn
Một phụ nữ tử vong sau 2 năm bị mèo cắn Nam thanh niên mắc "hội chứng đầu gục" do lạm dụng chất gây nghiện
Nam thanh niên mắc "hội chứng đầu gục" do lạm dụng chất gây nghiện Đắk Lắk tăng cường giám sát ổ dịch dại trên người
Đắk Lắk tăng cường giám sát ổ dịch dại trên người 10 mỹ nhân có đôi mắt đẹp nhất thế giới: Kim Ji Won xếp bét bảng, hạng 1 là "kỳ quan thế giới thứ 8"
10 mỹ nhân có đôi mắt đẹp nhất thế giới: Kim Ji Won xếp bét bảng, hạng 1 là "kỳ quan thế giới thứ 8" Vợ Quang Hải copy từng chút một của vợ Văn Hậu, lại ẩn ý không muốn chơi chung?
Vợ Quang Hải copy từng chút một của vợ Văn Hậu, lại ẩn ý không muốn chơi chung? Bắt giam nhóm cướp giật vé số và "mở tiệc" ma túy
Bắt giam nhóm cướp giật vé số và "mở tiệc" ma túy Sau cái chết của Kim Sae Ron, 2 cô em gái diễn viên đang ở đâu?
Sau cái chết của Kim Sae Ron, 2 cô em gái diễn viên đang ở đâu? Một đêm mưa tầm tã, chồng cũ bất ngờ gõ cửa, mở ra cảnh tượng trước mắt khiến tôi 'hóa đá'
Một đêm mưa tầm tã, chồng cũ bất ngờ gõ cửa, mở ra cảnh tượng trước mắt khiến tôi 'hóa đá' Phim Trung Quốc chưa xem đã thấy hay, khiến netizen háo hức nhất hiện tại: Nữ chính đẹp thôi rồi, cười mệt với nam chính
Phim Trung Quốc chưa xem đã thấy hay, khiến netizen háo hức nhất hiện tại: Nữ chính đẹp thôi rồi, cười mệt với nam chính Con trai bênh vợ đuổi bố ra khỏi nhà, tôi tức giận chỉ sang khách sạn bên cạnh tiết lộ một chuyện làm con quỳ sụp xuống xin lỗi
Con trai bênh vợ đuổi bố ra khỏi nhà, tôi tức giận chỉ sang khách sạn bên cạnh tiết lộ một chuyện làm con quỳ sụp xuống xin lỗi Đậu nhồi rau củ chiên tưởng nhạt nhẽo nhưng ngon hơn cả thịt, hết rồi vẫn thèm ăn nữa!
Đậu nhồi rau củ chiên tưởng nhạt nhẽo nhưng ngon hơn cả thịt, hết rồi vẫn thèm ăn nữa! Máy bay Vietjet Air trượt khỏi đường băng khi hạ cánh
Máy bay Vietjet Air trượt khỏi đường băng khi hạ cánh Nam hiệu trưởng 'trượt tay' gửi ảnh, group trường 27 người 'rửa mắt', lý do sốc!
Nam hiệu trưởng 'trượt tay' gửi ảnh, group trường 27 người 'rửa mắt', lý do sốc!
 Công bố kết luận giám định vụ tai nạn khiến nữ sinh tử vong ở Vĩnh Long
Công bố kết luận giám định vụ tai nạn khiến nữ sinh tử vong ở Vĩnh Long
 Đại học Văn Lang đưa ra quyết định cuối cùng với nam sinh vô lễ với Cựu chiến binh
Đại học Văn Lang đưa ra quyết định cuối cùng với nam sinh vô lễ với Cựu chiến binh Phát hiện 50kg vàng và 10 tỷ đồng tiền mặt trong phòng trọ 20m2
Phát hiện 50kg vàng và 10 tỷ đồng tiền mặt trong phòng trọ 20m2 Nam thần Vbiz nhận cát-xê tới 60 cây vàng: Giải nghệ sớm, từng nặng tới gần 130kg
Nam thần Vbiz nhận cát-xê tới 60 cây vàng: Giải nghệ sớm, từng nặng tới gần 130kg
