Ung thư da mặt: Hoại tử từ cơ đến xương sọ
PGS TS Trần Thiết Sơn – Trưởng khoa Phẫu thuật tạo hình Bệnh viện Xanh Pôn Hà Nội cho biết hiện tại sức khỏe của bệnh nhân ung thư da mặt đã ổn định, bệnh nhân sẽ thực hiện một ca phẫu thuật nữa và sẽ ra viện.
Ung thư da mặt có nhiều biểu hiện phong phú. (Ảnh minh họa)
Ca ung thư da vùng mặt nguy hiểm
Anh Lưu Văn Giang 56 tuổi, quê ở Nam Định được chẩn đoán ung thư tế bào gai vùng mặt từ 10 năm nay, không điều trị tây y, chỉ điều trị đông y. Bệnh nhân bị hoại tử nhiều ở vùng mặt và nguy cơ đe dọa tới nhiễm khuẩn rất lớn.
Khi bệnh nhân nhập viện, tình trạng của bệnh nhân bị tổn thương rộng toàn bộ nửa mặt phải, hoại tử da và xương, đã đi khám ở nhiều bệnh viện và bị từ chối, được khuyên về chờ chết. Người nhà của ông Giang cho biết gia đình hoảng loạn vô cùng. Dù biết là ung thư khó mà điều trị khỏi nhưng gia đình vẫn nghĩ còn nước còn tát.
Sau đó Khoa Phẫu thuật tạo hình Bệnh viện Đa khoa Xanh Pôn Hà Nội, Bộ môn Phẫu thuật tạo hình Đại học Y Hà Nội phối hợp với GS TS Lê Sơn thuộc Viện đào tạo Răng Hàm Mặt Hà Nội đã tiếp nhận và phẫu thuật cho bệnh nhân này.
PGS Trần Thiết Sơn cho biết ung thu da thể tế bào gai là bệnh có thể điều trị khỏi bằng phẫu thuật sớm, nhưng nếu không điều trị sẽ dẫn tới tổn thương lan rộng và lan sâu, gây hoại tử các mô mềm như da cơ, thậm chí tổn thương cả xương hàm, xương sọ bệnh nhân Giang là điển hình của tổn thương do ung thư da.
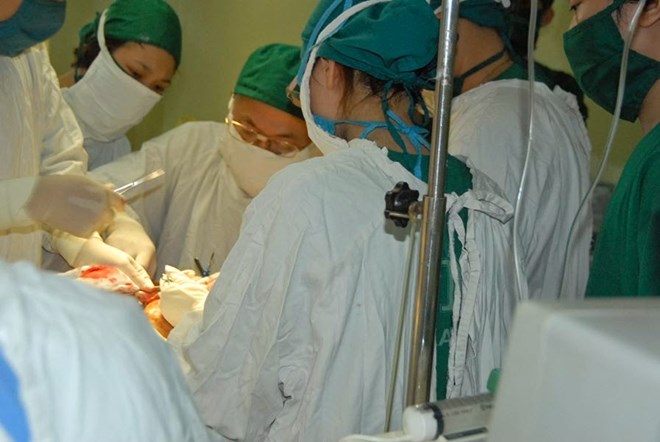
GS TS Lê Sơn đang thực hiện ca phẫu thuật cho bệnh nhân Giang
Ca phẫu thuật hiếm hoi
Khi hội chẩn, các bác sĩ nhận thấy khó khăn của bệnh nhân này là tổn thương quá lớn, nếu cắt bỏ toàn bộ khối u sẽ để lại một khuyết lớn bao gồm nửa mặt, hốc mắt phải, toàn bộ mũi, nửa môi phải. Bệnh nhân khó có thể sống với sự biến dạng này.
Yêu cầu cấp thiết sau cắt bỏ u là phải tái tạo tạm thời khuyết này, che phủ bằng một vạt da. Chỉ duy nhất kỹ thuật vi phẫu và sử dụng vạt mạch xuyên mới có thể đáp ứng được yêu cầu này.
Video đang HOT
Sau đó, các bác sĩ quyết định sử dụng vạt da xuyên của đùi đưa lên mặt bằng kỹ thuật vi phẫu. Nhớ lại ca phẫu thuật, PGS Sơn cho biết: “Trường hợp này chúng tôi sử dụng một vạt mạch xuyên của đùi trước ngoài đưa lên, bằng kỹ thuật vi phẫu mạch máu tái lập tuần hoàn cho vạt mạch xuyên ấy để che phủ toàn bộ chỗ khuyết. Như vậy bệnh nhân có thể sống sau khi cắt bỏ ung thư. Sau khi được tái tạo, bệnh nhân có thể sống gần như bình thường”.
Sau 8 tiếng phẫu thuật, kíp mổ đã cắt bỏ toàn bộ u và tái tạo che phủ nửa mặt bị cắt bằng vạt đùi trước ngoài có sử dụng kỹ thuật vi phẫu. Đây là trường hợp đầu tiên sử dụng một vạt da có kích thước rất lớn che phủ nửa mặt. Bệnh nhân ổn định sau phẫu thuật.
Hiện nay, bệnh nhân đã trải qua tất cả ba ca phẫu thuật. Sau phẫu thuật vi phẫu, bệnh nhân đã được tái tạo toàn bộ mũi, môi và mi mắt phải. Bệnh nhân chỉ còn ca phẫu thuật nữa là thành công.
Sau điều trị, bệnh nhân và gia đình rất phấn khởi khi biết có thể sống tiếp 20-30 năm. Hiện nay, bác sĩ Sơn cho rằng người nhà cũng không phải tốn công sức chăm sóc. Qua ca phẫu thuật lần này, các bác sĩ đều hi vọng sẽ thêm nhiều bệnh nhân bị ung thư da vùng mặt có thêm cơ hội được chữa khỏi. Chất lượng cuộc sống, chất lượng của ngành y tế được nâng cao.
Khánh Ngọc
Theo Dân trí
Tai biến kinh hoàng vì bơm silicon làm đẹp
Hỏng "cậu nhỏ", nhiễm trùng, tử vong... là những tai biến kinh hoàng của việc bơm silicon làm đẹp của một số nạn nhân.
Hỏng "cậu nhỏ" vì bơm silicon
Bệnh nhân 36 tuổi, ở Kiên Giang đã phải nhập viện trong tình trạng "cậu nhỏ" bị sưng to, viêm nhiễm và hoại tử do tiêm silicon lỏng với hy vọng cải thiện kích thước dương vật. Các bác sĩ khoa Ngoại niệu - Ghép thận, Bệnh viện Nhân Dân 115 (TP HCM) ghi nhận phần bên trong da dương vật của bệnh nhân có tình trạng silicon vón cục. Do phần lớn da bị viêm tấy, hoại tử nên các bác sĩ phải cắt bỏ toàn bộ da và tạo hình lại.
Khai nhận với bác sĩ, bệnh nhân cho biết, 3 năm trước, anh nghe bạn bè đồn tiêm silicon vào dương vật sẽ giúp chỗ ấy to hơn nên mua về tự tiêm. Sau khi tiêm, bệnh nhân vẫn sinh hoạt tình dục bình thường nhưng thời gian gần đây chỗ ấy bị chai sần kèm đau nhức và sưng viêm.
Cùng nghe lời đồn "silicon có thể nâng cấp súng", 2 tuần trước, 5 thanh niên ở Nam Căn, Cà Mau đã phải đến khoa Nam học Bệnh viện Bình Dân để chữa trị với cùng tình trạng dương vật bị hoại tử da.
Thạc sĩ - Bác sĩ Mai Bá Tiến Dũng, Trưởng khoa Nam học, Bệnh viện Bình Dân cho biết, tất cả các trường hợp đều phải bị cắt bỏ da dương vật để tạo hình trở lại do silicon gây biến chứng.
Cũng theo ông Dũng, cấu trúc của dương vật khó có thể làm thay đổi bằng cách tự bơm silicon. "Đây là cách làm sai lầm bởi silicon sau khi bơm vào một thời gian chắc chắn sẽ gây biến chứng", bác sĩ Dũng nói.
Mất mạng vì bơm silicon khắp cơ thể
Đó là trường hợp nữ bệnh nhân H. (57 tuổi, ngụ tỉnh Trà Vinh) tử vong vào rạng sáng 27/4. Nạn nhân được đưa vào Bệnh viện Chợ Rẫy ngày 26/4 trong tình trạng vã mồ hôi, người xanh tái, sốt cao 39,5 độ C, lơ mơ, bị sốc nhiễm trùng, nhiễm trùng huyết, theo dõi thuyên tắc phổi... Qua kiểm tra cho thấy bà H. đã bơm silicon lỏng rải rác toàn thân gồm: hai bầu ngực, gò má, vùng thái dương, vùng cổ, bàn tay, bàn chân.
Một trường hợp phải cấp cứu tai biến do nâng ngực bằng cách bơm silicon lỏng từ những người "hành nghề" thẩm mỹ dạo. Ảnh: Bệnh viện Chợ Rẫy cung cấp.
Được biết, vào ngày 25/4, bà H. được một người làm nghề thẩm mỹ dạo đến nhà bơm silicon lỏng rải rác khắp cơ thể - hai bên bầu ngực, hai bên gò má, ở vùng thái dương, vùng cổ, mu bàn tay, mu bàn chân.
Người bơm silicon khiến khách tử vong cũng nhập viện
Sau khi tiêm silicon cho khách, bà Hằng cũng tiêm vào hai bên cổ mình để làm đẹp. Bà đang có dấu hiệu nhiễm trùng.
Chiều 28/4, Công an huyện Châu Thành (Trà Vinh) đồng ý cho Bệnh viện đa khoa Trà Vinh làm thủ tục chuyển bà Lục Thị Thu Hằng lên Bệnh viện Chợ Rẫy (TP HCM) cấp cứu. Người phụ nữ 54 tuổi này có dấu hiệu mệt, nhiễm trùng hóa chất nghi là tiêm silicon.
Bà Hằng quê thị trấn Cầu Ngang (Cầu Ngang, Trà Vinh), lên TP HCM tạm trú nhiều nơi. Là chỗ quen biết, nhiều lần bà Hằng khoe với bà Hoa (57 tuổi) ở ấp Bến Có, xã Nguyệt Hóa, rằng có cách làm đẹp bằng silicon khi tiêm vào mi mắt, mũi, môi, mu bàn tay, bàn chân hoặc ngực...
Ngày 24/4, bà Hoa điện thoại cho Hằng mang 2 chai hóa chất xuống Bến Có để bơm nâng ngực cùng nhiều chỗ trên cơ thể và đưa trước 4 triệu đồng. Sáng hôm sau bà Hoa có dấu hiệu mệt nặng, gia đình đưa vào Bệnh viện Trà Vinh cấp cứu, sau đó chuyển lên Bệnh viện Chợ Rẫy thì tử vong.
Hay tin người mình bơm hóa chất thiệt mạng, Hằng nhờ người thân đưa đến cơ quan điều tra trình diện và bị tạm giữ hình sự để làm rõ dấu hiệu của hành vi Vô ý làm chết người. Tuy nhiên, đến chiều 28/4, bà Hằng có biểu hiện mệt nên được Công an huyện Châu Thành đưa đến bệnh viện khám và bác sĩ nghi vấn bà Hằng có thể bị nhiễm trùng do tiêm hóa chất.
"Hằng khai khi về TP HCM đã tự tiêm cho mình một chai dung dịch làm đẹp vào hai bên cổ. Hai vỏ chai bà này tiêm cho nạn nhân đã được thu giữ, gửi giám định để củng cố hồ sơ xử lý theo quy định pháp luật", một cán bộ điều tra nói.
Tử vong do bơm silicon lỏng nâng ngực
Hồi tháng 3/2011, một nạn nhân cũng tử vong do tên là Hoàng Thùy L - sinh năm 1977, trú tại quận 8, TP HCM. Trước đó, chị L đã 2 lần đến cơ sở tư nhân bơm silicon vào ngực. Tuy nhiên, đến lần thứ ba thì chị L có biểu hiện chóng mặt, ngực căng, đau nhức và sau đó sốt cao.
Gia đình đã đưa đến cấp cứu tại Bệnh viên (BV) Nhân Dân Gia Định và kết quả xét nghiệm cho thấy, chị L bị nhiễm trùng huyết nghiêm trọng. Sau hơn 2 ngày điều trị, chị L đã tử vong.
Một trường hợp gặp tai biến kinh vì bơm silicon ngực.
Tháng 3/2011, bệnh viện cấp cứu Trưng Vương, TP HCM tiếp nhận bệnh nhân nữ N.Q.T., 20 tuổi, ngụ ở An Giang, bị biến chứng thuyên tắc phổi do tiêm silicon lỏng vào mông.
Bệnh nhân nhập viện trong tình trạng dị ứng tại chỗ, sưng tấy, khó thở. Mặc dù các bác sĩ nỗ lực cứu chữa nhưng do biến chứng quá nặng, bệnh nhân đã tử vong.
Theo lời kể của người nhà bệnh nhân, do nghe theo lời chỉ dẫn của bạn bè, T. đã nhờ một dịch vụ làm đẹp tại nhà tiêm vào mông một lượng khoảng 250ml silicon lỏng để có vùng mông tròn, đẹp. Ngay sau tiêm vài giờ, đã xảy ra biểu hiện sưng đau, người làm sốt và biến chứng.
Đột tử vì bơm silicon độn mông
Một quý ông khác cũng gặp dẫn đến tử vong do ham muốn làm đẹp với silicon. Bệnh viện Cấp cứu Trưng Vương, TPHCM đã tiếp nhận một trường hợp khác cũng bị tử vong do tự ý bơm silicon. Nạn nhân tên là T.Q.T - 21 tuổi, trú tại Tiền Giang đã được đưa đến cấp cứu ở BV Trưng Vương, TP HCM với triệu chứng suy hô hấp nặng. Theo bệnh sử, T và bạn đã tự ý mua silicone lỏng về bơm vào mông để có vòng 3 đạt chuẩn.
T nhờ bạn chích với dung lượng mỗi mông 250cc (hai mông 500cc) bằng một loại bơm kim tiêm lớn. Sau tiêm, nạn nhân kêu đau nhức và khó thở nhiều, hai bên mông ngày càng bị sưng vù, tấy đỏ. Thấy nguy kịch, người bạn đã nhanh chóng đưa T vào BV để cấp cứu.
Tuy nhiên, do silicon được chích với liều lượng quá lớn nên đã ngấm vào các mô mỡ và mạch máu, gây ra các cục tắc phổi, suy hô hấp nặng. Sau đó, bệnh nhân bị ngừng tim và tử vong.
MINH KHÔI
Đời Sống Pháp Luật
Cứu cánh tay bị hoại tử nặng cho bé sinh non 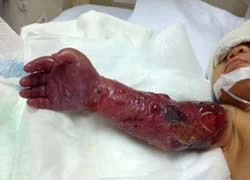 Bệnh viện Nhi Đồng 1 (TP HCM) đã cứu được cánh tay hoại tử của bé sinh non vì thuyên tắc tĩnh mạch rất nặng. Bệnh nhi nhập viên trong tình trạng cánh tay bị hoại tử: sung, phù và có những mảng da màu đen. Bệnh nhi là bé gái N.K.N, sinh non 32 tuần, cân nặng 1,8 kg, nhập viện trong...
Bệnh viện Nhi Đồng 1 (TP HCM) đã cứu được cánh tay hoại tử của bé sinh non vì thuyên tắc tĩnh mạch rất nặng. Bệnh nhi nhập viên trong tình trạng cánh tay bị hoại tử: sung, phù và có những mảng da màu đen. Bệnh nhi là bé gái N.K.N, sinh non 32 tuần, cân nặng 1,8 kg, nhập viện trong...
 Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05
Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48
Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48 Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44
Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44 Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42
Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42 Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38
Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38 Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13
Ông Zelensky nói gì về chuyện tổ chức bầu cử ở Ukraine?10:13 Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32
Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32 Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03
Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03 Vụ tấn công chết người đầu tiên ở Israel kể từ thỏa thuận ngừng bắn Gaza08:52
Vụ tấn công chết người đầu tiên ở Israel kể từ thỏa thuận ngừng bắn Gaza08:52 Thời điểm then chốt cho chiến sự Ukraine08:41
Thời điểm then chốt cho chiến sự Ukraine08:41Tiêu điểm
Tin đang nóng
Tin mới nhất

Cứu sống bệnh nhân người Lào bị sốc nhiễm khuẩn, suy đa tạng
Những cách phòng tránh bệnh lý xương khớp dễ gặp vào mùa xuân

Thời điểm cần nhập viện khi bị sốt do cúm A

8 loại thực phẩm giàu chất xơ từ tự nhiên

Tiếp sức người mắc bệnh hiếm

Ngộ độc thực phẩm, xử trí thế nào?

Ăn nhiều loại rau này sẽ hỗ trợ phòng ung thư

Cách sử dụng mướp đắng khi bị bệnh đái tháo đường

Ăn cá bổ dưỡng nhưng tránh 4 loại có thể gây ung thư

Những thuốc nào cần uống sau khi bị đột quỵ?

Nguyên nhân khiến da thường xuyên bị khô, ngứa
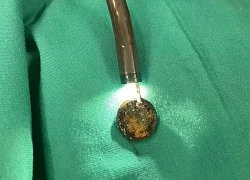
Hà Nội: Bé 4 tuổi thoát nguy cơ thủng thực quản do nuốt phải pin cúc áo
Có thể bạn quan tâm

Tổ Tiên căn dặn: "Đặt tủ lạnh ở 3 vị trí này hao tốn tiền của, làm mãi vẫn nghèo"
Trắc nghiệm
23:28:19 11/03/2025
Cặp sao Vbiz bị đồn "phim giả tình thật" tái hợp sau 10 năm: Nhà gái vừa đẹp vừa giàu, nhà trai trẻ mãi không già
Hậu trường phim
23:27:06 11/03/2025
Quá đau đớn trước lời cầu xin của mẹ Kim Sae Ron, chính Kim Soo Hyun đã phá nát danh dự một kiếp người
Sao châu á
23:20:53 11/03/2025
Nữ idol từng đóng vai chính Lật Mặt bị mỉa mai là "rắn độc Châu Á", nhiều scandal tới nỗi flop không thể vực dậy
Nhạc quốc tế
23:17:30 11/03/2025
6 bí quyết làm bánh xèo giòn rụm, không bị ướt bột
Ẩm thực
22:57:20 11/03/2025
Hoa hậu Thùy Tiên xuất hiện giữa ồn ào, Chi Bảo và vợ kém 16 tuổi mặn nồng
Sao việt
22:39:52 11/03/2025
Cận cảnh cây hoa sưa hot nhất Hà Nội khiến người người xếp hàng dài, chen chân từng mét để có bức ảnh "sống ảo"
Netizen
21:59:02 11/03/2025
Ronaldo U40 đánh bại bản thân trước tuổi 30
Sao thể thao
21:57:47 11/03/2025
Thủ tướng Phạm Minh Chính: Dự kiến giảm khoảng 50% số tỉnh, 60-70% số xã
Tin nổi bật
21:49:37 11/03/2025
Chủ quán karaoke "bật đèn xanh" cho nhân viên bán ma túy để thu hút khách
Pháp luật
21:39:05 11/03/2025
 6 yếu tố là “kẻ thù” của sức khỏe thai nhi
6 yếu tố là “kẻ thù” của sức khỏe thai nhi Bị tai nạn không chết, lông tóc tự nhiên rụng hết
Bị tai nạn không chết, lông tóc tự nhiên rụng hết
 Trẻ lồng ruột dễ bị cấp cứu muộn
Trẻ lồng ruột dễ bị cấp cứu muộn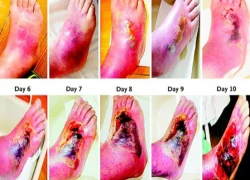 Hoại tử bàn chân chỉ sau 10 ngày vì đái tháo đường
Hoại tử bàn chân chỉ sau 10 ngày vì đái tháo đường Xoắn tinh hoàn - chậm là "chết"
Xoắn tinh hoàn - chậm là "chết" Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối
Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối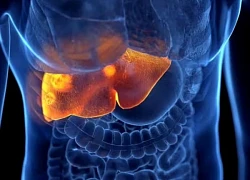 Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính
Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính Viêm tuyến giáp Hashimoto có biểu hiện như thế nào?
Viêm tuyến giáp Hashimoto có biểu hiện như thế nào? Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh
Gia tăng các ca cấp cứu tại các bệnh viện trong tỉnh Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng
Loại rau gia vị ai cũng từng ăn, là 'khắc tinh' của sỏi thận lại siêu bổ dưỡng Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng?
Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng? U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh
U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh Bánh mì kết hợp cùng loại gia vị quen thuộc này, càng ăn càng sống thọ
Bánh mì kết hợp cùng loại gia vị quen thuộc này, càng ăn càng sống thọ Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình
Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ! NÓNG: Lộ ảnh Kim Soo Hyun hôn má Kim Sae Ron và tin nhắn van xin thống khổ gây sốc của cố diễn viên
NÓNG: Lộ ảnh Kim Soo Hyun hôn má Kim Sae Ron và tin nhắn van xin thống khổ gây sốc của cố diễn viên Lê Phương và vợ doanh nhân của cố nghệ sĩ Quý Bình có mối quan hệ thế nào?
Lê Phương và vợ doanh nhân của cố nghệ sĩ Quý Bình có mối quan hệ thế nào?
 Đại gia đang bị con trai tố cáo bao nuôi cùng lúc Trịnh Sảng và 9 cô "vợ bé" khác ở Mỹ là ai?
Đại gia đang bị con trai tố cáo bao nuôi cùng lúc Trịnh Sảng và 9 cô "vợ bé" khác ở Mỹ là ai? Cặp đôi chú cháu Kim Soo Hyun - Kim Sae Ron bị bóc hẹn hò từ 5 năm trước, nguyên nhân chia tay mới sốc?
Cặp đôi chú cháu Kim Soo Hyun - Kim Sae Ron bị bóc hẹn hò từ 5 năm trước, nguyên nhân chia tay mới sốc? Kim Soo Hyun bị đào lại hình ảnh đi xem concert cùng 1 nữ idol, tiện thể xin số của gái lạ
Kim Soo Hyun bị đào lại hình ảnh đi xem concert cùng 1 nữ idol, tiện thể xin số của gái lạ Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ
Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
 Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng
Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng

 Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên
Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên 'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư
'Mỹ nhân phim hành động' Phi Ngọc Ánh mắc ung thư Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý
Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý