U nguyên bào võng mạc
U nguyên bào võng mạc (retinoblastoma) hay còn gọi là ung thư võng mạc /K võng mạc là bệnh lý ác tính tại mắt gặp ở trẻ nhỏ.
Nếu không được phát hiện sớm và điều trị đúng, kịp thời các tế bào u sẽ có thể xâm lấn và di căn hốc mắt, tủy xương – não và các cơ quan khác trong cơ thể dẫn đến tử vong.
Theo thống kê trên thế giới thấy rằng cứ 15.000 đến 18.000 trẻ (chủ yếu trẻ dưới 5 tuổi) sẽ có 1 trẻ bị bệnh. Khoảng 10 năm trở lại đây, tỷ lệ u nguyên bào võng mạc tại Việt Nam khoảng 80-100 ca mắc mới mỗi năm, đồng đều trong cả nước, phụ thuộc vào mật độ dân số của từng địa phương. Tuy vậy, bệnh chỉ được tập trung phát hiện và điều trị tại Bệnh viện Mắt Trung ương và Bệnh viện Mắt thành phố Hồ Chí Minh (một số nhỏ tại Bệnh viện Trung ương Huế).
Nguyên nhân gây bệnh u nguyên bào võng mạc thường do đột biến gen RB1 trên nhiễm sắc thể số 13. Gene RB1 là một trong những gene chịu trách nhiệm kiểm soát sự phân chia của tế bào võng mạc, tạo sự nhìn của mắt. Nếu có đột biến gene RB1 khiến cho sự phân chia tế bào võng mạc không được kiểm soát gây nên khối u trong mắt.
Có 60% số trường hợp chỉ biểu hiện bệnh lý tại mắt còn 40% có đột biến trong máu (thể di truyền ) có thể do di truyền từ bố hoặc mẹ và di truyền cho thế hệ sau. Hiện nay các nghiên cứu thấy rằng các tác động của môi trường và ô nhiễm không khí, thực phẩm cũng có thể là nguyên nhân gây đột biến gene RB1 nhưng chưa có bằng chứng cụ thể.
Các biểu hiện của bệnh ung thư võng mạc
Quan trọng nhất vẫn là việc phát hiện sớm bệnh với các biểu hiện sớm. Thường gặp chủ yếu bệnh nhân có dấu hiệu ánh đồng tử trắng hoặc ánh sáng lóa bất thường tại 1 hoặc 2 mắt của trẻ, dấu hiệu này có thể dễ dàng nhận thấy khi chụp ảnh cho trẻ hoặc dấu hiệu “ánh mắt mèo mù”.
Tuy nhiên không phải tất cả các trẻ có dấu hiệu ánh đồng tử trắng đều bị ung thư võng mạc vì vậy khi nào trẻ có dấu hiệu ánh đồng tử trắng cũng nên đưa đi khám bác sĩ chuyên khoa mắt để có chẩn đoán xác định.
Video đang HOT
Dấu hiệu hay gặp thứ 2 của bệnh là lác. Mắt của trẻ không nhìn thẳng mà có thể lác vào trong hoặc ra ngoài. Ngoài ra, trẻ bị bệnh này có thể có biểu hiện rung giật nhãn cầu (khi khối u tại vùng hoàng điểm cả 2 mắt) hoặc các dấu hiệu ở giai đoạn muộn như: mắt đau, đỏ, nhìn kém, lồi mắt, dị sắc mống mắt (màu sắc lòng đen hai mắt khác nhau), lồi mắt… Gần đây, tại Việt Nam bệnh xuất ngoại gây lồi mắt thường chỉ gặp tại các bệnh nhân (BN) nghèo, người dân tộc tại các vùng núi cao.
Hiện nay, một số trường hợp u nguyên bào được phát hiện sớm khi chưa có các biểu hiện như trên thường là các bé được khám sàng lọc hoặc định kỳ mắt khi đã được chẩn đoán bệnh ở 1 mắt hoặc có tiền sử gia đình bị bệnh này.
Chẩn đoán
Bên cạnh bệnh cảnh các biểu hiện lâm sàng, BN cần phải làm siêu âm, chụp cộng hưởng từ… để xác định kích thước, vị trí khối u trong mắt cũng như hình ảnh xuất ngoại của khối u vào hốc mắt, ổ di căn ở não hoặc u của tuyến tùng…
Xét nghiệm gene: phát hiện được đột biến gene RB1 trên nhánh dài của nhiễm sắc thể 13 trong mẫu u và mẫu máu.
Dựa vào việc khám và siêu âm, chụp MRI có thể xác định khối u còn trong nhãn cầu hay đã xâm lấn, di căn.
Khi khối u còn trong nhãn cầu, hiện được chia thành 5 nhóm theo phân loại quốc tế u nguyên bào võng mạc ICRB (2003): Nhóm A: khối u nhỏ 3mm, nằm ngoài vùng hoàng điểm và đĩa thị; Nhóm B: khối u lớn trên 3mm hoặc nhỏ nằm trong vùng hoàng điểm hoặc đĩa thị; Nhóm C: khối u võng mạc kèm phát tán u 3mm trong dịch kính và/hoặc dưới võng mạc; Nhóm D: khối u võng mạc kèm phát tán u trên 3mm trong dịch kính và/hoặc dưới võng mạc. Nhóm E: khối u lớn hơn 1/2 thể tích nhãn cầu hoặc có các biến chứng như tăng nhãn áp, xuất huyết nội nhãn, teo nhãn cầu…
Điều trị
Hiện nay, có rất nhiều phương pháp điều trị có thể điều trị đơn lẻ hoặc phối hợp. Điều trị bệnh sẽ phụ thuộc vào khối u còn trong mắt (nhóm bệnh) hay đã ra ngoài, di căn vào các bộ phận khác trong cơ thể hay không sẽ có phác đồ điều tị cụ thể. Mục tiêu điều trị sẽ theo thứ tự ưu tiên: giữ tính mạng của trẻ cắt bỏ nhãn cầu khi khối u, có biến chứng) sau đó có thể cân nhắc bảo tồn nhãn cầu và cân nhắc tác dụng phụ/nguy cơ di căn trong quá trình điều trị giữ nhãn cầu.
Các phương pháp trị bao gồm điều trị tại mắt (laser, lạnh đông, đĩa phóng xạ) đơn thuần hoặc phối hớp với hóa chất (tĩnh mạch toàn thân, tiêm nội nhãn, tiêm nội động mạch mắt) và có thể xạ trị (hiện nay chỉ sử dụng trong một số trường hợp đặc biệt).
Lời khuyên thầy thuốc
Theo dõi lâu dài là rất quan trọng đối với các BN đã được chẩn đoán bệnh ung thư võng mạc. Tất cả các BN đều được các bác sĩ chuyên khoa mắt trẻ em và ung thư nhi theo dõi định kỳ theo phác đồ. Những trẻ dưới 6 tuổi thường cần phải khám mắt dưới gây mê (vì trẻ thường phối hợp kém và cần kiểm soát các khối u nhỏ ở võng mạc chu biên). Đối với trẻ trên 6 tuổi, tỷ lệ xuất hiện khối u mới và/hoặc tái phát rất thấp, trẻ phối hợp tốt nên chỉ cần khám định kỳ 6 tháng – 1 năm/lần đến khi trẻ 15-18 tuổi.
U nguyên bào võng mạc là bệnh đe dọa tính mạng nhưng nếu điều trị đúng và kịp thời, bệnh có thể khỏi hoàn toàn. Dưới sự theo dõi và điều trị đa chuyên ngành giữa các bác sĩ chuyên khoa mắt trẻ em, ung bướu nhi, chẩn đoán hình ảnh, giải phẫu bệnh,… BN và gia đình BN có cơ hội để sống cuộc sống trọn vẹn, lâu dài và hạnh phúc.
Vì sao bệnh đục thủy tinh thể không còn đáng sợ?
Theo Bệnh viện Mắt Trung ương, đục thủy tinh thể là bệnh lý về mắt mà bất kỳ ai cũng có thể gặp phải. Đây là một trong những nguyên nhân hàng đầu gây mù lòa hiện nay.
Tuy nhiên, bệnh đục thủy tinh thể không còn quá đáng sợ nhờ những tiến bộ vượt bậc về y khoa gần đây.
Bệnh đục thủy tinh thể thường gặp ở người trên 50 tuổi. Bệnh diễn tiến từ từ, biểu hiện ban đầu là giảm độ kính lão do xuất hiện cận thị chiết xuất; khi ra ánh sáng, mắt sẽ khó chịu nhưng không bị đau nhức. Sau đó, bệnh nặng hơn, mắt như nhìn qua một lớp kính mờ, thấy một điểm đen cố định trên nền mắt sáng; dần dần bệnh nhân không còn nhìn thấy gì.
Để giải quyết tình trạng bệnh lý này, người bệnh đục thủy tinh thể sẽ được điều trị bằng phẫu thuật thay thủy tinh thể nhân tạo (hay còn gọi là Intraocular lens - IOL). Đây là yếu tố quan trọng hàng đầu quyết định đến chất lượng thị giác của bệnh nhân sau phẫu thuật. Bản chất của IOL là 1 thấu kính nội nhãn rất nhỏ, được chế tạo phù hợp với mắt người, nhằm thay thế cho thủy tinh thể tự nhiên bị đục đã được tán nhuyễn và hút ra ngoài trong phẫu thuật thay thủy tinh thể để hỗ trợ cải thiện thị lực cho người bệnh.
Phẫu thuật Femtocataract điều trị đục thể thủy tinh
Nếu như trước đây chỉ có một loại thể thủy tinh nhân tạo đơn tiêu cự thì ngày nay với sự phát triển của y học hiện đại đã có rất nhiều loại thể thủy tinh nhân tạo đa tiêu cự xuất hiện.
Chẳng hạn, thể thủy tinh nhân tạo phi cầu giúp giảm bớt cầu sai cho hệ thống quang học của mắt. Thông thường giác mạc có cầu sai dương được bù trừ bằng cầu sai âm của thể thủy tinh khi tuổi còn trẻ. Tuy nhiên thể thủy tinh tự nhiên sẽ biến đổi dần độ cong theo tuổi và cầu sai dần trở về 0 và chuyển thành cầu sai dương.
Thể thủy tinh nhân tạo cầu bình thường làm tăng quang sai cầu của hệ kính (tăng cầu sai dương), chính vì thế các nhà khoa học đã thiết kế ra các loại thể thủy tinh nhân tạo có cầu sai âm để làm giảm bớt độ quang sai dương sẵn có.
Bên cạnh đó còn có thể thủy tinh nhân tạo điều chỉnh loạn thị. Các loại kính điều chỉnh loạn thị thường được đánh dấu trục và đo đạc hết sức chính xác. Việc đặt kính trụ trong túi bao cần đúng trục do cứ lệch trục 10 sẽ làm giảm đi 3% hiệu quả của công suất trụ.
Hay thể thủy tinh nhân tạo điều chỉnh lão thị: Kính điều chỉnh lão thị được sản xuất dựa trên công nghệ đổi vùng khúc xạ, công nghệ nhiễu xạ hoặc kết hợp công nghệ nhiễu - khúc xạ.
Kính đa tiêu khúc xạ vùng: Người ta tạo các vùng khác nhau trên bề mặt kính (5 vùng). Việc điều chỉnh nhìn xa hay gần tùy thuộc độ co hay dãn của đồng tử. Vùng trung tâm được thiết kế để nhìn xa, vùng kế tiếp để nhìn gần, sau đó lần lượt là các vùng nhìn xa, nhìn gần và nhìn xa ở ngoài cùng.
Kính đa tiêu nhiễu xạ được thiết kế các thành bậc giúp công suất kính ở trung tâm cao hơn giúp nhìn gần. Tùy theo độ cao của các bậc trên kính nhiễu xạ, các tia sáng bị gãy khúc và tập trung vào các tiêu cự khác nhau. Dựa vào nguyên lý này, người ta có thể phân chia các tia sáng vào 2 hoặc 3 tiêu cự định sẵn tương ứng với khoảng nhìn xa, nhìn gần và khoảng trung gian.
Kết quả ứng dụng các kính đa tiêu trên lâm sàng thường rất khả quan. Từ 2007 tới nay, các bác sĩ Bệnh viện Mắt Trung ương đã tiến hành phẫu thuật đặt thể thủy tinh nhân tạo đa tiêu cự. Họ nhận thấy, chỉ còn khoảng 5,5% trường hợp thỉnh thoảng cần đeo kính hỗ trợ sau mổ, các trường hợp khác hoàn toàn không cần dùng kính. Ngoài ra các kính đa tiêu hiện có thường có biên độ điều tiết tương đối rộng khoảng 54 - 55 cm. Với những kết quả tốt và không phụ thuộc kính đeo ngoài nên tỷ lệ lựa chọn đặt thủy tinh thể đa tiêu cự ngày càng tăng.
Gần đây, công nghệ EDOF (Extened Depth of focus) được một số nhà sản xuất đưa vào áp dụng trong sản xuất IOL điều chỉnh lão thị. Công nghệ này cho phép điều chỉnh độ cong bề mắt IOL giúp cho kéo dài tiêu điểm của kính, nhờ đó người bệnh có thể nhìn được với khoảng nhìn rõ lớn hơn trước.
Như vậy, có thể thấy cùng với sự tiến bộ về phương pháp phẫu thuật, các loại thể thủy tinh nhân tạo cũng được cải tiến không ngừng. Nhiều loại thể thủy tinh nhân tạo mới ra đời đã góp phần cải thiện đáng kể thị lực của bệnh nhân, chất lượng cuộc sống của bệnh nhân tốt hơn rất nhiều. Với những mẫu thể thủy tinh nhân tạo hiện đại, các biến chứng đã giảm đi đáng kể, đặc biệt là biến chứng sai lệch thủy tinh nhân tạo.
Nghi bị ném bi sắt vào mắt, bé trai lớp 1 phải nhập viện 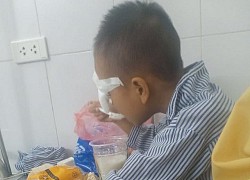 Trong giờ chơi, một học sinh lớp 1, Trường Tiểu học Hoằng Kim (huyện Hoằng Hóa, Thanh Hóa) bất ngờ bị ném một vật vào mắt khiến mắt bị tổn thương nặng phải nhập viện phẫu thuật. Chị Đỗ Thị Tuyền (SN 1991), trú tại số 12, Hiệp Thành, xã Hoằng Kim, huyện Hoằng Hóa (Thanh Hóa) - mẹ của bé trai Đỗ...
Trong giờ chơi, một học sinh lớp 1, Trường Tiểu học Hoằng Kim (huyện Hoằng Hóa, Thanh Hóa) bất ngờ bị ném một vật vào mắt khiến mắt bị tổn thương nặng phải nhập viện phẫu thuật. Chị Đỗ Thị Tuyền (SN 1991), trú tại số 12, Hiệp Thành, xã Hoằng Kim, huyện Hoằng Hóa (Thanh Hóa) - mẹ của bé trai Đỗ...
 Bắt khẩn cấp 4 đối tượng YouTuber ẩu đả, gây rối trật tự công cộng03:38
Bắt khẩn cấp 4 đối tượng YouTuber ẩu đả, gây rối trật tự công cộng03:38 Hơn 2 giờ truy bắt đối tượng sinh năm 1995 sát hại Thiếu tá công an01:08
Hơn 2 giờ truy bắt đối tượng sinh năm 1995 sát hại Thiếu tá công an01:08 Hiện trường vụ 3 người trong một nhà bị sát hại ở Đắk Lắk01:14
Hiện trường vụ 3 người trong một nhà bị sát hại ở Đắk Lắk01:14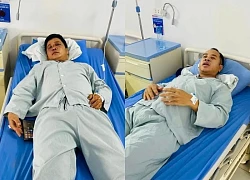 Vụ 2 anh em làm việc tốt nghi bị đánh dã man ở Bắc Ninh: Camera ghi cảnh trước va chạm01:44
Vụ 2 anh em làm việc tốt nghi bị đánh dã man ở Bắc Ninh: Camera ghi cảnh trước va chạm01:44 Tập đoàn Chị Em Rọt mới chỉ hoàn tiền cho 6 khách hàng09:04
Tập đoàn Chị Em Rọt mới chỉ hoàn tiền cho 6 khách hàng09:04 Người gốc Việt nổ súng ngăn vụ cướp tiệm vàng ở California01:48
Người gốc Việt nổ súng ngăn vụ cướp tiệm vàng ở California01:48 Chân dung nghi phạm 22 tuổi ám sát đồng minh của Tổng thống Mỹ Donald Trump03:08
Chân dung nghi phạm 22 tuổi ám sát đồng minh của Tổng thống Mỹ Donald Trump03:08 Người trình báo mất 30 cây vàng khi ngủ trên ô tô là 'vua kickboxing Việt Nam'09:55
Người trình báo mất 30 cây vàng khi ngủ trên ô tô là 'vua kickboxing Việt Nam'09:55 Thông tin Chính phủ chính thức "điểm mặt" Độ Mixi, nội dung bài viết gây xôn xao02:43
Thông tin Chính phủ chính thức "điểm mặt" Độ Mixi, nội dung bài viết gây xôn xao02:43 Đường Lên Đỉnh Olympia bắt nguồn từ đâu, bí ẩn về tên gọi gây sốc?03:03
Đường Lên Đỉnh Olympia bắt nguồn từ đâu, bí ẩn về tên gọi gây sốc?03:03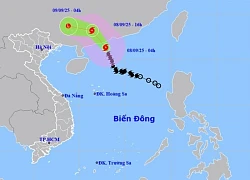 Bão số 7 Tapah đạt cấp cực đại, hoàn lưu có thể gây mưa lớn trên 300mm14:49
Bão số 7 Tapah đạt cấp cực đại, hoàn lưu có thể gây mưa lớn trên 300mm14:49Tiêu điểm
Tin đang nóng
Tin mới nhất
Cách phát hiện sớm trật khớp gối do chấn thương

Giảm kỳ thị giúp tăng cường xét nghiệm, điều trị và kiểm soát dịch HIV

Một loại vitamin có thể 'đảo ngược' gan nhiễm mỡ
3 loại nước uống quen thuộc tốt cho thận

Triệu chứng cảnh báo ung thư tụy

Cách làm chanh ngâm mật ong trị ho, tăng đề kháng trong mùa thu

Cảnh giác khi mùa tựu trường cũng là cao điểm của bệnh truyền nhiễm

Người đàn ông mắc ung thư miệng, thực quản và đại tràng

6 loại trà giúp giảm đau đầu tự nhiên

Nước gừng có giúp giảm đau bụng kinh?

4 cách sử dụng hạt bí ngô hỗ trợ giảm cân

5 loại rau quả vừa rẻ vừa nhiều tác dụng
Có thể bạn quan tâm

Một skin của T1 bất ngờ trở thành "con ghẻ"
Mọt game
07:13:48 14/09/2025
Tổng thống Mỹ Donald Trump ra 'tối hậu thư' về xung đột Ukraine cho toàn bộ NATO
Thế giới
06:39:10 14/09/2025
Nguyễn Văn Chung tiết lộ thêm bí mật
Nhạc việt
06:37:13 14/09/2025
Nam ca sĩ Vbiz xuất thân từ diễn viên múa: U50 vẫn không màng chuyện vợ con
Sao việt
06:26:57 14/09/2025
Hyun Bin lộ mặt gia trưởng, khiến Son Ye Jin không thể làm điều này sau khi sinh con?
Sao châu á
06:20:12 14/09/2025
Taylor Swift chưa cưới đã lộ rõ thích kiểm soát, "đá bay" bạn thân của chồng ra khỏi hôn lễ?
Sao âu mỹ
06:14:51 14/09/2025
Cảnh quay táo bạo của Quốc Trường trong 'Chị ngã em nâng'
Phim việt
05:59:37 14/09/2025
Đến lạy ai cho nam diễn viên này lên sóng: Visual thảm hoạ không biết trai hay gái, chỉ muốn tắt tivi ngay và luôn
Hậu trường phim
05:58:10 14/09/2025
270 triệu cho tấm vé concert của nữ ca sĩ từng hủy show ở Việt Nam, nhìn hàng người xếp hàng phát hoảng
Nhạc quốc tế
00:02:40 14/09/2025
Tạm hoãn xuất cảnh nguyên Bí thư Tỉnh ủy Thanh Hóa Đỗ Trọng Hưng
Pháp luật
23:43:16 13/09/2025
 Lây nhiễm giun sán từ thú cưng, cần làm gì để phòng tránh?
Lây nhiễm giun sán từ thú cưng, cần làm gì để phòng tránh? Cách phòng tránh bong gân khi tập thể thao
Cách phòng tránh bong gân khi tập thể thao
 Để "cửa sổ tâm hồn" luôn khỏe đẹp
Để "cửa sổ tâm hồn" luôn khỏe đẹp Người 'chuyển giao ánh sáng' cho đời
Người 'chuyển giao ánh sáng' cho đời Phòng bệnh mắt cho người dân vùng lũ
Phòng bệnh mắt cho người dân vùng lũ Xử trí khi bị cộm mắt
Xử trí khi bị cộm mắt Giác mạc người đã khuất được lấy như thế nào?
Giác mạc người đã khuất được lấy như thế nào? Vụ học sinh bị quạt trần rơi vào đầu, tinh thần hoảng loạn, bệnh tình phức tạp
Vụ học sinh bị quạt trần rơi vào đầu, tinh thần hoảng loạn, bệnh tình phức tạp Khó chịu với đau mắt đỏ
Khó chịu với đau mắt đỏ Bệnh nhân tâm thần tự móc mắt trong cơn kích động
Bệnh nhân tâm thần tự móc mắt trong cơn kích động Cây đinh bắn vào mắt người đàn ông
Cây đinh bắn vào mắt người đàn ông Tự nhổ đinh cắm vào mắt, hai người đàn ông bị xẹp nhãn cầu
Tự nhổ đinh cắm vào mắt, hai người đàn ông bị xẹp nhãn cầu Thêm môt tai nạn không đáng có ở sân trường, bố mẹ cẩn trọng cho con mình
Thêm môt tai nạn không đáng có ở sân trường, bố mẹ cẩn trọng cho con mình 5 thói quen buổi sáng giúp kiểm soát cholesterol xấu và bảo vệ tim mạch
5 thói quen buổi sáng giúp kiểm soát cholesterol xấu và bảo vệ tim mạch Uống nước nhiều có hại thận không?
Uống nước nhiều có hại thận không? 5 loại thức uống quen thuộc là khắc tinh của ung thư
5 loại thức uống quen thuộc là khắc tinh của ung thư Sau nâng ngực, người phụ nữ hốt hoảng khi bác sĩ hút ra hơn 2 lít dịch viêm
Sau nâng ngực, người phụ nữ hốt hoảng khi bác sĩ hút ra hơn 2 lít dịch viêm 4 thời điểm không nên uống nước mía
4 thời điểm không nên uống nước mía Bị hôn mê do hạ đường huyết giữa đêm, người đàn ông may mắn được cứu sống nhờ... hàng xóm
Bị hôn mê do hạ đường huyết giữa đêm, người đàn ông may mắn được cứu sống nhờ... hàng xóm Loại gia vị lâu đời nhất thế giới, siêu bổ dưỡng lại có nhiều ở Việt Nam
Loại gia vị lâu đời nhất thế giới, siêu bổ dưỡng lại có nhiều ở Việt Nam Khám phá 8 lợi ích sức khỏe bất ngờ từ quả đu đủ
Khám phá 8 lợi ích sức khỏe bất ngờ từ quả đu đủ Người đàn ông nước ngoài mang súng đến quán bar để thị uy
Người đàn ông nước ngoài mang súng đến quán bar để thị uy Tóc Tiên hớ miệng để lộ tình trạng hôn nhân hiện tại?
Tóc Tiên hớ miệng để lộ tình trạng hôn nhân hiện tại? "Đệ nhất mỹ nhân cổ trang" Tôn Phi Phi ly hôn đại gia
"Đệ nhất mỹ nhân cổ trang" Tôn Phi Phi ly hôn đại gia Cô em sinh đôi hư hỏng, ăn chơi của vợ bỗng dưng cứ đòi tôi một việc
Cô em sinh đôi hư hỏng, ăn chơi của vợ bỗng dưng cứ đòi tôi một việc Cháy giàn giáo tại concert Em Xinh Say Hi, nhìn phát sợ!
Cháy giàn giáo tại concert Em Xinh Say Hi, nhìn phát sợ! Concert Em Xinh Say Hi đang làm gì với Tăng Duy Tân - Bích Phương thế này?
Concert Em Xinh Say Hi đang làm gì với Tăng Duy Tân - Bích Phương thế này? Cuộc tử chiến trên không khiến cả Việt Nam rúng động: 52 phút kinh hoàng được tái hiện, kết thúc ám ảnh như đời thật?
Cuộc tử chiến trên không khiến cả Việt Nam rúng động: 52 phút kinh hoàng được tái hiện, kết thúc ám ảnh như đời thật? Nam NSƯT cưới mẹ đơn thân là nữ đại gia sở hữu biệt thự 200 tỷ, thề "ở cạnh nhau tới chết"
Nam NSƯT cưới mẹ đơn thân là nữ đại gia sở hữu biệt thự 200 tỷ, thề "ở cạnh nhau tới chết" Vụ thảm sát khiến 4 người thương vong: Cậu bé hàng xóm cứu bạn thoát chết
Vụ thảm sát khiến 4 người thương vong: Cậu bé hàng xóm cứu bạn thoát chết 3 cái chết nghi thế lực ngầm nhúng tay ở Cbiz: Vụ ngã lầu của "mỹ nam cổ trang" chưa phải kinh hoàng nhất!
3 cái chết nghi thế lực ngầm nhúng tay ở Cbiz: Vụ ngã lầu của "mỹ nam cổ trang" chưa phải kinh hoàng nhất! Vụ thảm án ở Đắk Lắk: Nghi phạm bị bắt khi đang ngụy trang bằng áo chống nắng
Vụ thảm án ở Đắk Lắk: Nghi phạm bị bắt khi đang ngụy trang bằng áo chống nắng Con gái chuyển giới của tỷ phú Elon Musk được ví như Rapunzel bước ra từ cổ tích: Tên tuổi mới của làng mẫu quốc tế
Con gái chuyển giới của tỷ phú Elon Musk được ví như Rapunzel bước ra từ cổ tích: Tên tuổi mới của làng mẫu quốc tế Vụ "mỹ nam số 1 Trung Quốc" ngã lầu tử vong: Nhân chứng kể lại hiện trường đầy thương tâm
Vụ "mỹ nam số 1 Trung Quốc" ngã lầu tử vong: Nhân chứng kể lại hiện trường đầy thương tâm Lộ danh tính 2 ngôi sao nghi dính líu đến vụ "mỹ nam số 1 Trung Quốc" ngã lầu tử vong bất thường
Lộ danh tính 2 ngôi sao nghi dính líu đến vụ "mỹ nam số 1 Trung Quốc" ngã lầu tử vong bất thường Ngoại lệ của Tăng Chí Vỹ: Hại đời bao nhiêu mỹ nữ nhưng lại hết lòng hết dạ vì người này
Ngoại lệ của Tăng Chí Vỹ: Hại đời bao nhiêu mỹ nữ nhưng lại hết lòng hết dạ vì người này Khởi tố, bắt tạm giam nguyên bí thư, chủ tịch TP Thanh Hóa và loạt cán bộ
Khởi tố, bắt tạm giam nguyên bí thư, chủ tịch TP Thanh Hóa và loạt cán bộ Tỉnh dậy không mảnh vải che thân, đời tôi bỗng biến thành cơn ác mộng
Tỉnh dậy không mảnh vải che thân, đời tôi bỗng biến thành cơn ác mộng Diễn viên 41 tuổi vừa cầu hôn bạn gái bác sĩ kém 16 tuổi: Từng hủy hôn nữ nghệ sĩ nổi tiếng, siêu giàu
Diễn viên 41 tuổi vừa cầu hôn bạn gái bác sĩ kém 16 tuổi: Từng hủy hôn nữ nghệ sĩ nổi tiếng, siêu giàu