Triển khai kỹ thuật mới cứu người bệnh sỏi mật
Các bác sĩ Khoa Thăm dò chức năng, Bệnh viện Bãi Cháy vừa thực hiện siêu âm nội soi (EUS) và nội soi mật tụy ngược dòng can thiệp (ERCP) lấy sỏi ống mật chủ và dẫn lưu mật cấp cứu kịp thời người bệnh bị tắc mật cấp.
Bệnh nhân nữ Nguyễn T H (24 tuổi, trú tại huyện Kim Bảng, tỉnh Hà Nam) có tiền sử viêm gan B mạn tính, sỏi túi mật vào Bệnh viện Bãi Cháy thăm khám do tình trạng đau bụng dai dẳng, chán ăn, vàng da tăng dần trong khoảng 1 tuần. Người bệnh đã được các bác sĩ thăm khám lâm sàng, siêu âm thành bụng, chụp cộng hưởng từ (MRI) ổ bụng nhưng không xác định được nguyên nhân gây tắc mật, giãn đường mật trong và ngoài gan.
Trên cơ sở hội chẩn các chuyên khoa Nội – Thăm dò chức năng – Ngoại và được sự đồng ý của người bệnh, các bác sĩ đã thực hiện kỹ thuật siêu âm nội soi (EUS) để xác định chính xác nguyên nhân bệnh. Đây là kỹ thuật kết hợp giữa nội soi và siêu âm hiện đại giúp chẩn đoán chính xác, can thiệp hiệu quả các tổn thương thành ống tiêu hóa và các cơ quan lân cận như thành trực tràng, dạ dày, ruột, gan, tụy, mật…
Các bác sĩ tiến hành lấy sỏi mật cho người bệnh.
Ekip siêu âm nội soi do Ekip Bác sĩ CKII. Lê Thị Kim Liên thực hiện đã phát hiện được sỏi kích thước 2,8×4,6mm trong lòng ống mật chủ đoạn thấp. Ngay sau đó, người bệnh được nội soi mật tụy ngược dòng can thiệp (ERCP) cấp cứu lấy sỏi ống mật chủ.
Video đang HOT
Ekip bác sĩ Nguyễn Trung Thành đã tiến hành cắt cơ oddi, dùng bóng kéo sỏi tầm soát từ ống gan chung xuống tá tràng lấy được sỏi 5mm ra ngoài sau đó đặt 1 stent dẫn lưu mật. Thủ thuật tiến hành thuận lợi, người bệnh tỉnh táo, không còn đau bụng, sức khỏe ổn định ngay sau can thiệp.
Bác sĩ CKII. Lê Thị Kim Liên – Trưởng Khoa Thăm dò Chức năng Bệnh viện Bãi Cháy đánh giá: “Qua ca lâm sàng này, có thể nhận định một số trường hợp mà siêu âm qua thành bụng, thậm chí là chụp MRI ổ bụng nhiều khi không thể phát hiện được tổn thương.
Tuy nhiên, nội soi siêu âm nhờ khả năng áp sát được đầu dò siêu âm vào tá tràng chỗ vị trí đoạn thấp ống mật chủ và ống tuỵ đổ vào tá tràng nên có thể phát hiện tốt các tổn thương và sỏi ở vùng này. Điều này mang lại giá trị rất lớn giúp các bác sĩđưa ra chẩn đoán chính xác và xử trí sớm cho người bệnh, tránh các biến chứng do tắc mật lâu ngày gây nhiễm trùng đường mật, sốc nhiễm trùng đe dọa tính mạng.
Đây chỉ là một trong hàng trăm ca cấp cứu điều trị kịp thời bệnh lý mật, tụy, ống tiêu hóa… giúp người bệnh thoát nguy kịch từng được các bác sĩ Khoa Thăm dò chức năng, Bệnh viện Bãi Cháy thực hiệnbằng các phương pháp hiện đại là siêu âm nội soi (EUS) và nội soi mật tụy ngược dòng can thiệp (ERCP).
Từ năm 2016 đến nay, với chủ trương đẩy mạnh đào tạo, hợp tác y khoa trong nước và quốc tế để nâng cao hiệu quả khám chữa bệnh, dưới sự giúp đỡ, đào tạo thường xuyên của các chuyên gia đầu ngành nội soi trong nước và nước ngoài, Bệnh viện Bãi Cháy đã mở rộng, triểnkhai nhều kỹ thuậtnội soi và nội soi siêu âm can thiệp giúp chẩn đoán chính xác và can thiệp sớm cho người bệnh, góp phần cải thiện chất lượng cuộc sống, kéo dài tuổi thọ và tiết kiệm chi phí điều trị.
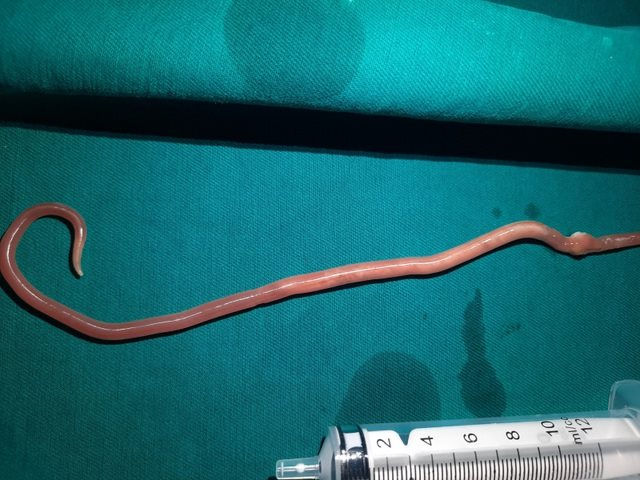
Giun đũa dài 25cm chui trong ống mật của bệnh nhân 31 tuổi
Thông tin từ Bệnh viện Bãi Cháy, Quảng Ninh, đơn vị vừa thực hiện kỹ thuật nội soi mật tụy ngược dòng gắp giun đũa dài 25cm trong ống mật chủ của nam bệnh nhân 31 tuổi.
Ảnh: BV.
Bệnh nhân là anh V.A.C (31 tuổi, Yên Bái) nhập viện trong tình trạng đau bụng từng cơn vùng thượng vị, buồn nôn và nôn ra thức ăn.
Kết quả thực hiện các xét nghiệm, các bác sĩ phát hiện nam bệnh nhân bị giun đường mật.
Ngay sau đó, bệnh nhân được hội chẩn chuyên khoa và thống nhất chỉ định nội soi mật tụy ngược dòng (ERCP) để lấy giun đường mật.
Quá trình nội soi chụp đường mật, các bác sĩ đã cắt cơ oddi và dùng bóng kéo khảo sát từ ống gan chung xuống tá tràng và lấy được giun đũa dài khoảng 25cm. Sau khi các bác sĩ đã bơm rửa lại đường mật, kiểm tra dịch mật trong thoát ra tốt, thủ thuật kết thúc an toàn.
Hiện, sau mổ, tình trạng nam bệnh nhân ổn định, không còn đau bụng và có thể xuất viện sau 24 giờ theo dõi.
Trước đó, Khoa thăm dò chức năng, Bệnh viện Bãi Cháy (Quảng Ninh) cũng đã thực hiện nội soi mật tụy ngược dòng (ERCP) thành công gắp 50 con sán lá gan sống trong ống mật chủ của bệnh nhân N.V.C (52 tuổi, Quảng Yên, Quảng Ninh).
Các bác sĩ cho biết, giun chui ống mật là một biến chứng của tình trạng nhiễm giun trong đường tiêu hóa, khi mật độ giun tăng lên với số lượng lớn. Giun ký sinh ở ruột non có thể di chuyển ngược lên tá tràng đến cơ vòng Oddi và lọt vào ống mật chủ, ống gan chung, ống túi mật và hệ thống đường mật trong gan.
Giun chui ống mật có thể dẫn tới nhiễm trùng đường mật, áp xe gan, áp xe đường mật. Nguy hiểm nhất là nhiễm trùng huyết dẫn đến suy gan, suy thận cấp, sốc nhiễm trùng nặng... có nguy cơ tử vong.
Theo các bác sĩ, triệu chứng thường gặp của giun chui ống mật là cơn đau bụng dữ dội ở vùng thượng vị làm cho toát mồ hôi, mặt tái xanh, tái nhợt, vật vã, quằn quại, đau từng cơn, buồn nôn, sốt...
Do đó, ngay khi gặp các biểu hiện này, người bệnh cần đến cơ sở y tế có trang thiết bị, đội ngũ bác sĩ chuyên khoa để thăm khám, chẩn đoán, điều trị kịp thời, hạn chế biến chứng nguy hiểm.
Các bác sĩ khuyến cáo, để phòng tránh giun chui ống mật, người dân nên thực hiện ăn chín, uống sôi, không nên ăn các loại thực phẩm tươi sống chưa qua chế biến, thường xuyên vệ sinh môi trường, giữ gìn nơi ở sạch sẽ và đặc biệt tẩy giun định kỳ 6 tháng một lần, đồng thời hạn chế ăn rau sống, chỉ ăn khi mua ở nơi đảm bảo và vệ sinh rửa rau sạch đúng quy trình,...
Dùng kính vi phẫu "bóc" thành công u tủy sống kích thước lớn 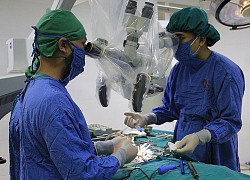 U tủy sống là bệnh lý tiến triển chậm, nếu không phát hiện và phẫu thuật sớm có thể gây liệt tứ chi, liệt hô hấp, ảnh hưởng đến chất lượng vận động và cuộc sống của người bệnh. Tuy nhiên, với sự hỗ trợ của kính vi phẫu và trang thiết bị hiện đại, vừa qua, Bệnh viện Bãi Cháy đã phẫu...
U tủy sống là bệnh lý tiến triển chậm, nếu không phát hiện và phẫu thuật sớm có thể gây liệt tứ chi, liệt hô hấp, ảnh hưởng đến chất lượng vận động và cuộc sống của người bệnh. Tuy nhiên, với sự hỗ trợ của kính vi phẫu và trang thiết bị hiện đại, vừa qua, Bệnh viện Bãi Cháy đã phẫu...
 Sự thật ngỡ ngàng người đàn ông chui qua cửa kính taxi kêu cứu trên cao tốc00:46
Sự thật ngỡ ngàng người đàn ông chui qua cửa kính taxi kêu cứu trên cao tốc00:46 Quán bún Hà Nội xin lỗi vụ bán 1,2 triệu đồng 3 bát bún riêu ngày Tết, nói chỉ là 'hiểu lầm'09:39
Quán bún Hà Nội xin lỗi vụ bán 1,2 triệu đồng 3 bát bún riêu ngày Tết, nói chỉ là 'hiểu lầm'09:39 Vụ xe ôtô lao xuống mương 7 người tử vong: Công an công bố nguyên nhân ban đầu14:39
Vụ xe ôtô lao xuống mương 7 người tử vong: Công an công bố nguyên nhân ban đầu14:39 11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27
11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27 Tiết lộ về nữ doanh nhân ở Hải Dương nhảy xuống hồ cứu 3 cháu bé02:38
Tiết lộ về nữ doanh nhân ở Hải Dương nhảy xuống hồ cứu 3 cháu bé02:38 Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31
Hé lộ kế hoạch mới của ông Trump về xung đột Nga-Ukraine08:31 Công an bắt giữ một số đối tượng đánh người, cướp giật tài sản ở chùa Kim Tiên01:18
Công an bắt giữ một số đối tượng đánh người, cướp giật tài sản ở chùa Kim Tiên01:18 Iran công bố tên lửa đạn đạo mới nhất08:23
Iran công bố tên lửa đạn đạo mới nhất08:23 Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41
Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41 Hàn Quốc sắp nhận trực thăng mới từ Mỹ để đối phó tàu ngầm Triều Tiên09:58
Hàn Quốc sắp nhận trực thăng mới từ Mỹ để đối phó tàu ngầm Triều Tiên09:58 Triều Tiên lần đầu chỉ trích chính quyền Tổng thống Trump08:06
Triều Tiên lần đầu chỉ trích chính quyền Tổng thống Trump08:06Tiêu điểm
Tin đang nóng
Tin mới nhất

Cúm mùa diễn biến bất thường tại nhiều quốc gia: Chuyên gia khuyến cáo

Phòng ngừa các biến chứng nguy hiểm của cúm mùa bằng vắc-xin

4 nguy hiểm tiềm ẩn từ thịt gà nên biết để tránh

Loại nấm tốt cho tim mạch, nhà nào cũng nên có

Rét đậm, rét hại: Người phải làm việc ngoài trời cần lưu ý gì?

Dịch sởi có thể bùng phát, làm gì để phòng tránh?

Nhiều trẻ bị thương nghiêm trọng do chó cắn

Quảng Nam: Một xã có tới 43 trẻ sốt phát ban nghi sởi
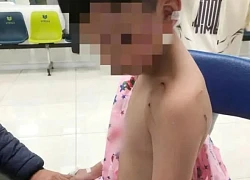
Gia tăng tai nạn ở trẻ em

Những lưu ý cần biết về sức khỏe khi thời tiết lạnh giá

Uống nước lá ổi có giúp giảm cân?

Cách đi bộ giúp cải thiện sức khỏe tim
Có thể bạn quan tâm

Đằng sau sự xuất hiện của chiến đấu cơ đặc biệt trong diễn tập thực chiến của Không quân Mỹ
Thế giới
17:25:40 06/02/2025
Tài xế ô tô mở cửa khiến người đi xe máy ngã văng ra đường: Pha bẻ lái "xuất thần" của xe bán tải khiến tất cả thở phào
Netizen
17:21:24 06/02/2025
NSƯT Chiều Xuân khóc nấc trong phòng chiếu phim 'Đèn âm hồn'
Hậu trường phim
17:09:15 06/02/2025
G-Dragon công bố 1 điều khiến fan toàn thế giới phấn khích, đụng độ trực tiếp với BLACKPINK
Nhạc quốc tế
17:04:12 06/02/2025
Nghẹn ngào khoảnh khắc 2 con của Từ Hy Viên cùng cha dượng đưa tro cốt mẹ về nước
Sao châu á
17:00:36 06/02/2025
Viên Minh - vợ Công Phượng không xinh như hotgirl nhưng mỗi lần xuất hiện đều khiến dân tình xuýt xoa vì nhan sắc
Sao thể thao
16:59:10 06/02/2025
Hôm nay nấu gì: Bữa tối đậm đà khiến cả nồi cơm đầy cũng hết
Ẩm thực
16:48:12 06/02/2025
Bom tấn đang làm điên đảo MXH cán mốc 19.000 tỷ sau 8 ngày, khán giả chấp nhận mua vé đứng để được xem phim
Phim châu á
16:42:57 06/02/2025
Chiếc váy ngắn đầy mê hoặc cho mùa xuân hè 2025
Thời trang
16:23:24 06/02/2025
Tuyển tập 4 phim 18+ hay nhất 4 năm gần đây: Xem không phí tiền mạng
Phim âu mỹ
15:27:59 06/02/2025
 Khám chữa bệnh từ xa: Phương pháp khám bệnh hiệu quả thời dịch dã
Khám chữa bệnh từ xa: Phương pháp khám bệnh hiệu quả thời dịch dã Sai lầm trong điều trị ung thư: trả giá bằng mạng sống
Sai lầm trong điều trị ung thư: trả giá bằng mạng sống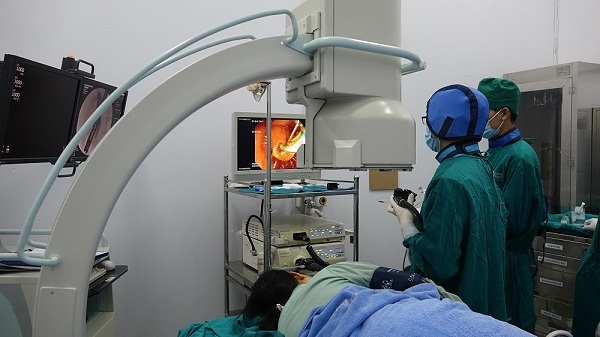
 Dấu hiệu phổ biến giúp người phụ nữ phát hiện sớm ung thư trực tràng
Dấu hiệu phổ biến giúp người phụ nữ phát hiện sớm ung thư trực tràng Để hạn chế gia tăng bệnh không lây nhiễm
Để hạn chế gia tăng bệnh không lây nhiễm Bé gái 8 tuổi trải qua 19 lần phẫu thuật do căn bệnh quái ác
Bé gái 8 tuổi trải qua 19 lần phẫu thuật do căn bệnh quái ác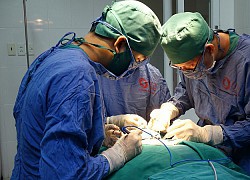 Phẫu thuật điều trị cho bệnh nhân ung thư tuyến giáp giai đoạn 3
Phẫu thuật điều trị cho bệnh nhân ung thư tuyến giáp giai đoạn 3 Cụ ông ung thư giai đoạn cuối, tắc mật cấp, suy kiệt nặng thoát chết
Cụ ông ung thư giai đoạn cuối, tắc mật cấp, suy kiệt nặng thoát chết Chuyên gia Bệnh viện K giúp bạn tầm soát sớm ung thư gan
Chuyên gia Bệnh viện K giúp bạn tầm soát sớm ung thư gan
 Điều gì xảy ra với cơ thể bạn khi bạn uống sữa hạnh nhân hàng ngày?
Điều gì xảy ra với cơ thể bạn khi bạn uống sữa hạnh nhân hàng ngày? Những người không nên uống hoa đu đủ đực
Những người không nên uống hoa đu đủ đực Virus cúm tấn công phổi, nhiều ca bệnh nặng, nguy kịch
Virus cúm tấn công phổi, nhiều ca bệnh nặng, nguy kịch Mẹo thải độc sau những bữa ăn nhiều dầu mỡ ngày Tết
Mẹo thải độc sau những bữa ăn nhiều dầu mỡ ngày Tết 5 loại đồ uống tốt nhất giảm bớt cảm giác nôn nao say rượu bia dịp Tết
5 loại đồ uống tốt nhất giảm bớt cảm giác nôn nao say rượu bia dịp Tết 2 loại rau dễ 'ngậm' thuốc trừ sâu, cái số 1 nhiều người vẫn vô tư ăn
2 loại rau dễ 'ngậm' thuốc trừ sâu, cái số 1 nhiều người vẫn vô tư ăn Vi nhựa trong não người có xu hướng gia tăng
Vi nhựa trong não người có xu hướng gia tăng Rộ hình ảnh nhiều vết tiêm bất thường trên tay Từ Hy Viên khi qua đời, cái chết nghi có uẩn khúc
Rộ hình ảnh nhiều vết tiêm bất thường trên tay Từ Hy Viên khi qua đời, cái chết nghi có uẩn khúc Bé gái trộm bộ trang sức trị giá 3,4 tỷ đồng của mẹ để bán với giá chỉ 200.000 đồng, mục đích phía sau gây tranh cãi
Bé gái trộm bộ trang sức trị giá 3,4 tỷ đồng của mẹ để bán với giá chỉ 200.000 đồng, mục đích phía sau gây tranh cãi Video 23 giây nghi Từ Hy Viên tuyệt vọng khóc nức nở, nói những điều kỳ lạ trước khi qua đời
Video 23 giây nghi Từ Hy Viên tuyệt vọng khóc nức nở, nói những điều kỳ lạ trước khi qua đời Thanh niên đi bán cơm rang và đồ lót vỉa hè thành triệu phú đứng sau "đế chế" Baby Three: Cuộc đời ly kỳ hơn cả phim!
Thanh niên đi bán cơm rang và đồ lót vỉa hè thành triệu phú đứng sau "đế chế" Baby Three: Cuộc đời ly kỳ hơn cả phim! Trấn Thành đã bị đánh bại
Trấn Thành đã bị đánh bại Phản ứng gắt của ông trùm showbiz khi bị nghi lây bệnh cúm cho Từ Hy Viên
Phản ứng gắt của ông trùm showbiz khi bị nghi lây bệnh cúm cho Từ Hy Viên Đàm Vĩnh Hưng mất hơn 4 ngón chân?
Đàm Vĩnh Hưng mất hơn 4 ngón chân? Con trai NS Lê Giang lên tiếng khi netizen yêu cầu can ngăn mẹ vụ drama chê phim Trấn Thành
Con trai NS Lê Giang lên tiếng khi netizen yêu cầu can ngăn mẹ vụ drama chê phim Trấn Thành Vụ cô gái rơi khỏi ô tô đang chạy trên đường: Quá say nên tự lột đồ?
Vụ cô gái rơi khỏi ô tô đang chạy trên đường: Quá say nên tự lột đồ? Những dấu hiệu vi phạm trong vụ clip cô gái rơi khỏi ô tô khi xe đang chạy
Những dấu hiệu vi phạm trong vụ clip cô gái rơi khỏi ô tô khi xe đang chạy Truy tố nữ DJ ở TPHCM cầm đầu đường dây mua bán hơn 100kg ma túy
Truy tố nữ DJ ở TPHCM cầm đầu đường dây mua bán hơn 100kg ma túy
 Bi kịch Vườn Sao Băng: Từ Hy Viên và 4 ngôi sao khác lần lượt qua đời khi chưa đầy 50 tuổi
Bi kịch Vườn Sao Băng: Từ Hy Viên và 4 ngôi sao khác lần lượt qua đời khi chưa đầy 50 tuổi Người đàn ông chui ra khỏi taxi rồi băng qua cao tốc TP HCM – Trung Lương
Người đàn ông chui ra khỏi taxi rồi băng qua cao tốc TP HCM – Trung Lương Thắt lòng tin nhắn cuối cùng của Từ Hy Viên với bạn thân trước khi đột ngột qua đời
Thắt lòng tin nhắn cuối cùng của Từ Hy Viên với bạn thân trước khi đột ngột qua đời Vụ thanh niên mất tích bí ẩn khi đi chùa Đại Tuệ: Tìm thấy thi thể
Vụ thanh niên mất tích bí ẩn khi đi chùa Đại Tuệ: Tìm thấy thi thể Xôn xao clip cô gái không mặc quần áo bất ngờ rơi khỏi xe ôtô
Xôn xao clip cô gái không mặc quần áo bất ngờ rơi khỏi xe ôtô