‘Tôi khỏi ung thư máu nhờ tế bào gốc của anh trai’
Sau 12 năm được ghép tế bào gốc đồng loài, người đàn ông ở Lạng Sơn hiện khỏe mạnh, có cuộc sống hạnh phúc.
Ung thư là chết. Ung thư máu lại càng khó sống hơn. Đó là quan niệm phổ biến. Thực tế, nhiều bệnh nhân mắc bệnh máu ác tính đã khỏi bệnh và có cuộc sống bình thường.
Bước ngoặt
Anh Lâm Tiến Bình (Lạng Sơn) là ví dụ điển hình. Trong buổi ra mắt Câu lạc bộ Bệnh nhân ghép tế bào gốc của Viện Huyết học – Truyền máu Trung ương (Hà Nội), anh Bình xuất hiện khỏe mạnh, rạng rỡ. Không ai nghĩ người đàn ông này từng mắc căn bệnh Lơ xê mi kinh (ung thư máu).
Năm 2008, sau 3 tháng điều trị, anh được các bác sĩ của Viện Huyết học – Truyền máu Trung ương chỉ định ghép tế bào gốc. Nếu chậm, tính mạng của anh sẽ gặp nguy hiểm.
Anh Bình là ca ghép đồng loài đầu tiên được thực hiện tại Viện Huyết học – Truyền máu Trung ương và là trường hợp thứ 3 tại Việt Nam. Bác sĩ chuyên khoa II Võ Thị Thanh Bình, Trưởng khoa Ghép tế bào gốc, Viện Huyết học – Truyền máu Trung ương, kể ê-kíp bác sĩ đã cân não trước ca ghép đầu tiên này với nguồn tế bào gốc được cho từ người anh trai ruột. Nguy cơ thải ghép rất cao. Lúc đó, Việt Nam chưa từng triển khai ca ghép tế bào gốc đồng loài nào.
“May mắn, ca ghép thành công. Điều đó đã đánh dấu một kỷ nguyên mới, đưa ghép trở thành một phương pháp đầy triển vọng cho những người mắc bệnh máu tại viện”, bác sĩ Bình kể.
Anh Bình cho biết sau khi kết thúc ca ghép tế bào gốc tại viện, anh chỉ phải dùng thuốc thêm 6 tháng theo chỉ định của bác sĩ. Từ đó đến nay, anh không phải điều trị thêm bất kỳ loại thuốc nào. Hiện tại, người đàn ông này khỏe mạnh bình thường và có cuộc sống hạnh phúc bên vợ con cùng công việc ổn định tại tỉnh Lạng Sơn.
Anh Bình chia sẻ kinh nghiệm vượt qua khó khăn của mình. Ảnh: Công Thắng.
“Tôi đã khỏi ung thư máu nhờ tế bào gốc của anh trai”, anh nói. Người đàn ông này chia sẻ bản thân cũng như những người đồng bệnh khi phát hiện mình mắc ung thư máu, không phải ai cũng vượt qua được. Bởi họ phải đối đầu với cuộc chiến khó khăn, khốc liệt cả về thể chất, tinh thần lẫn kinh tế và cơ hội để chữa trị thành công là điều không tưởng. Nhưng cuối cùng, anh đã có thể sống khỏe mạnh như bao người khác.
Video đang HOT
Theo trưởng khoa Ghép tế bào gốc, ở Việt Nam, các nghiên cứu, ứng dụng tế bào gốc đã có những bước tiến vượt bậc, được đánh giá cao. Tế bào gốc được ứng dụng để điều trị nhiều bệnh lý khác nhau mà trước đây chưa làm được như: Các bệnh máu (ác tính, lành tính, di truyền), hỗ trợ trong điều trị ung thư, các bệnh lý cơ xương khớp, thần kinh…
Ghép tế bào gốc tạo máu là phương pháp điều trị triệt để nhất, giúp bệnh nhân mắc bệnh máu ác tính cũng như lành tính, di truyền có thể khỏi bệnh.
Bên nhau vượt qua “cuộc chiến sinh tử”
Kể từ năm 2006, khi ca ghép tế bào gốc tự thân đầu tiên thành công, đến nay, Viện Huyết học – Truyền máu Trung ương đã thực hiện 445 ca ghép tế bào gốc, trong đó, 234 ca ghép tự thân, 211 ca ghép đồng loài.
Riêng về ghép đồng loài, đơn vị này đã nghiên cứu và triển khai nhiều kỹ thuật ghép phức tạp, từ nhiều nguồn tế bào gốc khác nhau như: Ghép tế bào gốc máu dây rốn (cùng huyết thống và không cùng huyết thống), ghép nửa hoà hợp (ghép haplotype), ghép nửa hoà hợp kết hợp với tế bào gốc máu dây rốn…
Lưu trữ tế bào gốc máu dây rốn tại Viện Huyết học – Truyền máu TW. Ảnh: Công Thắng.
Năm 2014, đây là đơn vị đầu tiên thực hiện thành công ca ghép tế bào gốc từ máu dây rốn cộng đồng (không cùng huyết thống), đem lại cơ hội hồi sinh cho cả những người bệnh không tìm được nguồn tế bào gốc phù hợp từ người thân.
Theo bác sĩ Bình, người được ghép đồng loài có thời gian sống sau 5 năm khoảng 70-80% ở bệnh lý suy tuỷ xương/đái huyết sắc tố; 70-80% ở bệnh lý thalassemia và 50-60% ở nhóm bệnh ác tính. Ở người ghép tự thân, tỷ lệ này là 60-70%.
Chuyên gia cho hay trong quá trình ghép tế bào gốc, người bệnh phải trải qua khoảng thời gian dài (1-3 tháng) trong phòng cách ly. Họ phải điều trị hóa chất liều cao, giúp tiêu diệt tế bào ác tính, tế bào miễn dịch tồn dư trong cơ thể, tạo điều kiện tốt để tế bào gốc vào cơ thể có thể phát triển ổn định. Hóa chất liều cao đồng thời cũng tiêu diệt các tế bào lành tính, dẫn đến tình trạng thiếu máu, nhiễm trùng, xuất huyết, viêm loét…
Với người bệnh, ghép tế bào gốc là hành trình đầy khó khăn và thử thách cả về tinh thần và thể chất. Nhiều người bệnh gọi đó là một “cuộc chiến sinh tử”.
Người bệnh rất cần có thêm kiến thức từ các chuyên gia, bác sĩ để có biện pháp chăm sóc, duy trì sức khỏe . Đồng thời, họ cũng cần sự chia sẻ, động viên, được truyền thêm hy vọng và động lực từ những người bệnh đã ghép tế bào gốc để vượt qua cuộc chiến cam go bệnh tật. Câu lạc bộ Bệnh nhân ghép tế bào gốc ra đời nhằm đảm đương sứ mệnh này.
'Cháu bé ấy không thể chờ đến khi có tiểu cầu'
Vượt quãng đường hơn 100 km tới Hà Nội, được truyền tiểu cầu, Việt mới ngừng xuất huyết. Nhưng nhiều đứa trẻ khác không may mắn như vậy khi gặp thời điểm khan hiếm tiểu cầu.
Mới hơn 6 tuổi, bé Nguyễn Tuấn Việt đã có 5 năm chiến đấu với bệnh ung thư máu. Từ 18 tháng tuổi, Việt phải làm quen với hóa chất, những mũi tiêm truyền. Cũng chừng ấy thời gian, cậu bé phải mỏi mòn chờ tiểu cầu.
Mỏi mòn chờ tiểu cầu
Trong 5 năm qua, chị Nguyễn Vân Anh (mẹ Việt) nhớ nhất là những khi con bị xuất huyết do giảm tiểu cầu. Máu mũi bé chảy không ngừng. Bé nôn ra máu. Nhiều lúc, Việt chảy máu suốt nửa ngày không cầm.
Một lần, Việt chảy máu bất chợt trong đêm. Chị Vân Anh phải bắt xe từ Quảng Ninh lên Hà Nội. Chị ôm con trong tâm trạng lo lắng suốt quãng đường dài. Khi vào Viện Huyết học - Truyền máu Trung ương (Hà Nội), được truyền tiểu cầu, con chị mới ngừng chảy máu.
Bé trai mới 6 tuổi nhưng đã chiến đấu với ung thư máu suốt 5 năm. Ảnh: Công Thắng.
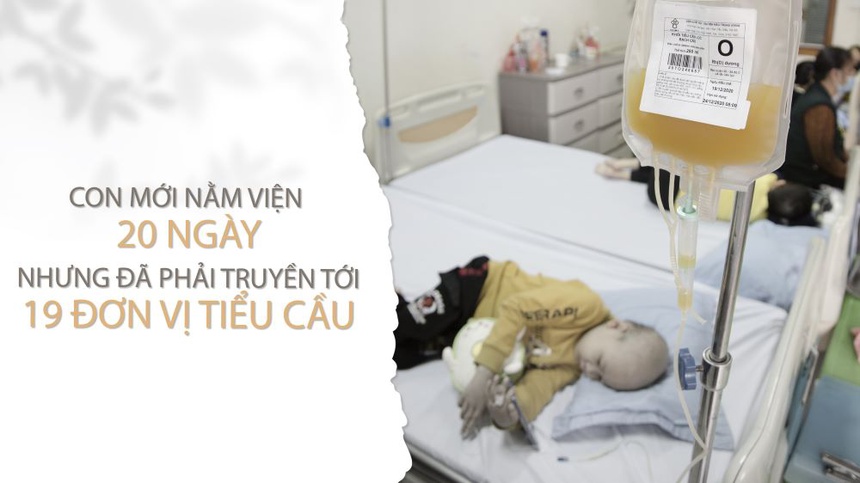
Đợt này, bé mới nằm viện 20 ngày nhưng đã truyền tới 19 đơn vị tiểu cầu và 9 đơn vị máu. Chị ngậm ngùi: "Cháu chưa phải nằm viện vào dịp Tết nên không phải chờ tiểu cầu quá một ngày. Nhưng tôi biết vào dịp Tết hay những đợt thiếu máu, có cháu phải chờ đến 2-3 ngày vẫn chưa có tiểu cầu để truyền. Và cháu bé ấy đã không thể chờ đến khi có tiểu cầu vì bệnh quá nặng".
Cũng mang trong mình bệnh ung thư máu, chị Nguyễn Thu Trang (Hà Nội) nhập viện trong tình trạng thiếu tiểu cầu, xuất huyết nghiêm trọng. Nhờ truyền tiểu cầu, sức khoẻ của chị dần được cải thiện. Với người bệnh ung thư máu như chị, sau khi truyền hoá chất, các chỉ số trong máu đều sụt giảm. Họ cần được truyền máu, tiểu cầu để duy trì sự sống.
"Tôi từng chứng kiến người phải tiếp 50 bịch máu và 70 bịch tiểu cầu một đợt truyền hoá chất. Tôi cũng có lúc phải chờ đợi từng bịch tiểu cầu. Tôi hiểu được cảm giác chờ đợi máu và tiểu cầu của các bệnh nhân đang điều trị tại viện. Cảm ơn tấm lòng vàng đã giúp chúng tôi hồi sinh", chị Trang nói.
"Cầm cự" khi mang thai và sinh con nhờ tiểu cầu
Mắc bệnh xuất huyết giảm tiểu cầu, chị N.T.N. cũng phải chờ đợi từng đơn vị tiểu cầu trong thời điểm khan hiếm máu. Khi mang thai ở tuần thứ 36, chị N. phải nhập viện gấp vì tiểu cầu chỉ còn 5 G/L, trong khi giới hạn bình thường là 150-400 G/L. Trước đó, chị nằm viện nhiều lần do thiếu máu và giảm tiểu cầu.
Tiểu cầu giảm sâu rất nguy hiểm (có thể dẫn đến xuất huyết tiêu hóa, xuất huyết não...). Với phụ nữ mang thai, tình trạng còn đáng lo ngại hơn nhiều. Chị N. đối mặt nguy cơ bị xuất huyết, thiếu máu nuôi dưỡng thai nhi. Nếu không được truyền máu hoặc tiểu cầu kịp thời, sức khỏe của chị sẽ bị ảnh hưởng, thậm chí, sự sống của thai nhi cũng bị đe dọa.
Phụ nữ mang thai mắc bệnh giảm tiểu cầu có thể nguy hiểm tính mạng người mẹ và em bé. Ảnh: Công Thắng.
BSCKII Nguyễn Thị Thảo, Phó trưởng khoa Bệnh máu lành tính, Viện Huyết học - Truyền máu Trung ương, cho biết: "Những trường hợp như chị N. thường phải mổ chủ động vì tiểu cầu thấp. Việc sinh tự nhiên sẽ rất nguy hiểm. Do có nguy cơ chảy máu khó cầm nên trước, trong và sau quá trình mổ lấy thai, sản phụ cần truyền số lượng lớn chế phẩm máu".
Sau những ngày "cầm cự", chị N. phải mổ lấy thai gấp. Em bé đã chào đời trong niềm hạnh phúc của cả gia đình nhưng tiểu cầu của chị vẫn ở mức rất thấp, cần tiếp tục điều trị.
Mặc dù trong thời điểm thiếu máu, Viện Huyết học - Truyền máu Trung ương vẫn kịp thời huy động hàng chục đơn vị tiểu cầu, giúp sản phụ vượt cạn thành công. Đến nay, em bé đã được 4 tháng tuổi và sức khỏe của cả 2 mẹ con đều ổn định.
Trong giường mổ, phòng cấp cứu, nhiều người bệnh đã vượt qua ranh giới mong manh giữa sự sống và cái chết nhờ truyền tiểu cầu.
Theo bác sĩ Thảo, khối tiểu cầu là chế phẩm, loại thuốc đặc biệt được sử dụng cho điều trị và dự phòng các biểu hiện chảy máu. Trên thực tế, nhiều bệnh lý khác nhau cần truyền tiểu cầu như xuất huyết giảm tiểu cầu, rối loạn chức năng tiểu cầu, suy tủy xương, rối loạn sinh tủy, ung thư máu hoặc các bệnh ung thư di căn đến tủy xương...
Tiểu cầu được điều chế từ máu toàn phần do người khỏe mạnh hiến tặng hoặc được gạn tách từ một người hiến bằng hệ thống máy tách tự động. Do khối tiểu cầu có hạn sử dụng ngắn (từ 3-5 ngày), việc đáp ứng nhu cầu tiểu cầu phục vụ điều trị luôn là thách thức với các trung tâm Truyền máu, đặc biệt trong những kỳ nghỉ dài ngày và dịp thiếu máu.
Cử động nhẹ cũng bị gãy tay, nhiều người phát hiện ung thư máu dòng tủy  Các bác sĩ khuyến cáo người dân nên khám sức khỏe định kỳ. Chỉ với xét nghiệm máu cũng có thể tìm ra những dấu hiệu chỉ điểm của bệnh. Thời gian qua, cùng với sự gia tăng của các bệnh ung thư nói chung, số người mắc bệnh đa u tủy xương (thuộc loại ung thư máu dòng tủy) cũng được ghi...
Các bác sĩ khuyến cáo người dân nên khám sức khỏe định kỳ. Chỉ với xét nghiệm máu cũng có thể tìm ra những dấu hiệu chỉ điểm của bệnh. Thời gian qua, cùng với sự gia tăng của các bệnh ung thư nói chung, số người mắc bệnh đa u tủy xương (thuộc loại ung thư máu dòng tủy) cũng được ghi...
 Khối Quân nhân Trung Quốc hát vang "Như có Bác trong ngày đại thắng"00:55
Khối Quân nhân Trung Quốc hát vang "Như có Bác trong ngày đại thắng"00:55 Chế tài xử lý người nước ngoài cướp trang sức hơn 800 triệu tại Đà Nẵng00:53
Chế tài xử lý người nước ngoài cướp trang sức hơn 800 triệu tại Đà Nẵng00:53 Bảo vệ kể lý do cô gái Hà Nội phản đòn, khống chế nam thanh niên xăm trổ12:06
Bảo vệ kể lý do cô gái Hà Nội phản đòn, khống chế nam thanh niên xăm trổ12:06 Lời khai của nghi phạm bắn chết thanh niên gặp bên đường ở Quảng Trị08:01
Lời khai của nghi phạm bắn chết thanh niên gặp bên đường ở Quảng Trị08:01 Tàu chiến Mỹ và Venezuela 'dàn trận' ở Caribbean08:54
Tàu chiến Mỹ và Venezuela 'dàn trận' ở Caribbean08:54 Mỹ dọa trừng phạt cả Nga lẫn Ukraine08:03
Mỹ dọa trừng phạt cả Nga lẫn Ukraine08:03 Giám đốc CDC Mỹ bị sa thải sau chưa đầy một tháng?09:12
Giám đốc CDC Mỹ bị sa thải sau chưa đầy một tháng?09:12 Nga bác tin thả UAV sang Đức theo dõi tuyến vận chuyển vũ khí Mỹ08:21
Nga bác tin thả UAV sang Đức theo dõi tuyến vận chuyển vũ khí Mỹ08:21 Israel tuyên bố thành phố Gaza thành 'vùng chiến sự', phát hiện thi thể con tin07:08
Israel tuyên bố thành phố Gaza thành 'vùng chiến sự', phát hiện thi thể con tin07:08 Mỹ điều thêm tàu chiến, Tổng thống Venezuela tuyên bố cứng rắn08:45
Mỹ điều thêm tàu chiến, Tổng thống Venezuela tuyên bố cứng rắn08:45 Tàu chiến Mỹ 'dàn trận' ra sao ở cửa ngõ Venezuela?17:30
Tàu chiến Mỹ 'dàn trận' ra sao ở cửa ngõ Venezuela?17:30Tiêu điểm
Tin đang nóng
Tin mới nhất

Nhận biết thiếu kẽm và bổ sung đúng cách

Ớt chuông: Thực phẩm nhiều màu sắc, lợi ích bất ngờ cho sức khỏe

Lối sống vội trong cả bữa ăn, giấc ngủ đang bào mòn sức khỏe người trẻ

4 cách sử dụng củ đậu tốt cho sức khỏe
3 nguyên nhân chính gây thiếu máu não bạn cần biết

'Bí mật' dinh dưỡng trong quả đậu bắp

Hút thuốc lá và cái giá phải trả bằng sức khỏe

Ăn uống kiêng khem nhiều năm, người phụ nữ ngoài 50 già như 80

Uống nước đinh lăng nên dùng lá khô hay tươi?

Thức uống '2 vị' giúp giảm cân, bổ thận, nhẹ bụng sau một tuần kiên trì

Một loại ung thư phổ biến đang gia tăng rất nhanh ca mắc
Mổ cấp cứu người phụ nữ ngay khi vừa ngủ dậy
Có thể bạn quan tâm

Nghẹn lòng trước khung hình của nghệ sĩ Ngọc Trinh và Quý Bình: Nụ cười rạng rỡ giờ chỉ là ký ức
Sao việt
00:05:28 04/09/2025
Quá khứ tuyệt vọng của mỹ nam đóng vai Quang gây sốt trong phim 'Mưa đỏ'
Hậu trường phim
23:50:27 03/09/2025
G-Dragon khẳng định sự giàu có khi tậu chuyên cơ riêng
Sao châu á
23:39:56 03/09/2025
Cô giáo Ê Đê xinh đẹp 'đốn tim' chàng thạc sĩ ngân hàng trên show hẹn hò
Tv show
23:28:47 03/09/2025
Phim Trung Quốc siêu hay nhưng flop nặng đầy nghiệt ngã: Nữ chính diễn đỉnh của đỉnh, ai bỏ lỡ là thiệt thòi lớn
Phim châu á
23:15:34 03/09/2025
Nữ ca sĩ được diễn từ Đại lễ A50 đến A80: Đắt show bậc nhất thế hệ, cát-xê gây choáng làm CEO từ 20 tuổi
Nhạc việt
23:03:44 03/09/2025
Chồng sắp cưới hôn chân Selena trên du thuyền
Sao âu mỹ
22:42:22 03/09/2025
'Cách em 1 milimet': Trở về kí ức tuổi thơ của nhiều thế hệ khán giả
Phim việt
22:27:21 03/09/2025
Trần Thành Trung nói gì sau khi rời U23 Việt Nam?
Sao thể thao
22:25:26 03/09/2025
Triệu hồi xe điện Porsche Taycan tại Việt Nam
Ôtô
22:17:01 03/09/2025
 Hình thể có thể giúp xác định nguy cơ ung thư ruột?
Hình thể có thể giúp xác định nguy cơ ung thư ruột? Thực phẩm đông lạnh, tiện nhưng không lợi
Thực phẩm đông lạnh, tiện nhưng không lợi


 Nhiều thành tựu ứng dụng trong lĩnh vực huyết học-truyền máu
Nhiều thành tựu ứng dụng trong lĩnh vực huyết học-truyền máu Không có khối u để cắt bỏ, bác sĩ điều trị ung thư máu như thế nào?
Không có khối u để cắt bỏ, bác sĩ điều trị ung thư máu như thế nào? Các bác sĩ "nâng cấp" hệ miễn dịch để điều trị ung thư máu như thế nào?
Các bác sĩ "nâng cấp" hệ miễn dịch để điều trị ung thư máu như thế nào? 14 năm, hơn 400 người mắc bệnh máu ác tính được ghép tế bào gốc thành công
14 năm, hơn 400 người mắc bệnh máu ác tính được ghép tế bào gốc thành công Người nhóm máu hiếm và những cuộc chạy đua thần tốc hiến máu cứu người
Người nhóm máu hiếm và những cuộc chạy đua thần tốc hiến máu cứu người Triệu chứng ban đầu của ung thư máu cấp tính
Triệu chứng ban đầu của ung thư máu cấp tính Ai có nguy cơ mắc bệnh ung thư máu?
Ai có nguy cơ mắc bệnh ung thư máu? Một loại thuốc trị ung thư có thể đẩy lùi bệnh tiểu đường typ 1
Một loại thuốc trị ung thư có thể đẩy lùi bệnh tiểu đường typ 1 Cứu sống bệnh nhi 30 tháng tuổi bị u nguyên bào
Cứu sống bệnh nhi 30 tháng tuổi bị u nguyên bào Bé gái 2 tuổi mắc ung thư máu, cảnh báo những thủ phạm gây độc ở ngay gần trẻ
Bé gái 2 tuổi mắc ung thư máu, cảnh báo những thủ phạm gây độc ở ngay gần trẻ Phép màu đã đến với em bé bị ung thư "kép" ở Hà Tĩnh
Phép màu đã đến với em bé bị ung thư "kép" ở Hà Tĩnh Phát hiện mới: Một loại thuốc thông thường có khả năng ức chế tế bào ung thư
Phát hiện mới: Một loại thuốc thông thường có khả năng ức chế tế bào ung thư Cô gái 33 tuổi may mắn thoát nguy cơ đột quỵ nhờ phát hiện dấu hiệu bất thường
Cô gái 33 tuổi may mắn thoát nguy cơ đột quỵ nhờ phát hiện dấu hiệu bất thường 7 thực phẩm giàu chất xơ giúp cơ thể phòng ngừa ung thư
7 thực phẩm giàu chất xơ giúp cơ thể phòng ngừa ung thư Dấu hiệu nhận biết bạn có mỡ nội tạng
Dấu hiệu nhận biết bạn có mỡ nội tạng Người đàn ông đi cấp cứu sau 2 tháng uống lá đinh lăng liên tục
Người đàn ông đi cấp cứu sau 2 tháng uống lá đinh lăng liên tục Ăn chuối vào thời điểm 'vàng' này cực tốt cho sức khỏe không phải ai cũng biết
Ăn chuối vào thời điểm 'vàng' này cực tốt cho sức khỏe không phải ai cũng biết 5 cách đi bộ tốt cho tim mạch và vóc dáng
5 cách đi bộ tốt cho tim mạch và vóc dáng Nguy cơ liệt mặt, mù lòa từ u tuyến nước bọt ác tính
Nguy cơ liệt mặt, mù lòa từ u tuyến nước bọt ác tính Bệnh do phế cầu khuẩn và cách phòng ngừa
Bệnh do phế cầu khuẩn và cách phòng ngừa Vệ sĩ của Mỹ Tâm
Vệ sĩ của Mỹ Tâm Vì sao "người đàn ông bẩn nhất thế giới" lại qua đời ngay sau khi tắm lần đầu tiên?
Vì sao "người đàn ông bẩn nhất thế giới" lại qua đời ngay sau khi tắm lần đầu tiên? Bà chủ Mái ấm Hoa Hồng khiến HĐXX "phát bực" khi xin lỗi cộng đồng mạng
Bà chủ Mái ấm Hoa Hồng khiến HĐXX "phát bực" khi xin lỗi cộng đồng mạng Bi kịch gây sốc: Vợ hot girl của "sao nam hàng tuyển" bị thủ lĩnh dị giáo tẩy não, xâm hại
Bi kịch gây sốc: Vợ hot girl của "sao nam hàng tuyển" bị thủ lĩnh dị giáo tẩy não, xâm hại Nga phản ứng trước cáo buộc của Tổng thống Trump về 'âm mưu' chống lại Mỹ
Nga phản ứng trước cáo buộc của Tổng thống Trump về 'âm mưu' chống lại Mỹ Dàn sao "Mùi ngò gai" sau 19 năm: Nhiều ngã rẽ, hai người đột ngột qua đời
Dàn sao "Mùi ngò gai" sau 19 năm: Nhiều ngã rẽ, hai người đột ngột qua đời Phơi bày bí mật ở Mái ấm Hoa Hồng
Phơi bày bí mật ở Mái ấm Hoa Hồng "Hoạ mi tóc nâu" Mỹ Tâm: Nữ doanh nhân kín tiếng, sở hữu khối tài sản khủng
"Hoạ mi tóc nâu" Mỹ Tâm: Nữ doanh nhân kín tiếng, sở hữu khối tài sản khủng Người đàn ông đặc biệt nhất cuộc đời Ngọc Trinh: Nâng đỡ từ khi mới 20 tuổi, 10 năm mặn nồng tới giờ vẫn còn tiếc nuối
Người đàn ông đặc biệt nhất cuộc đời Ngọc Trinh: Nâng đỡ từ khi mới 20 tuổi, 10 năm mặn nồng tới giờ vẫn còn tiếc nuối Hồ Ngọc Hà xóa bài đăng gây tranh cãi về việc vắng bóng tại Đại lễ 2/9
Hồ Ngọc Hà xóa bài đăng gây tranh cãi về việc vắng bóng tại Đại lễ 2/9 Nữ Tiktoker nhảy lầu tự tử, hành động gây bàng hoàng ở TPHCM
Nữ Tiktoker nhảy lầu tự tử, hành động gây bàng hoàng ở TPHCM

 Sức khoẻ của nghệ sĩ Ngọc Trinh trước khi qua đời: Nhập viện cấp cứu và thở máy, hôn mê sâu suốt 10 ngày
Sức khoẻ của nghệ sĩ Ngọc Trinh trước khi qua đời: Nhập viện cấp cứu và thở máy, hôn mê sâu suốt 10 ngày
 Buổi cà phê và cuộc gọi cuối cùng của diễn viên Ngọc Trinh
Buổi cà phê và cuộc gọi cuối cùng của diễn viên Ngọc Trinh NSƯT Công Ninh nghẹn ngào đến tiễn biệt diễn viên Ngọc Trinh
NSƯT Công Ninh nghẹn ngào đến tiễn biệt diễn viên Ngọc Trinh