Thật hư thông tin chữa ung thư bằng vắc xin tự thân
Được quảng cáo là liệu pháp chữa ung thư tiên tiến đến từ Nhật Bản, nhiều tài khoản/fanpage trên facebook đang rầm rộ về vắc xin tự thân chữa ung thư. Vắc xin tự thân là gì và công dụng thật sự của nó ra sao?
Để làm rõ điều này, chúng tôi đã tìm hiểu thêm thông tin và tham khảo ý kiến của BS. TS. Phạm Nguyên Quý, hiện đang làm việc tại Khoa Nội – khoa Ung thư, Bệnh viện Đại học Kyoto, Nhật Bản.
Thưa TS. Phạm Nguyên Quý, gần đây xuất hiện các quảng cáo về vắc xin tự thân có tác dụng phòng chống nhiều loại ung thư. Vậy vắc xin tự thân là gì thưa tiến sĩ?
Từ trước đến nay, chúng ta thường nghe tiêm vắc xin (tiêm chủng) để phòng bệnh truyền nhiễm cho trẻ em và người già, những người có hệ miễn dịch yếu. Khái niệm vắc xin trong ung thư trước giờ cũng chỉ dừng lại ở các loại vắc xin phòng ngừa ung thư, như ngừa nhiễm HPV để giảm tỉ lệ ung thư cổ tử cung, hoặc ngừa nhiễm vi rút viêm gan B để giảm tỉ lệ mắc ung thư gan.
Tuy nhiên, những phát kiến gần đây về sự liên quan của hệ miễn dịch trong ung thư đã góp phần phát triển các phương thức điều trị mới nhằm kích thích hệ miễn dịch nhận biết và tấn công loại bỏ khối u.
Ngoài những dòng thuốc ức chế điểm kiểm soát miễn dịch như Pembrolizumab, Nivolumab,…mà hiệu quả đã được kiểm chứng và đưa vào sử dụng thực tế (được bảo hiểm chi trả ở nhiều nước đối với nhiều loại ung thư), nhiều nhóm nghiên cứu đang tìm hiểu những phương pháp “đánh thức” hệ miễn dịch khác, mà vắc xin điều trị ung thư là một trong số đó.
Mấu chốt của thành công nằm ở việc giúp tế bào miễn dịch (như lực lượng Công An và Quân đội bảo vệ cơ thể) nhận dạng đúng tế bào ung thư là “kẻ xấu” để tấn công, và vắc xin điều trị được phát triển bằng cách trích ly các thành phần từ khối u (kháng nguyên) tiêm vào người với các chất hỗ trợ (tá dược) để kích thích phản ứng miễn dịch.
Một số nhóm nghiên cứu dùng kháng nguyên định sẵn, phổ biến ở loại ung thư đó (ví dụ, MAGE-3 và NY-ESO-1 trong ung thư phổi) để kích thích miễn dịch. Một số nhóm khác lại dùng thành phần khối u đến từ chính bệnh nhân, gọi chung là vắc xin tự thân.
Tiềm năng của vắc xin tự thân là gì?
Theo nguyên lý nói trên, vắc xin tự thân có tiềm năng “đánh thức” hệ miễn dịch của mỗi bệnh nhân, vì sử dụng khối u lấy ra từ chính người đó.
Tuy nhiên, cũng cần lưu ý rằng ngay cả trong cùng một bệnh nhân thì khối u ở mỗi vị trí (ví dụ: ung thư đại tràng, di căn tới gan và phổi) sẽ có đặc điểm khác nhau. Vì thế dùng khối u từ một nơi để làm vắc xin nhiều khi không giúp hệ miễn dịch nhận dạng và tấn công hết các vị trí u khác.
Ngoài ra, kích thước và cách bảo quản khối u sau mổ, trạng thái của hệ miễn dịch cũng rất quan trọng vì kết quả điều trị không chỉ phụ thuộc vào lượng và tính chất của vắc xin, mà còn tùy theo cách cơ thể mỗi người phản ứng với vắc xin đó. Chính vì còn nhiều điều chưa rõ và chưa thật sự tối ưu nên các nhà nghiên cứu vẫn đang ngày đêm nghiên cứu cải thiện.
Trên một số website về miễn dịch tự thân có ghi rằng phương pháp này đã có số liệu lâm sàng. Bác sĩ nghĩ thế nào về những ca bệnh được mô tả là đã cải thiện nhờ vắc xin này?
Video đang HOT
Chúng ta cần hiểu đúng khái niệm “số liệu lâm sàng” và “nghiên cứu lâm sàng”.
Nhiều người nghĩ rằng chỉ cần có sử dụng trên người và ghi số liệu lại là đủ để gọi là bằng chứng lâm sàng, qua nghiên cứu lâm sàng. Vấn đề không hề đơn giản như vậy! Vì sự may mắn luôn có thể xảy ra, bản thân căn bệnh có thể không tái phát, không xấu đi nên cần phải thiết kế nghiên cứu kỹ lưỡng để đánh giá hiệu quả của điều trị là thật hay chỉ là do “ăn may”.
Thử nghiệm lâm sàng đối chứng ngẫu nhiên (randomized controlled clinical trial – RCT) là những cách làm công phu, thường được sử dụng trong việc thẩm định mức độ hiệu nghiệm của một phương pháp điều trị, trên một nhóm bệnh nhân cụ thể. Khi đó sẽ phải có nhóm chứng (control group, điều trị theo cách thông thường) để so sánh với nhóm điều trị.
Ngoài ra các ca bệnh phải được chọn ngẫu nhiên (randomization) để các yếu tố ảnh hưởng tới kết quả được phân bố đồng đều và nếu được thì “mù đôi” (double blind) tức là cả Bác sĩ lẫn Bệnh nhân đều không biết đang điều trị bằng phương pháp nào để giảm thiểu ảnh hưởng do tâm lý và/hoặc đối đãi khác biệt. Ngoài ra, số lượng bệnh nhân cũng phải đủ lớn ở mỗi nhóm (vài trăm, vài nghìn) thì sự khác biệt giữa phương pháp mới và cũ mới được kiểm định với độ tin cậy cao, làm giới khoa học “tâm phục khẩu phục”.
Theo quan điểm này thì những phát ngôn trên các trang mạng môi giới chữa bệnh như “đã thử nghiệm trên vài chục hay vài trăm người, thấy tốt” là rất mù mờ và độ tin cậy không hề cao. Nhiều ca bệnh mà các trang này giới thiệu thật ra là có dùng kèm hóa trị, xạ trị, tức không loại trừ được khả năng cải thiện là nhờ các phương pháp chính thống sẵn có.
Ngoài ra, nhiều trường hợp thật ra là phát hiện sớm, đã qua phẫu thuật cắt bỏ (trị lành) và khả năng cao là sẽ không tái phát mà không cần điều trị đặc hiệu gì thêm. Vắc xin này cần chứng minh nó tốt hơn “để tự nhiên” theo cách nghiên cứu nghiêm ngặt nói trên.
Vậy bác sĩ tại Nhật Bản có khuyên bệnh nhân theo phương pháp này không thưa tiến sĩ?
Không. Bác sĩ ở đâu cũng vậy, chúng tôi đều cố gắng khuyên bệnh nhân theo phương pháp đã được khoa học chứng minh là tốt nhất (hoặc tốt hơn) với độ tin cậy cao nhất.
Người Việt Nam mình nhiều khi suy nghĩ cảm tính, chỉ “nghe nói tốt lắm” mà không cân nhắc xem thông tin đó tới từ đâu. Từ một bà hàng xóm, từ một Tiến sĩ ngoài ngành y sinh, từ một nhà sản xuất, thậm chí từ những Giáo sư Bác sĩ nhưng có quan hệ tài chính với sản phẩm,…đều không đủ độ tin cậy.
Y giới thường sắp xếp độ tin cậy theo hình tháp từ thấp đến cao, theo đó nguồn thông tin có giá trị cao nhất là từ các Hiệp hội chuyên ngành, thấp nhất là kinh nghiệm cá nhân của các chuyên gia. Các nguồn như từ “bà hàng xóm” thì… khỏi xếp hạng (Ngoại hạng!).
Trở lại đề tài vắc xin tự thân, đúng là có nhóm nghiên cứu đã từng tiêm vaccine vào độ 20 bệnh nhân ung thư gan giai đoạn sớm, đã qua phẫu thuật cắt bỏ trong một nghiên cứu giai đoạn 2 tại Trung Quốc. Báo cáo năm 2004 cho thấy so với việc theo dõi đơn thuần sau mổ (ở tầm 20 bệnh nhân khác), việc tiêm vắc xin sau mổ làm giảm tỉ lệ tái phát nhưng giới chuyên môn vẫn còn hoài nghi về sự chắc chắn của kết quả và yêu cầu thử nghiệm giai đoạn 3, trên nhiều bệnh nhân hơn. Đã qua 15 năm mà chưa thấy kết quả báo cáo, nên các Hiệp hội ung thư tại Nhật chưa tin là đương nhiên.
Trong các loại ung thư khác, số liệu cũng chưa rõ ràng và thuyết phục nên các bác sĩ sẽ khuyên KHÔNG NÊN tự trả tiền điều trị kiểu này, mà chỉ nên cân nhắc tham gia nếu có thử nghiệm lâm sàng bài bản ở các bệnh viện lớn. Như vậy, tôi không phủ định kết quả nghiên cứu về ung thư gan nói trên, mà chỉ nhấn mạnh rằng kết quả này CHƯA được kiểm chứng nên không đủ bằng chứng để khuyên bệnh nhân theo điều trị.
Xin nói thêm là ở Nhật Bản, “điều trị tốt” có nghĩa là “điều trị được bảo hiểm chi trả”. Đó là vì những điều trị đó đã có đầy đủ số liệu chứng minh hiệu quả thực sự trên nhóm bệnh nhân cụ thể (vượt qua giai đoạn 3 của thử nghiệm lâm sàng) và được chi trả bảo hiểm để nhiều bệnh nhân có thể chọn theo và có lợi ích lớn nhất.
Các bác sĩ ở Nhật thường chỉ khuyến khích bệnh nhân theo các điều trị nằm trong phạm vi bảo hiểm bởi chúng mang lại hiệu quả chắc chắn và cao nhất (dù không phải 100%, nhưng là cao nhất được biết tới) với chi phí mà bệnh nhân trả thấp nhất ở thời điểm hiện tại. Người Nhật rất quan tâm tới tổn hao tài chính, và xem đó là “tác dụng phụ” cần cân nhắc của điều trị.
Thông tin trên mạng hiện nay tràn lan và khó đánh giá. Làm sao để phân biệt thật hư về việc chữa ung thư bằng phương pháp mới thưa tiến sĩ?
Như câu chuyện vắc xin tự thân ở trên, rất khó để người ngoài ngành phân biệt hư và thực. Đúng là chúng có thật và cũng đã được nghiên cứu lâm sàng ở một vài tình huống cụ thể (như ngăn tái phát ung thư gan sau mổ), nhưng số liệu ở tình huống cụ thể đó là chưa đủ độ tin cậy, và cũng không áp dụng ra các loại ung thư khác hay ở tình huống khác.
Các trang mạng vẫn loan truyền các thông tin như vắc xin “Chữa được rất nhiều loại ung thư, hoặc ngừa tái phát”, “Được chính phủ Nhật công nhận” hay “Được cấp phép đặc biệt để chữa cho người Việt Nam”… và nhiều bệnh nhân cũng hỏi chúng tôi về điều này. Đó là những thông tin không chính xác và cần hết sức thận trọng.
Vì các phương pháp điều trị này thường rất đắt đỏ (nhất là ra nước ngoài điều trị), bệnh nhân cần có tư vấn của bác sĩ điều trị và hỏi thêm ý kiến thứ hai từ những bác sĩ khác. Nhóm Facebook Hỗ trợ bệnh nhân ung thư, thuộc Dự án tình nguyện Y học cộng đồng là một trong những địa chỉ mà bệnh nhân và người thân có thể hỏi online nhờ kiểm chứng thông tin về các liệu pháp mới.
Những bệnh nhân tìm đọc được tài liệu tiếng Anh thì nên vào các website chính thống của các Hiệp hội ung thư của Mỹ và Châu Âu, xem hướng dẫn điều trị có ghi phương pháp đó không, bảo hiểm ở nước ngoài có trả cho phương pháp đó không. Tôi nghĩ rằng đó là những việc cơ bản cần làm trước khi đầu tư số tiền lớn vào các phương pháp điều trị “được cho là tiềm năng”.
Xin cảm ơn Tiến sĩ rất nhiều.
Bài và ảnh: Phương Thúy
Theo Dân trí
Lời cầu xin được chết của bệnh nhân ung thư giai đoạn cuối
Người đàn ông 65 tuổi nằm trên giường, cắn răng chịu đựng những cơn đau, nói với bác sĩ: "Cho tôi một mũi để kết thúc nhanh đi".
Nhẹ nhàng đặt tay trên vai bệnh nhân, bác sĩ Nguyễn Duy Khoa xoa cho ông động viên rồi tiêm một mũi thuốc giảm đau. Cả phòng bệnh im lặng, không ai nói lời nào, chỉ có tiếng người bệnh thở dốc nén đau.
Bệnh nhân bị ung thư đại tràng đã di căn vào gan. Ông kiên cường chiến đấu với ung thư suốt 3 năm qua, điều trị tại Bệnh viện Ung bướu Hà Nội. Những ngày này các cơn đau càng dồn dập, đau đớn hơn. Bệnh trở nặng khiến ông nản lòng, buông xuôi.
"Hãy cho tôi một mũi tiêm để kết thúc nhanh đi", bệnh nhân cầu xin bác sĩ Khoa.
Bác sĩ Khoa chia sẻ "chỉ có thể chăm sóc giảm nhẹ để bệnh nhân có được những ngày tháng cuối đời thanh thản và yên bình nhất".
Bác sĩ Nguyễn Duy Khoa, Bệnh viện Ung Bướu Hà Nội. Ảnh: Thùy An
Bác sĩ Nguyễn Duy Khoa 30 tuổi, bác sĩ chuyên ngành chăm sóc giảm nhẹ, Bệnh viện Ung bướu Hà Nội. Đây là bệnh viện tuyến cuối ở Hà Nội chữa ung thư, mỗi ngày tiếp nhận hơn 500 bệnh nhân đến khám và điều trị hơn 3.000 bệnh nhân nội trú.
Ung thư là căn bệnh hiểm nghèo, thường đến thầm lặng. Ung thư khiến người đầu bạc tiễn kẻ đầu xanh, khiến người mẹ trẻ đau đớn chia xa đứa con chưa đầy tháng tuổi, khiến niềm tin kiệt quệ hy vọng lụi tàn. Nỗi đau thể chất và cả tinh thần ở bệnh nhân ung thư không thể diễn tả bằng lời.
Bác sĩ Khoa nói rằng anh lựa chọn học chuyên sâu ngành ung thư với mong muốn giúp người bệnh giảm nhẹ nỗi đau từ khi chẩn đoán bệnh để đạt hiệu quả điều trị, giảm chi phí cho gia đình.
Theo bác sĩ Khoa, chăm sóc giảm nhẹ là kết hợp nhiều phương pháp giúp giảm đau đớn, tăng sức chịu đựng và cải thiện chất lượng cuộc sống của người bệnh. Bác sĩ điều trị những vấn đề tâm lý đồng thời tư vấn, hỗ trợ nhằm giải quyết những vấn đề xã hội và tinh thần mà bệnh nhân cùng gia đình phải gánh chịu.
Bệnh nhân được chăm sóc giảm nhẹ thường đã trải qua nhiều phương pháp điều trị như hóa chất, tia xạ, phẫu thuật, nên càng về cuối càng dễ suy kiệt. Bác sĩ Khoa kể ở giai đoạn cuối nhiều khi anh không còn nhận ra bệnh nhân của mình vì quá khác so với lúc khỏe mạnh.
"Ngoài ra người bệnh về cuối dễ nản lòng, cần được quan tâm để cải thiện chất lượng cuộc sống những ngày cuối đời", bác sĩ Khoa cho biết.
Bác sĩ trò chuyện với bệnh nhân giúp họ vơi đi nỗi đau bệnh tật. Ảnh: Thùy An
"Mất mát là quy luật của cuộc đời nhưng giảm nhẹ đi phần nào đau đớn cho người bệnh thì nhân đạo phần đấy", bác sĩ trải lòng.
Hàng ngày, bác sĩ Khoa sắp xếp thời gian đi từng buồng bệnh, trò chuyện hỏi thăm giúp bệnh nhân thoải mái và lạc quan hơn. Anh cho rằng tìm hiểu rõ tâm tư, nguyện vọng, hoàn cảnh gia đình bệnh nhân giúp bác sĩ sắp xếp và đưa ra phác đồ điều trị phù hợp với từng người bệnh.
Ở người già, bác sĩ trẻ luôn tỉ mỉ thuyết phục họ tuân thủ điều trị. Với bệnh nhân trẻ, anh đồng cảm và khéo léo để tiếp cận. Anh thoải mái chia sẻ số điện thoại cá nhân để có thể kịp thời tư vấn và hướng dẫn gia đình cách xử trí khi bệnh nhân ở xa gặp tác dụng phụ khi điều trị.
Bác sĩ luôn động viên bệnh nhân vững tin vào điều trị để có cơ hội chữa khỏi bệnh ở giai đoạn sớm, tránh tự ý dùng những phương pháp truyền miệng không có cơ sở khoa học.
Hơn 5 năm làm nghề, bác sĩ Khoa tâm niệm niềm hạnh phúc nhất của người bác sĩ là giúp bệnh nhân giảm đau đớn và khỏe mạnh lên từng ngày. Nhiều bệnh nhân ở giai đoạn muộn nhờ sự quyết tâm của chính mình và gia đình cũng như sự điều trị kịp thời của bác sĩ đã có thể kéo dài thời gian sống như một phép màu.
"Được sát cánh chiến đấu cùng bệnh nhân đến tận giây phút cuối cùng là điều may mắn và tự hào của một bác sĩ chuyên ngành chăm sóc giảm nhẹ", bác sĩ Khoa chia sẻ. Anh cũng thường động viên người nhà bệnh nhân đừng buông xuôi.
"Gia đình bệnh nhân cũng cần đồng hành cùng bác sĩ chiến đấu giúp người bệnh có thêm dũng cảm, nghị lực để điều trị lâu dài", bác sĩ Khoa nói.
Thùy An
Theo VNE
Miễn dịch tự thân - liệu pháp chữa ung thư không đau đớn  Bác sĩ tách lọc tế bào miễn dịch từ máu người bệnh, nuôi cấy tăng sinh trong phòng thí nghiệm rồi truyền lại cơ thể bệnh nhân. Giáo sư, tiến sĩ Nguyễn Thanh Liêm, Giám đốc Bệnh viện Đa khoa Quốc tế Vinmec Times City, Hà Nội, cho biết hệ miễn dịch cơ thể giúp chống đỡ những tác nhân bệnh tật từ...
Bác sĩ tách lọc tế bào miễn dịch từ máu người bệnh, nuôi cấy tăng sinh trong phòng thí nghiệm rồi truyền lại cơ thể bệnh nhân. Giáo sư, tiến sĩ Nguyễn Thanh Liêm, Giám đốc Bệnh viện Đa khoa Quốc tế Vinmec Times City, Hà Nội, cho biết hệ miễn dịch cơ thể giúp chống đỡ những tác nhân bệnh tật từ...
 Clip nghi phạm đốt quán hát khiến 11 người chết ở Hà Nội01:29
Clip nghi phạm đốt quán hát khiến 11 người chết ở Hà Nội01:29 Lý do quán 'Hát cho nhau nghe' bị phóng hỏa khiến 11 người tử vong ở Hà Nội02:17
Lý do quán 'Hát cho nhau nghe' bị phóng hỏa khiến 11 người tử vong ở Hà Nội02:17 Tìm thấy thi thể nữ tài xế, xuyên đêm trục vớt ô tô rơi sông Đồng Nai01:29
Tìm thấy thi thể nữ tài xế, xuyên đêm trục vớt ô tô rơi sông Đồng Nai01:29 Nội bộ Mỹ mâu thuẫn về Ukraine?08:24
Nội bộ Mỹ mâu thuẫn về Ukraine?08:24 Diễn biến vụ nghi phạm đốt quán 'Hát cho nhau nghe' làm 11 người tử vong01:02
Diễn biến vụ nghi phạm đốt quán 'Hát cho nhau nghe' làm 11 người tử vong01:02 Cuộc gọi vô vọng của người nhà nạn nhân tử vong trong vụ cháy ở Hà Nội09:51
Cuộc gọi vô vọng của người nhà nạn nhân tử vong trong vụ cháy ở Hà Nội09:51 Nga liên lạc với 'lực lượng mạnh nhất' ở Syria14:18
Nga liên lạc với 'lực lượng mạnh nhất' ở Syria14:18 Vụ cướp giả cảnh sát hình sự: Dàn dựng ly kỳ như phim hành động09:21
Vụ cướp giả cảnh sát hình sự: Dàn dựng ly kỳ như phim hành động09:21 Nga phóng gần 300 tên lửa và UAV, Ukraine điều F-16 ứng phó?08:24
Nga phóng gần 300 tên lửa và UAV, Ukraine điều F-16 ứng phó?08:24 Chính phủ mới Syria muốn Nga 'xem xét lại' hiện diện quân sự08:31
Chính phủ mới Syria muốn Nga 'xem xét lại' hiện diện quân sự08:31 Chàng trai 20 tuổi kể lại khoảnh khắc lao vào cứu hộ trong vụ cháy quán cà phê02:26
Chàng trai 20 tuổi kể lại khoảnh khắc lao vào cứu hộ trong vụ cháy quán cà phê02:26Tiêu điểm
Tin đang nóng
Tin mới nhất

Tăng mạnh tỷ lệ mắc căn bệnh "thời đại số", ảnh hưởng sức khỏe nghiêm trọng
Bệnh nhân 15 tuổi dập nát một bàn tay do chơi pháo tự chế

Kinh tế Mỹ tiếp tục khởi sắc
Nam Phi ra cảnh báo về bệnh rubella sau khi ghi nhận hơn 10.000 ca mắc
Tiêm mỡ nhân tạo ở Hồng Kông, nữ Việt kiều phải mổ ngực biến dạng nặng nề

Những điều nên và không nên làm khi có người bị đột quỵ

Gia tăng số ca đột quỵ trong mùa đông lạnh, nguyên nhân và cách phòng tránh

Hà Nội: Gia tăng số trẻ nhập viện vì sởi, nhiều trẻ biến chứng nặng

Ung thư cổ tử cung là loại ung thư phổ biến thứ 3 ở phụ nữ từ 15-44 tuổi

Những điều bạn cần biết khi ăn gừng
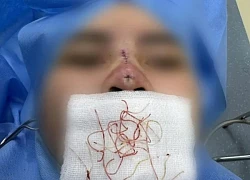
Bác sĩ rút ra búi chỉ trong mũi người phụ nữ từng đi làm đẹp tại spa
Bệnh viện ngày càng đông người mắc loại ung thư liên quan ô nhiễm
Có thể bạn quan tâm

Hoa hậu Việt đóng phim: Khen ít, tranh cãi nhiều
Hậu trường phim
23:29:59 20/12/2024
When the Phone Rings tập 7: Tổng tài - tiểu kiều thê hôn nhau ngọt lịm khiến MXH bùng nổ
Phim châu á
23:23:43 20/12/2024
Thu Quỳnh là mẹ 2 con vẫn sexy, Quỳnh Nga quấn quýt bên Việt Anh
Sao việt
23:13:52 20/12/2024
Ông trùm 'Độc đạo' tái xuất màn ảnh nhỏ trong bộ phim 'Mật lệnh hoa sữa'
Phim việt
23:09:41 20/12/2024
Mẹ cô dâu trẻ đẹp, nụ cười tỏa nắng gây chú ý trong đám hỏi ở Hải Phòng
Netizen
22:56:54 20/12/2024
Mùa Giáng sinh này hãy cùng cả nhà khám phá thế giới nhiệm màu của 'Biệt đội Tí hon'
Phim âu mỹ
22:50:02 20/12/2024
Song Joong Ki lần đầu tiết lộ về gia cảnh của vợ
Sao châu á
22:41:48 20/12/2024
Tới lúc Grealish được tháo gỡ xiềng xích
Sao thể thao
22:40:58 20/12/2024
Hai lao động Việt tử nạn trong vụ cháy lớn ở nhà máy tại Đài Loan
Tin nổi bật
22:17:28 20/12/2024
Khởi tố cặp đôi đập tủ kính cướp 3 lượng vàng
Pháp luật
22:05:51 20/12/2024
 7 năm “Làm thật- Giá trị thật” khẳng định thương hiệu Dr Hoàng Tuấn
7 năm “Làm thật- Giá trị thật” khẳng định thương hiệu Dr Hoàng Tuấn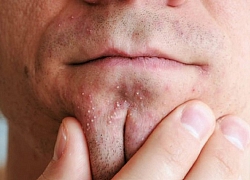 Cách phân biệt và điều trị hiệu quả 4 loại mụn phổ biến
Cách phân biệt và điều trị hiệu quả 4 loại mụn phổ biến
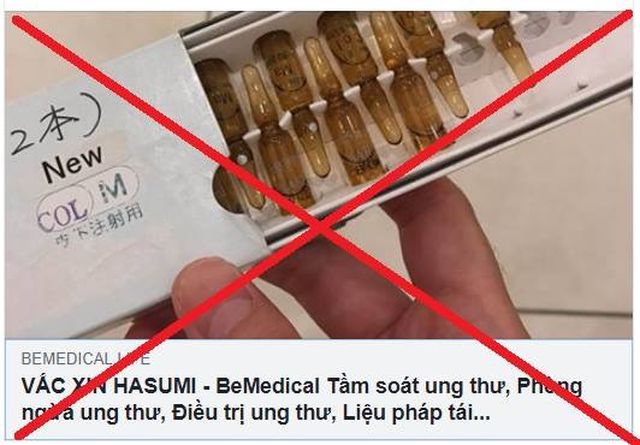



 Người đàn ông ở Quảng Bình bị ung thư vú
Người đàn ông ở Quảng Bình bị ung thư vú Người phụ nữ bị ung thư nghi do nâng mông thẩm mỹ
Người phụ nữ bị ung thư nghi do nâng mông thẩm mỹ Người phụ nữ 47 tuổi thiếu máu, 3 bệnh viện thông báo bị ung thư
Người phụ nữ 47 tuổi thiếu máu, 3 bệnh viện thông báo bị ung thư Những hiểu lầm khó tin trong điều trị ung thư
Những hiểu lầm khó tin trong điều trị ung thư 7 thực phẩm có thể ngăn ngừa ung thư
7 thực phẩm có thể ngăn ngừa ung thư Tìm ra cách biến tế bào ung thư thành mỡ
Tìm ra cách biến tế bào ung thư thành mỡ Nạn nhân vụ cháy quán cà phê ở Hà Nội nguy cơ nặng lên, phải chuyển viện
Nạn nhân vụ cháy quán cà phê ở Hà Nội nguy cơ nặng lên, phải chuyển viện Ngâm chân bằng nước gừng hằng ngày giúp cải thiện sức khỏe
Ngâm chân bằng nước gừng hằng ngày giúp cải thiện sức khỏe Hà Nội: Người đàn ông thủng tim vì ngã từ tầng 3, bệnh viện "báo động đỏ"
Hà Nội: Người đàn ông thủng tim vì ngã từ tầng 3, bệnh viện "báo động đỏ"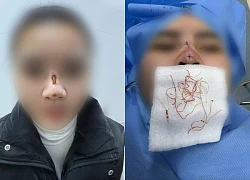 Cô gái trẻ ở Hà Nội thủng mũi, lộ chỉ chi chít
Cô gái trẻ ở Hà Nội thủng mũi, lộ chỉ chi chít Táo đỏ sấy có 'thần thánh' như lời đồn, ai nên hạn chế?
Táo đỏ sấy có 'thần thánh' như lời đồn, ai nên hạn chế? Phẫu thuật bé trai 5 tuổi bị lưỡi câu vướng vào mắt
Phẫu thuật bé trai 5 tuổi bị lưỡi câu vướng vào mắt Thủng nội tạng sau khi tự chữa đau lưng
Thủng nội tạng sau khi tự chữa đau lưng Ăn những loại thực phẩm này có thể giúp bạn ngủ ngon hơn
Ăn những loại thực phẩm này có thể giúp bạn ngủ ngon hơn Cái chết chấn động showbiz: Minh tinh 22 tuổi nghi sát hại chồng đại gia U80 sau 3 tháng cưới, phán quyết cuối cùng gây phẫn nộ
Cái chết chấn động showbiz: Minh tinh 22 tuổi nghi sát hại chồng đại gia U80 sau 3 tháng cưới, phán quyết cuối cùng gây phẫn nộ Phương Lan tiết lộ thông tin sốc căn nhà được gia đình Phan Đạt tặng trong lễ cưới?
Phương Lan tiết lộ thông tin sốc căn nhà được gia đình Phan Đạt tặng trong lễ cưới?
 Anh Đức lên tiếng đáp trả khi vợ bị chỉ trích thái độ
Anh Đức lên tiếng đáp trả khi vợ bị chỉ trích thái độ Rủ đồng nghiệp mua vé số, không ngờ cả hai trúng độc đắc hơn 17 tỷ đồng
Rủ đồng nghiệp mua vé số, không ngờ cả hai trúng độc đắc hơn 17 tỷ đồng HOT: Han So Hee và G-Dragon lộ bằng chứng hẹn hò, chàng còn đưa nàng tới 1 nơi đặc biệt?
HOT: Han So Hee và G-Dragon lộ bằng chứng hẹn hò, chàng còn đưa nàng tới 1 nơi đặc biệt? Nhan sắc thật của Triệu Lệ Dĩnh khiến 60 triệu người sốc nặng
Nhan sắc thật của Triệu Lệ Dĩnh khiến 60 triệu người sốc nặng Nạn nhân mặt ám khói bò lên khe tường 30cm thoát thân khỏi đám cháy: Chậm vài giây chắc tôi mắc kẹt
Nạn nhân mặt ám khói bò lên khe tường 30cm thoát thân khỏi đám cháy: Chậm vài giây chắc tôi mắc kẹt Danh tính 11 nạn nhân tử vong trong vụ cháy quán cà phê
Danh tính 11 nạn nhân tử vong trong vụ cháy quán cà phê Người phụ nữ gửi tiết kiệm 3 tỷ đồng, 5 năm sau đi rút tài khoản chỉ còn 3 nghìn: Cảnh sát vào cuộc vạch trần thủ đoạn tinh vi, ngân hàng cũng không ngờ tới
Người phụ nữ gửi tiết kiệm 3 tỷ đồng, 5 năm sau đi rút tài khoản chỉ còn 3 nghìn: Cảnh sát vào cuộc vạch trần thủ đoạn tinh vi, ngân hàng cũng không ngờ tới Cháy quán cà phê 11 người tử vong: Lời khai của nghi phạm
Cháy quán cà phê 11 người tử vong: Lời khai của nghi phạm
 Nhanh chóng xác định danh tính các nạn nhân vụ cháy quán cafe
Nhanh chóng xác định danh tính các nạn nhân vụ cháy quán cafe Vụ cháy 11 người tử vong: Nạn nhân không có cơ hội thoát bằng cửa chính
Vụ cháy 11 người tử vong: Nạn nhân không có cơ hội thoát bằng cửa chính Sao nam hạng A gây sốc vì cưỡng hôn nữ thần sắc đẹp ngay trên sóng trực tiếp, ai ngờ nhận quả báo cực đắng
Sao nam hạng A gây sốc vì cưỡng hôn nữ thần sắc đẹp ngay trên sóng trực tiếp, ai ngờ nhận quả báo cực đắng Vụ cháy 11 người chết: Xót xa người tử nạn nằm ở các tầng và nhà vệ sinh
Vụ cháy 11 người chết: Xót xa người tử nạn nằm ở các tầng và nhà vệ sinh