Những độ tuổi nên tầm soát ung thư cổ tử cung
Sàng lọc cổ tử cung giúp phát hiện và điều trị ung thư cổ tử cung giai đoạn đầu. Hai xét nghiệm chính là phết tế bào cổ tử cung để phát hiện những thay đổi trong tế bào cổ tử cung và xét nghiệm virus để xác định các loại virus liên quan.
Ung thư cổ tử cung ảnh hưởng đến mô về phía đáy tử cung, nơi nối giữa tử cung và âm đạo. Hầu như tất cả các bệnh ung thư cổ tử cung đều do virus u nhú ở người (HPV) gây ra. Đây là một loại virus phổ biến có thể truyền từ người này sang người khác khi quan hệ tình dục. Có nhiều loại virus HPV, một số loại HPV có thể gây ra những thay đổi trên cổ tử cung của phụ nữ, lâu ngày dẫn đến ung thư cổ tử cung. Ngay cả khi đã được tiêm vắc-xin phòng HPV vẫn cần kiểm tra cổ tử cung thường xuyên.
Xét nghiệm Pap và xét nghiệm HPV là những thành phần chính của sàng lọc ung thư cổ tử cung. Xét nghiệm là cách tốt nhất để giảm nguy cơ ung thư cổ tử cung.
1. Tầm soát ung thư cổ tử cung
Sàng lọc ung thư cổ tử cung có thể bao gồm xét nghiệm HPV hoặc sử dụng xét nghiệm Pap (phết tế bào cổ tử cung) và cùng lúc tiến hành kiểm tra thể chất vùng chậu.
Phết tế bào cổ tử cung
Phết tế bào cổ tử cung (xét nghiệm Pap) để tìm những tế bào bất thường trong lớp biểu mô cổ tử cung.
Bác sĩ lấy mẫu tế bào từ cổ tử cung và kiểm tra dưới kính hiển vi. Nếu tế bào xuất hiện bất thường có thể là dấu hiệu cho thấy ung thư cổ tử cung đang ở giai đoạn phát triển ban đầu, được gọi là tiền ung thư.
Điều trị sớm có thể điều chỉnh những thay đổi tế bào này và ngăn chặn sự tấn công của ung thư cổ tử cung.
Xét nghiệm virus
Xét nghiệm HPV để phát hiện virus đằng sau nhiều thay đổi tế bào bất thường có thể dẫn đến ung thư cổ tử cung. Tuy nhiên, xét nghiệm HPV DNA có thể xác định một số bệnh nhiễm trùng mà không liên quan với ung thư. Xét nghiệm HPV dương tính không có nghĩa là bệnh ung thư phát triển.
2. Sàng lọc và hướng dẫn
Phụ nữ ở bất kỳ độ tuổi nào có các triệu chứng như chảy máu bất thường, tiết dịch hoặc đau nên đi khám ngay lập tức, bất kể lần kiểm tra cuối cùng là khi nào. Phụ nữ ở các lứa tuổi nên kiểm tra ung thư cổ tử cung thường xuyên:
Độ tuổi từ 21-29
Ở những độ tuổi này, phụ nữ nên xét nghiệm Pap trong khoảng thời gian 3 năm. Xét nghiệm HPV là không cần thiết ở giai đoạn này. Tuy nhiên, bác sĩ có thể theo dõi xét nghiệm Pap bằng xét nghiệm HPV nếu kết quả bất thường. Những người có kết quả xét nghiệm dương tính với virus HPV không phát triển ung thư trong ít nhất 10 năm sau đó.
Độ tuổi 30 – 65
Các bác sĩ khuyên phụ nữ ở độ tuổi này đồng kiểm tra, hoặc kết hợp cả hai kiểm tra cứ sau 5 năm, xét nghiệm Pap mỗi 3 năm.
Độ tuổi trên 65
Những phụ nữ đã khám sàng lọc thường xuyên trong 10 năm qua có kết quả an toàn trong suốt thời gian đó có thể ngừng khám sàng lọc ở độ tuổi này. Tuy nhiên, nếu xét nghiệm trong vòng 20 năm qua cho thấy dấu hiệu của tiền ung thư nghiêm trọng, thì việc sàng lọc nên tiếp tục cho đến 20 năm sau khi phát hiện tiền ung thư.
Phụ nữ có nguy cơ cao mắc ung thư cổ tử cung
Phụ nữ có nguy cơ mắc ung thư cổ tử cung nên được xét nghiệm thường xuyên hơn. Điều này bao gồm những phụ nữ có hệ thống miễn dịch bị ức chế, chẳng hạn như những người nhiễm HIV hoặc phẫu thuật nội tạng trước đó. Phụ nữ cũng có thể có nguy cơ cao nếu họ tiếp xúc với diethylstilbestrol (DES), một dạng estrogen tổng hợp, trước khi sinh.
Hội Ung thư thế giới
Sàng lọc thường xuyên giúp giảm 80% nguy cơ phát triển hoặc tử vong do ung thư cổ tử cung.
Sau khi cắt tử cung toàn bộ, bao gồm cắt bỏ tử cung và cổ tử cung, việc sàng lọc không còn cần thiết nữa. Tuy nhiên, nếu bác sĩ thực hiện phẫu thuật cắt bỏ tử cung để điều trị ung thư, thì nên tiếp tục sàng lọc.
Phụ nữ đã được tiêm vaccine HPV vẫn nên được kiểm tra. Nếu hiện tại hoặc trước đây bị ung thư hoặc tiền ung thư cổ tử cung sẽ có kế hoạch sàng lọc và điều trị riêng, cũng như những người bị nhiễm HIV/AID.
Xét nghiệm sàng lọc có kết quả dương tính giả dẫn đến xét nghiệm bổ sung, thủ tục chẩn đoán xâm lấn và khiến bệnh nhân lo lắng. Vì lý do này, các bác sĩ không khuyến nghị kiểm tra hàng năm.
3. Giải thích kết quả
Kết quả xét nghiệm sàng lọc cổ tử cung có thể bình thường, không rõ ràng hoặc bất thường.
Bình thường: Không có thay đổi trong các tế bào của cổ tử cung.
Không rõ ràng: Các tế bào trông giống như chúng có thể bất thường và nhà nghiên cứu không thể xác định những thay đổi có thể chỉ ra tiền ung thư. Những tế bào bất thường này có thể liên quan đến virus HPV, nhiễm trùng, mang thai hoặc thay đổi cuộc sống.
Bất thường: Xét nghiệm đã tìm thấy những thay đổi trong tế bào cổ tử cung. Các tế bào bất thường không phải lúc nào cũng là ung thư. Bác sĩ thường sẽ yêu cầu các xét nghiệm và điều trị thêm để xem liệu những thay đổi có trở thành ung thư hay không.
Trong một kết quả không rõ ràng, những thay đổi tế bào đã xảy ra, nhưng các tế bào gần như bình thường và có khả năng tự mất đi mà không cần điều trị. Bác sĩ sẽ yêu cầu xét nghiệm lại trong vòng 6 tháng.
Những phụ nữ trẻ dễ bị tổn thương nội biểu mô vảy cấp độ thấp thường tự khỏi mà không cần điều trị.
Xói mòn cổ tử cung hay gọi là lạc chỗ, cũng có thể dẫn đến kết quả không rõ ràng. Xói mòn cổ tử cung có nghĩa là các tế bào của các tuyến bên dưới có thể được nhìn thấy trên bề mặt của cổ tử cung. Xói mòn là phổ biến, đặc biệt là ở những người đang sử dụng thuốc tránh thai, thanh thiếu niên hoặc người đang mang thai. Chảy máu nhẹ cũng có thể xảy ra sau khi quan hệ tình dục. Hầu hết các trường hợp xói mòn giải quyết mà không cần điều trị.
4. Phải làm gì sau khi có kết quả bất thường?
Cách tốt nhất để phát hiện sớm ung thư cổ tử cung là thực hiện các xét nghiệm sàng lọc thường xuyên.
Mặc dù cả hai xét nghiệm sàng lọc cổ tử cung là hiệu quả, kết quả không rõ ràng hoặc bất thường sẽ phải làm lại xét nghiệm do mẫu “không đầy đủ”, nghĩa là kết quả không thuyết phục.
Mẫu không đầy đủ có thể là do quá ít ô có sẵn từ thử nghiệm, sự hiện diện của nhiễm trùng che khuất các tế bào, kinh nguyệt khiến việc xem các tế bào trở nên khó khăn, viêm cổ tử cung cản trở khả năng hiển thị của các tế bào.
Phụ nữ muốn sàng lọc ung thư cổ tử cung trước tiên nên thực hiện các biện pháp để kiểm soát nhiễm trùng hoặc viêm ở cổ tử cung.
Cách tốt nhất để phát hiện sớm ung thư cổ tử cung là thực hiện các xét nghiệm sàng lọc thường xuyên. Các xét nghiệm này có thể được thực hiện riêng lẻ hoặc đồng thời (được gọi là đồng xét nghiệm). Kiểm tra thường xuyên đã được chứng minh là ngăn ngừa ung thư cổ tử cung và sống sót . Điều quan trọng nhất cần nhớ là đi kiểm tra thường xuyên. Phát hiện sớm giúp cải thiện đáng kể cơ hội điều trị thành công tiền ung thư và ung thư. Nhận thức được bất kỳ dấu hiệu và triệu chứng nào của ung thư cổ tử cung cũng có thể giúp tránh được sự chậm trễ trong chẩn đoán.
Lý do quan hệ t.ình d.ục sớm làm tăng nguy cơ ung thư cổ tử cung
Ung thư cổ tử cung là một trong những căn bệnh nguy hiểm, có thể gây t.ử v.ong cho phụ nữ thứ hai sau ung thư vú.
Nguyên nhân hàng đầu gây ung thư cổ tử cung là do nhiễm HPV. Quan hệ t.ình d.ục sớm cũng là một yếu tố làm tăng nguy cơ mắc căn bệnh này.
1. Nhiễm HPV là nguyên nhân hàng đầu gây ung thư cổ tử cung
Nguyên nhân gây ung thư cổ tử cung được chứng minh là do sự tồn tại của virus HPV. HPV là từ viết tắt của Human Papilloma Virus, là loại virus gây u nhú ở người, lây truyền phổ biến nhất qua quan hệ t.ình d.ục và là yếu tố có liên quan đến 90% các trường hợp ung thư cổ tử cung.
Nhiều nghiên cứu cho thấy, 90-100% ung thư cổ tử cung có HPV dương tính.
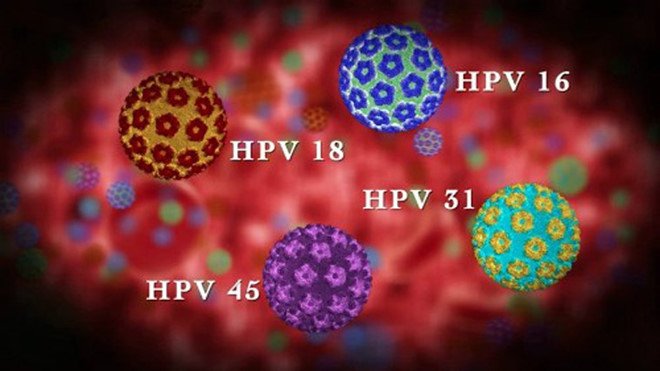
Mặc dù có tới hơn 200 type HPV khác nhau, nhưng chỉ khoảng 40 type lây nhiễm ở đường s.inh d.ục và ít nhất 15 type liên quan đến ung thư. Một số loại HPV có thể gây ra mụn cóc (u nhú) trên hoặc xung quanh bộ phận s.inh d.ục và h.ậu m.ôn của cả nam và nữ, ở cổ tử cung và trong â.m đ.ạo phụ nữ.
Một số loại HPV được coi là có nguy cơ cao vì chúng có thể gây ung thư bởi vì chúng có nhiều khả năng phát triển thành ung thư theo thời gian. Các loại HPV nguy cơ cao phổ biến bao gồm HPV 16 và 18.
Nhiễm virus HPV là nguyên nhân chủ yếu gây ung thư cổ tử cung.
2. Nguy cơ ung thư cổ tử cung tăng lên nếu phụ nữ có quan hệ t.ình d.ục sớm
Ngoài nguyên nhân hàng đầu do nhiễm HPV, một số yếu tố nguy cơ khác như: Quan hệ t.ình d.ục không an toàn , quan hệ t.ình d.ục sớm, có nhiều bạn tình, nhiễm Chlamydia , suy giảm miễn dịch, hút t.huốc l.á... cũng có thể góp phần gây ung thư cổ tử cung. Trong đó, nguy cơ do quan hệ t.ình d.ục sớm có liên quan đến HPV.
Theo BSCKI Hoàng Trọng Điểm, chuyên khoa Ung bướu, trong các yếu tố nguy cơ gây ung thư cổ tử cung có thể kiểm soát, phòng ngừa được thì lây nhiễm HPV qua quan hệ t.ình d.ục là yếu tố nguy cơ quan trọng nhất của ung thư cổ tử cung.
Loại virus này có thể lây lan từ người này sang người khác khi tiếp xúc da với da, đặc biệt là lây lan qua quan hệ t.ình d.ục, bao gồm cả quan hệ t.ình d.ục qua đường â.m đ.ạo, h.ậu m.ôn, thậm chí cả đường miệng.
Một số yếu tố liên quan đến tiền sử t.ình d.ục có thể làm tăng nguy cơ ung thư cổ tử cung bởi việc tăng khả năng tiếp xúc với HPV là quan hệ t.ình d.ục khi còn trẻ, quan hệ t.ình d.ục không an toàn, có nhiều bạn tình.
Theo Tổ chức Y tế thế giới (WHO) , tuổi mà phụ nữ có quan hệ t.ình d.ục đầu tiên cũng được coi là một yếu tố nguy cơ của ung thư cổ tử cung vì tổn thương có thể gây ra cho cổ tử cung vào thời điểm nó vẫn đang phát triển. Nguy cơ nhiễm HPV và ung thư cổ tử cung ở phụ nữ bắt đầu quan hệ t.ình d.ục khoảng 15 tuổi đã được chứng minh là cao gấp đôi so với những người quan hệ t.ình d.ục sau 20 tuổi.
Nhiễm víu gây u nhú ở người thường xảy ra ngay sau lần sinh hoạt t.ình d.ục đầu tiên và nó có nhiều khả năng xảy ra ở phụ nữ vị thành niên hơn phụ nữ lớn tuổi vì quá trình biến chất vảy của vùng chuyển đổi cổ tử cung hoạt động mạnh hơn trong thời niên thiếu và là cơ hội dễ bị lây nhiễm HPV.
Cũng có bằng chứng cho thấy những người từng là nạn nhân của lạm dụng t.ình d.ục khi còn nhỏ có tỷ lệ phát hiện HPV ở bộ phận s.inh d.ục cao hơn những người không có tiền sử như vậy.
Phụ nữ trải qua hoạt động t.ình d.ục lần đầu khi còn trẻ và sau đó bị nhiễm HPV có thể có nguy cơ gây ung thư cao hơn theo thời gian nếu tình trạng n.hiễm t.rùng này kéo dài.
3. Biện pháp tốt nhất là tiêm vaccine phòng HPV
Nhiễm HPV không có cách điều trị khỏi nhưng có đã vaccine phòng ngừa. Hiện nay đã có vaccine phòng ngừa những type HPV gây bệnh phổ biến nhất.
Vaccine phòng HPV hoạt động tốt nhất nếu được tiêm trước khi tiếp xúc với HPV. Vì vậy, Tổ chức Y tế thế giới khuyến cáo nên tiêm phòng cho các bé gái từ 9-14 tuổi, khi hầu hết chưa bắt đầu hoạt động t.ình d.ục. Cần tiêm đầy đủ 3 mũi theo đúng lịch để đảm bảo hiệu lực của thuốc.
Một nghiên cứu ở Anh cũng cho thấy, các bé gái được tiêm phòng HPV càng sớm thì nguy cơ mắc bệnh ung thư cổ tử cung trong tương lai của họ càng thấp.
Theo đó, đối với những trẻ em gái được tiêm phòng HPV ở độ tuổi 12-13, nguy cơ mắc ung thư cổ tử cung thấp hơn 87% so với những trường hợp không được tiêm phòng. Tỷ lệ này thấp hơn 62% ở những người được tiêm phòng ở độ tuổi 14-16 và thấp hơn 34% ở những người được tiêm ở độ tuổi 16-18.
Việc tiêm vaccine cho phụ nữ sau lần quan hệ t.ình d.ục đầu tiên có thể ngăn ngừa tái nhiễm hoặc tái kích hoạt bệnh với các loại virus có trong vaccine.
Bỏ qua lời khuyên bác sĩ, t.ử v.ong sau hơn 1 năm có dấu hiệu lạ khi quan hệ  Sau lần gần gũi chồng, chị Thái thấy m.áu c.hảy nhiều nhưng bỏ qua lời khuyên đi khám của bác sĩ. Nửa năm sau, chị tới viện vì hiện tượng này tái diễn, phát hiện ung thư cổ tử cung giai đoan muộn, di căn nhiều nơi. Sau sinh nhật 35 tuổi, chị Thái (Hà Nội) hốt hoảng khi thấy m.áu c.hảy nhiều...
Sau lần gần gũi chồng, chị Thái thấy m.áu c.hảy nhiều nhưng bỏ qua lời khuyên đi khám của bác sĩ. Nửa năm sau, chị tới viện vì hiện tượng này tái diễn, phát hiện ung thư cổ tử cung giai đoan muộn, di căn nhiều nơi. Sau sinh nhật 35 tuổi, chị Thái (Hà Nội) hốt hoảng khi thấy m.áu c.hảy nhiều...
 Clip: Xe bán tải bị đâm nát trên đường tại Sơn La, bé gái trong xe không ngừng hoảng loạn kêu cứu "bố ơi"00:55
Clip: Xe bán tải bị đâm nát trên đường tại Sơn La, bé gái trong xe không ngừng hoảng loạn kêu cứu "bố ơi"00:55 Đoạn camera đau lòng đang được chia sẻ trên MXH: Người phụ nữ bị chồng đánh dã man, các con ôm mẹ gào khóc00:52
Đoạn camera đau lòng đang được chia sẻ trên MXH: Người phụ nữ bị chồng đánh dã man, các con ôm mẹ gào khóc00:52 Phát ngôn về chuyện sao kê của mẹ bé Bắp làm dậy sóng MXH giữa lúc tắt tính năng bình luận01:09
Phát ngôn về chuyện sao kê của mẹ bé Bắp làm dậy sóng MXH giữa lúc tắt tính năng bình luận01:09Tin đang nóng
Tin mới nhất

Thủ dâm bao nhiêu là quá nhiều?

Không quan hệ tình dục có ảnh hưởng đến sức khỏe?

5 lợi ích của cà phê đối với sức khỏe tình dục nam giới

5 cách 'đẩy lùi' chứng mất ngủ sau sinh

10 mẹo đối phó với những khó chịu thời kỳ mãn kinh

7 cách tự nhiên giúp nam giới tăng ham muốn tình dục

Giải pháp hỗ trợ tăng tiết testosterone, cải thiện sinh lý cho nam giới từ Châu Âu

6 nguyên nhân gây ngứa khi sử dụng băng vệ sinh

Những điều cần biết về 'giấc mơ ướt'

Những triệu chứng đáng sợ ở phụ nữ tuổi mãn kinh

Điều gì xảy ra nếu bạn ngừng 'chuyện ấy'?

Rối loạn cương dương ở nam giới mắc đái tháo đường
Có thể bạn quan tâm

Điếng người trước cảnh tượng bóng trắng di chuyển trong salon tóc lúc 12h đêm
Netizen
19:05:23 24/02/2025
Nga cáo buộc vụ nổ ở lãnh sự quán tại Pháp có dấu hiệu tấn công khủng bố
Thế giới
18:32:49 24/02/2025
Lộ clip Lộc Hàm say khướt, đi không vững, giữa lúc tin chia tay tình 7 năm khiến cả MXH ăn mừng
Sao châu á
18:22:24 24/02/2025
Phát hiện siêu thực phẩm chống cúm
Sức khỏe
18:19:00 24/02/2025
Phát hiện thi thể nam giới ở bờ sông Sài Gòn, chân có hình xăm mặt quỷ
Tin nổi bật
18:07:56 24/02/2025
Salah xứng đáng giành Quả bóng vàng
Sao thể thao
17:50:40 24/02/2025
Jang Geun Suk ám ảnh bạn gái cũ tới mức liên tục làm 1 hành động đáng bị ném đá khi mất tỉnh táo
Sao việt
17:07:23 24/02/2025
Hôm nay nấu gì: Bữa cơm có món lạ mà ngon miệng
Ẩm thực
16:59:33 24/02/2025
Lạ nhưng thật: Cướp cầm dao kề vào mặt, nhân viên siêu thị tỉnh bơ hỏi một câu 5 chữ liền thoát nạn
Lạ vui
14:57:02 24/02/2025
Khung giờ đẹp động thổ, khai trương, xuất hành tuần mới 24/2 - 2/3/2025 đem đến may mắn, tài lộc
Trắc nghiệm
14:52:59 24/02/2025
 Chậm kinh nhưng khi test không có dấu hiệu mang thai, chị em nên làm gì?
Chậm kinh nhưng khi test không có dấu hiệu mang thai, chị em nên làm gì? Nam giới ‘yếu’ có cần thiết phải ăn nhiều hàu?
Nam giới ‘yếu’ có cần thiết phải ăn nhiều hàu?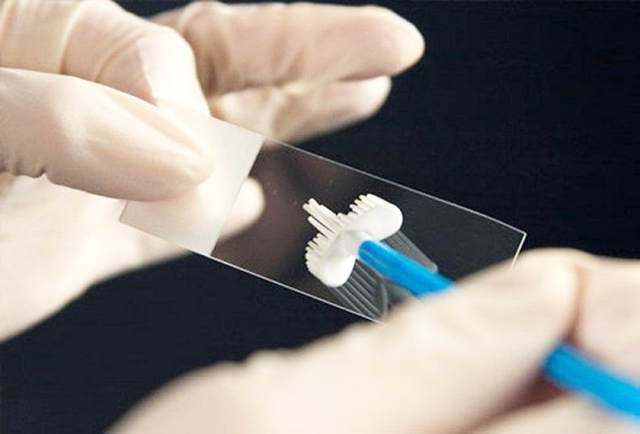

 Lý do nên l.àm "c.huyện ấ.y" với một người
Lý do nên l.àm "c.huyện ấ.y" với một người Vợ mắc ung thư cổ tử cung vì 4 thói quen "khó bỏ" của chồng
Vợ mắc ung thư cổ tử cung vì 4 thói quen "khó bỏ" của chồng 7 lý do khiến 'cô bé' có mùi khó chịu
7 lý do khiến 'cô bé' có mùi khó chịu Phụ nữ nên quan hệ từ tuổi nào? Làm "chuyện yêu" quá sớm gây 3 tác hại này cho cơ thể
Phụ nữ nên quan hệ từ tuổi nào? Làm "chuyện yêu" quá sớm gây 3 tác hại này cho cơ thể Chu kỳ kinh nguyệt nói lên điều gì về sức khỏe của phụ nữ?
Chu kỳ kinh nguyệt nói lên điều gì về sức khỏe của phụ nữ? 8 thời điểm không nên quan hệ tình dục
8 thời điểm không nên quan hệ tình dục Từ TPHCM lên Bình Dương thăm bạn, cô gái bị tai nạn tử vong
Từ TPHCM lên Bình Dương thăm bạn, cô gái bị tai nạn tử vong NÓNG: 2 con Từ Hy Viên nhập viện cấp cứu
NÓNG: 2 con Từ Hy Viên nhập viện cấp cứu 1 nữ diễn viên yêu toàn mỹ nam hàng đầu showbiz nhưng sau quyết giật chồng, có con ngoài giá thú với người tình U70
1 nữ diễn viên yêu toàn mỹ nam hàng đầu showbiz nhưng sau quyết giật chồng, có con ngoài giá thú với người tình U70 Chia sẻ mới nhất của mẹ Bắp từ Singapore về tình hình hiện tại của con trai
Chia sẻ mới nhất của mẹ Bắp từ Singapore về tình hình hiện tại của con trai
 Hé lộ 3 điều kiện ly hôn của "Tiểu Long Nữ - Dương Quá", có 1 điều khiến ngàn người ngỡ ngàng choáng váng
Hé lộ 3 điều kiện ly hôn của "Tiểu Long Nữ - Dương Quá", có 1 điều khiến ngàn người ngỡ ngàng choáng váng Hoa hậu Nông Thúy Hằng khoe em chồng tương lai, nhan sắc, chiều cao nổi bật
Hoa hậu Nông Thúy Hằng khoe em chồng tương lai, nhan sắc, chiều cao nổi bật Phát hiện thi thể người đàn ông cháy đen trong khu mồ mả ở Bình Chánh
Phát hiện thi thể người đàn ông cháy đen trong khu mồ mả ở Bình Chánh Cả mạng xã hội liên tục nhắc tên Phạm Thoại và mẹ bé Bắp: Chuyện gì đang xảy ra?
Cả mạng xã hội liên tục nhắc tên Phạm Thoại và mẹ bé Bắp: Chuyện gì đang xảy ra? Công bố thời khắc hấp hối của Từ Hy Viên, minh tinh nắm chặt tay 1 người không buông
Công bố thời khắc hấp hối của Từ Hy Viên, minh tinh nắm chặt tay 1 người không buông Công an cảnh báo mối nguy hại từ "chiếc váy hồng 2 dây" hot nhất mạng xã hội
Công an cảnh báo mối nguy hại từ "chiếc váy hồng 2 dây" hot nhất mạng xã hội Thi thể người phụ nữ được bọc giấy bạc trong rẫy cao su Đồng Nai
Thi thể người phụ nữ được bọc giấy bạc trong rẫy cao su Đồng Nai Xót xa trước tin nhắn cuối cùng bố đẻ gửi cho Vũ Cát Tường trước khi mất vì ung thư
Xót xa trước tin nhắn cuối cùng bố đẻ gửi cho Vũ Cát Tường trước khi mất vì ung thư Bố của Vũ Cát Tường qua đời
Bố của Vũ Cát Tường qua đời
