“Mỗi em bé khỏe mạnh chào đời là động lực để tôi tiếp tục say mê cống hiến”
Hành trình làm khoa học của chỉ lắm chông gai, song cũng mang lại nhiều “trái ngọt” khi chị giúp nhiều gia đình chào đón thêm những em bé khỏe mạnh.
PGS. TS.BS Trần Vân Khánh (phải) cùng cộng sự miệt mài trong phòng nghiên cứu. Ảnh: NVCC. Ảnh: NVCC
Vinh dự được xướng tên Giải thưởng Kovalevskaia ở tuổi 44, cho đến nay, PGS.TS.BS Trần Vân Khánh (Trưởng Bộ môn Bệnh học Phân tử, Khoa Kỹ thuật Y học, Phó Giám đốc Trung tâm nghiên cứu Gen-Protein, Đại học Y Hà Nội) là nhà khoa học nữ trẻ nhất đạt được giải thưởng này.
Hành trình làm khoa học của chỉ lắm chông gai, song cũng mang lại nhiều “trái ngọt” khi chị giúp nhiều gia đình chào đón thêm những em bé khỏe mạnh.
Con đường chông gai
Tốt nghiệp Đại học Y năm 1996, bác sỹ (BS) Trần Vân Khánh lại về công tác tại Viện Công nghệ Sinh học, Viện Hàn lâm Khoa học và Công nghệ Việt Nam. Tại đây, BS Vân Khánh đã được tiếp cận với công việc nghiên cứu về sinh học phân tử trong Y học, đặc biệt là những nghiên cứu đột biến trong bệnh lý di truyền .
Năm 2000, chị sang Nhật Bản làm nghiên cứu sinh về đề tài “Cơ chế bệnh sinh và điều trị bệnh ở mức độ phân tử đối với bệnh loạn dưỡng cơ Duchenne ”. Năm 2006, nhận bằng Tiến sĩ về nước, BS Vân Khánh tham gia ngay vào nhóm nghiên cứu của Trung tâm Nghiên cứu Gen – Protein, Trường Đại học Y Hà Nội và tiến hành nghiên cứu về bệnh loạn dưỡng cơ Duchenne cho đối tượng là các bệnh nhân Việt Nam. Nhóm nghiên cứu của BS Vân Khánh sau đó đã tiến hành nghiên cứu xác định đột biến thành công trên hàng trăm gia đình bệnh nhân bệnh loạn dưỡng cơ Duchenne.
PGS.TS.BS Trần Vân Khánh được trao Giải thưởng Kovalevskaia năm 2017
Từ kết quả này, BS Vân Khánh đã mở rộng nghiên cứu trên hơn 10 bệnh lý di truyền khác nhau trên bệnh nhân Việt Nam. Thành công của nghiên cứu này sau đó đã được triển khai ứng dụng vào quy trình phát hiện người mang gen bệnh cho các thành viên gia đình có quan hệ huyết thống với bệnh nhân, chẩn đoán trước sinh cho bà mẹ mang thai và tư vấn di truyền cho họ để tránh sinh con bị bệnh.
Hiện nay, nhóm nghiên cứu của BS Vân Khánh đã phối hợp với Trung tâm hỗ trợ sinh sản của nhiều Bệnh viện để tiến hành chẩn đoán phôi bằng kỹ thuật phân tích gen chỉ từ một vài tế bào được sinh thiết trên phôi thụ tinh ống nghiệm trong 3-5 ngày đầu cho các bệnh lý di truyền khác nhau. Sau đó lựa chọn những phôi hoàn toàn không có bất thường về nhiễm sắc thể và gen để cấy trở lại tử cung người mẹ.
Đây là giai đoạn chẩn đoán sàng lọc rất sớm, đảm bảo hầu hết các trẻ sinh ra không mắc các bệnh lý di truyền. Trước đây, khi kỹ thuật này chưa được triển khai ở Việt Nam, các gia đình phải sang Thái Lan hoặc các nước phát triển khác để thực hiện kỹ thuật với chi phí lên tới trên 500 triệu đồng. Thành công của kỹ thuật này ở Việt Nam sẽ giúp giảm chi phí đáng kể xuống chỉ còn 1/2-1/3 so với chi phí thực hiện ở nước ngoài.
Theo chị, việc chẩn đoán chính xác gen gây bệnh đã giúp cho các bác sĩ đưa ra phác đồ điều trị sớm, hỗ trợ giảm nhẹ tác động cho bệnh nhân, xác định người mang gen gây bệnh, thực hiện tư vấn di truyền cho các bà mẹ có nguy cơ cao sinh con bị bệnh để họ có các biện pháp cụ thể tránh sinh ra những đứa trẻ mắc bệnh. Kết quả là, đã có nhiều đứa trẻ được sinh ra hoàn toàn khoẻ mạnh, phù hợp với kết quả xác định tình trạng gen của chẩn đoán trước sinh.
PGS.TS.BS Trần Vân Khánh đã nghiên cứu thành công liệu pháp gen theo hướng loại bỏ đoạn gen có chứa đột biến và trở thành nhà khoa học Việt Nam đầu tiên triển khai thành công liệu pháp điều trị gen cho bệnh loạn dưỡng cơ Duchenne ở mức độ tế bào.
Video đang HOT
Tiếp đó, BS Trần Vân Khánh cùng với nhóm nghiên cứu đã xây dựng thành công bản đồ đột biến gen cho nhiều bệnh lý di truyền như loạn dưỡng cơ Duchenne, Wilson (bệnh di truyền do sự tích luỹ đồng trong cơ thể, chủ yếu là ở gan, não, máu, khớp), Hemophilia (bệnh máu khó đông), Thalasemie (bệnh tan máu bẩm sinh), Tăng sản thượng thận bẩm sinh (hội chứng sinh dục với bộ phận sinh dục ngoài bất thường – lưỡng giới giả, phì đại…), tạo xương bất toàn (bệnh xương thuỷ tinh),…
Kết quả nghiên cứu này làm cơ sở khoa học cho việc nghiên cứu liệu pháp điều trị gen ở Việt Nam trong tương lai. Hiện đã có hơn 1.000 bệnh nhân và các thành viên gia đình được chẩn đoán bằng kỹ thuật gen, phát hiện người lành mang gen bệnh, chẩn đoán trước sinh và chẩn đoán tiền làm tổ.
“Trái ngọt”
Thời điểm hiện tại, nữ nhà khoa học vẫn tiếp tục miệt mài với công việc theo hướng chuyên sâu hơn, các bệnh lý khó hơn, từ đó giúp hàng trăm gia đình sinh em bé khỏe mạnh. “Trước đây chúng tôi chẩn đoán bệnh lý đơn gen phổ biến, nhưng giờ mở rộng các bệnh đa gen phức tạp, thậm chí là với các bệnh khó không qua lâm sàng. Giải mã toàn bộ 20.000 gen hoặc giải mã các nhóm gen liên quan với hàng chục, hàng trăm gen” – chị Khánh chia sẻ.
Một tin rất vui được chị Khánh chia sẻ, đó là đầu năm 2021, nhóm nghiên cứu của chị đã giúp một gia đình sinh được một em bé khỏe mạnh vào đúng mùng 2 tết Tân Sửu. Chị kể, gia đình này trước đây sinh con 3 lần đều tử vong ngay trong tháng đầu chưa rõ nguyên nhân. Sau khi giải mã 20.000 gen của bố mẹ thì tìm được nguyên nhân trẻ sinh ra đột biến gen do rối loạn chuyển hóa. “Chúng tôi tiến hành lọc phôi để chọn phôi không bị bệnh và cấy. Em bé sinh ra khỏe mạnh bình thường” – nữ bác sĩ chia sẻ.
Những em bé khỏe mạnh chào đời là động lực để BS Trần Vân Khánh cống hiến và đam mê nhiều hơn. Ảnh: NVCC
Hay một câu chuyện khác của một gia đình sinh 2 con đều bị bệnh não úng thủy, đến tuần 27 (thời điểm sớm nhất để có thể phát hiện ra bệnh lý này), người mẹ đành đình chỉ thai nghén. Họ tìm đến chị với mong muốn mãnh liệt được chị giúp đỡ. “Chúng tôi tiến hành lấy tế bào ối từ bào thai này và tìm được nguyên nhân là do từ mẹ, cứ sinh con trai là xác suất bị bệnh lý này là 50:50″ – chị kể. Sau đó, chị tiến hành lọc phôi để loại bỏ bệnh lý này, và giúp họ sinh được em bé rất khỏe mạnh
Rất nhiều câu chuyện đáng nhớ trong chặng đường BS Vân Khánh giúp đỡ các gia đình kém may mắn do bệnh lý về gen. Đáng nhớ nhất có lẽ là trường hợp của một giáo viên ở Nam Định, trước đó sinh 2 con trai đều tử vong. 10 năm, gia đình chị này ròng rã lên Hà Nội tìm mọi nơi để chữa trị, đi tìm nguyên nhân.
Cuối cùng, tìm đến với chị và Trung tâm, cùng với sự phối hợp với một số Trung tâm Hỗ trợ sinh sản họ được lọc phôi, loại bỏ hoàn toàn các phôi lỗi để chọn ra được phôi hoàn toàn khỏe mạnh lành lặn, không bị đột biến gen. Gia đình họ cuối cùng cũng đón được một em bé nguyên vẹn từ sự giúp sức của nữ bác sĩ và cộng sự. “Các dịp đặc biệt, bệnh nhân gửi ảnh các con khỏe mạnh, muốn tôi nhận làm con nuôi, tôi rất vui! Đó là thành quả, là động lực để chúng tôi tiếp tục công việc của mình!” – chị bộc bạch. Cho đến nay chị và đồng nghiệp đã tiến hành chẩn đoán cho nhiều bệnh lý di truyền khác nhau và rất nhiều em bé đã được sinh ra nhờ công nghệ chẩn đoán phôi tiền làm tổ.
Những dự định mới
Nhận được giải thưởng danh giá Kovalevskaia ở tuổi trẻ nhất tính đến thời điểm này, PGS.TS Trần Vân Khánh cho biết có sự khác biệt trong việc làm khoa học giữa hai thế hệ, mỗi thế hệ có một lợi thế khác nhau trong NCKH. Theo chị, thế hệ đi trước có nhiều kinh nghiệm. Còn thuận lợi của nhà KH trẻ là công nghệ, kiến thức mới được cập nhật hơn.
“Với thế hệ chúng tôi là cập nhật được kiến thức mới tạo điều kiện thuận lợi cho nghiên cứu. Đặc biệt, chúng tôi thuận lợi hơn về vấn đề giới, bởi so với trước, hiện nay nam giới nhìn nhận rõ hơn về vai trò của phụ nữ trong xã hội hiện đại để từ đó tạo điều kiện cho nữ giới phát triển, khẳng định bản thân” – chị Khánh nói.
Với những dự định thời gian tới, chị cho biết ngoài việc chẩn đoán tiền làm tổ lọc phôi (chi phí khá tốn kém), chị và cộng sự sẽ bắt tay vào tiến hành phương pháp xét nghiệm chẩn đoán trước sinh không xâm lấn. Theo đó, thay vì phải chờ đến 17 tuần như hiện nay mới có thể xét nghiệm được, nhóm nghiên cứu đẩy thời gian chẩn đoán sớm hơn, cho thai từ 10- 12 tuần để nếu không may phôi có vấn đề thì còn can thiệp sớm, tránh mọi rủi ro cho bệnh nhân.
BS Trần Vân Khánh là 1 trong 50 phụ nữ Việt Nam có tầm ảnh hưởng, theo bình chọn của Forbes năm 2019. Ảnh: NVCC
Nói về những thành quả của PGS.TS.BS Trần Vân Khánh, GS.TS.BS Tạ Thành Văn, Hiệu trưởng Trường Đại học Y Hà Nội, Giám đốc Trung tâm nghiên cứu Gen-Protein, nhìn nhận, nghiên cứu của PGS.TS.BS Trần Vân Khánh đã tạo ra mũi nhọn, thương hiệu của Trường Đại học Y Hà Nội trong việc chẩn đoán, sàng lọc, tiên lượng bệnh lý di truyền ở trẻ em, đề ra giải pháp chẩn đoán sớm, đem lại ý nghĩa to lớn cho cộng đồng.
Đặc biệt, PGS.TS Nguyễn Thị Doan – Nguyên Phó Chủ tịch nước, hiện là Chủ tịch Ủy ban giải thưởng Kovalevskaia, cho đến bây giờ vẫn dành cho chị những ấn tượng sâu đậm. “Tôi chưa từng thấy hồ sơ nào được đầu tư dày dặn, công phu, kỹ lưỡng như của BS Vân Khánh. Chúng tôi rất cảm động, tự hào về những thành quả mà chị đã dày công nghiên cứu, ứng dụng vào thực tiễn để mang lại niềm vui cho nhiều gia đình và cho xã hội!” – PGS.TS Nguyễn Thị Doan chia sẻ.
Một số thành tích về nghiên cứu của PGS.TS.BS Trần Vân Khánh gồm: Nghiên cứu liệu pháp điều trị gen; xây dựng thành công bản đồ đột biến gen nhiều bệnh lý di truyền; xác định người lành mang gen, chẩn đoán trước sinh, chẩn đoán tiền làm tổ bệnh lý di truyền; bệnh học phân tử trong ung thư; hướng nghiên cứu về tế bào gốc…
PGS.TS.BS Trần Vân Khánh đã được nhận một số giải thưởng:
- Bằng khen của Thủ tướng Chính phủ năm 2015
- Giải thưởng L’OREAL – UNESCO dành cho nữ Khoa học trẻ có công trình nghiên cứu xuất sắc năm 2011
- 5 Bằng khen của Bộ Y tế năm 2010, 2012, 2014, 2017, 2019.
- Bằng Lao động sáng tạo của Tổng liên đoàn Lao động Việt Nam năm 2011
- Huy chương vì Thế hệ trẻ của BCH TƯ Đoàn Thanh niên Cộng sản Hồ Chí Minh năm 2012.
- Được tạp chí Forbes Việt Nam bình chọn là 1 trong 50 phụ nữ ảnh hưởng nhất Việt Nam năm 2019.
Loại thuốc đắt nhất thế giới
Edward Hall, 8 tuần tuổi, mắc bệnh teo cơ tủy sống thể hiếm gặp, có khả năng phục hồi nhờ liều thuốc trị giá 1,7 triệu bảng.
Megan Willies và John Hall bàng hoàng khi được bác sĩ thông báo Edward mắc bệnh teo cơ tủy sống (SMA) type 1.
Teo cơ tủy là bệnh lý di truyền, đặc trưng bởi yếu cơ xương do quá trình thoái hóa của tế bào sừng trước tủy sống và các nhân vận động vùng thân não. Các biểu hiện có thể bắt đầu ở thời kỳ sơ sinh hoặc trẻ nhỏ, bao gồm giảm trương lực cơ, giảm phản xạ gân xương; khó bú mút, khó nuốt, khó thở. Các mốc phát triển sinh học của bé không bình thường. Trong một số thể nặng, trẻ có thể tử vong rất sớm.
Ba năm trước, bệnh chưa có phương pháp điều trị. Hiện nay, một liều thuốc trị giá 1,7 triệu bảng Anh (tương đương 53 tỷ đồng) có thể giúp ngăn bệnh diễn tiến nặng hơn. Đó là Zolgensma, được cho là loại thuốc đắt nhất thế giới hiện nay.
Trẻ sơ sinh mắc bệnh SMA mang gene tạo ra protein SMN1 bị lỗi hoặc bị thiếu, nên không thể tạo đủ protein SMN cho cơ thể. Zolgensma được tạo ra bằng cách lấy một loại virus, bỏ đi DNA của nó, đưa gene SMN1 đã chỉnh sửa vào thế chỗ, tạo thành thuốc, sau đó tiêm cho người bệnh.
Gene mới tạo ra protein SMN ngăn chặn sự mất đi của các tế bào thần kinh vận động - các tế bào giúp điều phối chuyển động trong tủy sống. Các tế bào thần kinh này gửi tín hiệu đến các cơ.
Trong một nghiên cứu 15 trẻ sơ sinh điều trị bằng Zolgensma được công bố trên Tạp chí Y học New England năm 2017, tất cả đều sống sót khi được 20 tháng tuổi, so với 8% ở nhóm không được điều trị.
Trong 12 trẻ được tiêm liều cao hơn khi 20 tháng tuổi, 11 bé có thể ngồi không cần trợ giúp, hai bé tự đi bộ.
Mỗi năm, 60 trẻ em ở Anh sinh ra mắc bệnh SMA.
Megan Willis (phải), John Hall (trái) và con trai. Ảnh: Daily Mail
Zolgensma đang được Viện Y tế và Chăm sóc tiên tiến (NICE) xem xét, có khả năng cấp phép vào tháng 3/2021. Tuy nhiên thuốc đã được kê đơn ở Mỹ, Đức, Brazil và Nhật Bản.
Cách duy nhất Edward có được thuốc là cha mẹ em phải quyên tiền điều trị ở nước ngoài. Từ tháng trước, họ đã nhận được hơn 120.000 bảng. Tuy nhiên, con số đó quá nhỏ so với 1,7 triệu bảng.
Megan nói: "1,7 triệu bảng rất đắt nhưng là phương pháp điều trị một lần, có khả năng giúp bé sống sót và phát triển sau 5 năm. Chúng tôi khao khát được nhìn thấy con lớn lên như những trẻ bình thường khác".
Ngoài Zolgensma, hiện có một số loại thuốc đắt tiền khác dùng điều trị các bệnh hiếm gặp. Glybera, thuốc điều trị thiếu hụt lipoprotein lipase gây tích tụ chất béo trong máu, giá 750.000 bảng một liều. Luxturna, tiêm vào mắt để điều chỉnh một cặp gene bị lỗi gây ra chứng loạn dưỡng võng mạc, giá 613.000 bảng. Bệnh Batten, tình trạng thoái hóa thần kinh cướp đi khả năng di chuyển và nói, cần loại thuốc thay thế enzyme Brineura giá 500.000 bảng.
Các loại thuốc điều trị gene đại diện cho một kỷ nguyên mới trong y học, cung cấp giải pháp cho một số trong 7.000 căn bệnh hiếm gặp ảnh hưởng đến 3,5 triệu người ở Anh. Những bệnh này vốn rất ít hy vọng chữa lành.
Thuốc điều trị bệnh hiếm đắt đỏ do nhu cầu thấp. Các công ty dược phẩm nâng cao giá để bù đắp chi phí.
Một nghiên cứu của Trường Kinh tế London (LSE), Trường Y học Nhiệt đới và Vệ sinh London, cho thấy, việc phát triển một loại thuốc mới có thể tiêu tốn ít hơn 1,1 tỷ bảng Anh so với công bố.
Tiến sĩ Olivier Wouters, trợ lý giáo sư về chính sách y tế tại LSE, tác giả chính của nghiên cứu, nói: 'Nếu các công ty dược phẩm muốn tiếp tục công bố những chi phí này để biện minh cho giá tăng cao, họ cần cung cấp dữ liệu để công chúng giám sát".
Vô sinh nam không phải hiếm  Nhiều người thủ cựu cho rằng, vô sinh là do vợ, nhưng WHO thống kê cho thấy, 40% do vợ, 30% do chồng, 20% do cả hai và 10% không rõ nguyên nhân. Thuốc lá và các chất kích thích là thủ phạm gây vô sinh nam. Anh: Hoàng Quân. Bế con gái hơn 5 tháng đến ra mắt bác sĩ (BS), vợ...
Nhiều người thủ cựu cho rằng, vô sinh là do vợ, nhưng WHO thống kê cho thấy, 40% do vợ, 30% do chồng, 20% do cả hai và 10% không rõ nguyên nhân. Thuốc lá và các chất kích thích là thủ phạm gây vô sinh nam. Anh: Hoàng Quân. Bế con gái hơn 5 tháng đến ra mắt bác sĩ (BS), vợ...
 Tổng tài đến quán cà phê xin lỗi, mẹ nhân viên nói 1 câu phải ngậm miệng02:47
Tổng tài đến quán cà phê xin lỗi, mẹ nhân viên nói 1 câu phải ngậm miệng02:47 Vụ nhân viên quán cà phê bị hành hung ở Hà Nội: 'Tổng tài' đến xin lỗi và cái kết khó ngờ11:50
Vụ nhân viên quán cà phê bị hành hung ở Hà Nội: 'Tổng tài' đến xin lỗi và cái kết khó ngờ11:50 Bão số 8 đổ bộ Trung Quốc, gây mưa lớn ở Việt Nam08:52
Bão số 8 đổ bộ Trung Quốc, gây mưa lớn ở Việt Nam08:52 Thuê người đứng tên thành lập công ty để buôn lậu00:40
Thuê người đứng tên thành lập công ty để buôn lậu00:40 Bên trong hang ổ lừa đảo trực tuyến ở Campuchia qua lời kể người trong cuộc06:39
Bên trong hang ổ lừa đảo trực tuyến ở Campuchia qua lời kể người trong cuộc06:39 Venezuela điều tàu chiến, máy bay tập trận rầm rộ giữa căng thẳng08:15
Venezuela điều tàu chiến, máy bay tập trận rầm rộ giữa căng thẳng08:15 Bộ trưởng Israel hứa hẹn có 'sốt bất động sản' ở Gaza sau chiến sự08:11
Bộ trưởng Israel hứa hẹn có 'sốt bất động sản' ở Gaza sau chiến sự08:11 Nhật Bản lần đầu đưa chiến đấu cơ đến châu Âu, Canada08:02
Nhật Bản lần đầu đưa chiến đấu cơ đến châu Âu, Canada08:02 Thượng viện Mỹ phê duyệt loạt 48 đề cử nhân sự của ông Trump08:37
Thượng viện Mỹ phê duyệt loạt 48 đề cử nhân sự của ông Trump08:37 Ông Kim Jong-un thị sát thử nghiệm UAV, chỉ đạo phát triển AI08:13
Ông Kim Jong-un thị sát thử nghiệm UAV, chỉ đạo phát triển AI08:13 Ông Trump từ chối duyệt gói viện trợ quân sự hơn 400 triệu USD cho Đài Loan?08:23
Ông Trump từ chối duyệt gói viện trợ quân sự hơn 400 triệu USD cho Đài Loan?08:23Tiêu điểm
Tin đang nóng
Tin mới nhất

Ăn bát bún cá dính xương, người đàn ông thủng ruột non

Vụ máy hỏng vẫn kê khai tán sỏi hàng trăm ca: 255 người tái khám sức khỏe

Bé gái 4 tuổi ở Cần Thơ có biểu hiện hội chứng "công chúa tóc mây"
"1 đen, 1 tanh, 2 giảm" cảnh báo ung thư dạ dày
Khối u thực quản có thể ác tính nếu không phát hiện và điều trị kịp thời

Kiểm soát 'mối nguy gắn liền với loài' đối với nhuyễn thể 2 mảnh vỏ, dùng làm thực phẩm

Nâng cao hiệu quả tuyên truyền phòng chống tác hại thuốc lá trong bệnh viện

Người nhiễm HIV uống thuốc ARV cùng thuốc điều trị bệnh mạn tính: Làm sao để không xung đột?
Huyết tương trắng như sữa vì thói quen đàn ông Việt thường làm

Lý do nên hạn chế ăn cháo vào buổi sáng?

Đi cấp cứu sau khi ăn món nhiều người ưa thích

6 lý do ăn táo giúp bạn 'ít gặp bác sĩ'
Có thể bạn quan tâm

Lợi ích địa chính trị của Nga khi tăng cường hợp tác với Pakistan
Thế giới
04:29:58 25/09/2025
Khởi tố thanh niên xâm nhập máy tính người khác đánh cắp dữ liệu
Pháp luật
01:23:41 25/09/2025
Tài xế tử vong nghi do đột quỵ, xe bồn bị mất lái tông vào nhiều xe
Tin nổi bật
01:03:00 25/09/2025
Cả đời chưa thấy phim Hàn nào có cảnh nóng khét đến mức này
Phim châu á
00:22:44 25/09/2025
Chuyện gì vừa xảy ra với gương mặt của Phương Oanh?
Hậu trường phim
00:19:06 25/09/2025
Độc lạ 2025: Người dân dán ảnh Tạ Đình Phong khắp nơi để... chống siêu bão Ragasa
Sao châu á
00:12:41 25/09/2025
Cuộc sống của MC Thanh Bạch sau biến cố sức khỏe
Sao việt
00:01:20 25/09/2025
Chủ doanh nghiệp đến show hẹn hò, chinh phục cô gái ngoài 40 chưa từng kết hôn
Tv show
23:57:25 24/09/2025
19 bài hát không bao giờ được ra mắt của Mỹ Tâm tiết lộ quan hệ bí ẩn với ân nhân làm nên sự nghiệp
Nhạc việt
23:30:34 24/09/2025
Vợ lén mua đồng hồ 3 triệu đồng, tôi ngã ngửa khi biết đó là quà tặng ai
Góc tâm tình
23:21:14 24/09/2025
 Nguyên nhân và cách phòng ngừa viêm lợi
Nguyên nhân và cách phòng ngừa viêm lợi Lý do tại sao thực phẩm giàu omega-3 tốt cho phổi của bạn
Lý do tại sao thực phẩm giàu omega-3 tốt cho phổi của bạn




 Người phụ nữ sốc khi biết lý do 2 lần mang thai đều không giữ được con
Người phụ nữ sốc khi biết lý do 2 lần mang thai đều không giữ được con Tinh trùng yếu thụ tinh ống nghiệm được không?
Tinh trùng yếu thụ tinh ống nghiệm được không? Cô gái trẻ đến bệnh viện xin tinh trùng để làm mẹ đơn thân vì không muốn lấy chồng
Cô gái trẻ đến bệnh viện xin tinh trùng để làm mẹ đơn thân vì không muốn lấy chồng Người đàn ông 31 tuổi đi khám vì răng lung lay, bác sĩ quyết định nhổ tất cả răng vì sai lầm từ 2 năm trước của anh
Người đàn ông 31 tuổi đi khám vì răng lung lay, bác sĩ quyết định nhổ tất cả răng vì sai lầm từ 2 năm trước của anh Đi khám vì hiếm muộn, bất ngờ phát hiện ung thư tinh hoàn
Đi khám vì hiếm muộn, bất ngờ phát hiện ung thư tinh hoàn Ca sinh 3 tự nhiên hiếm gặp, hai bé sinh trong bọc điều
Ca sinh 3 tự nhiên hiếm gặp, hai bé sinh trong bọc điều Mang gene bệnh tan máu vẫn sinh con khỏe mạnh
Mang gene bệnh tan máu vẫn sinh con khỏe mạnh Bệnh viện Chợ Rẫy đưa vào hoạt động hệ thống xét nghiệm hiện đại
Bệnh viện Chợ Rẫy đưa vào hoạt động hệ thống xét nghiệm hiện đại Kỹ thuật mới trong thụ tinh ống nghiệm giúp loại bỏ phôi mang gien bệnh
Kỹ thuật mới trong thụ tinh ống nghiệm giúp loại bỏ phôi mang gien bệnh Bé gái sơ sinh bị bỏ ở trạm điện cùng tờ giấy ghi tên và 15 triệu đồng
Bé gái sơ sinh bị bỏ ở trạm điện cùng tờ giấy ghi tên và 15 triệu đồng Bất ngờ với 7 điều ít ai biết khi uống nước chanh
Bất ngờ với 7 điều ít ai biết khi uống nước chanh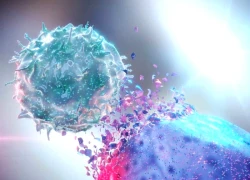 Hoóc môn 'tắt' hệ miễn dịch mở ra hướng điều trị ung thư mới
Hoóc môn 'tắt' hệ miễn dịch mở ra hướng điều trị ung thư mới 5 lợi ích ít biết của cà phê đen đối với việc kiểm soát cân nặng
5 lợi ích ít biết của cà phê đen đối với việc kiểm soát cân nặng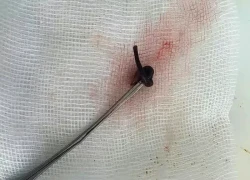 Phát hiện con vắt dài 3cm sống trong mũi cô gái hơn 1 tuần
Phát hiện con vắt dài 3cm sống trong mũi cô gái hơn 1 tuần 5 thói quen buổi sáng đơn giản giúp kiểm soát huyết áp
5 thói quen buổi sáng đơn giản giúp kiểm soát huyết áp Những lời khuyên hữu ích giúp ngăn ngừa béo phì ở trẻ em
Những lời khuyên hữu ích giúp ngăn ngừa béo phì ở trẻ em Ghép tạm tay đứt lìa vào chân, để cô gái mang song thai làm mẹ trọn vẹn
Ghép tạm tay đứt lìa vào chân, để cô gái mang song thai làm mẹ trọn vẹn Sốc: Hương Giang là đại diện Việt Nam thi Miss Universe 2025!
Sốc: Hương Giang là đại diện Việt Nam thi Miss Universe 2025! Diện váy 5 triệu đồng ra mắt mẹ bạn trai, tôi cay đắng khi nhận ra bà là ai
Diện váy 5 triệu đồng ra mắt mẹ bạn trai, tôi cay đắng khi nhận ra bà là ai Công an cảnh báo thủ đoạn dùng nghệ sĩ quảng cáo cờ bạc
Công an cảnh báo thủ đoạn dùng nghệ sĩ quảng cáo cờ bạc Son Ye Jin - Hyun Bin sắp lên chức bố mẹ lần nữa?
Son Ye Jin - Hyun Bin sắp lên chức bố mẹ lần nữa? Thuyết âm mưu bủa vây showbiz Trung Quốc
Thuyết âm mưu bủa vây showbiz Trung Quốc
 Song Seung Hun và lời chia sẻ cảm động dành cho mẹ
Song Seung Hun và lời chia sẻ cảm động dành cho mẹ Loạt thị phi của Ưng Hoàng Phúc - Khánh Phương: Từ ồn ào từ thiện, bán "chui" cổ phiếu đến quảng cáo cá độ
Loạt thị phi của Ưng Hoàng Phúc - Khánh Phương: Từ ồn ào từ thiện, bán "chui" cổ phiếu đến quảng cáo cá độ Lá thư xúc động bố ca sĩ Đức Phúc gửi Mỹ Tâm và Hồ Hoài Anh
Lá thư xúc động bố ca sĩ Đức Phúc gửi Mỹ Tâm và Hồ Hoài Anh Khó cứu Jeon Ji Hyun: Mất trắng 854 tỷ sau 1 đêm, bị công ty quản lý "mang con bỏ chợ"
Khó cứu Jeon Ji Hyun: Mất trắng 854 tỷ sau 1 đêm, bị công ty quản lý "mang con bỏ chợ" Sự thật về vụ tự tử của người phụ nữ bán rau bị cướp điện thoại
Sự thật về vụ tự tử của người phụ nữ bán rau bị cướp điện thoại Chưa thấy phu nhân tài phiệt nào kém sang thế này: Nhan sắc sến súa lạc quẻ, giọng nói còn tuyệt vọng hơn
Chưa thấy phu nhân tài phiệt nào kém sang thế này: Nhan sắc sến súa lạc quẻ, giọng nói còn tuyệt vọng hơn Chàng trai yêu thầm mẹ của bạn học và cái kết viên mãn sau nhiều năm
Chàng trai yêu thầm mẹ của bạn học và cái kết viên mãn sau nhiều năm Lời khai của nghi phạm vụ người phụ nữ tử vong sau khi bị cướp điện thoại
Lời khai của nghi phạm vụ người phụ nữ tử vong sau khi bị cướp điện thoại Vợ cũ tiết lộ thông tin bất ngờ về cuộc sống của ông Minh - bà Giao sau khi nhận hơn 1,5 tỷ từ mạnh thường quân
Vợ cũ tiết lộ thông tin bất ngờ về cuộc sống của ông Minh - bà Giao sau khi nhận hơn 1,5 tỷ từ mạnh thường quân Ưng Hoàng Phúc đã có mặt để làm việc với Công an TP.HCM theo thư triệu tập
Ưng Hoàng Phúc đã có mặt để làm việc với Công an TP.HCM theo thư triệu tập Phương Oanh tổ chức sinh nhật ấm áp tình thân cho Shark Bình, thái độ của 2 con riêng nói lên tất cả
Phương Oanh tổ chức sinh nhật ấm áp tình thân cho Shark Bình, thái độ của 2 con riêng nói lên tất cả Hyun Bin không hề rung động với Son Ye Jin?
Hyun Bin không hề rung động với Son Ye Jin?