Kinh hoàng: Hàng loạt người bị ong tấn công, 4 người nhiễm độc nặng
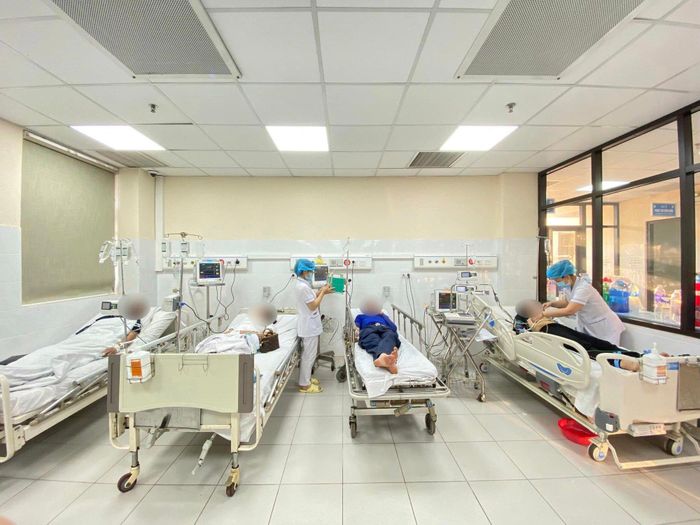
Bệnh viện đa khoa tỉnh Hòa Bình vừa tiếp nhận nhiều bệnh nhân bị ong khổng lồ đốt, 4 người trong tình trạng nhiễm độc nặng.
Thông tin từ Bệnh viện đa khoa tỉnh Hòa Bình cho biết, ngày 28/10, các bác sĩ của bệnh viện đã cấp cứu nhiều người dân bị đàn ong khoái tấn công. Đây là loại ong mật khổng lồ Đông Nam Á có tên khoa học là Apis dorsata.
Trong số các bệnh nhân nhập viện cấp cứu, có 4 người trong tình trạng nhiễm độc nặng do bị hơn 50 vết ong đốt ở vùng đầu – mặt – cổ, phải nhập khoa Hồi sức tích cực – Chống độc, trong đó 2 bệnh nhân có kèm theo triệu chứng sốc phản vệ.
Ngoài 4 bệnh nhân trong tình trạng nặng kể trên, có một số người bị ong đốt ít hơn, các triệu chứng nhẹ, sau khi được cấp cứu, sức khỏe ổn định, đã xin về nhà để tiếp tục theo dõi.
Nhiều người dân bất ngờ vì bị ong tấn công
Đây là lần đầu tiên Bệnh viện đa khoa tỉnh Hòa Bình cấp cứu hàng loạt người dân bị ong chủ động tấn công. Trong quá trình cấp cứu, nhân viên y tế đã bắt được 3 con ong và nhổ được rất nhiều ngòi ong trên cơ thể người bệnh. Trước đây, các ca bệnh do ong đốt thường xảy ra đơn lẻ do vô tình chạm vào tổ ong hoặc khi lấy mật ong.
Sau 4 ngày điều trị và chăm sóc tích cực, tất cả các bệnh nhân đã ổn định sức khỏe, được xuất viện và tiếp tục theo dõi sức khỏe ở nhà.
Những con ong là “thủ phạm” tấn công người dân
Video đang HOT
Theo thông tin từ bệnh viện, trước đó, một số người dân đang chơi thể thao ở bãi cỏ cách bìa rừng khoảng 15m thì xuất hiện 2-3 con ong khoái bay xung quanh, sau đó ong bất ngờ tấn công mọi người.
Khi người dân đập chết 1 con ong thì bất ngờ từ trong cánh rừng gần đó xuất hiện một đàn ong với số lượng hàng nghìn con, bay đến tấn công tất cả những ai có mặt ở khu vực đó.
Theo những nạn nhân kể lại, có những người bị ong đậu kín trên da vùng đầu – mặt – cổ, 2 cánh tay và đàn ong tạo ra âm thanh vô cùng đáng sợ. Mọi người phải chạy hàng cây số mới thoát khỏi sự truy đuổi của đàn ong. Ngay sau đó, các nạn nhân được đưa lên xe ô tô, chở thẳng đến Bệnh viện đa khoa tỉnh Hòa Bình.
Theo TS.BS. Hoàng Công Tình, Trưởng khoa Hồi sức tích cực 1 (BVĐK tỉnh Hòa Bình) cho biết, khi bị ong đốt, người bệnh sẽ đối diện với 3 nguy cơ nguy hiểm đến tính mạng: sốc phản vệ do nọc độc của ong, biến chứng suy đa tạng do nọc độc của ong (hay gặp nhất là suy thận cấp, suy gan cấp, rối loạn đông máu) và nhiễm trùng do vi khuẩn xâm nhập qua vết đốt của ong (nguy hiểm nhất là vi khuẩn uốn ván). Chính vì vậy, khi không may bị ong đốt, người dân nên đến ngay cơ sở y tế để được cấp cứu và theo dõi sức khỏe.
Hiện tại, bệnh viện cũng đang điều trị cho một bệnh nhân bị ong đốt mới nhập viện trong tình trạng nhiễm độc khá nặng, nguy cơ phải hỗ trợ các tạng suy bằng lọc máu liên tục.
Chăm sóc tại nhà cho trẻ bị nhiễm trùng, nhiễm độc thực phẩm
Nhiễm trùng, nhiễm độc thức ăn là bệnh truyền nhiễm cấp tính lây theo đường tiêu hoá. Bệnh thường khởi phát đột ngột sau khi ăn phải thức ăn đã bị ô nhiễm bởi vi sinh vật gây bệnh hoặc độc tố của chúng.

Cần làm gì khi nhiễm khuẩn, nhiễm độc thức ăn?
Nhiễm khuẩn, nhiễm độc ăn uống là bệnh truyền nhiễm cấp tính lây theo đường tiêu hóa. Bệnh thường khởi phát đột ngột sau khi ăn phải thức ăn đã bị ô nhiễm bởi vi sinh vật, vi khuẩn trong quá trình bảo quản, chế biến. Đây là một vấn đề sức khỏe nghiêm trọng gây nên tình trạng bệnh lý nguy hiểm, có thể dẫn đến tử vong.
Thức ăn bị nhiễm vi khuẩn hay độc tố trong đồ ăn là nguyên nhân chính gây bệnh, gây hại cho trẻ. Có nhiều loại vi khuẩn gây nên tình trạng này như độc tố có tụ cầu vàng, E. Coli, phẩy khuẩn tả, Salmonela, Rotavirus... Thời tiết chuyển mùa, hệ miễn dịch của trẻ còn non nớt, chưa phát triển hoàn thiện nên dễ mắc bệnh qua đường tiêu hoá.
Vì vậy, các bậc cha mẹ nên biết các dấu hiệu, biểu hiện, cũng như cách chăm sóc ăn uống đúng cách và các biện pháp phòng tránh nhiễm trùng, nhiễm độc cho trẻ.
Dấu hiệu nhận biết trẻ bị nhiễm trùng, nhiễm độc thực phẩm
Trên thực tế, nhiễm trùng, nhiễm độc thức ăn chủ yếu lây truyền qua đường ăn uống bởi thực phẩm và nước nhiễm bẩn. Nguy cơ thường gặp ở trẻ có cơ địa nhỏ bé, trẻ suy dinh dưỡng, trẻ mắc bệnh nền suy giảm miễn dịch.
Ngoài ra, do mưa lũ ăn uống thiếu vệ sinh, trong đó hay gặp nhất là ăn thức ăn chưa được nấu chín, hâm lại nhiều lần, điều kiện vệ sinh kém.
Bởi vậy, khi bị ngộ độc thức ăn trẻ thường có một số dấu hiệu như:
- Trẻ buồn nôn: Sau khi ăn thức ăn nhiễm khuẩn, nhiễm độc trẻ có thể buồn nôn, nôn ngay sau vài phút, vài giờ hoặc lâu hơn.
- Trẻ bị đau bụng, đại tiện nhiều lần: Trẻ đại tiện nhiều lần dạng lỏng nước, có thể có lẫn máu.
- Trẻ sốt: Một số trường hợp trẻ ngộ độc có thể có sốt cao, nhiệt độ trên 38 độ C. Các triệu chứng thường xuất hiện sau khi ăn thức ăn bị nhiễm độc từ 1 giờ tới 3 ngày. Trẻ có thể nôn liên tục hoặc vài lần trong ngày. Bên cạnh đó, còn đau bụng dữ dội, đau quặn từng cơn, sau đó đi ngoài tiêu chảy. Triệu chứng đau quặn xảy ra trước lúc đi ngoài. Tùy vào tác nhân gây ngộ độc mà dấu hiệu nôn trớ nổi bật hay đi ngoài nhiều hơn.
Trẻ bị nôn nhiều và đau bụng nếu nguyên nhân do độc tố gây nên. Nếu nguyên nhân do vi khuẩn, triệu chứng tiêu chảy đi ngoài sẽ nổi bật hơn. Tình trạng này sẽ khiến trẻ bị rối loạn mất nước và điện giải. Khi bị sốt và đi ngoài phân nhày máu là dấu hiệu nhiễm khuẩn, gây nên tổn thương ruột.
Nhiễm trùng nhiễm độc thực phẩm là bệnh truyền nhiễm cấp tính lây theo đường tiêu hoá. Ảnh minh hoạ
Cha mẹ cần làm gì khi trẻ bị nhiễm trùng, nhiễm độc thực phẩm?
Khi thấy trẻ có biểu hiện sốt, tiêu lỏng nhiều lần, cha mẹ thường lo lắng và mua thuốc cho con uống ngay, nhiều người còn cho trẻ uống kháng sinh, điều này là vô cùng sai lầm. Các nhà nghiên cứu cho rằng, việc điều trị kháng sinh ở thể này là không cần thiết, vì không làm rút ngắn thời gian bị bệnh mà còn làm tăng thời gian mang trùng ở thời kỳ lại sức. Việc xử lý chủ yếu là bù nước và điện giải là vấn đề quan trọng nhất, đặc biệt nếu tiêu chảy cấp xảy ra ở trẻ. Vì trẻ em thể trọng cơ thể nhỏ, khi tiêu chảy bị mất nước và điện giải sẽ nhanh chóng gây giảm khối lượng tuần hoàn và rối loạn nước điện giải, đi vào trụy mạch.
Xử trí tại nhà, cần bù nước bằng dung dịch Oresol theo đúng hướng dẫn sử dụng, không được chia nhỏ gói Oresol để pha làm nhiều lần. Nếu không có Oresol, có thể pha nước gạo rang với muối ăn. Thường bù từ 1 - 2 lít/ngày. Dung dịch bù nước đã pha nếu quá 12 giờ không uống hết phải bỏ đi. Lưu ý không được tự ý dùng thuốc làm giảm nhu động ruột.
Nếu trẻ tiêu lỏng quá nhiều và bị sốt, có thể cần dùng đến thuốc hạ sốt, an thần, chống tiêu lỏng hoặc ở những thể nặng có thể dùng kháng sinh. Tuy nhiên, liều lượng, loại thuốc cần theo chỉ định của các bác sĩ tiêu hóa. Ngoài ra, cần lưu ý khi chăm sóc tại nhà cho trẻ bị nhiễm trùng, nhiễm độc ăn uống.
Với trẻ bị ngộ độc thức ăn, nếu chăm sóc đúng cách sẽ giúp tình trạng bệnh của trẻ nhanh giảm và sức khỏe nhanh bình phục trở lại, cụ thể:
- Cha mẹ cần đặt trẻ nằm, đầu nghiêng sang một bên để tránh tình trạng hít sặc. Bù nước và chất điện giải bị mất do nôn trớ.
- Cần thay đổi chế độ ăn cho trẻ giúp trẻ phục hồi nhanh hơn. Nếu trẻ còn bú mẹ thì cho bú ít nhưng chia làm nhiều lần, mỗi lần cách nhau tầm 30 phút đến 1 giờ.
Nếu trẻ lớn hơn cho ăn cháo, uống nước bù điện giải Oresol. Tình trạng nôn trớ vẫn xảy ra thì phải tạm ngưng ăn trong 1 giờ, sau đó cho ăn lại với lượng ăn ít hơn, từng ngụm hoặc từng thìa. Khi trẻ ổn định cho ăn trở lại bình thường nếu trẻ không nôn trớ nữa. Thức ăn thường dễ tiêu hóa là cháo, cơm mềm, bánh mì, súp nghiền...
- Cần theo dõi nhiệt độ thường xuyên, dịch nôn trớ, phân và nước tiểu của trẻ. Nếu có dấu hiệu nặng như nôn nhiều, chất nôn có máu hoặc ngả xanh, không uống hoặc bỏ bú, mệt, sốt cao, phân có máu... cần đưa ngay tới cơ sở y tế gần nhất để được điều trị.
Cần tạo thói quen cho trẻ rửa tay trước khi ăn, sau khi đi vệ sinh để phòng nhiễm trùng nhiễm độc. Ảnh minh hoạ
Lời khuyên thầy thuốc
Để phòng nhiễm trùng, nhiễm độc ăn uống ở trẻ, cha mẹ cần lưu ý cách chăm sóc, nuôi dưỡng trẻ, đặc biệt trong vấn đề ăn uống, giữ gìn vệ sinh thực phẩm.
Cần lựa chọn thức ăn đã được nấu chín, bảo quản thức ăn đã nấu cẩn thận, tốt nhất là giữ trong tủ lạnh, không để ở nhiệt độ phòng quá 2 giờ, tránh vi khuẩn xâm nhập vào nhiều. Hâm kỹ lại thức ăn trước khi ăn.
Trong bảo quản thức ăn cần chú ý hạn sử dụng của thức ăn, không để lẫn thức ăn sống và thức ăn chín. Nếu chế biến thức ăn, đối với rau củ quả cần rửa sạch và ngâm nước muối. Không dùng thức ăn đông lạnh, thực phẩm ôi thiu.
Không cho trẻ ăn thức ăn hay uống những chất lạ, tránh những trường hợp ngộ độc xảy ra. Giữ vệ sinh trong ăn uống bằng cách ăn chín, uống sôi.
Ngoài ra, cha mẹ cần tạo cho trẻ thói quen rửa tay trước khi ăn, sau khi đi vệ sinh... để phòng bệnh. Môi trường sống của trẻ cần thông thoáng, sạch sẽ, vệ sinh đồ chơi cho trẻ.
Bé trai sốc phản vệ, nguy kịch do bị ong đốt 40 vết  Đang chơi trong vườn nhà, cậu bé 5 tuổi bất ngờ bị đàn ong đốt phải nhập viện trong tình trạng sốc phản vệ, nguy kịch tính mạng vì nhiễm độc quá nặng. BS Nguyễn Diệu Vinh, khoa Nội tổng hợp, Bệnh viện Nhi Đồng 2 TP.HCM cho biết tại đây vừa tiếp nhận một trường hợp bị ong đốt nguy kịch tính...
Đang chơi trong vườn nhà, cậu bé 5 tuổi bất ngờ bị đàn ong đốt phải nhập viện trong tình trạng sốc phản vệ, nguy kịch tính mạng vì nhiễm độc quá nặng. BS Nguyễn Diệu Vinh, khoa Nội tổng hợp, Bệnh viện Nhi Đồng 2 TP.HCM cho biết tại đây vừa tiếp nhận một trường hợp bị ong đốt nguy kịch tính...
 Clip nghi phạm đốt quán hát khiến 11 người chết ở Hà Nội01:29
Clip nghi phạm đốt quán hát khiến 11 người chết ở Hà Nội01:29 Lý do quán 'Hát cho nhau nghe' bị phóng hỏa khiến 11 người tử vong ở Hà Nội02:17
Lý do quán 'Hát cho nhau nghe' bị phóng hỏa khiến 11 người tử vong ở Hà Nội02:17 Cuộc gọi vô vọng của người nhà nạn nhân tử vong trong vụ cháy ở Hà Nội09:51
Cuộc gọi vô vọng của người nhà nạn nhân tử vong trong vụ cháy ở Hà Nội09:51 Nội bộ Mỹ mâu thuẫn về Ukraine?08:24
Nội bộ Mỹ mâu thuẫn về Ukraine?08:24 Diễn biến vụ nghi phạm đốt quán 'Hát cho nhau nghe' làm 11 người tử vong01:02
Diễn biến vụ nghi phạm đốt quán 'Hát cho nhau nghe' làm 11 người tử vong01:02 Nga liên lạc với 'lực lượng mạnh nhất' ở Syria14:18
Nga liên lạc với 'lực lượng mạnh nhất' ở Syria14:18 Chính phủ mới Syria muốn Nga 'xem xét lại' hiện diện quân sự08:31
Chính phủ mới Syria muốn Nga 'xem xét lại' hiện diện quân sự08:31 Chàng trai 20 tuổi kể lại khoảnh khắc lao vào cứu hộ trong vụ cháy quán cà phê02:26
Chàng trai 20 tuổi kể lại khoảnh khắc lao vào cứu hộ trong vụ cháy quán cà phê02:26 Vụ Mercedes-Benz dừng giữa làn ngược chiều: Xe đang "treo" 5 lỗi phạt nguội01:39
Vụ Mercedes-Benz dừng giữa làn ngược chiều: Xe đang "treo" 5 lỗi phạt nguội01:39 Ông Trump 'ra tay' trước khi nhậm chức09:28
Ông Trump 'ra tay' trước khi nhậm chức09:28 Tài xế ô tô đấm người túi bụi ở trung tâm TPHCM bị bắt tạm giam 2 tháng13:43
Tài xế ô tô đấm người túi bụi ở trung tâm TPHCM bị bắt tạm giam 2 tháng13:43Tiêu điểm
Tin đang nóng
Tin mới nhất

Sáp ong tốt cho sức khỏe, vừa trị bệnh vừa làm đẹp

Hai lý do khiến rươi ngon nhưng dễ mang họa
Y bác sĩ xếp hàng vỗ tay đón mừng người phụ nữ ghép thận lợn
Mối lo viêm gan virus
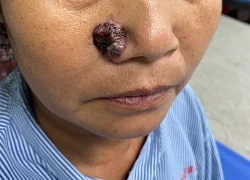
Cảnh báo bệnh ung thư da từ những nốt ruồi
Robot phẫu thuật cơ hoành tại TP.HCM

Uống rượu bia cuối tuần: Thú vui 'nguy hiểm' hơn bạn nghĩ
Nhiều bệnh nhân ung thư sống thêm 10-20 năm

Lợi ích khó ngờ từ việc điều chỉnh kiểu đi bộ khác thông thường

Cà phê có thực sự tốt cho sức khỏe tim mạch?

Hiểm họa từ đốt than sưởi ấm: Người dân cần lưu ý gì?

Tăng mạnh tỷ lệ mắc căn bệnh "thời đại số", ảnh hưởng sức khỏe nghiêm trọng
Có thể bạn quan tâm

6 cách đơn giản để có hàm răng trắng khỏe
Làm đẹp
11:12:40 22/12/2024
Cụ ông 86 tuổi kết hôn với mối tình đầu, "có chết cũng bám lấy nhau"
Netizen
11:08:34 22/12/2024
Vụ tấn công khủng bố ở Đức: Nghi phạm là một bác sĩ 50 tuổi
Thế giới
11:07:25 22/12/2024
Từ trường tiết lộ tòa nhà gấp đôi Nhà Trắng dưới lòng đất Iraq
Lạ vui
11:05:43 22/12/2024
Ngắm loạt tòa nhà ốp kín mặt tiền bằng pin điện mặt trời
Sáng tạo
11:04:24 22/12/2024
4 con giáp nóng tính nhưng làm việc cực kỳ đáng tin cậy, năm Ất Tỵ 2025 vươn mình thăng tiến, tiền về dồi dào
Trắc nghiệm
11:04:12 22/12/2024
Mỹ Linh nhào lộn, ke đầu, Minh Tuyết đu dây hát bolero ở 'Chị đẹp đạp gió'
Tv show
11:03:27 22/12/2024
Văn Toàn: 'Tôi và Xuân Son rất hiểu nhau'
Sao thể thao
10:58:43 22/12/2024
Sao Hàn 22/12: Tạo hình gây sốc của Song Hye Kyo, Jang Nara khóc trên sân khấu
Sao châu á
10:57:25 22/12/2024
Sony biết lúc nào người chơi đang phẫn nộ?
Mọt game
10:52:10 22/12/2024
 3 căn bệnh phổ biến nhất từ tuổi 50, bạn cần phòng ngừa để sống thọ
3 căn bệnh phổ biến nhất từ tuổi 50, bạn cần phòng ngừa để sống thọ Nhậu tại đám tang, 14 người nhập viện
Nhậu tại đám tang, 14 người nhập viện




 Bé trai 13 tuổi ở Bình Dương bị rắn cạp nia cắn khi đang ngủ
Bé trai 13 tuổi ở Bình Dương bị rắn cạp nia cắn khi đang ngủ Người phụ nữ phải cắt cụt chân do căn bệnh nhiều người Việt mắc phải
Người phụ nữ phải cắt cụt chân do căn bệnh nhiều người Việt mắc phải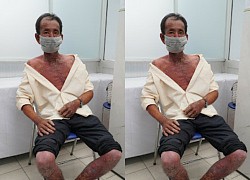 Người đàn ông bị nhiễm độc, phồng rộp toàn thân vì thuốc diệt cỏ
Người đàn ông bị nhiễm độc, phồng rộp toàn thân vì thuốc diệt cỏ Uống thuốc tăng cường sinh lý, nào ngờ nhiễm độc toàn thân
Uống thuốc tăng cường sinh lý, nào ngờ nhiễm độc toàn thân Hóc kẹo đậu vào phổi, bé gái 13 tháng tuổi suýt mất mạng ngày giáp Tết
Hóc kẹo đậu vào phổi, bé gái 13 tháng tuổi suýt mất mạng ngày giáp Tết 108 ca ghép gan thành công trong 4 năm, xây dựng đề án ghép tim nhân tạo
108 ca ghép gan thành công trong 4 năm, xây dựng đề án ghép tim nhân tạo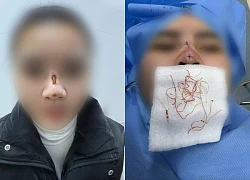 Cô gái trẻ ở Hà Nội thủng mũi, lộ chỉ chi chít
Cô gái trẻ ở Hà Nội thủng mũi, lộ chỉ chi chít Từ ca bệnh mắc ung thư dạ dày, bác sĩ cảnh báo thói quen ăn lẩu
Từ ca bệnh mắc ung thư dạ dày, bác sĩ cảnh báo thói quen ăn lẩu Hà Nội: Gia tăng số trẻ nhập viện vì sởi, nhiều trẻ biến chứng nặng
Hà Nội: Gia tăng số trẻ nhập viện vì sởi, nhiều trẻ biến chứng nặng Tiêm mỡ nhân tạo ở Hồng Kông, nữ Việt kiều phải mổ ngực biến dạng nặng nề
Tiêm mỡ nhân tạo ở Hồng Kông, nữ Việt kiều phải mổ ngực biến dạng nặng nề Ba không trước khi massage
Ba không trước khi massage Điều ước Giáng sinh của những em bé chỉ mong sớm được về nhà, cho mẹ đỡ cực
Điều ước Giáng sinh của những em bé chỉ mong sớm được về nhà, cho mẹ đỡ cực Thủng mũi, biến dạng khuôn mặt: cô gái trẻ hối hận vì căng chỉ mũi
Thủng mũi, biến dạng khuôn mặt: cô gái trẻ hối hận vì căng chỉ mũi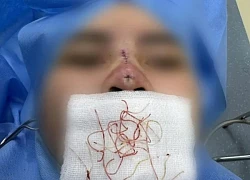 Bác sĩ rút ra búi chỉ trong mũi người phụ nữ từng đi làm đẹp tại spa
Bác sĩ rút ra búi chỉ trong mũi người phụ nữ từng đi làm đẹp tại spa HOT: Quỳnh Nga đăng quang Á hậu 2 và giành 3 giải ở Miss Charm 2024!
HOT: Quỳnh Nga đăng quang Á hậu 2 và giành 3 giải ở Miss Charm 2024! Bé trai 7 tuổi tử vong trong hồ bơi của căn biệt thự ở TPHCM
Bé trai 7 tuổi tử vong trong hồ bơi của căn biệt thự ở TPHCM Mỹ nhân phim Việt giờ vàng hot rần rần vì tạo hình xấu nhất sự nghiệp, diễn "duyên dễ sợ" khiến ai cũng mê
Mỹ nhân phim Việt giờ vàng hot rần rần vì tạo hình xấu nhất sự nghiệp, diễn "duyên dễ sợ" khiến ai cũng mê Sao Việt 22/12: Thanh Hằng trêu đùa ông xã, Hoa hậu Ý Nhi xinh đẹp sau 'dao kéo'
Sao Việt 22/12: Thanh Hằng trêu đùa ông xã, Hoa hậu Ý Nhi xinh đẹp sau 'dao kéo'
 Từng dao kéo biến dạng, "thái tử phi đỉnh nhất màn ảnh Hàn" lột xác ảo diệu trên sân khấu cuối năm
Từng dao kéo biến dạng, "thái tử phi đỉnh nhất màn ảnh Hàn" lột xác ảo diệu trên sân khấu cuối năm
 Sự thật về vụ Phương Lan được gia đình Phan Đạt tặng 1 căn nhà ở TP.HCM
Sự thật về vụ Phương Lan được gia đình Phan Đạt tặng 1 căn nhà ở TP.HCM Công an Hà Nội phối hợp Interpol truy nã quốc tế Mr Hunter Lê Khắc Ngọ
Công an Hà Nội phối hợp Interpol truy nã quốc tế Mr Hunter Lê Khắc Ngọ CĂNG: Phan Đạt tung clip 47 phút đáp trả Phương Lan, 1 chi tiết dấy lên tranh cãi dữ dội
CĂNG: Phan Đạt tung clip 47 phút đáp trả Phương Lan, 1 chi tiết dấy lên tranh cãi dữ dội Thanh niên 21 tuổi bị đồng hương sát hại ở TPHCM
Thanh niên 21 tuổi bị đồng hương sát hại ở TPHCM Phương Lan tiết lộ thông tin sốc căn nhà được gia đình Phan Đạt tặng trong lễ cưới?
Phương Lan tiết lộ thông tin sốc căn nhà được gia đình Phan Đạt tặng trong lễ cưới? Rúng động vùng quê khi 2 thiếu niên nghiện game giết người
Rúng động vùng quê khi 2 thiếu niên nghiện game giết người Đi rút tiền ở ATM, cậu học sinh chết lặng khi thấy hơn 260 tỷ đồng trong tài khoản
Đi rút tiền ở ATM, cậu học sinh chết lặng khi thấy hơn 260 tỷ đồng trong tài khoản Sốc: Hỏa hoạn thiêu rụi nơi tài tử Nam Joo Hyuk đang quay phim
Sốc: Hỏa hoạn thiêu rụi nơi tài tử Nam Joo Hyuk đang quay phim Cái chết chấn động showbiz: Minh tinh 22 tuổi nghi sát hại chồng đại gia U80 sau 3 tháng cưới, phán quyết cuối cùng gây phẫn nộ
Cái chết chấn động showbiz: Minh tinh 22 tuổi nghi sát hại chồng đại gia U80 sau 3 tháng cưới, phán quyết cuối cùng gây phẫn nộ Phương Lan viết tâm thư tố căng hậu ly hôn, Phan Đạt: "Giờ ra đòn mới hả?"
Phương Lan viết tâm thư tố căng hậu ly hôn, Phan Đạt: "Giờ ra đòn mới hả?" Rủ đồng nghiệp mua vé số, không ngờ cả hai trúng độc đắc hơn 17 tỷ đồng
Rủ đồng nghiệp mua vé số, không ngờ cả hai trúng độc đắc hơn 17 tỷ đồng