Không có khối u để cắt bỏ, bác sĩ điều trị ung thư máu như thế nào?
Điều trị bệnh ung thư máu là sự kết hợp phác đồ đa mô thức. Các bác sĩ sẽ căn cứ vào sức khỏe, dạng bệnh và tuổi của bệnh nhân để có cách điều trị phù hợp.
Bệnh ung thư máu hay bệnh bạch cầu, thuộc loại ung thư ác tính. Ung thư máu được xác định khi bạch cầu trong cơ thể người bệnh tăng đột biến. Nguyên nhân của ung thư máu chưa được làm rõ nhưng có thể là do các tác động của môi trường như: ô nhiễm hóa học hay nhiễm chất phóng xạ.
Khác với nhiều loại ung thư thường gặp, ung thư máu không hình thành các khối u thể rắn. Thay vào đó, các tế bào ác tính sẽ phát tán khắp các mạch máu, hạch bạch huyết hay tủy xương.
Phương pháp được áp dụng để điều trị ung thư máu phụ thuộc vào loại ung thư máu mà bệnh nhân mắc phải. Cùng với đó còn có yếu tố tuổi của bệnh nhân, tốc độ diễn tiến của ung thư và các yếu tố liên quan đến căn nguyên bệnh. Có thể kể ra một vài phương pháp điều trị ung thư máu phổ biến như:
Hóa trị
Cũng giống như nhiều loại ung thư khác, hóa trị là phương pháp phổ biến hàng đầu để điều trị bệnh nhân mắc ung thư máu. Mục tiêu của phương pháp này là tiêu diệt các tế bào ung thư, bằng cách sử dụng thuốc chuyên nhắm vào các tế bào có tốc độ nhân đôi nhanh hiện diện trong cơ thể. Với bệnh ung thư máu, một liệu trình hóa trị thường có sự kết hợp của nhiều loại thuốc chống ung thư khác nhau.
Mặt trái của hóa trị là thuốc điều trị cũng sẽ tấn công cả những tế bào nhân nhanh khỏe mạnh, điển hình như tế bào tủy xương, tế bào nang lông, từ đó gây tác dụng phụ không mong muốn.
Video đang HOT
Xạ trị
Xạ trị ung thư máu là dùng tia phóng xạ liều cao để tiêu diệt các tế bào ung thư bên trong cơ thể. Các vị trí mà tia phóng xạ thường được tập trung vào là não bộ, lá lách hay bất kì bộ phận nào tập trung nhiều hồng cầu. Trung bình, mỗi liệu trình xạ trị sẽ được thực hiện liên tiếp 5 ngày/tuần và kéo dài nhiều tuần liền.
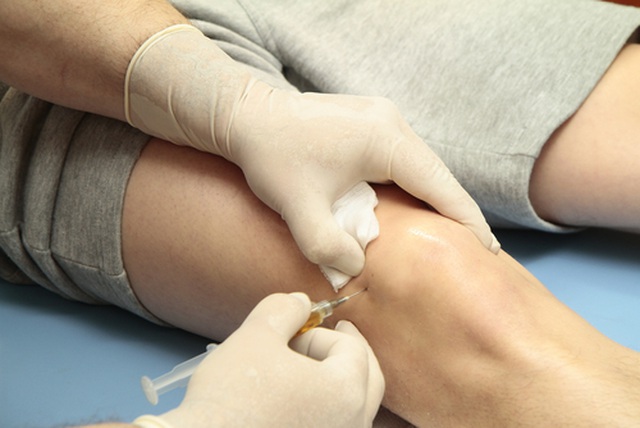
Sau khi điều trị bằng hóa, xạ trị, các tế bào tạo máu của bệnh nhân thường bị tổn thương nghiêm trọng do tác dụng phụ. Do đó, các bác sĩ sẽ phải cấy ghép tế bào gốc tạo máu vào cơ thể bệnh nhân, để bù đắp lại số đã bị phá hủy trước đó. Các tế bào gốc sẽ được truyền vào mạch máu thông qua tĩnh mạch. Qua thời gian, tế bào gốc cấy ghép sẽ dần ổn định trong tủy xương của bệnh nhân và bắt đầu thực hiện chức năng sản sinh các tế bào máu khỏe mạnh.
Theo các chuyên gia, bệnh ung thư máu nếu được phát hiện sớm, điều trị kịp thời, tỷ lệ sống trên 5 năm của người bệnh có thể lên tới 80%. Tại Việt Nam, rất nhiều bệnh nhân ung thư máu đã được điều trị ổn định, quay trở về cuộc sống, học tập và làm việc bình thường. Vì thế, các gia đình cần giữ tâm lý lạc quan, tin tưởng điều trị, không mù quáng nghe theo các phương pháp chưa được kiểm chứng, mà bỏ lỡ thời gian điều trị cho bệnh nhân, khiến bệnh nhân mất cơ hội điều trị.
Các bác sĩ "nâng cấp" hệ miễn dịch để điều trị ung thư máu như thế nào?
Các nhà khoa học đã phát triển một liệu pháp miễn dịch mới có tên CAR T-cell, với mục tiêu tăng cường khả năng nhận diện ung thư của hệ miễn dịch, từ đó chủ động tiêu diệt loại tế bào ác tính này.
Ung thư máu là hiện tượng các tế bào máu phát triển và phân chia mất kiểm soát, làm rối loạn chức năng bình thường của tế bào máu như chống lại các tác nhân xâm hại hay sản sinh tế bào máu mới. Khác với nhiều loại ung thư thường gặp, ung thư máu không hình thành các khối u thể rắn. Thay vào đó, các tế bào ác tính sẽ phát tán khắp các mạch máu, hạch bạch huyết hay tủy xương. Có 3 loại ung thư máu chính là: Bệnh bạch cầu, u lympho, đa u tủy.
Các biện pháp thường được sử dụng để điều trị ung thư máu hiện nay là hóa trị, xạ trị và cấy ghép tế bào gốc. Tuy nhiên, vì mỗi phương pháp đều tồn tại những mặt hạn chế nhất định, nên các nhà khoa học vẫn không ngừng tìm kiếm các cách tiếp cận mới để điều trị loại ung thư không hình thành khối u này.
Một trong những phương pháp điều trị ung thư máu mới, được kì vọng nhất hiện nay là "CAR T-cell". Khác với hóa trị hay xạ trị là sử dụng các tác nhân bên ngoài như hóa chất hay tia phóng xạ để tiêu diệt tế bào ung thư, "CAR T-cell" về bản chất là một liệu pháp miễn dịch, sẽ dựa vào chính khả năng miễn dịch của cơ thể để điều trị bệnh.
Vì sao hệ miễn dịch có thể tiêu diệt mầm bệnh nhưng lại không tấn công ung thư
Hệ miễn dịch là một cỗ máy sinh học mạnh mẽ được tạo nên bởi nhiều cơ quan và tế bào chuyên biệt giúp bảo vệ cơ thể khỏi các tác nhân xâm hại và bệnh tật.
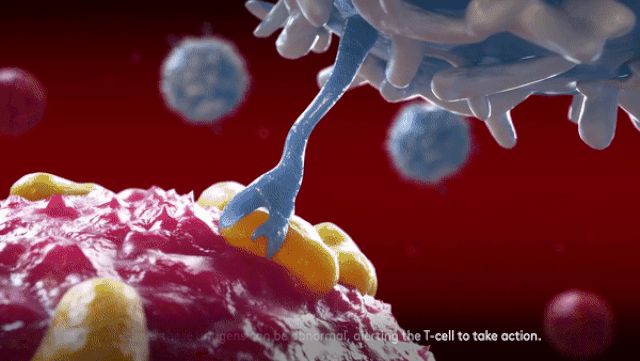
Trong số các "vệ binh" của cơ thể, tế bào T có nhiệm vụ săn tìm và tiêu diệt các tế bào bất bình thường, trong đó có cả tế bào ung thư. Nghe có vẻ đơn giản nhưng nhiệm vụ tìm, diệt này là cả một quá trình hết sức phức tạp, cụ thể:
Trên bề mặt tế bào T có các thụ thể với hình dạng như những sợi râu. Chúng có khả năng gắn kết vào các loại protein được tìm thấy trên bề mặt của tất cả các tế bào, được gọi là kháng nguyên. Trong trường hợp thụ thể của tế bào T gắn kết vào một kháng nguyên bất thường, tế bào T sẽ được cảnh báo và chuyển sang trạng thái tấn công. Lúc này, tế bào T sẽ tiết các chất độc tế bào để tiêu diệt tế bào bất thường vừa phát hiện. Cùng với đó, nó sẽ liên tục phát đi tín hiệu để gọi các tế bào T khác cùng đến để tấn công "kẻ lạ mặt".
Tuy nhiên, nếu ung thư dễ bị tiêu diệt đến như vậy, thì nó đã không trở thành căn bệnh mà suốt hơn 100 năm qua con người vẫn chưa thể chiến thắng hoàn toàn.
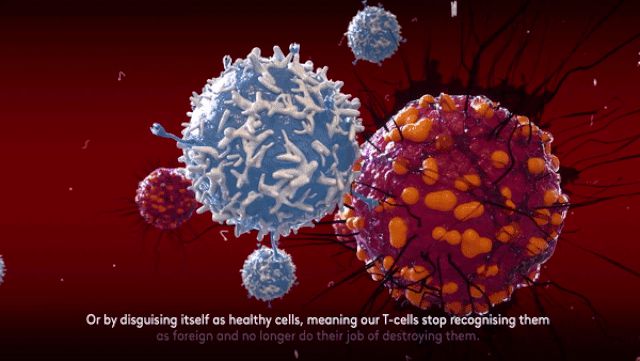
Một trong những thứ vũ khí nguy hiểm nhất của tế bào ung thư chính là khả năng "đánh lừa" hệ miễn dịch. Để làm được điều này, tế bào ung thư sẽ tạo ra các loại kháng nguyên bất thường, ngăn không cho thụ thể của tế bào T gắn kết vào hoặc khiến thụ thể nghĩ rằng chúng là tế bào khỏe mạnh, điều này đồng nghĩa với việc tế bào T sẽ không tiêu diệt tế bào ung thư, và cho phép tế bào ác tính này thoải mái tăng sinh trong cơ thể của chúng ta.
CAR T-cell: Nâng cấp cho tế bào miễn dịch để tiêu diệt tế bào ung thư
Để khắc phục điều này, các nhà khoa học đã phát triển một liệu pháp miễn dịch mới có tên CAR T-cell, với mục tiêu tăng cường khả năng nhận diện của hệ miễn dịch. CAR T-cell là liệu pháp chuyên dành để điều trị các loại ung thư máu như bệnh bạch cầu cấp, u lympho, đa u tủy.
Trong khi các liệu pháp miễn dịch truyền thống thường sẽ gắn các loại thuốc điều trị ung thư lên tế bào T của bệnh nhân, khiến chúng có thể nhận diện và tiêu diệt tế bào ung thư, thì CAR T-cell dựa hoàn toàn vào chính tế bào T của người bệnh.
Cụ thể, với phương pháp này, trước hết máu của bệnh nhân sau khi được rút ra bên ngoài qua tĩnh mạch sẽ được chạy qua máy tách tế bào, với nhiệm vụ giữ tế bào T ở lại. Máu sau khi phân tách sẽ được trả về cơ thể bệnh nhân.
Tiếp theo, tế bào T vừa được phân tách sẽ được gửi tới phòng thí nghiệm để biến đổi gen, bằng cách thêm vào một loại kháng thể đặc biệt có tên là "CAR", để biến chúng thành các "tế bào T CAR". Tế bào T CAR tiếp đó sẽ được nhân lên thành hàng triệu bản sao, trước khi được truyền trở lại cơ thể bệnh nhân.
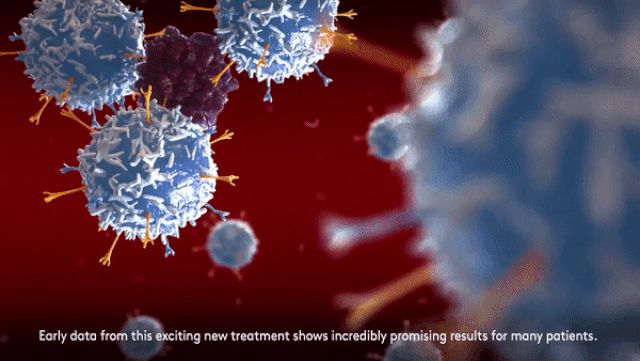
Dưới sự hỗ trợ của thụ thể CAR, các tế bào T chỉnh sửa gen đã có thể gắn kết vào các thụ thể đặc biệt của tế bào ung thư, nhận diện, và tiêu diệt chúng, điều mà tế bào T bình thường không thể làm được.
Các số liệu bước đầu về liệu pháp đặc biệt này đã cho thấy tiềm năng đầy hứa hẹn của nó trong điều trị ung thư máu.
Những dấu hiệu cảnh báo ung thư máu ở trẻ em  Ung thư máu ở trẻ em không có những biểu hiện điển hình, tuy nhiên có thể căn cứ vào một vài dấu hiệu dưới đây để nhận biết sớm căn bệnh nguy hiểm này. Ung thư máu ở trẻ em Ung thư máu là một căn bệnh phổ biến nhất ở các bệnh ung thư trẻ em, nó chiếm 1/3 tổng số...
Ung thư máu ở trẻ em không có những biểu hiện điển hình, tuy nhiên có thể căn cứ vào một vài dấu hiệu dưới đây để nhận biết sớm căn bệnh nguy hiểm này. Ung thư máu ở trẻ em Ung thư máu là một căn bệnh phổ biến nhất ở các bệnh ung thư trẻ em, nó chiếm 1/3 tổng số...
 Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20
Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20 Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07
Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07 Lãnh đạo Mỹ - Ukraine khẩu chiến kịch liệt08:41
Lãnh đạo Mỹ - Ukraine khẩu chiến kịch liệt08:41 'Ông Trump rất thất vọng về ông Zelensky, muốn Ukraine thỏa thuận khoáng sản 500 tỉ USD'09:08
'Ông Trump rất thất vọng về ông Zelensky, muốn Ukraine thỏa thuận khoáng sản 500 tỉ USD'09:08 Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28
Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28 Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41
Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41 Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52
Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52 Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05
Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05 Tàu ngầm 161 tỷ đồng: Lặn sâu 200m, biến thành quầy bar dưới đáy biển03:14
Tàu ngầm 161 tỷ đồng: Lặn sâu 200m, biến thành quầy bar dưới đáy biển03:14 500 ngày xung đột khốc liệt cày nát Dải Gaza01:49
500 ngày xung đột khốc liệt cày nát Dải Gaza01:49 Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24
Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24Tiêu điểm
Tin đang nóng
Tin mới nhất

Những người nên uống nước chè xanh thường xuyên

Hướng dẫn xử trí đúng khi bị bong gân

Lợi ích của trái thơm

5 lợi ích của việc đi bộ sau bữa ăn trong 5 phút

Ăn quả hạch mỗi ngày giảm đột quỵ?

Nhiều lợi ích sức khỏe nếu thường xuyên ăn sữa chua vào buổi tối
Ung thư thực quản và những triệu chứng dễ bị bỏ qua

Loại quả giúp mắt sáng khỏe, ở Việt Nam có đầy, nhiều người không biết mà mua
Cách giảm mỡ máu tự nhiên

Thực phẩm hồi phục sức khỏe

Chế độ ăn cho người mắc Hội chứng QT kéo dài

Ăn nhiều chất xơ giúp giảm cân được không?
Có thể bạn quan tâm

Còn chưa ra mắt, Elden Ring Nightreign "vô tình" báo tin vui cho game thủ, tất cả chỉ tại Steam
Mọt game
06:48:01 24/02/2025
Ông Trump bất ngờ cách chức Chủ tịch Hội đồng tham mưu trưởng Liên quân Mỹ
Thế giới
06:43:47 24/02/2025
Doanh nghiệp Nhật Bản đua nhau hưởng ứng 'Ngày của mèo'
Lạ vui
06:34:55 24/02/2025
Cặp sao hạng A không chịu cưới suốt 10 năm, 150.000 người dậy sóng khi lần đầu biết lí do gây sốc đằng sau
Sao châu á
06:29:01 24/02/2025
Hoa hậu Đỗ Hà tuyên bố ngừng hợp tác với Sen Vàng, phản ứng của vợ chồng "bà trùm hoa hậu" gây chú ý
Sao việt
06:11:05 24/02/2025
10 cách giúp thu nhỏ lỗ chân lông
Làm đẹp
06:02:16 24/02/2025
Chị dâu đem giỏ bánh qua tặng các cháu, khui ra, tôi tá hỏa khi thấy túi đỏ bên trong cùng lời nhắn đầy khó hiểu
Góc tâm tình
06:01:48 24/02/2025
Hai món bánh xèo làm từ rau cần nước vừa nhẹ bụng, ngon miệng lại giúp giảm cân hiệu quả
Ẩm thực
05:59:00 24/02/2025
Nỗi oan ức của Song Hye Kyo
Hậu trường phim
05:58:06 24/02/2025
'Nổ' quen lãnh đạo công an để lừa đảo
Pháp luật
23:34:18 23/02/2025
 Mức độ hoạt động thể chất mỗi ngày để giảm nguy cơ ung thư đại tràng
Mức độ hoạt động thể chất mỗi ngày để giảm nguy cơ ung thư đại tràng Sinh viên vẫn còn chủ quan với bệnh sốt xuất huyết
Sinh viên vẫn còn chủ quan với bệnh sốt xuất huyết


 Cô gái ung thư máu: 'Chỉ có một con đường là chiến đấu'
Cô gái ung thư máu: 'Chỉ có một con đường là chiến đấu'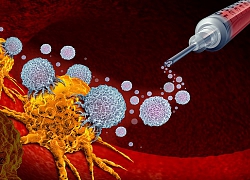 Căn bệnh ung thư mà MC Diệu Linh mắc, có nguyên nhân, triệu chứng sớm nhất ra sao?
Căn bệnh ung thư mà MC Diệu Linh mắc, có nguyên nhân, triệu chứng sớm nhất ra sao? 9 dấu hiệu ung thư máu dễ bị bỏ qua
9 dấu hiệu ung thư máu dễ bị bỏ qua Bệnh khiến bé gái từng được H'Hen Niê bế trên sàn catwalk qua đời: Những người nào dễ mắc?
Bệnh khiến bé gái từng được H'Hen Niê bế trên sàn catwalk qua đời: Những người nào dễ mắc? Ngủ phòng mát lạnh vẫn đổ mồ hôi ướt đẫm có thể là dấu hiệu ung thư máu
Ngủ phòng mát lạnh vẫn đổ mồ hôi ướt đẫm có thể là dấu hiệu ung thư máu Loại thuốc mới trị được nhiều loại ung thư, ít tác dụng phụ với cơ thể
Loại thuốc mới trị được nhiều loại ung thư, ít tác dụng phụ với cơ thể Virus mới ở Trung Quốc có thể lây sang người giống Covid-19, nguy hiểm thế nào?
Virus mới ở Trung Quốc có thể lây sang người giống Covid-19, nguy hiểm thế nào? Chó dại thả rông chạy vào chợ cắn 3 người ở Bình Thuận
Chó dại thả rông chạy vào chợ cắn 3 người ở Bình Thuận PGS.TS Nguyễn Lân Hiếu: 'Lọc máu mà ngừa được đột quỵ thì tôi thất nghiệp'
PGS.TS Nguyễn Lân Hiếu: 'Lọc máu mà ngừa được đột quỵ thì tôi thất nghiệp' Rau dại khiến rắn cũng phải né, có người hái bán mà kiếm bộn
Rau dại khiến rắn cũng phải né, có người hái bán mà kiếm bộn Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình
Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình 3 dấu hiệu ở mắt cảnh báo ung thư gan
3 dấu hiệu ở mắt cảnh báo ung thư gan Cảnh báo biến chứng của cúm mùa: Ai dễ mắc bệnh?
Cảnh báo biến chứng của cúm mùa: Ai dễ mắc bệnh? Cỏ 'nghìn rễ' mọc dại khắp Việt Nam, ở nước ngoài hái bán là ra tiền
Cỏ 'nghìn rễ' mọc dại khắp Việt Nam, ở nước ngoài hái bán là ra tiền Bố của Vũ Cát Tường qua đời
Bố của Vũ Cát Tường qua đời Xót xa trước tin nhắn cuối cùng bố đẻ gửi cho Vũ Cát Tường trước khi mất vì ung thư
Xót xa trước tin nhắn cuối cùng bố đẻ gửi cho Vũ Cát Tường trước khi mất vì ung thư 1 Hoa hậu Việt Nam có động thái y hệt Phương Nhi: Rục rịch kết hôn với thiếu gia?
1 Hoa hậu Việt Nam có động thái y hệt Phương Nhi: Rục rịch kết hôn với thiếu gia? 1 câu nói đang viral khắp MXH Việt vì ai nghe cũng như bị xoáy trúng tim đen
1 câu nói đang viral khắp MXH Việt vì ai nghe cũng như bị xoáy trúng tim đen Ca sĩ Hoài Lâm yêu mặn nồng bạn gái, tình trẻ của NSND Việt Anh sắc sảo
Ca sĩ Hoài Lâm yêu mặn nồng bạn gái, tình trẻ của NSND Việt Anh sắc sảo Trịnh Sảng bị tố làm nhân tình của đại gia lừa đảo ở Mỹ, lộ điều khoản "bán thân" gây sốc?
Trịnh Sảng bị tố làm nhân tình của đại gia lừa đảo ở Mỹ, lộ điều khoản "bán thân" gây sốc?
 Kháng nghị giám đốc thẩm vụ 'ủy quyền tách thửa, bị bán đất lưu giữ mồ mả'
Kháng nghị giám đốc thẩm vụ 'ủy quyền tách thửa, bị bán đất lưu giữ mồ mả'
 Cả mạng xã hội liên tục nhắc tên Phạm Thoại và mẹ bé Bắp: Chuyện gì đang xảy ra?
Cả mạng xã hội liên tục nhắc tên Phạm Thoại và mẹ bé Bắp: Chuyện gì đang xảy ra? Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn
Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn Nhân chứng kể lại giây phút kinh hoàng vụ tai nạn 6 người chết ở Sơn La
Nhân chứng kể lại giây phút kinh hoàng vụ tai nạn 6 người chết ở Sơn La Xác định kẻ sát hại 2 mẹ con tại nhà riêng ở Bình Dương
Xác định kẻ sát hại 2 mẹ con tại nhà riêng ở Bình Dương Công an cảnh báo mối nguy hại từ "chiếc váy hồng 2 dây" hot nhất mạng xã hội
Công an cảnh báo mối nguy hại từ "chiếc váy hồng 2 dây" hot nhất mạng xã hội Công bố thời khắc hấp hối của Từ Hy Viên, minh tinh nắm chặt tay 1 người không buông
Công bố thời khắc hấp hối của Từ Hy Viên, minh tinh nắm chặt tay 1 người không buông
 Nhân chứng kể khoảnh khắc phát hiện 2 mẹ con bị sát hại ở Bình Dương
Nhân chứng kể khoảnh khắc phát hiện 2 mẹ con bị sát hại ở Bình Dương Chuyện gì đã xảy ra khiến vợ Vũ Cát Tường cư xử lạ sau lễ thành đôi?
Chuyện gì đã xảy ra khiến vợ Vũ Cát Tường cư xử lạ sau lễ thành đôi?