Hy vọng mới cho người cần ghép tạng: Nuôi cấy thành công phổi mới
Các nhà khoa học đã nuôi cấy được phổi của lợn từ tế bào của chính con vật trong phòng thí nghiệm.
Việc ghép phổi có thể cứu sống hàng ngàn người mỗi năm, nhưng nguồn tạng ghép hiện rất hạn chế và hầu hết bệnh nhân sẽ chết trong khi chờ tạng từ người cho.
Mới đây, các nhà khoa học tại Đại học Texas Medical Branch tại Galveston đã tạo ra và ghép bốn phổi lớn đã phát triển những mạch máu của chính chúng sau khi ghép, một thành tựu có thể mang đến hy vọng cho vô số bệnh nhân.
Nhiều khó khăn trong ghép phổi
Hiện có 1.455 người đang chờ đợi phổi trong danh sách Mạng lưới chia sẻ tạng (UNOS).
Ngay cả với những người đứng đầu danh sách, các bước cần thiết để có được một hoặc hai lá phổi mới cũng rất mệt mỏi, và việc cấy ghép phải luôn đảm bảo thành công.
Những bệnh nhân đang chờ phổi mới thường đã bị bệnh rất nặng, do đó, việc dùng các thuốc ức chế miễn dịch cần thiết để cơ thể không loại bỏ phổi mới sẽ gây ra những nguy hiểm đáng kể.
Ngoài ra, phổi của người cho phải được sửa chữa để phù hợp với người nhận.
Nhưng một trong những ưu điểm chính của phổi của người cho là chúng được trang bị đầy đủ các mạch máu đang hoạt động mà các bác sĩ phẫu thuật phải nối lại một cách thật cẩn thận khi cấy ghép.
Trong khi những tiến bộ gần đây đã cho phép các nhà khoa học nuôi cấy nhiều cơ quan – bao gồm cả phổi – trong phòng thí nghiệm sử dụng tế bào của bệnh nhân để đảm bảo sự phù hợp hoàn hảo, thì công nghệ đã gặp phải rất nhiều khó khăn trong việc bắt chước các mạch máu cực kỳ phức tạp và tinh vi của phổi hữu cơ.
Khi những nỗ lực cấy ghép sử dụng phổi công nghệ sinh học được thực hiện trên các động vật nhỏ, chúng thường thất bại vì lý do này.
Các nhà khoa học tại Đại học Texas Medical Branch tại Galveston đã sử dụng một loạt các thiết bị phức tạp để “nuôi trồng” phổi lợn, được tạo ra từ các tế bào của lợn nhận ghép, trong một lò phản ứng sinh học.
Nuôi phổi mới – Đột phá của y học
Nhóm nghiên cứu tại Đại học Texas ở Galveston có lẽ cuối cùng đã tìm ra một phương pháp cho phép các mạch máu tinh vi này phát triển và hoạt động ở người nhận.
Để làm được điều này, họ sử dụng tế bào phổi từ những con lợn không có trong nghiên cứu để làm khung đỡ, hay hình dạng cơ bản của phổi mới và sau đó sử dụng các tế bào từ mỗi con trong 4 con vật trong nghiên cứu để nuôi cấy phổi mới phù hợp hoàn hảo với chính chúng.
Video đang HOT
Một khung đỡ nội tạng là thứ thiết yếu để tạo nên một lá phổi mới với tất cả các bộ phận cấu thành của nó, hoạt động tốt nhất khi nó chỉ được cấu tạo từ các protein phổi.
Nhưng nếu có bất kỳ dấu vết nào của con vật mà từ đó nó được lấy ra, cơ quan mới sẽ không còn phù hợp hoàn hảo cho con vật nhận và có thể bị đào thải.
Vì vậy, các nhà khoa học đã làm sạch các tế bào của khung đỡ, rửa chúng trong phối hợp của đường và chất tẩy sao cho chỉ còn lại các protein, một quá trình gọi là khử tế bào.
Sau đó, họ đặt khung đỡ này vào một thùng và ngân nó qua nhiều giai đoạn trong một “hỗn hợp” các tế bào và chất dinh dưỡng của lợn nhận, cẩn thận tuân theo quy trình, hoặc công thức, cho một phổi.
Trong 30 ngày, họ quan sát cẩn thận khi từng phổi phát triển.
Cuối cùng chúng đã sẵn sàng để được cấy ghép, đó là lúc mà các nhà khoa học nhìn thấy bằng chứng là công thức độc đáo của họ đã hoạt động.
Bí quyết đối với những phổi này là chúng vẫn tiếp tục phát triển sau khi cấy ghép, để một mạng lưới mạch máu mới sẽ mọc lên và lan ra khắp phổi.
Chỉ hai tuần sau khi ghép, các nhà khoa học đã thấy rằng những “mầm mống” mạch máu được gieo trồng đã phát triển thành những mạng lưới mạnh mẽ để mang máu qua phổi.
Họ theo dõi những con lợn trong 10 giờ, hai tuần, một tháng và hai tháng sau khi tiến hành ghép, và thấy rằng các tạng nuôi cấy trong phòng thí nghiệm hoạt động tốt và chỉ có vẻ tiếp tục cải thiện.
“Chúng tôi không thấy có dấu hiệu phù phổi, thường là dấu hiệu của hệ thống mạch máu không đủ trưởng thành”.
“Phổi sinh học tiếp tục phát triển sau ghép mà không cần truyền bất kỳ yếu tố tăng trưởng nào, cơ thể cung cấp tất cả những vật liệu mà phổi mới cần”, các nhà nghiên cứu cho biết.
Phổi mới có thể bão hòa hoàn toàn oxy, mặc dù họ không thể kiểm tra đầy đủ điều này bởi vì mỗi con lợn vẫn có một lá phổi ban đầu và thậm chí sau hai tháng phổi mới vẫn chưa đủ trưởng thành hoạt động mà không có phổi kia.
Các nhà nghiên cứu nghĩ rằng với nguồn tài chính thích hợp, phổi giống như loại mà họ đã phát triển cho lợn có thể được “nuôi trồng” cho con người để sử dụng trong các nghiên cứu trong vòng 5 đến 10 năm nữa.
Nhưng phương pháp này cần được thử nghiệm ở nhiều hơn 4 con lợn, và chúng cần phải được giữ sống và theo dõi lâu hơn nữa để chứng minh phổi thực sự sống được.
Cẩm Tú
Theo Dân trí
Ân nhân cứu 2,4 triệu trẻ em ngừng hiến máu quí lần cuối
Ở tuổi 81, một người đàn ông Úc xác lập kỷ lục với 1.173 lần hiến máu trong đời, cứu được tính mạng của 2,4 triệu trẻ em sơ sinh!
Ông James Harrison đã hiến máu 1173 lần trong suốt cuộc đời - Ảnh: Australian Red Cross
Năm 1951, câu bé 14 tuổi người Úc tên James Harrison tỉnh dậy sau một ca phẫu thuật lồng ngực. James bị cắt mất một lá phổi, và cậu bé phải nằm viện để các bác sĩ theo dõi suốt 3 tháng sau đó.
Cuối cùng James đã sống sót, chủ yếu nhờ một lượng máu lớn những người tốt bụng hiến tặng.
"Cha nói tôi được truyền 13 đơn vị máu và tính mạng tôi được cứu bởi những người không quen biết" - ông James Harrison hồi tưởng lại ký ức hơn 60 năm trong cuộc phỏng vấn trên Đài CNN mới đây.
Thời đó, luật của Úc quy định người hiến máu phải ít nhất 18 tuổi. Tuy còn nhỏ nhưng cậu bé Harrison lúc đó đã thề sẽ hiến máu giúp lại người khác khi đủ tuổi.
Bước sang tuổi 18, chàng thanh niên Harrison thường xuyên ghé thăm Tổ chức Chữ thập đỏ Úc để hiến máu. Harrison sợ kim tiêm, anh phải quay mặt đi và cố gắng phớt lờ cơn đau mỗi khi các bác sĩ rút máu từ cánh tay.
Hàng triệu em bé được cứu
Từng có thời các bác sĩ ở Úc không thể hiểu được tại sao có hàng ngàn ca mang thai trên khắp đất nước gặp kết cục sảy thai, thai chết lưu hoặc trẻ sơ sinh bị tổn thương não.
"Cho đến tận năm 1967, có hàng ngàn em bé chết mỗi năm mà các bác sĩ không biết tại sao. Nó rất kinh khủng. Phụ nữ liên tục bị sẩy thai, còn nhiều em bé sinh ra mắc dị tật não" - bà Jemma Falkenmire thuộc Tổ chức Chữ thập đỏ Úc kể.
Cuối cùng, người ta mới xác định được đó là căn bệnh huyết tán ở trẻ sơ sinh (HDN). Điều kiện gây bệnh là khi một phụ nữ có nhóm máu Rh(-) mang thai một em bé có nhóm máu Rh( ), sự không tương thích khiến cơ thể người mẹ từ chối tiếp nhận hồng cầu trong máu của bào thai.
Cũng giống hệ nhóm máu ABO, hệ nhóm máu Rh có 2 nhóm máu là Rh và Rh-. Tại Việt Nam, nhóm Rh chiếm tỉ lệ cao khoảng 99,96%, nhóm máu Rh- chỉ khoảng 0.04% (rất hiếm). Nhưng ở các nước phương Tây tỉ lệ này gần như cân bằng, nhóm máu Rh chiếm khoảng 60% còn Rh- khoảng 40%.
Máu của ông Harrison đã cứu được 2,4 triệu trẻ em ở Úc - Ảnh: WASHINGTON POST
Tuy nhiên, các bác sĩ phát hiện ra có thể ngăn chặn HDN bằng cách tiêm cho phụ nữ mang thai một loại thuốc chế biến từ huyết tương mang kháng thể hiếm. Thế là họ lục tung ngân hàng máu và tìm thấy một cái tên ở bang New South Wales: James Harrison.
Thời điểm đó ông Harrison đã hiến máu thường xuyên được hơn 10 năm. Ông không chút do dự khi các nhà khoa học liên lạc và hỏi liệu ông có muốn tham gia vào một chương trình gọi là Anti- D hay không.
Không lâu sau, giới khoa học phát triển thành công một loại thuốc tiêm với cùng tên gọi Anti-D, dùng chính huyết tương trong máu do ông Harrison hiến tặng. Liều đầu tiên được tiêm cho một phụ nữ mang thai tại Bệnh viện Royal Prince Alfred năm 1967.
Ông Harrison tiếp tục hiến máu suốt hơn 60 năm, giúp tạo ra hàng triệu liều Anti-D, theo Tổ chức Chữ thập đỏ Úc. Bởi vì có đến 17% phụ nữ mang thai ở Úc cần Anti-D, người ta tính nhẩm được ông Harrison đã cứu 2,4 triệu em bé!
"Cứ mỗi liều Anti-D được sản xuất ở Úc đều có James trong đó. Ông ấy đã cứu hàng triệu đứa trẻ. Cứ nghĩ đến đó là tôi muốn khóc" - bà Robyn Barlow, điều phối viên chương trình Anti-D, trả lời phỏng vấn báo Sydney Morning Herald.
Người đàn ông với cánh tay vàng James Harrison - Ảnh: REUTERS
Người đàn ông với cánh tay vàng
Các nhà khoa học không chắc tại sao cơ thể ông Harrison sản xuất một cách tự nhiên loại kháng thể hiếm đó, họ phỏng đoán nó có thể liên quan đến lần truyền máu hồi ông còn nhỏ.
"Có lẽ tài năng duy nhất của tôi là làm người hiến máu" - ông Harrison nói một cách khiêm tốn về bản thân.
Hôm thứ Sáu (11-5), ông Harrison đã thực hiện chuyến đi cuối cùng đến trung tâm hiến máu. Ở tuổi 81, ông đã vượt quá ngưỡng tuổi cho phép hiến máu. Các bác sĩ quyết định ông nên dừng lại để bảo vệ sức khỏe.
1.173 là số lần ông Harrison hiến máu trong cả cuộc đời. Một số phụ huynh từng được ông giúp đỡ đã ẵm con đến trung tâm để chứng kiến ngày "về hưu" của "người đàn ông với cánh tay vàng" - một biệt danh người ta đặt cho ông Harrison.
Bà Robyn Barlow, người tìm ra ông Harrison cách đây nhiều năm, đã ôm chặt ân nhân để chào tạm biệt.
"Chúng tôi sẽ không còn được gặp ông ấy nữa. Việc sức khỏe và mạch máu của ông ấy đủ tốt để hiến máu trong một thời gian dài như vậy là rất, rất hiếm" - bà Barlow nhận xét.
Các bác sĩ bày tỏ hi vọng sẽ có thêm nhiều người hiến máu xuất hiện; có thể một ai đó trong số họ sẽ là một James Harrison thứ hai. Hiện ở Úc chỉ có 200 người hiến đủ tiêu chuẩn cho chương trình Anti-D.
Trước ngày chia tay, ông Harrison bày tỏ sẽ rất vui sẽ có ai đó phá được kỷ lục 1173 lần hiến máu. "Điều đó có nghĩa mọi người cũng hết lòng vì công việc nhân đạo này" - ông nói.
PHÚC LONG
Theo tuoitre.vn
Người đầu tiên ở VN ghép phổi từ người chết não đã tự hô hấp tốt 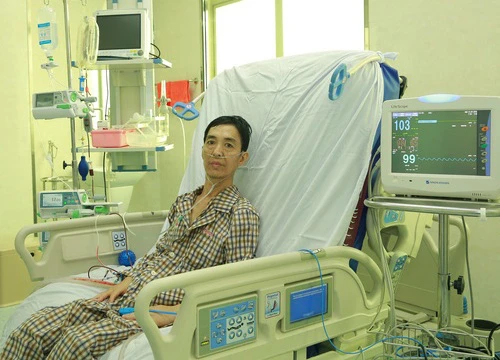 Ngày 28.3, trung tướng, GS.TS Mai Hồng Bàng - Giám đốc Bệnh viện T.Ư Quân đội 108 cho biết, ca ghép phổi đầu tiên tại Việt Nam từ người cho chết não đã phục hồi tốt, rút nội khí quản, tự thở, chức năng phổi ghép ổn định. Tại Hội nghị đánh giá thành công ca ghép phổi từ người cho chết não...
Ngày 28.3, trung tướng, GS.TS Mai Hồng Bàng - Giám đốc Bệnh viện T.Ư Quân đội 108 cho biết, ca ghép phổi đầu tiên tại Việt Nam từ người cho chết não đã phục hồi tốt, rút nội khí quản, tự thở, chức năng phổi ghép ổn định. Tại Hội nghị đánh giá thành công ca ghép phổi từ người cho chết não...
 Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24
Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24 Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36
Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36 Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20
Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20 Lời khai của chủ tịch hội nông dân xã đột nhập cướp tại nhà lãnh đạo HĐND tỉnh11:25
Lời khai của chủ tịch hội nông dân xã đột nhập cướp tại nhà lãnh đạo HĐND tỉnh11:25 Truy bắt kẻ táo tợn dùng búa đập phá tủ, cướp tiệm vàng ở Lâm Đồng00:19
Truy bắt kẻ táo tợn dùng búa đập phá tủ, cướp tiệm vàng ở Lâm Đồng00:19 Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01
Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01 Lời khai của nghi phạm cướp tiệm vàng ở Lâm Đồng01:22
Lời khai của nghi phạm cướp tiệm vàng ở Lâm Đồng01:22 Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05
Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05 Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28
Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28 Khỉ trộm đồ du khách và thất vọng khi phát hiện thứ bên trong01:47
Khỉ trộm đồ du khách và thất vọng khi phát hiện thứ bên trong01:47 Vụ cướp tiệm vàng ở Di Linh: 'Khai quật' tìm vàng tang vật trong đêm09:46
Vụ cướp tiệm vàng ở Di Linh: 'Khai quật' tìm vàng tang vật trong đêm09:46Tiêu điểm
Tin đang nóng
Tin mới nhất

Nâng cao nhận thức về rủi ro của rượu để người tiêu dùng tự ra quyết định đúng đắn
Một số bệnh dễ mắc khi thời tiết nồm ẩm

Ứng dụng khoa học và công nghệ trong nuôi cấy nấm đông trùng hạ thảo

Thực phẩm giúp tăng cường sức khỏe mắt

Điểm sáng trong cấp cứu, điều trị các ca bệnh nặng ở tuyến huyện

Thêm 1 người ở huyện Long Thành bị chó dại cắn

Lý do nên ăn lê mỗi ngày để giảm cân và tăng cường miễn dịch

Tòa án Hiến pháp Hàn Quốc bác đề nghị của ông Yoon, tiến hành phiên điều trần đúng lịch

Huế tăng cường công tác phòng, chống dịch bệnh Cúm gia cầm

Người cao tuổi, bệnh mạn tính có nên tiêm vắc xin cúm?
Cô gái phát hiện giun trong não, thủ phạm là món cá quen thuộc

3 thực phẩm yêu thích của cụ bà vẫn đạp xe khi 100 tuổi
Có thể bạn quan tâm

Đặt mục tiêu 'khủng', DOGE của tỉ phú Musk đã giúp tiết kiệm bao nhiêu tiền?
Thế giới
23:55:19 20/02/2025
Cặp đôi Hoa ngữ hôn dữ dội tới 70 lần ở phim mới: Nhà trai phát ngượng, lên mạng cầu xin khán giả 1 điều
Hậu trường phim
23:43:18 20/02/2025
Nhà Gia Tiên khiến khán giả bức xúc: Mẹ bầu hot nhất showbiz gây tức giận vì lý do không ngờ
Phim việt
23:37:23 20/02/2025
Cô gái tự bịa chuyện "đánh thuốc mê" bị xử phạt 7,5 triệu
Pháp luật
23:37:21 20/02/2025
Màn ảnh Hàn đang có 3 phim lãng mạn cực hay: Không xem quá đáng tiếc!
Phim châu á
23:34:40 20/02/2025
Messi ghi bàn đẳng cấp giúp Inter Miami giành chiến thắng tối thiểu
Sao thể thao
23:27:53 20/02/2025
Nóng: Lee Min Ho ra tuyên bố giữa đêm về hành động gây rắc rối của Park Bom (2NE1)
Sao châu á
23:17:38 20/02/2025
Giữa lúc Hoa hậu Lê Hoàng Phương liên tục gây sóng gió, tình cũ Thiều Bảo Trâm quyết định lên tiếng
Sao việt
23:11:35 20/02/2025
Có gì trong show âm nhạc thế chỗ 'Anh trai', 'Chị đẹp'?
Tv show
22:53:06 20/02/2025
Meghan Markle bị phản ứng dữ dội vì 'đánh cắp' thương hiệu quần áo
Sao âu mỹ
22:37:17 20/02/2025
 Té từ trên cao, bị 2 thanh sắt đâm xuyên đùi hông
Té từ trên cao, bị 2 thanh sắt đâm xuyên đùi hông Bé 14 tháng tuổi bị chó nhà cắn chết ở Australia
Bé 14 tháng tuổi bị chó nhà cắn chết ở Australia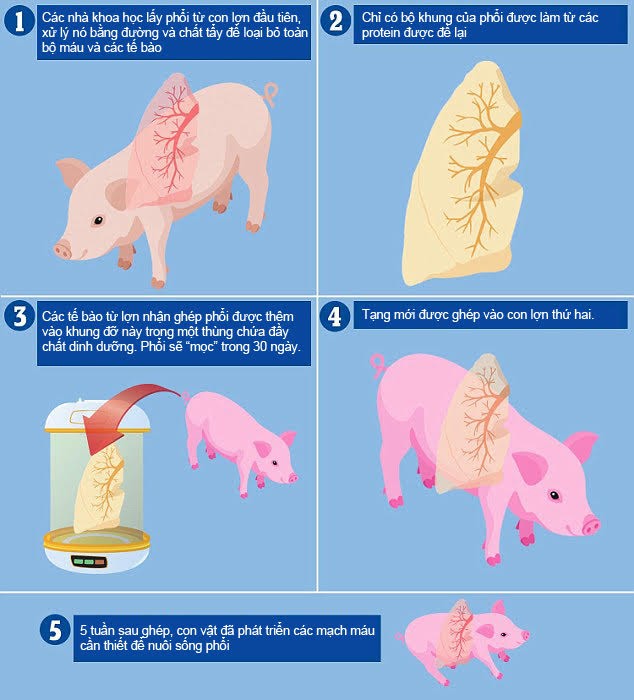


 Bác sĩ Nhật Bản thực hiện ca ghép phổi đầu tiên tại Việt Nam
Bác sĩ Nhật Bản thực hiện ca ghép phổi đầu tiên tại Việt Nam 4 kiểu ăn sáng tệ hại cho sức khỏe, tốt nhất nên tránh xa
4 kiểu ăn sáng tệ hại cho sức khỏe, tốt nhất nên tránh xa Ai nên hạn chế ăn bắp cải?
Ai nên hạn chế ăn bắp cải? Làm gì để phòng ngừa đột quỵ?
Làm gì để phòng ngừa đột quỵ? 3 loại cá 'tốt không kém cá hồi', ở Việt Nam chợ nào cũng có
3 loại cá 'tốt không kém cá hồi', ở Việt Nam chợ nào cũng có Nghiên cứu mới hứa hẹn mang lại cuộc cách mạng trong điều trị bệnh tim
Nghiên cứu mới hứa hẹn mang lại cuộc cách mạng trong điều trị bệnh tim Chuyên gia khuyên không nên vứt bỏ phần dây xơ của quả chuối vì điều này
Chuyên gia khuyên không nên vứt bỏ phần dây xơ của quả chuối vì điều này Chủ quan với sâu răng, người đàn ông tử vong vì gặp biến chứng nguy hiểm
Chủ quan với sâu răng, người đàn ông tử vong vì gặp biến chứng nguy hiểm Một bác sĩ nổi tiếng qua đời vì cúm, cảnh báo 4 nhóm người có nguy cơ rất lớn
Một bác sĩ nổi tiếng qua đời vì cúm, cảnh báo 4 nhóm người có nguy cơ rất lớn Nóng: Lễ thụ táng Từ Hy Viên bị hoãn đột ngột vì hành động này của chồng người Hàn
Nóng: Lễ thụ táng Từ Hy Viên bị hoãn đột ngột vì hành động này của chồng người Hàn Nữ kế toán không nghe lời sếp, làm chậm trễ thanh toán 10 tỷ đồng cho đối tác nhưng lại được công ty khen ngợi: Kỹ năng làm việc quá tốt
Nữ kế toán không nghe lời sếp, làm chậm trễ thanh toán 10 tỷ đồng cho đối tác nhưng lại được công ty khen ngợi: Kỹ năng làm việc quá tốt 'Diễn viên Đình Thế mất ở tuổi 22 mà không kịp nói lời trăng trối'
'Diễn viên Đình Thế mất ở tuổi 22 mà không kịp nói lời trăng trối' Một hình ảnh gây sốc trong phim Việt hot nhất phòng vé hiện tại
Một hình ảnh gây sốc trong phim Việt hot nhất phòng vé hiện tại Hôn nhân 10 năm bí ẩn của tài tử 'Bản tình ca mùa đông' và mỹ nhân kém 13 tuổi
Hôn nhân 10 năm bí ẩn của tài tử 'Bản tình ca mùa đông' và mỹ nhân kém 13 tuổi Vợ 3 kém 29 tuổi nhắc Bảo Chung: "Quãng đời còn lại đừng có ai nữa nhé!"
Vợ 3 kém 29 tuổi nhắc Bảo Chung: "Quãng đời còn lại đừng có ai nữa nhé!" HÓNG: Gil Lê hủy theo dõi Xoài Non?
HÓNG: Gil Lê hủy theo dõi Xoài Non? Sốc trước nhan sắc lão hóa, đầu bạc trắng của nàng "Tiểu Long Nữ" sai trái nhất màn ảnh
Sốc trước nhan sắc lão hóa, đầu bạc trắng của nàng "Tiểu Long Nữ" sai trái nhất màn ảnh Taxi đi nhầm đường, nữ sinh nhảy ra khỏi xe vì tưởng mình bị bắt cóc rồi bị đâm tử vong: Tòa tuyên án ra sao với tài xế?
Taxi đi nhầm đường, nữ sinh nhảy ra khỏi xe vì tưởng mình bị bắt cóc rồi bị đâm tử vong: Tòa tuyên án ra sao với tài xế? Chuyện gì đang xảy ra với diễn viên Quý Bình?
Chuyện gì đang xảy ra với diễn viên Quý Bình? Vụ bé gái 5 tháng tuổi tử vong ở Hà Nội: Người phụ nữ trông trẻ khai gì?
Vụ bé gái 5 tháng tuổi tử vong ở Hà Nội: Người phụ nữ trông trẻ khai gì? Trước khi qua đời, Kim Sae Ron lên sân thượng khóc nức nở vì lời xin lỗi muộn màng từ phóng viên Hàn
Trước khi qua đời, Kim Sae Ron lên sân thượng khóc nức nở vì lời xin lỗi muộn màng từ phóng viên Hàn Truy tố người mẫu lai Đinh Nhikolai tàng trữ trái phép chất ma túy
Truy tố người mẫu lai Đinh Nhikolai tàng trữ trái phép chất ma túy
 Hot nhất Weibo: Lưu Diệc Phi và nam thần kém tuổi bị khui tin hẹn hò với loạt bằng chứng khó chối cãi
Hot nhất Weibo: Lưu Diệc Phi và nam thần kém tuổi bị khui tin hẹn hò với loạt bằng chứng khó chối cãi Hoa hậu Hoàn vũ Catriona Gray chia tay hôn phu sau 5 năm, danh tính "trà xanh" lộ diện?
Hoa hậu Hoàn vũ Catriona Gray chia tay hôn phu sau 5 năm, danh tính "trà xanh" lộ diện? TP.HCM: Nam thanh niên rơi lầu 4 chung cư trong tình trạng không mặc quần áo
TP.HCM: Nam thanh niên rơi lầu 4 chung cư trong tình trạng không mặc quần áo