Hiểm họa ngủ sâu trong lòng đất
Whitmore là bệnh truyền nhiễm do vi khuẩn trú ẩn trong đất gây ra. Bệnh có tỷ lệ tử vong cao nhưng chưa tìm ra thuốc đặc trị.
Mỗi buổi sáng, Prasart Songsorn (Thái Lan) thường thức dậy trước bình minh và làm công việc quen thuộc của mình: cấy lúa, chăm sóc ruộng đồng. Cuộc sống của người đàn ông 56 tuổi gắn chặt với những mảnh đất màu mỡ, với mặt trời nhiệt đới và không khí ẩm ngột ngạt. Trong từng ấy năm, ông chưa từng một lần đeo giày hay ủng khi làm công việc quen thuộc.
Mặc dù được chẩn đoán mắc tiểu đường năm 40 tuổi, Songorn dường như không thấy vấn đề gì đáng lo ngại. Nhiều chục năm gắn bó với đồng ruộng, ông chưa nghỉ một ngày làm việc nào. Đầu tháng 6/2017, cơn khó thở kèm sốt cao ập đến. Songorn cũng giống nhiều người nông dân khác, đều không bận tâm quá nhiều và cho rằng đó là triệu chứng cảm sốt thông thường.
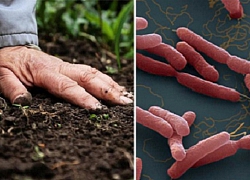
Whitmore sống trong lòng đất, vì vậy những người dân gắn bó với ruộng đồng có nguy cơ mắc bệnh cao. Ảnh: Karl Joel Larsson.
Cho đến khi căn bệnh trở nặng, người đàn ông 56 tuổi mới đến trạm xá địa phương và được chẩn đoán là biến chứng tới thận do tiểu đường. Các bác sĩ chuyển ông tới Bệnh viện Nakhasithiprasong (Ubon Ratchathani, Thái Lan).
Em gái của Songorn, bà Aroon, nghi ngờ vào kết quả này. Khó có thể tưởng tượng được khó thở lại liên quan đến thận. Người đàn ông xấu số đã qua đời mà không hề hay biết mình mắc bệnh melioidosis hay còn gọi là Whitmore. Đây là một trong những nguyên nhân hàng đầu gây nên viêm phổi ở Ubon Ratchathani (Thái Lan), nhất là trong mùa mưa nhưng nó vẫn là ẩn số với loài người.
“Chúng tôi chưa bao giờ nghe nói về bệnh melioidosis. Sau khi em tôi chết, mọi người nhận được tập tài liệu nói rằng nguyên nhân là chính mảnh đất cày cấy mỗi ngày. Các bác sĩ còn chỉ dẫn cách phòng bệnh”, anh trai của Songsorn nói.
Whitmore nguy hiểm thế nào?
Từ năm 2002, TS Direk Limmathurotsakul đã bắt đầu nghiên cứu về Whitmore tại Viện nghiên cứu y học nhiệt đới Mahidol Oxford (Moru, Bangkok). Khi đó, tỷ lệ mắc bệnh rất thấp khiến WHO liệt kê Whitmore vào nhóm không rõ lai lịch.
Whitmore do vi khuẩn Burkholderia pseudomallei gây nên. Người bệnh sẽ gặp hàng loạt triệu chứng như sốt, đau cơ, ho và áp xe một số bộ phận. Những biểu hiện này không đặc trưng nên thường khiến người bệnh chủ quan.
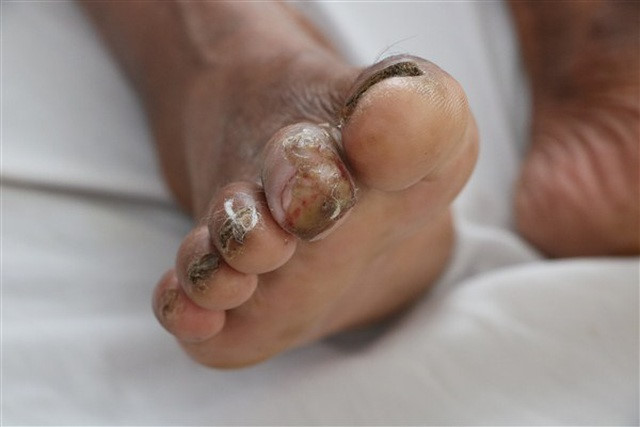
Bàn chân phải của bệnh nhân lở, loét – đây là vị trí được nghi ngờ là điểm tiếp xúc khiến vi khuẩn Burkholderia Pseudomallei xâm nhập vào cơ thể người bệnh. Ảnh: Bệnh viện Đa khoa Hà Tĩnh.
Video đang HOT
Người đầu tiên phát hiện đại dịch này là bác sĩ người Anh Alfred Whitmore và trợ lý phẫu thuật Krishnaswami vào những năm 1910. Họ nhận thấy điểm chung trong một nhóm bệnh nhân tại Bệnh viện Đa khoa Rangoon ở Myanmar (ngày nay là thành phố Yangon. Myanmar). Đó là nhóm thanh niên hoàn toàn bình thường, tử vong sau những cơn sốt, vết phồng rộp và các dấu vết của việc tiêm thuốc phiện. Ban đầu, Alfred Whitmore nghi ngờ ma túy là nguyên nhân gây ra cái chết cho các nạn nhân. Tuy nhiên, vị trí các vết áp xe khiến ông suy nghĩ lại.
Họ nghiên cứu và đặt tên cho vi khuẩn gây bệnh là Bacillus pseudomallei nhưng không thể tìm ra kháng sinh điều trị. Năm 1932, căn bệnh chính được được gọi với cái tên là melioidosis. Các vi khuẩn gây bệnh được tìm thấy trong đất, nước trên khắp Đông Nam Á và chủ yếu ở Thái Lan, Myanmar, Campuchia, Lào.
Tỷ lệ tử vong cao, chưa có thuốc đặc trị
Năm 1927, ca mắc Whitmore đầu tiên được phát hiện tại Sri Lanka. Ban đầu, các bác sĩ điều trị bệnh bằng lửa, sau đó là kháng sinh. Nhưng kết quả vẫn rất thảm khốc: 50% bệnh nhân tử vong sau khi phát hiện mắc bệnh.
Từ tháng 7 đến tháng 10, những cơn mưa xối xả khuấy động vi khuẩn ngủ sâu trong lòng đất. Những người nông dân trồng lúa như Songorn đầm mình trên cánh đồng, tay chân họ tiếp xúc với vi khuẩn và không hề biết hay biết. Trong năm mà Songorn qua đời, hơn 100 người tại Nakhasithiprasong đã chết vì nguyên nhân tương tự.
Đến nay, các nhà khoa học chưa tìm ra cách điều trị Whitmore. Tỷ lệ tử vong vì bệnh xấp xỉ 50%. Ảnh: Shutter.
Tỷ lệ tử vong do bệnh Whitmore ở Thái Lan dao động ở mức 50%. Ở miền bắc Australia, ít nhất 10-20% bệnh nhân không qua khỏi. Trong khi tỷ lệ tử vong của bệnh sốt rét là 0,2%, sốt xuất huyết 1%.
Năm 1932, 83 trường hợp đã được báo cáo ở Nam và Đông Nam Á với tỷ lệ tử vong 98%. WHO ước tính có 165.000 người bị nhiễm vi khuẩn này vào năm 2015 và 89.000 người đã chết.
GS Bart Currie, Trường Nghiên cứu Sức khỏe Menzies (Australia) cho biết một xu hướng đáng lo ngại là bệnh tiểu đường đang gia tăng ở các nước đang phát triển. Trong khi đó, những người mắc bệnh tiểu đường có nguy cơ mắc melioidosis cao hơn.
Để phòng tránh Whitmore, người dân nên lưu ý những điểm sau:
- Sử dụng phương tiện bảo hộ khi lao động, nhất là những người phải tiếp xúc trực tiếp với môi trường đất và nước
- Giữ vệ sinh sạch sẽ, rửa sạch tay chân bằng xà phòng sau khi tiếp xúc với nguồn đất
- Ở những vùng bệnh Whitmore đang hoành hành, tuyệt đối tránh tiếp xúc trực tiếp với đất và nước bị ô nhiễm, nhất là khu vực trang trại
- Không chủ quan với các triệu chứng như khó thở, sốt, áp-xe…
Theo Zing
Bệnh whitmore nguy hiểm như thế nào?
Bệnh whitmore hiếm khi lây lan. Bệnh có thể gây nguy cơ tử vong cao ở những người có hệ miễn dịch yếu hoặc những người vốn có bệnh mãn tính.
Whitmore là bệnh do vi khuẩn Burkholderia pseudomallei gây ra. Vi khuẩn này là thực vật hoại sinh có trong đất ở các vùng nhiệt đới, nhất là đông nam Á và bắc Australia. Con người và loài vật khác bị nhiễm bệnh do phơi nhiễm với vi khuẩn này trong môi trường. Vi khuẩn này xâm nhập vào cơ thể người và động vật khi hít phải bụi hoặc hơi nước nhiễm khuẩn, uống phải nước nhiễm khuẩn, khi tiếp xúc với đất nhiễm khuẩn, đặc biệt thông qua các vết trầy xước.
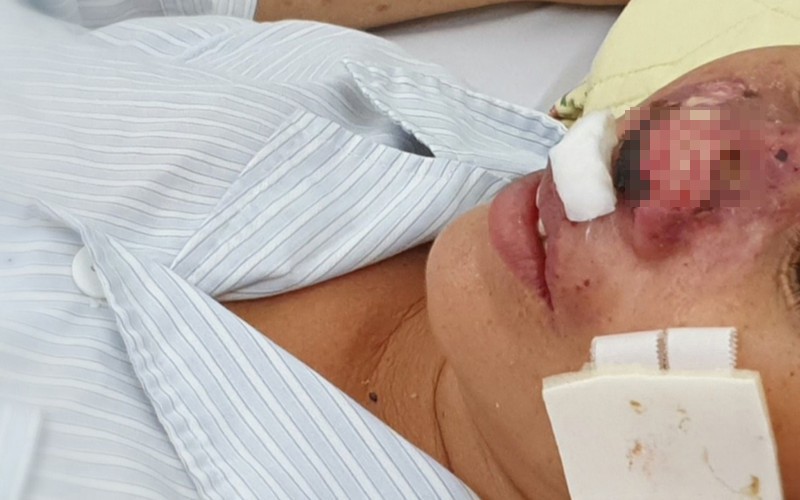
Một bệnh nhân nữ mắc whitmore khá hy hữu, với trình trạng vi khuẩn whitmore "ăn" cánh mũi điều trị tại Trung tâm Bệnh Nhiệt đới, Bệnh viện Bạch Mai.
Các yếu tố rủi ro của bệnh Whitmore
Các yếu tố rủi ro làm tăng nguy cơ mắc bệnh whitmore bao gồm việc đi du lịch đến hoặc sinh sống tại các khu vực dễ phát tán bệnh. Trên thế giới, hầu hết các ca bệnh được phát hiện ở Malaysia, Singapore, Thái Lan và phía bắc Australia. Người khỏe mạnh có thể mắc bệnh, tuy nhiên những người vốn mắc những bệnh làm yếu hệ miễn dịch lại càng có nguy cơ mắc bệnh Whitmore cao hơn như bệnh HIV/AIDS, ung thư, bệnh phổi mãn tính, (bao gồm COPD), bệnh gan, bệnh tan máu bẩm sinh, bệnh tiểu đường và bệnh thận mãn tính.
Bệnh khởi phát sau 1 ngày đến 3 tuần kể từ khi nhiễm bệnh và biểu hiện cấp tính, nhưng 10% ca bệnh có biểu hiện bệnh whitmore mạn tính (trong đó bệnh nhân bị ốm suốt kéo dài trên 2 tháng).
Trên 50% ca bệnh có biểu hiện viêm phổi mắc phải từ cộng đồng và gần 25% số ca bệnh có biểu hiện sốc nhiễm khuẩn.
Bệnh nhân thường bị sốt, đổ mồ hôi, ho (có hoặc không có đờm), và các triệu chứng (như sưng và đau, khó thở, bí tiểu) liên quan đến ổ bệnh khu trú.
Vết loét hoặc áp-xe da, viêm hạch bạch huyết, viêm tuyến mang tai có thể là biểu hiện chính trong một số trường hợp.
Mặc dù đã từng có ca lây bệnh whitmore từ người sang người, bệnh này rất hiếm khi lây lan. Vi khuẩn xâm nhập vào cơ thể người chủ yếu qua tiếp xúc với đất nhiễm khuẩn.
Theo các chuyên gia y tế, bệnh whitmore có thể biểu hiện ra nhiều triệu chứng khác nhau. Các triệu chứng và dấu hiệu này có thể bị nhầm lẫn với các bệnh khác, do đó bệnh Whitmore rất khó được chẩn đoán kịp thời.
Các chuyên gia y tế chẩn đoán bệnh whitmore bằng cách phân lập vi khuẩn Burkholderia pseudomallei từ máu, đờm dãi, nước tiểu, dịch áp-xe hoặc vết thương hở của người nhiễm bệnh. Trong một số ca, các chuyên gia y tế có thể tiến hành kiểm tra kháng thể máu để chẩn đoán bệnh Whitmore, tuy nhiên phương pháp này không đáng tin cậy bằng phương pháp nuôi cấy sinh học.
Ở những bệnh nhân đặc biệt nghi mắc bệnh whitmore mà các kết quả nuôi cấy khác đều âm tính, thì cần tiến hành cấy dịch họng và cặn lắng nước tiểu ly tâm trong môi trường chọn lọc.
Bên cạnh đó, cần thực hiện chụp x-quang ngực và chụp CT hay siêu âm bụng và khung chậu cho tất cả ca bệnh để xác định phạm vi của bệnh.
Các phương pháp điều trị bệnh Whitmore
Bệnh Whitmore có thể được điều trị bằng kháng sinh và điều trị kịp thời sẽ có ảnh hưởng tích cực tới kết quả điều trị. Việc điều trị thường bao gồm truyền kháng sinh vào tĩnh mạch (ceftazidime hoặc meropenem) kéo dài 10 đến 14 ngày, sau đó uống kháng sinh (như trimethoprim-sulfamethoxazole hoặc amoxicillin) trong vòng 3 đến 6 tháng.
Bệnh whitmore có thể gây tử vong nếu không điều trị kịp thời. Bệnh có thể gây nguy cơ tử vong cao ở những người có hệ miễn dịch yếu hoặc những người vốn có bệnh mãn tính.
Vì vậy, theo các chuyên gia y tế, ở những khu vực mà vi khuẩn gây bệnh lưu hành, người dân có thể phòng bệnh bằng cách tránh tiếp xúc với đất và nước, đặc biệt nếu trên da có vết thương hở. Khi hoạt động ngoài trời, hãy đeo ủng để tránh nhiễm khuẩn qua bàn chân và bắp chân./.
Tháng 8 vừa qua, Trung tâm Bệnh Nhiệt đới, Bệnh viện Bạch Mai lần đầu tiên tiếp nhận một bệnh nhân nữ mắc whitmore khá hy hữu, với trình trạng vi khuẩn whitmore "ăn" cánh mũi. Bệnh nhân trước đó được chẩn đoán bị nhiễm trùng huyết do tụ cầu nhưng tại Trung tâm bệnh Nhiệt đới - Bệnh viện Bạch Mai, cấy máu và mủ ở vết thương cho kết quả dương tính với vi khuẩn whitmore.
Theo PGS.TS Đỗ Duy Cường, Giám đốc Trung tâm Bệnh nhiệt đới, Bệnh viện Bạch Mai, nếu như trước đây, 5-10 năm mới có 20 ca mắc whitmore, thì từ đầu năm 2019 đến nay, tại Trung tâm Bệnh nhiệt đới, Bệnh viện Bạch Mai đã ghi nhận tới 20 ca mắc căn bệnh nguy hiểm này. Trong đó riêng tháng 8 đã ghi nhận 12 ca whitmore nặng được chuyển đến chủ yếu từ các tỉnh phía Bắc và Bắc Trung bộ. Bệnh cảnh lâm sàng đa dạng phức tạp, bệnh nhân được nhập viện từ chuyên khoa khác nhau như hô hấp, cơ-xương-khớp, nội tiết, da liễu, ngoại khoa.../.
Theo VOV
Khuyến cáo người dân đề phòng bệnh Whitmore 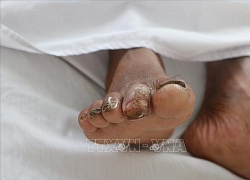 Từ đầu năm đến ngày 27/9, tại bệnh viên Đa Khoa tỉnh Yên Bái phát hiện 6 bệnh nhân mắc bệnh Whitmore, trong đó đã cứu chữa thành công được 2 người, 4 trường hợp trước đó đã tử vong do vào viện quá muộn. Một bệnh nhân có tiền sử bị bệnh đái tháo đường type II, biến chứng loét ngón 2...
Từ đầu năm đến ngày 27/9, tại bệnh viên Đa Khoa tỉnh Yên Bái phát hiện 6 bệnh nhân mắc bệnh Whitmore, trong đó đã cứu chữa thành công được 2 người, 4 trường hợp trước đó đã tử vong do vào viện quá muộn. Một bệnh nhân có tiền sử bị bệnh đái tháo đường type II, biến chứng loét ngón 2...
 Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24
Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24 Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36
Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36 Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20
Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20 Lời khai của chủ tịch hội nông dân xã đột nhập cướp tại nhà lãnh đạo HĐND tỉnh11:25
Lời khai của chủ tịch hội nông dân xã đột nhập cướp tại nhà lãnh đạo HĐND tỉnh11:25 Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01
Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01 Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07
Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07 Lời khai của nghi phạm cướp tiệm vàng ở Lâm Đồng01:22
Lời khai của nghi phạm cướp tiệm vàng ở Lâm Đồng01:22 Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28
Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28 Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05
Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05 Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41
Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41 Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24
Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24Tiêu điểm
Tin đang nóng
Tin mới nhất
Hàng loạt ca viêm kết mạc vào bệnh viện ở TPHCM, bác sĩ cảnh báo "nóng"

Các biện pháp khắc phục tại nhà cho bệnh vảy nến

Khoa Cấp cứu, Bệnh viện Sản-Nhi tỉnh điều trị thành công nhiều ca bệnh nặng
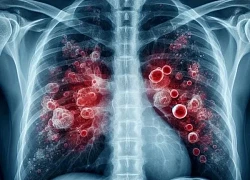
Bệnh nhân suy hô hấp nặng, nguy kịch do lao phổi tái phát
Mẹ bầu tắm nắng có lợi cho trẻ mắc bệnh đa xơ cứng

Bảo đảm cung ứng đủ thuốc điều trị bệnh cúm

Nâng cao nhận thức về rủi ro của rượu để người tiêu dùng tự ra quyết định đúng đắn
Một số bệnh dễ mắc khi thời tiết nồm ẩm

Ứng dụng khoa học và công nghệ trong nuôi cấy nấm đông trùng hạ thảo

Thực phẩm giúp tăng cường sức khỏe mắt

Điểm sáng trong cấp cứu, điều trị các ca bệnh nặng ở tuyến huyện

Thêm 1 người ở huyện Long Thành bị chó dại cắn
Có thể bạn quan tâm

Nam Phi kêu gọi G20 thúc đẩy hợp tác để đạt các mục tiêu phát triển bền vững
Thế giới
18:24:13 21/02/2025
Hoa hậu Việt Nam nghi sắp làm phu nhân hào môn lộ hint rời Sen Vàng?
Sao việt
18:22:35 21/02/2025
Bị đuổi khỏi nhà chồng chỉ vì... một miếng thịt kho tàu!
Góc tâm tình
18:12:13 21/02/2025
Cụ ông nộp đơn khiếu nại hàng xóm vì gà trống gáy lúc 3 giờ sáng
Lạ vui
17:22:54 21/02/2025
Mbappe bỏ xa Haaland trong cuộc chiến trở thành số 9 xuất sắc nhất thế giới
Sao thể thao
17:21:20 21/02/2025
Từ Hy Viên qua đời vẫn không yên: Chồng Hàn "nổi dậy" chống đối gia đình vợ
Sao châu á
17:13:54 21/02/2025
Có gì ở gameshow sẽ thay thế 'Anh trai vượt ngàn chông gai', 'Chị đẹp đạp gió'?
Tv show
16:53:03 21/02/2025
Loại hoa được ví là biểu tượng tình yêu, thường được cắm trong nhà nhưng cực độc
Sáng tạo
16:46:41 21/02/2025
Kinh hoàng khoảnh khắc bóng bay phát nổ, bốc cháy ngùn ngụt giữa sự kiện lớn
Netizen
16:43:25 21/02/2025
Hôm nay nấu gì: Cơm tối hấp dẫn với các món đơn giản
Ẩm thực
16:42:02 21/02/2025
 Điều trị thành công 3 ca nhiễm khuẩn huyết Whitmore ở Hòa Bình
Điều trị thành công 3 ca nhiễm khuẩn huyết Whitmore ở Hòa Bình 7 mùi hương giúp thư giãn tinh thần
7 mùi hương giúp thư giãn tinh thần

 Bệnh Whitmore khó chẩn đoán, dễ tái phát
Bệnh Whitmore khó chẩn đoán, dễ tái phát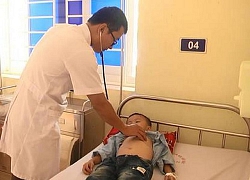 Nghệ An: Phát hiện thêm một trẻ 7 tuổi nhiễm vi khuẩn Whitmore "ăn thịt người"
Nghệ An: Phát hiện thêm một trẻ 7 tuổi nhiễm vi khuẩn Whitmore "ăn thịt người" Chuyên gia vi sinh của Đại học Y Hà Nội: Không dễ mắc bệnh Whitmore
Chuyên gia vi sinh của Đại học Y Hà Nội: Không dễ mắc bệnh Whitmore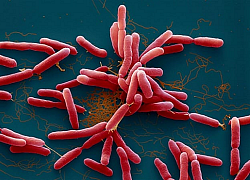 4 sự thật về loại vi khuẩn bị nhầm tưởng 'ăn thịt người'
4 sự thật về loại vi khuẩn bị nhầm tưởng 'ăn thịt người' Bộ Y tế cảnh báo phòng ngừa vi khuẩn "ăn thịt người"
Bộ Y tế cảnh báo phòng ngừa vi khuẩn "ăn thịt người" Đừng biến vi khuẩn Whitmore thành vi khuẩn ăn thịt người
Đừng biến vi khuẩn Whitmore thành vi khuẩn ăn thịt người Ba không khi ăn đậu phụ
Ba không khi ăn đậu phụ 3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng
3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng Chuyên gia khuyên không nên vứt bỏ phần dây xơ của quả chuối vì điều này
Chuyên gia khuyên không nên vứt bỏ phần dây xơ của quả chuối vì điều này Chủ quan với sâu răng, người đàn ông tử vong vì gặp biến chứng nguy hiểm
Chủ quan với sâu răng, người đàn ông tử vong vì gặp biến chứng nguy hiểm Một bác sĩ nổi tiếng qua đời vì cúm, cảnh báo 4 nhóm người có nguy cơ rất lớn
Một bác sĩ nổi tiếng qua đời vì cúm, cảnh báo 4 nhóm người có nguy cơ rất lớn Thời điểm tốt nhất trong ngày để uống nước
Thời điểm tốt nhất trong ngày để uống nước Nuôi sống thành công trẻ sinh non bị viêm ruột hoại tử
Nuôi sống thành công trẻ sinh non bị viêm ruột hoại tử Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan
Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan
 Chồng cũ Từ Hy Viên chính thức tái xuất với thái độ gây xôn xao, cuộc chiến giành gia tài căng nhất Cbiz bắt đầu
Chồng cũ Từ Hy Viên chính thức tái xuất với thái độ gây xôn xao, cuộc chiến giành gia tài căng nhất Cbiz bắt đầu Rầm rộ danh tính 1 người đẹp nghi được "dọn đường" nối gót Kỳ Duyên thi Miss Universe 2025
Rầm rộ danh tính 1 người đẹp nghi được "dọn đường" nối gót Kỳ Duyên thi Miss Universe 2025 Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện
Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện Trần Hiểu nghi yêu lại bồ cũ của bạn, nhà gái từng tung file ghi âm 18+ chấn động vạch mặt bạn trai ngoại tình
Trần Hiểu nghi yêu lại bồ cũ của bạn, nhà gái từng tung file ghi âm 18+ chấn động vạch mặt bạn trai ngoại tình Vợ chồng MC Quyền Linh phản ứng thế nào khi xem Lọ Lem phản pháo antifan?
Vợ chồng MC Quyền Linh phản ứng thế nào khi xem Lọ Lem phản pháo antifan?
 MXH tràn ngập clip Hoàng Cảnh Du đưa gái lạ du lịch Phú Quốc, chuyện tình với Địch Lệ Nhiệt Ba nghi đã "toang"
MXH tràn ngập clip Hoàng Cảnh Du đưa gái lạ du lịch Phú Quốc, chuyện tình với Địch Lệ Nhiệt Ba nghi đã "toang" Taxi đi nhầm đường, nữ sinh nhảy ra khỏi xe vì tưởng mình bị bắt cóc rồi bị đâm tử vong: Tòa tuyên án ra sao với tài xế?
Taxi đi nhầm đường, nữ sinh nhảy ra khỏi xe vì tưởng mình bị bắt cóc rồi bị đâm tử vong: Tòa tuyên án ra sao với tài xế? 'Diễn viên Đình Thế mất ở tuổi 22 mà không kịp nói lời trăng trối'
'Diễn viên Đình Thế mất ở tuổi 22 mà không kịp nói lời trăng trối' Thảm cảnh của ác nữ đẹp nhất màn ảnh: Nghèo túng đến nỗi phải nhặt đồ ăn thừa, nhan sắc tụt dốc thê thảm không nhận ra
Thảm cảnh của ác nữ đẹp nhất màn ảnh: Nghèo túng đến nỗi phải nhặt đồ ăn thừa, nhan sắc tụt dốc thê thảm không nhận ra Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ
Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ Trước khi qua đời, Kim Sae Ron lên sân thượng khóc nức nở vì lời xin lỗi muộn màng từ phóng viên Hàn
Trước khi qua đời, Kim Sae Ron lên sân thượng khóc nức nở vì lời xin lỗi muộn màng từ phóng viên Hàn TP.HCM: Nam thanh niên rơi lầu 4 chung cư trong tình trạng không mặc quần áo
TP.HCM: Nam thanh niên rơi lầu 4 chung cư trong tình trạng không mặc quần áo Truy tố người mẫu lai Đinh Nhikolai tàng trữ trái phép chất ma túy
Truy tố người mẫu lai Đinh Nhikolai tàng trữ trái phép chất ma túy Hoa hậu Hoàn vũ Catriona Gray chia tay hôn phu sau 5 năm, danh tính "trà xanh" lộ diện?
Hoa hậu Hoàn vũ Catriona Gray chia tay hôn phu sau 5 năm, danh tính "trà xanh" lộ diện? Vợ 3 kém 29 tuổi nhắc Bảo Chung: "Quãng đời còn lại đừng có ai nữa nhé!"
Vợ 3 kém 29 tuổi nhắc Bảo Chung: "Quãng đời còn lại đừng có ai nữa nhé!"