Hai lá phổi của chàng trai không quen biết cứu nữ sinh mắc bệnh hiếm gặp
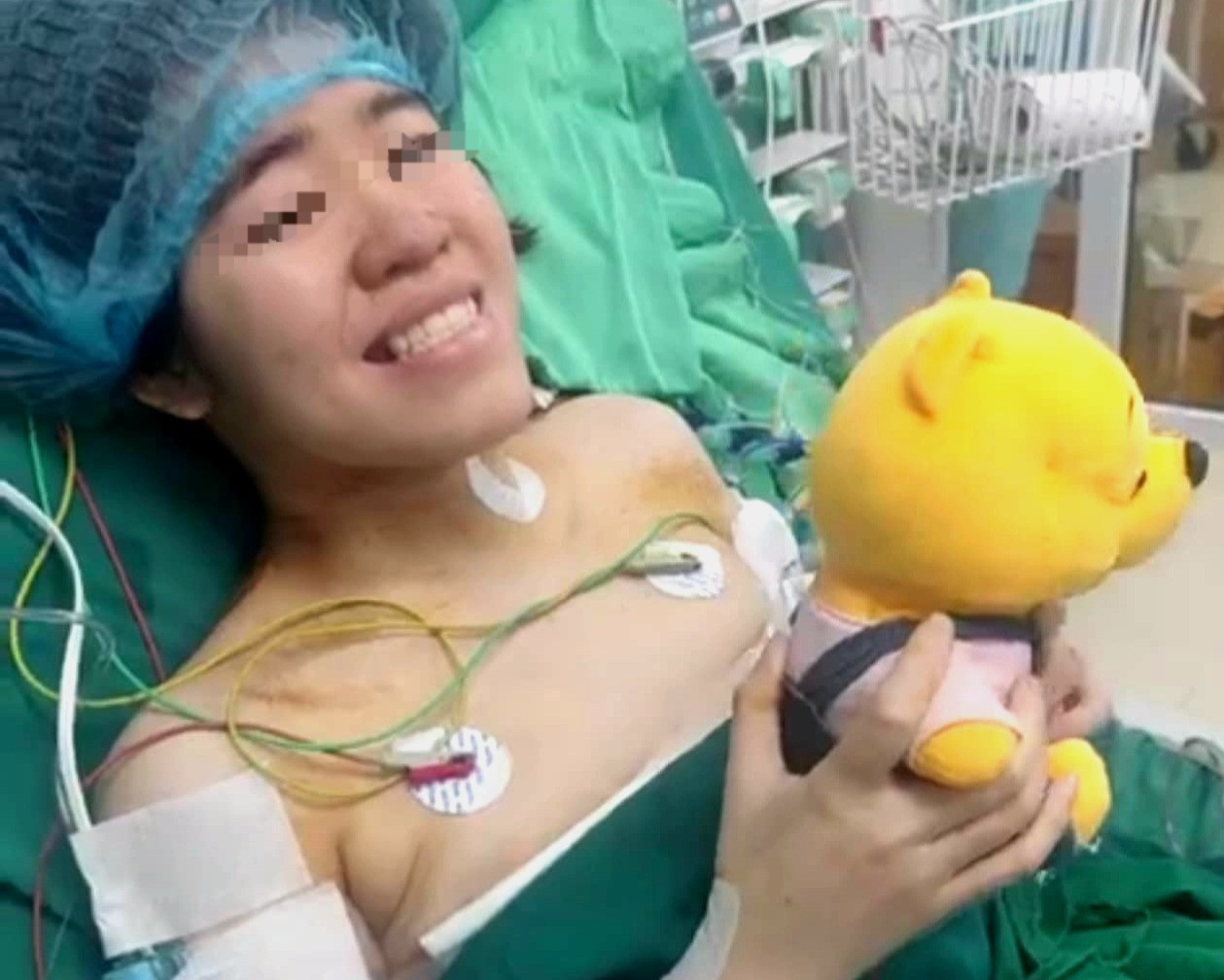
Sáng đầu tiên của năm Giáp Thìn, cô gái trẻ 21 tuổi nở nụ cười hạnh phúc, nước mắt rưng rưng khi đã tự thở những hơi thở đầu tiên của hai lá phổi mới mà mình may mắn nhận được từ chàng trai không quen biết.
Ở tuổi 21 tuổi, nữ sinh đại học quê Bắc Kạn phải bỏ giữa chừng vì không may mắc bệnh phổi đục lỗ giai đoạn cuối. Đây là bệnh hiếm gặp, tạo các kén khí trong hai lá phổi, lan toả và làm mất chức năng phổi.
Căn bệnh thường xảy ra ở các phụ nữ trẻ này khiến cô gái phải thở oxy dài hạn tại nhà, luôn cần người hỗ trợ cho các hoạt động sinh hoạt hàng ngày. Tình trạng người bệnh rất nặng, nếu không được ghép phổi, khả năng tử vong trong vòng vài tháng tới của bệnh nhân rất cao.
Được quản lý, theo dõi tại Bệnh viện Phổi Trung ương năm 2020, từ vài tháng nay, 2 lá phổi tổn thương nghiêm trọng, tình trạng suy hô hấp nặng, cô gái đã sống mòn mỏi chờ được ghép phổi.
Ca ghép 2 lá phổi diễn ra ngày 30 Tết Giáp Thìn và nụ cười cô gái trẻ vào sáng mùng 1 Tết. Ảnh: BSCC
Tại Việt Nam, nguồn cho tạng từ người chết não rất ít, trong khi trong kỹ thuật ghép phổi, cứ 5 người cho chết não thì mới có 1 người có thể lấy được phổi để ghép vì vấn đề bảo quản phổi để ghép rất khó. Vì vậy, ghép phổi thường gặp nhiều khó khăn và ít ca ghép hơn so với các tạng khác.
Phép màu đến rất bất ngờ với cô gái trẻ. Chiều 8/2 (29 Tết Giáp Thìn), Bệnh viện Phổi Trung ương tiếp nhận thông tin có phổi hiến từ Bệnh viện Trung ương quân đội 108 (Hà Nội). Người cho tạng là nam thanh niên 26 tuổi chết não do tai nạn giao thông. Nhiều tạng và bộ phận cơ thể của anh được đánh giá có thể lấy được để cứu nhiều cuộc đời khác…
Lập tức, Chương trình ghép phổi được kích hoạt khẩn cấp, đồng thời ngay trong đêm tổ chức hội chẩn lựa chọn người bệnh được nhận tạng.
Sau khi hội chẩn với GS.Jasleen, Giám đốc Trung tâm Ghép phổi UCSF, là 1 trong 9 trung tâm ghép phổi lớn và có uy tín nhất tại Hoa Kỳ; GS.TS Lê Ngọc Thành (Chủ tịch Hội Phẫu thuật tim mạch lồng ngực Việt Nam), Tiến sĩ Lê Công Hựu (Giám đốc Bệnh viện E) và Tiến sĩ Đinh Văn Lượng (Giám đốc Bệnh viện Phổi Trung ương) quyết định khởi động ca ghép phổi này.
Hơn 80 nhân lực thuộc Bệnh viện Phổi Trung ương được huy động trực tiếp tham gia, ngoài ra, nhiều nhân lực khác sẵn sàng điều động và làm việc trực tuyến phục vụ ca ghép phổi. Ca ghép cũng có sự phối hợp và hỗ trợ từ Trung tâm điều phối ghép tạng Quốc gia, Bệnh viện Trung ương Quân đội 108, Bệnh viện E, Bệnh viện Hữu nghị, Bệnh viện Tim Hà Nội,…
Ca phẫu thuật được tiến hành từ 10h sáng 9/2 (tức 30 Tết Giáp Thìn), kéo dài tới 22h cùng ngày, thành công ở mức cao nhất theo tiêu chuẩn của UCSF. 12 giờ sau mổ, tức 10h sáng mùng 1 Tết, người bệnh đã tỉnh, tự thở những hơi thở đầu tiên của hai lá phổi mới trong những giọt nước mắt hạnh phúc của cả người bệnh và thầy thuốc. Ngay trong ngày đầu tiên sau ghép phổi, người bệnh đã phục hồi tốt, các chỉ số hô hấp ổn định.
Video đang HOT
Với những thành công này, Bệnh viện Phổi Trung ương cho biết Chương trình Ghép phổi của Việt Nam sẽ được ghi nhận vào danh sách của hệ thống ghép phổi trên thế giới. Trước đó, Bệnh viện Phổi Trung ương phối hợp với nhiều bệnh viện thực hiện thành công kỹ thuật ghép phổi, trong đó ca bệnh ghép 2 lá phổi cho người đàn ông 56 tuổi ở Thanh Hoá (năm 2020) được đánh giá là thành công toàn diện nhất tại Việt Nam với thời gian sống lâu nhất.
Từ nguồn tạng hiến từ nam thanh niên 26 tuổi bị chết não sau tai nạn giao thông, hàng trăm y bác sĩ Bệnh viện Trung ương Quân đội 108 đã lấy và ghép 8 mô tạng gồm tim, gan, thận, thận – tụy, hai tay, hai giác mạc từ người cho chết não. Trong đó có 2 tạng lần đầu thực hiện tại bệnh viện là ghép tim và ghép tụy – thận. Phổi của nam thanh niên được lấy, điều phối cho Bệnh viện Phổi Trung ương thực hiện ca ghép cho cô gái trẻ trên đây.
Chuyện chưa kể về em bé Việt Nam đầu tiên được sửa tim từ trong bụng mẹ
Thai nhi bị tim bẩm sinh nặng được can thiệp ngay trong bụng mẹ đã chào đời vào ngày 30/1, mở ra hướng đi nhiều hứa hẹn cho y khoa Việt Nam.
Phía sau thành quả này là không ít trăn trở của người làm cha mẹ và những bác sĩ.
Người cha 31 tuổi rón rén ôm con trai 1 ngày tuổi đến gặp bác sĩ Đỗ Thị Cẩm Giang, Khoa Tim mạch, Bệnh viện Nhi đồng 1 TP.HCM để siêu âm tim. Cậu bé này vừa lọt lòng mẹ đã khiến phòng mổ vỡ oà bởi tiếng khóc lớn, vượt ngoài mong đợi của các bác sĩ. Đây là trường hợp được thông tim bào thai đầu tiên của Việt Nam cũng như ở Đông Nam Á.
"Cơ hội cho con và cho chính chúng tôi"
Anh T. (31 tuổi) và chị L. (28 tuổi) nhận tin con có nguy cơ bị tim bẩm sinh khi thai được 26 tuần. Tại Đà Nẵng, các bác sĩ đã tiến hành hội chẩn nhiều lần và kết luận thai có bất thường, khuyên anh chị vào TP.HCM để khám chuyên sâu.
Theo anh T., từ lúc biết tình hình, anh luôn nói "không sao đâu" để động viên vợ nhưng dự cảm của người mẹ hiểu rằng đây là một thai kỳ khó khăn. Thai nhi bị bệnh tim bẩm sinh không có lỗ van động mạch phổi, thiểu sản thất phải.
Vào TP.HCM, chị L. được theo dõi sát sao bởi các bác sĩ Bệnh viện Từ Dũ và Bệnh viện Nhi đồng 1 TP.HCM. Bất thường tim thai nặng dần. Bác sĩ sản nhi liên tục trao đổi để tìm phương án can thiệp tốt nhất cho cả mẹ và con.
"Bác sĩ rất thương vợ tôi, nâng đỡ tinh thần nhiều lắm. Mỗi lần thông báo tình hình, mẹ ổn nhưng em bé cứ diễn tiến nặng hơn qua mỗi lần khám. Tôi buồn một thì vợ càng buồn gấp nhiều lần, tôi chỉ động viên vợ rồi lên mạng tìm hiểu thêm về bệnh của con", anh nói.
Vợ chồng anh tự nhủ sẽ làm mọi cách để con ở lại với mình nên khi bác sĩ thông báo có hướng can thiệp thông tim từ trong bào thai, anh chị đã không do dự mà đồng ý. Khi thai được 32 tuần 5 ngày, diễn biễn lại càng xấu hơn. Nếu không can thiệp bào thai để nong van động mạch phổi ngay, thai nhi có thể sẽ chết trong bụng mẹ. Nếu cho sinh ngay, thai nhi có thể tử vong khi vừa chào đời.

Bé trai nặng 2,9kg được chuyển về Bệnh viện Nhi đồng 1 TP.HCM sau khi chào đời. Ảnh: An An.
"Bác sĩ tư vấn rất kỹ về nguy cơ có thể xảy ra nhưng chúng tôi muốn cho con và cho chính mình một cơ hội. Gia đình gửi gắm tất cả mọi điều cho bác sĩ", anh nói.
Thông tim trong bào thai không có nghĩa là sửa trái tim có bất thường thành một trái tim khỏe mạnh. Tuy nhiên, công đoạn cực kỳ quan trọng này sẽ giúp trẻ giảm nhẹ mức độ dị tật, tránh được can thiệp trong giai đoạn sơ sinh vốn có nhiều nguy cơ và bất lợi. Quan trọng hơn, do sửa chữa từ tế bào gốc nên trái tim thai nhi có cơ chế tự chữa lành, không để lại sẹo.
"Không phải trường hợp dị tật tim bẩm sinh nào cũng có chỉ định thông tim từ trong bào thai. Chúng tôi hội chẩn rất kỹ lưỡng và cân nhắc mọi mặt để đảm bảo rằng đây là điều có lợi cho thai nhi. Nguy cơ thai nhi gặp biến chứng hay tử vong cũng có thể xảy ra. Tuy vậy, sự quyết đoán của người mẹ trẻ và gia đình là động lực to lớn vô cùng, họ đặt lòng tin tuyệt đối vào chúng tôi", bác sĩ Giang tâm sự.
Một khối lượng công việc vô cùng lớn dồn xuống các ê-kíp của Bệnh viện Từ Dũ và Bệnh viện Nhi đồng 1 TP.HCM. Đây là kỹ thuật lần đầu tiên triển khai, chưa có quy trình để làm theo, hồ sơ rất phức tạp. Đồng thời, các bác sĩ đặt ra nhiều tình huống để đảm bảo sự chủ động, đảm bảo an toàn cho hai mẹ con thai phụ.
Bên cạnh đó, ca can thiệp sử dụng máy siêu âm chuyên dụng thuộc loại hiện đại nhất, có độ phân giải cực kỳ cao giúp bác sĩ quan sát để thao tác một cách chính xác nhất. Máy này trị giá gần 8 tỷ đồng, do một đơn vị hỗ trợ bệnh viện.
"Trái tim em bé như quả dâu tây, phải đảm bảo chính xác tuyệt đối, chỉ một sơ suất nhỏ có thể khiến tim ngừng đập ngay lập tức. Việc gây mê bào thai để bác sĩ can thiệp thực hiện cũng đòi hỏi tay nghề cao", Tiến sĩ, bác sĩ Đỗ Nguyên Tín, người trực tiếp thực hiện ca can thiệp giải thích thêm.
Bác sĩ Đỗ Thị Cẩm Giang và đồng nghiệp đã đồng hành cùng gia đình cậu bé suốt thời gian qua. Ảnh: GL.
9h05 ngày 4/1, ê-kíp của hai bệnh viện sản nhi tuyến đầu TP.HCM tiến hành can thiệp tim thai trong bào thai. Bác sĩ Tín dùng một cây kim 18G để đi xuyên từ thành bụng, xuyên vào thành tử cung, vào buồng ối, xuyên thành ngực của thai nhi vào thẳng buồng tim, đi tới thất phải, tìm đúng vị trí để nong van tim cho bào thai. Sau can thiệp, siêu âm ghi nhận dòng chảy qua van động mạch phổi của thai nhi tốt, không tràn dịch màng ngoài tim.
"Ở một góc độ nào đó có phần tâm linh, tôi tự hỏi liệu em bé có muốn chúng tôi làm điều này hay không. Con đâu được hỏi ý kiến, đâu được quyền quyết định. Kết quả sau ca can thiệp cho thấy chúng tôi đã giúp được con tốt hơn", bác sĩ Giang tâm sự.
Vỡ oà tiếng khóc trong phòng mổ
Thực tế, khi báo chí liên tục đưa tin về thành công của ca can thiệp thông tim bào thai, nhiều hoài nghi cũng đặt ra vì chặng đường khó khăn mới đi được một nửa.
Bác sĩ Bùi Văn Hoàng, Trưởng phòng Kế hoạch tổng hợp Bệnh viện Từ Dũ, cho biết sau khi thông tim bào thai, ê-kíp chăm sóc đặc biệt đã nỗ lực kéo dài thai kỳ nhiều nhất có thể, dự phòng sinh non và nguy cơ mất tim thai. Mục tiêu đặt ra là trẻ chào đời ở tuần thứ 39-39, tuy nhiên người mẹ chuyển dạ sớm hơn.
Hội chẩn sản nhi quyết định tiến hành mổ bắt con khi thai được 37 tuần 4 ngày. Ngày 30/1, trực tiếp Giám đốc Bệnh viện Từ Dũ là người mổ, đón bé trai nặng 2,9kg trong sự xúc động của người mẹ và ê-kip sản nhi.
"Bé khóc rất lớn, vỡ oà cảm xúc và nằm ngoài mong đợi của mọi người. Cân nặng tiệm cận một đứa trẻ bình thường không bị tim bẩm sinh; tim, phổi, màu da, cử động đều như một thai nhi trưởng thành. Bé khóc là bác sĩ cười, chúng tôi thực sự hạnh phúc", bác sĩ Hoàng nói.
Những khoảnh khắc đáng nhớ của ca can thiệp tim bào thai và khi bé chào đời. Ảnh: BVCC.
Ban đầu, ê-kíp sơ sinh tính đến khả năng bé phải thở oxy ngay sau sinh nhưng trẻ khóc to khi lọt lòng và tự thở khí trời. Siêu âm tim em bé trực tiếp tại phòng mổ ghi nhận dòng máu chảy qua vị trí hẹp đã tốt. Thông thường, những thai nhi bị dị tật tim nặng như bé trai nói trên sẽ tím tái khó thở nếu không nong van tim trong bào thai.
"Tôi ở bên ngoài căng thẳng và bồn chồn không biết vợ như thế nào. Đến khi bác sĩ đi từ phòng mổ ra cười, vỗ vai bảo tốt rồi. Tôi rất biết ơn các bác sĩ suốt hành trình vừa qua. Khi được vào gặp vợ con, cô ấy rất mệt, không nói được gì và chỉ chảy nước mắt. Vợ tôi đã rất vất vả", anh T. tâm sự.
Ngay sau sinh, anh T. theo con trai về Bệnh viện Nhi đồng 1 TP.HCM, người mẹ được bà ngoại chăm sóc tại Bệnh viện Từ Dũ. Việc chăm sóc hoàn toàn do các cô điều dưỡng của Trung tâm sơ sinh lo liệu, anh T. chỉ bế con khi đưa bé đi siêu âm.
Lần đầu làm cha, đôi tay còn lóng ngóng nhưng đôi mắt anh ngập niềm vui. Niềm vui này càng rạng rỡ hơn mỗi lần cậu con trai dũng cảm khóc lớn. Khi bế con đi siêu âm tim sau sinh 1 ngày, anh "tranh thủ" nói lời cảm ơn với các bác sĩ đã đồng hành cùng gia đình suốt thời gian qua.
"Bác sĩ nói con có thể về Đà Nẵng ăn Tết. Các bước can thiệp tiếp theo sẽ giúp con khoẻ mạnh hơn. Thực ra ngay lúc nghe con cất tiếng khóc chào đời, thấy vợ khỏe mạnh thì với tôi đã là Tết rồi", anh T. nói.
Trước đây, không được thông tim bào thai, những trường hợp dị tật nặng như trên sẽ diễn tiến đến tim một thất (thay vì 2 thất như bình thường). Vừa sinh ra, trẻ phải nong động mạch phổi hoặc đặt stent, hoặc cả 2, tuỳ theo tình trạng nặng. Tim một thất là một trong những dị tật tim phức tạp nhất, không thể can thiệp triệt để một lần. Bước cuối cùng, trẻ phải ghép tim.
Tuy nhiên, thành công của ca thông tim bào thai đầu tiên này đã mở ra một hướng đi đặc biệt trong lĩnh vực tim mạch trẻ em.
"Tôi muốn nói với những vợ chồng mà thai nhi có bất thường như em bé của gia đình tôi, hãy cố gắng, kiên trì và tin tưởng bác sĩ. Cuộc sống luôn có điều kỳ diệu, các con rất mạnh mẽ và cảm nhận được sự yêu thương của cha mẹ, vì vậy đừng bỏ cuộc", anh T. tâm sự.
Nhiều người biến chứng nặng do mắc cúm A  Đối với những nhóm dễ tổn thương như người cao tuổi, có bệnh nền hay trẻ nhỏ, thì cúm A có thể gây ra những biến chứng nguy hiểm. Với những nhóm dễ tổn thương như người cao tuổi, có bệnh nền hay trẻ nhỏ, cúm A có thể gây ra những biến chứng nguy hiểm. Ảnh minh họa Trong đa số trường...
Đối với những nhóm dễ tổn thương như người cao tuổi, có bệnh nền hay trẻ nhỏ, thì cúm A có thể gây ra những biến chứng nguy hiểm. Với những nhóm dễ tổn thương như người cao tuổi, có bệnh nền hay trẻ nhỏ, cúm A có thể gây ra những biến chứng nguy hiểm. Ảnh minh họa Trong đa số trường...
 Công an TP.HCM vào cuộc vụ người phụ nữ khóc vì bị dàn cảnh móc túi ở bệnh viện08:07
Công an TP.HCM vào cuộc vụ người phụ nữ khóc vì bị dàn cảnh móc túi ở bệnh viện08:07 Hung thủ dùng súng bắn chết nam thanh niên tại phòng ngủ sa lưới01:17
Hung thủ dùng súng bắn chết nam thanh niên tại phòng ngủ sa lưới01:17 Nhân chứng bức xúc: Dù được xin lỗi, tài xế ô tô Lexus vẫn hành hung nam shipper10:09
Nhân chứng bức xúc: Dù được xin lỗi, tài xế ô tô Lexus vẫn hành hung nam shipper10:09 Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36
Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36 Lấn làn vượt ẩu, xe khách rúc vào đuôi xe ben, tự làm vỡ gương00:39
Lấn làn vượt ẩu, xe khách rúc vào đuôi xe ben, tự làm vỡ gương00:39 Truy bắt kẻ táo tợn dùng búa đập phá tủ, cướp tiệm vàng ở Lâm Đồng00:19
Truy bắt kẻ táo tợn dùng búa đập phá tủ, cướp tiệm vàng ở Lâm Đồng00:19 Đàn chim lạ nghìn con xuống phá ruộng lúa của người dân ở Hà Tĩnh01:07
Đàn chim lạ nghìn con xuống phá ruộng lúa của người dân ở Hà Tĩnh01:07 Điện thoại của Tangmo sau 3 năm ở Mỹ để lộ chi tiết sốc, người giữ máy khai gì?02:56
Điện thoại của Tangmo sau 3 năm ở Mỹ để lộ chi tiết sốc, người giữ máy khai gì?02:56 Tài xế xe Fortuner quyết không nhường đường xe cấp cứu vì "vướng" đèn đỏ01:28
Tài xế xe Fortuner quyết không nhường đường xe cấp cứu vì "vướng" đèn đỏ01:28 Sau khi được thả từ Gaza, 5 con tin người Thái Lan nhận được tiền, lương tháng08:59
Sau khi được thả từ Gaza, 5 con tin người Thái Lan nhận được tiền, lương tháng08:59 Tổng thống Zelensky nói về khoáng sản của Ukraine sau phát biểu của ông Trump08:29
Tổng thống Zelensky nói về khoáng sản của Ukraine sau phát biểu của ông Trump08:29Tiêu điểm
Tin đang nóng
Tin mới nhất

Lợi ích bất ngờ cho sức khỏe khi ăn tỏi sống mỗi ngày

Ia Pa ghi nhận 1 trường hợp tử vong do mắc bệnh dại

Một loại rau mầm chứa 'thần dược' đẩy lùi bệnh tiểu đường

Người phụ nữ đột tử sau bữa ăn trưa, bác sĩ khuyến cáo 3 thói quen gây hại

Tự ý bỏ uống thuốc điều trị nguy hại ra sao?

Chứng mỏi mắt có nguy hiểm không?
Loạn thông tin về dịch bệnh

Yên Bái: Nhiều giải pháp phòng, chống bệnh cúm, bệnh sởi
Nhiều người mắc cúm mùa với diễn biến nặng

Điều gì xảy ra với cơ thể khi ăn dâu dây mỗi ngày?

Uống nước lá vối tươi hay vối khô tốt hơn?

Mắc hội chứng quai mù nên tập luyện thế nào?
Có thể bạn quan tâm

Hai bà cháu tử vong trong vụ xe ô tô va chạm xe máy
Pháp luật
18:37:34 15/02/2025
Một học sinh giỏi lớp 12 của Đồng Nai bị đuối nước ở Mũi Né
Tin nổi bật
18:23:50 15/02/2025
Mẹ chồng đột ngột đuổi chúng tôi ra ngoài để đón người khác về sống chung danh tính người đó khiến tôi chết lặng!
Góc tâm tình
18:16:03 15/02/2025
3 phút tóm gọn đế chế giải trí hàng đầu Hàn Quốc, sự xuất hiện của 2 nhân vật khiến dân tình "khóc ròng"
Nhạc quốc tế
18:12:12 15/02/2025
Sao nam Vbiz bỗng hot nhờ kế hoạch cầu hôn "bạn gái cũ": Chuẩn bị cả xế khủng, cận nhẫn cưới gây choáng
Sao việt
18:06:10 15/02/2025
14 triệu người sững sờ trước màn thẩm mỹ như "thay đầu" của nữ ca sĩ đẹp tựa AI
Sao châu á
17:56:54 15/02/2025
Top con giáp gặp nhiều may mắn, phú quý 'tuôn như mưa xuân' vào nửa cuối tháng 2
Trắc nghiệm
17:19:47 15/02/2025
Thực đơn cơm tối với 3 món dễ làm, nhẹ bụng lại rất ngon
Ẩm thực
17:10:56 15/02/2025
Phẫn nộ 2 người đàn ông "hổ báo" đánh người sau va chạm giao thông
Netizen
16:41:53 15/02/2025
Hamas và Israel tiến hành đợt trao trả con tin, tù nhân thứ 6
Thế giới
16:33:20 15/02/2025
 Bác sĩ tim mạch chỉ ra loại rượu gây hại cho huyết áp nhất
Bác sĩ tim mạch chỉ ra loại rượu gây hại cho huyết áp nhất Điều gì xảy ra với cơ thể khi ăn bánh chưng mỗi ngày?
Điều gì xảy ra với cơ thể khi ăn bánh chưng mỗi ngày?






 Phát hiện 5 trẻ mắc viêm não virus bất thường
Phát hiện 5 trẻ mắc viêm não virus bất thường Những rào cản trong điều trị bệnh hiếm gặp tại Việt Nam
Những rào cản trong điều trị bệnh hiếm gặp tại Việt Nam Không khí ô nhiễm, ăn gì giúp phổi khỏe mạnh?
Không khí ô nhiễm, ăn gì giúp phổi khỏe mạnh? Hà Nội xuất hiện bệnh nhân ho gà đầu tiên trong năm 2023
Hà Nội xuất hiện bệnh nhân ho gà đầu tiên trong năm 2023 Điều trị thành công trường hợp dị dạng mạch máu tủy hiếm gặp
Điều trị thành công trường hợp dị dạng mạch máu tủy hiếm gặp Người đàn ông ở Sóc Trăng mắc bệnh hiếm gặp ở 2 mắt
Người đàn ông ở Sóc Trăng mắc bệnh hiếm gặp ở 2 mắt Loại rau dễ 'ngậm' hóa chất, cách nhận biết cần nắm rõ
Loại rau dễ 'ngậm' hóa chất, cách nhận biết cần nắm rõ Cứu sống sản phụ ngừng tuần hoàn do tắc mạch ối
Cứu sống sản phụ ngừng tuần hoàn do tắc mạch ối Thường xuyên uống nước đỗ đen rang có tác dụng gì?
Thường xuyên uống nước đỗ đen rang có tác dụng gì? Người bị tiểu đường nên ăn sữa chua mỗi ngày vì nguyên nhân này
Người bị tiểu đường nên ăn sữa chua mỗi ngày vì nguyên nhân này 7 dấu hiệu gan không tốt cần đi khám ngay
7 dấu hiệu gan không tốt cần đi khám ngay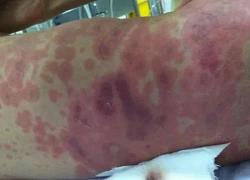 Cảnh báo về sự nguy hiểm của bệnh não mô cầu
Cảnh báo về sự nguy hiểm của bệnh não mô cầu Dấu hiệu chỉ xuất hiện vào ban đêm cho thấy thận đang 'kêu cứu'
Dấu hiệu chỉ xuất hiện vào ban đêm cho thấy thận đang 'kêu cứu'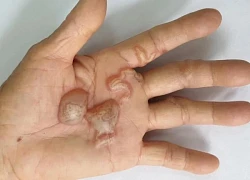 Số ca nhiễm giun đũa chó mèo tăng mạnh
Số ca nhiễm giun đũa chó mèo tăng mạnh Ca sĩ MLee xin lỗi vì thông tin sai lệch ảnh hưởng đến Hoa hậu Tiểu Vy
Ca sĩ MLee xin lỗi vì thông tin sai lệch ảnh hưởng đến Hoa hậu Tiểu Vy Hội cầu thủ "chi đậm" cho nửa kia: Sổ đỏ, túi Chanel,... riêng Văn Hậu làm điều khiến Doãn Hải My cực thích
Hội cầu thủ "chi đậm" cho nửa kia: Sổ đỏ, túi Chanel,... riêng Văn Hậu làm điều khiến Doãn Hải My cực thích 2 giảng viên Hà Nội kết hôn, chưa vội có con mà cùng du học tiến sĩ: "Mình xuất sắc thì mới tìm được người ưu tú"
2 giảng viên Hà Nội kết hôn, chưa vội có con mà cùng du học tiến sĩ: "Mình xuất sắc thì mới tìm được người ưu tú" "Tiểu tam" bị ghét nhất showbiz trở lại sau 12 năm ê chề tủi nhục, chưa được bao lâu thì lại bị... cho bốc hơi!
"Tiểu tam" bị ghét nhất showbiz trở lại sau 12 năm ê chề tủi nhục, chưa được bao lâu thì lại bị... cho bốc hơi! Nam ca sĩ đình đám bị tình cũ "đăng đàn" tố cáo thao túng giam cầm, "bắt cá nhiều tay" ngay ngày Valentine
Nam ca sĩ đình đám bị tình cũ "đăng đàn" tố cáo thao túng giam cầm, "bắt cá nhiều tay" ngay ngày Valentine Chi Pu công khai bạn trai?
Chi Pu công khai bạn trai? Bố chồng đi họp lớp mang về túi bóng đen, con dâu nhìn thấy 1 thứ bên trong thì giận tím mặt: "Sao bố làm thế?"
Bố chồng đi họp lớp mang về túi bóng đen, con dâu nhìn thấy 1 thứ bên trong thì giận tím mặt: "Sao bố làm thế?" Lộ cảnh MC Huyền Trang Mù Tạt vào vai "vợ đảm" của tiền vệ Đức Huy, hội cầu thủ liền vào "bóc trần" một chuyện
Lộ cảnh MC Huyền Trang Mù Tạt vào vai "vợ đảm" của tiền vệ Đức Huy, hội cầu thủ liền vào "bóc trần" một chuyện Một bị cáo trong đường dây ma túy Oanh 'Hà' tử vong ngay sau khi tòa tuyên án
Một bị cáo trong đường dây ma túy Oanh 'Hà' tử vong ngay sau khi tòa tuyên án Hồng Đào nói thẳng về Ngọc Trinh: "Tôi ở trong nghề quá lâu để nhìn người"
Hồng Đào nói thẳng về Ngọc Trinh: "Tôi ở trong nghề quá lâu để nhìn người" Doanh thu 4 bộ phim hơn 1700 tỷ đồng, Trấn Thành lãi bao nhiêu?
Doanh thu 4 bộ phim hơn 1700 tỷ đồng, Trấn Thành lãi bao nhiêu? Cuộc sống hiện tại của nam nghệ sĩ nợ cả tiền uống trà đá, phải vay lãi 5 triệu đồng để chi tiêu
Cuộc sống hiện tại của nam nghệ sĩ nợ cả tiền uống trà đá, phải vay lãi 5 triệu đồng để chi tiêu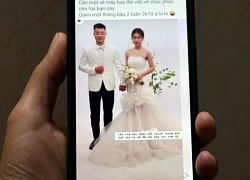 Vợ ở nước ngoài ngỡ ngàng thấy ảnh cưới của chồng với người phụ nữ khác
Vợ ở nước ngoài ngỡ ngàng thấy ảnh cưới của chồng với người phụ nữ khác MC Huyền Trang Mù Tạt khoe được bạn trai cầu thủ "ting ting" dịp Valentine, nhìn con số mà sốc ngang
MC Huyền Trang Mù Tạt khoe được bạn trai cầu thủ "ting ting" dịp Valentine, nhìn con số mà sốc ngang Báo Trung đưa tin về một chủ quán phở Hà Nội vì quá giống "thiên hậu" Cbiz, nhan sắc thế nào khiến nghìn người xôn xao?
Báo Trung đưa tin về một chủ quán phở Hà Nội vì quá giống "thiên hậu" Cbiz, nhan sắc thế nào khiến nghìn người xôn xao? Hoa hậu Ngọc Hân và chồng công bố tin vui đúng ngày Lễ Tình nhân
Hoa hậu Ngọc Hân và chồng công bố tin vui đúng ngày Lễ Tình nhân Clip bị móc túi ở bệnh viện là tạo dựng, người mẹ nhận được 28,3 triệu đồng ủng hộ
Clip bị móc túi ở bệnh viện là tạo dựng, người mẹ nhận được 28,3 triệu đồng ủng hộ Lễ tiễn biệt Từ Hy Viên: Gia đình ca hát vui vẻ, chồng Hàn gầy rộc sút hơn 7 kg sau biến cố
Lễ tiễn biệt Từ Hy Viên: Gia đình ca hát vui vẻ, chồng Hàn gầy rộc sút hơn 7 kg sau biến cố