Hà Nội: Bé gái 8 tháng tuổi nhập viện sau khi bù nước bằng oresol và men tiêu hóa
Tại khoa Cấp cứu – BV Nhi Trung ương vừa cấp cứu và điều trị bệnh nhi N.T.A. (8 tháng tuổi, ở Hà Nội) nhập viện vì mất nước và rối loạn điện giải nặng.
Do bù nước sai cách khi bị tiêu chảy
Người thân trong gia đình cháu A. cho biết, ở nhà cháu A. bị sốt cao, đi ngoài liên tục gần 20 lần/ngày, sau đó mẹ cháu đưa đi khám ở một cơ sở y tế và được chẩn đoán tiêu chảy cấp do rotavirus. Tại đây, các bác sĩ đã kê đơn thuốc cho cháu A. điều trị ngoại trú đồng thời hướng dẫn cụ thể cách bù nước điện giải cho trẻ bằng oresol và men tiêu hóa.
Tuy nhiên, thấy tình trạng tiêu chảy của trẻ vẫn không thuyên giảm, trẻ lơ mơ, ngủ nhiều. Ngay lập tức, gia đình đã đưa cháu A. vào BV Nhi Trung ương cấp cứu. Tại khoa Cấp cứu – Chống độc, cháu A. được kiểm tra và làm xét nghiệm, bác sĩ chẩn đoán cháu bị mất nước nặng do tiêu chảy và rối loạn điện giải nặng do tăng natri máu.
Sau 2 ngày điều trị theo phác đồ, tình trạng sức khỏe của cháu A. đã tỉnh táo, dấu hiệu mất nước giảm và nồng độ natri máu trở về giới hạn bình thường. Tuy nhiên, bác sĩ cho biết, về lâu dài bệnh nhân vẫn cần được kiểm tra, đánh giá lại xem có tổn thương thần kinh hay không.
BS cho rằng, cháu A. nhập viện trong tình trạng trên là do cha mẹ của bé chủ quan pha Oresol không đúng cách, thiếu hiểu biết.
Ths.BS Ngô Anh Vinh, khoa Cấp cứu – Chống độc, BV Nhi Trung ương chia sẻ, Oresol là loại thuốc giúp bù nước rất hiệu quả, được khuyến cáo cho những trường hợp trẻ bị mất nước và chất điện giải do tiêu chảy, sốt cao… Oresol được pha đúng và uống đúng cách sẽ giúp bù lại lượng nước đã mất, giúp trẻ phục hồi.
Ngoài ra, BS Vinh cũng khuyến cáo, một số phụ huynh do sợ Oresol có mùi vị khó chịu, con không chịu uống nên pha thật đặc với lượng nước rất ít và cho con uống.
Video đang HOT
Việc này đã vô tình gây nguy hiểm cho trẻ bởi nếu Oresol được pha đặc quá sẽ khiến trẻ nạp quá nhiều muối (natri) từ Oresol vào cơ thể, lượng muối trong máu tăng cao. Nguy hiểm hơn, hàm lượng muối trong máu quá cao còn có thể gây ra các triệu chứng như: co giật, hôn mê và dẫn đến các tổn thương não nguy hiểm, nếu không được cấp cứu kịp thời, trẻ có thể tử vong.
Oresol được pha đúng và uống đúng cách sẽ giúp bù lại lượng nước đã mất, giúp trẻ phục hồi.
Ngược lại, những trường hợp pha oresol quá loãng sẽ làm giảm hiệu quả bù nước cũng như điện giải của Oresol. Chính vì thế, khi sử dụng phải tuân thủ đúng theo hướng dẫn của nhà sản xuất và bác sĩ chỉ định.
Theo Ths.BS Ngô Anh Vinh thêm, tăng natri máu là dấu hiệu của mất nước trong tế bào, nếu không được điều trị kịp thời có thể dẫn tới biến chứng thần kinh nguy hiểm và có thể gây teo não.
Các triệu chứng thần kinh lâm sàng thường gặp gồm: mệt mỏi, rối loạn tri giác, hôn mê, co giật. Nguyên nhân dẫn tới việc tăng natri máu trong trường hợp này là do gia đình đã pha oresol không đúng cách.
Những lưu ý khi pha oresol bù nước cho trẻ:
- Cần đọc kĩ hướng dẫn cách pha oresol, tuyệt đối tuân thủ theo liều lượng quy định… Ví dụ, nếu gói Oresol theo hướng dẫn pha với 200ml thì cần pha chính xác 200ml nước, không “ước lượng”, “áng chừng” hoặc đong bằng các dụng cụ đo lường không chính xác.
- Không đun sôi dung dịch đã pha, có thể làm mất các phẩm chất của thuốc, bay hơi, tăng độ thẩm thấu.
- Không chia nhỏ gói thuốc để sử dụng.
- Sau khi pha dung dịch với nước phải uống hết trong vòng 24 giờ. Sau 24 giờ nên bỏ đi và pha gói mới. Tuyệt đối không bảo quản trong tủ lạnh cho trẻ uống dần.
- Tuyệt đối không được cho thêm đường, không pha với sữa, nước trái cây, nước ngọt… hoặc làm theo ý riêng của mình để tránh những hậu quả đáng tiếc xảy ra.
- Khi xuất hiện dấu hiệu như trẻ thay đổi ý thức: lơ mơ, li bì, mệt mỏi, nôn nhiều, bố mẹ cần đưa trẻ đến cơ sở y tế để được xử trí kịp thời.
Theo Helino
Vi khuẩn đa kháng thuốc là thủ phạm gây nhiễm khuẩn trẻ Bắc Ninh
Trong ba bệnh nhi Bắc Ninh chuyển đến Bệnh viện Bạch Mai, có một bé được phát hiện nhiễm vi khuẩn kháng thuốc Acinetobacter
Phó giáo sư Nguyễn Tiến Dũng, nguyên trưởng khoa Nhi Bệnh viện Bạch Mai cho biết, trong số ba trẻ sơ sinh chuyển đến từ Bệnh viện Sản Nhi Bắc Ninh sau sự cố 4 bé tử vong, có một bé tình trạng rất nặng do xuất huyết não, tim to, bụng trướng. Bác sĩ xác định bé bị nhiễm khuẩn nặng, hạ đường máu liên tục, vàng da ứ mật. Kết quả cấy máu phát hiện bệnh nhi này có vi khuẩn đa kháng thuốc Acinetobacter.
Acinetobacter la câu khuân gram âm, đang nổi lên là môt nhom sinh vât nghi ngơ gây các bênh nhiêm khuân quan trong ơ bệnh viên trên toan câu. Cac sinh vât nay co kha năng tich luy những cơ chê khang thuốc, dân đên xuât hiên cac chung khang moi loai khang sinh hiện có. Sự hiện diện của vi khuẩn kháng thuốc này khiến việc điêu tri trở nên khó khăn hơn va ty lê tư vong cao hơn so với cac chung nhay cam khác.
Bệnh nhi mang vi khuẩn kháng thuốc này đã được nằm cách ly riêng một phòng, phải thở máy. Hai bé còn lại cũng bị nhiễm khuẩn huyết song tình trạng nhẹ hơn bé kia. Đến sáng 23/11, tình trạng các cháu còn rất nặng, tuy nhiên các chức năng sống đã được kiểm soát.
Bé sơ sinh Bắc Ninh nhiễm vi khuẩn nguy hiểm đang được bác sĩ theo dõi điều trị tích cực ở Bệnh viện Bạch Mai. Ảnh: Thế Anh.
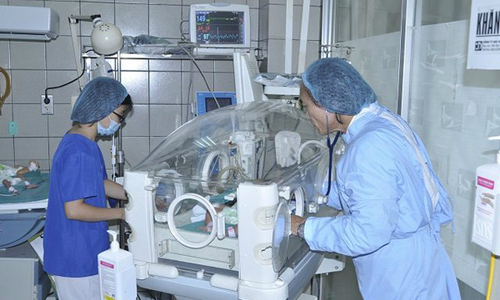
Tại Bệnh viện Nhi Trung ương, trong 10 bệnh nhi được chuyển từ Bệnh viện Sản nhi Bắc Ninh đến cũng có 4 trẻ nhiễm khuẩn, trong đó 2 bé được phát hiện hiện diện vi khuẩn gram âm kháng thuốc trong máu.
"Đây là loại vi khuẩn kháng thuốc, thậm chí đa kháng thuốc nên việc điều trị các cháu đặt vào tình trạng tối đa. Sự hiện diện của vi khuẩn kháng thuốc trong máu rất dễ dẫn đến tình trạng sốc nhiễm khuẩn cho các cháu", Phó giáo sư Trần Minh Điển, Phó Giám đốc Bệnh viện Nhi trung ương, cho biết.
Sau khi có kết quả cấy vi khuẩn máu, cả 4 bé được chuyển nằm cách ly hoàn toàn để tránh nguy cơ lây lan vi khuẩn nguy hiểm này toàn bệnh viện. Phó giáo sư Điển cho biết, may mắn vi khuẩn này không phải siêu đa kháng nên việc điều trị bớt khó khăn hơn. Các bệnh nhi được điều trị kháng sinh theo liệu pháp xuống thang và theo dõi sát sao chỉ số sinh tồn, mức độ nhiễm khuẩn, mức độ đáp ứng kháng sinh.
Kết quả cấy vi khuẩn trong môi trường và trên tay bác sĩ tại Bệnh viện Sản Nhi Bắc Ninh cũng cho thấy có sự hiện diện của vi khuẩn kháng thuốc. Công tác cấy vi khuẩn được bệnh viện Bắc Ninh tiến hành ngay ngày 20/11 sau khi 4 bé sơ sinh tử vong. Bệnh viện đã được hỗ trợ kiểm soát nhiễm khuẩn tránh lây chéo cho các bệnh nhi khác.
Việt Nam là nước có tỷ lệ vi khuẩn kháng kháng sinh cao nhất thế giới. Các trường hợp nhiễm khuẩn nặng và đa kháng thường gặp trong bệnh viện, đặc biệt là khoa Điều trị tích cực và Cấp cứu. Trong đó, các vi khuẩn thường gặp là nhóm vi khuẩn đường ruột như E.coli, Klebsiella pneumoniae..., trực khuẩn mủ xanh, tụ cầu vàng, enterococcus...
Từ 2 đến 10h sáng 20/11, có 4 bé sơ sinh đang điều trị tại Bệnh viện Sản Nhi Bắc Ninh lần lượt tử vong. Kết luận sơ bộ của Viện Khoa học Kỹ thuật hình sự và các chuyên gia nhi khoa, dựa trên giám định pháp y bệnh nhi, nguyên nhân gây tử vong là do "sốc nhiễm khuẩn", có liên quan nhiễm khuẩn bệnh viện. Kíp trực liên quan 4 trẻ tử vong ngày 20/11 bị đình chỉ công tác để viết tường trình và phục vụ điều tra. 19 bé được đưa về các bệnh viện lớn ở Hà Nội để tiếp tục điều trị, trong khi khu vực chăm sóc đặc biệt trẻ sinh non ở viện Bắc Ninh tiến hành sát khuẩn cuốn chiếu. Kết quả cấy vi khuẩn 2 bé nặng chuyển về Bệnh viện Nhi Trung ương cho thấy có hiện diện vi khuẩn kháng thuốc.
Theo Lê Nga (VNE)
Nhiễm trùng bệnh viện và bệnh do thầy thuốc!  Hội đồng y khoa họp tại bệnh viện Sản Nhi đã đưa ra kết luận nguyên nhân tử vong của 4 cháu sơ sinh ở Bắc Ninh là đe non, suy hô hâp sau sinh, nhiêm khuân huyêt gây sôc nhiêm khuân. Câu hỏi đặt ra là nhiễm trùng trong bệnh viện có phải là một bệnh do thầy thuốc? Thế nào là...
Hội đồng y khoa họp tại bệnh viện Sản Nhi đã đưa ra kết luận nguyên nhân tử vong của 4 cháu sơ sinh ở Bắc Ninh là đe non, suy hô hâp sau sinh, nhiêm khuân huyêt gây sôc nhiêm khuân. Câu hỏi đặt ra là nhiễm trùng trong bệnh viện có phải là một bệnh do thầy thuốc? Thế nào là...
 Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20
Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20 Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07
Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07 Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01
Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01 Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28
Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28 Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41
Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41 Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52
Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52 Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05
Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05 Mỹ quyết không để Iran trở thành 'quốc gia hạt nhân'09:43
Mỹ quyết không để Iran trở thành 'quốc gia hạt nhân'09:43 Tàu ngầm 161 tỷ đồng: Lặn sâu 200m, biến thành quầy bar dưới đáy biển03:14
Tàu ngầm 161 tỷ đồng: Lặn sâu 200m, biến thành quầy bar dưới đáy biển03:14 500 ngày xung đột khốc liệt cày nát Dải Gaza01:49
500 ngày xung đột khốc liệt cày nát Dải Gaza01:49 Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24
Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24Tiêu điểm
Tin đang nóng
Tin mới nhất

Thực phẩm hồi phục sức khỏe

Chế độ ăn cho người mắc Hội chứng QT kéo dài

Ăn nhiều chất xơ giúp giảm cân được không?

10 siêu thực phẩm giàu dinh dưỡng, chống lão hóa tốt nhất

Người bệnh tim mạch, đái tháo đường... nên uống thuốc vào giờ nào là tốt nhất?

Chuyện gì sẽ xảy ra nếu bỏ bữa sáng?

Từ triệu chứng dễ bị bỏ qua, người đàn ông phát hiện mất nửa não

Những lợi ích bất ngờ từ nước vo gạo

Thực phẩm này kết hợp với tỏi sẽ gây ra độc tố cực nguy hiểm

Lợi ích sức khỏe không ngờ từ thịt lươn

Triệu chứng và cách điều trị hội chứng ống cổ tay

Phát hiện về hiệu quả diệt côn trùng của caffeine
Có thể bạn quan tâm

Tạm giữ hình sự lái xe ô tô đâm xe máy kéo dài 10km ở Vĩnh Phúc
Pháp luật
09:26:43 23/02/2025
Làn da của người lười bôi kem chống nắng
Làm đẹp
09:23:16 23/02/2025
Sao Hàn 23/2: Chồng Từ Hy Viên dừng sự nghiệp, Sunmi bị tố lừa đảo
Sao châu á
09:20:14 23/02/2025
Mật ngữ Tarot: Chọn 1 lá bài để biết tháng 2 Âm lịch tới bạn có gặp được quý nhân phù trợ không?
Trắc nghiệm
09:16:18 23/02/2025
Bị bệnh thập tử nhất sinh, con gái lớn chăm sóc ngày đêm, con gái út chỉ ghé thăm nhưng sau khi xuất viện, tôi liền giao tài sản cho con út
Góc tâm tình
09:10:07 23/02/2025
Chiếc áo khoác sang trọng, đa năng đáng sắm nhất mùa nắng là đây
Thời trang
09:09:22 23/02/2025
Đức Giáo hoàng Francis sức khỏe đang trong tình trạng nguy kịch
Thế giới
08:24:24 23/02/2025
Sao Việt 23/2:Trường Giang trẻ trung, Vân Dung hài hước 'bắt trend' người đẹp
Sao việt
08:19:46 23/02/2025
SOOBIN ngồi "ghế nóng" chương trình tìm kiếm nhóm nhạc mới
Tv show
08:17:28 23/02/2025
Những chặng đường bụi bặm - Tập 2: Ông Nhân tủi nhục khi bị mắng là "lão già mất nết"
Phim việt
08:15:24 23/02/2025
 5 điều tốt, 7 điều xấu do nắng tác động đến cơ thể
5 điều tốt, 7 điều xấu do nắng tác động đến cơ thể Tiến sĩ Mỹ tiết lộ ‘công thức vàng’ để tính tuổi thọ: Hãy tính xem bạn có thể sống bao lâu?
Tiến sĩ Mỹ tiết lộ ‘công thức vàng’ để tính tuổi thọ: Hãy tính xem bạn có thể sống bao lâu?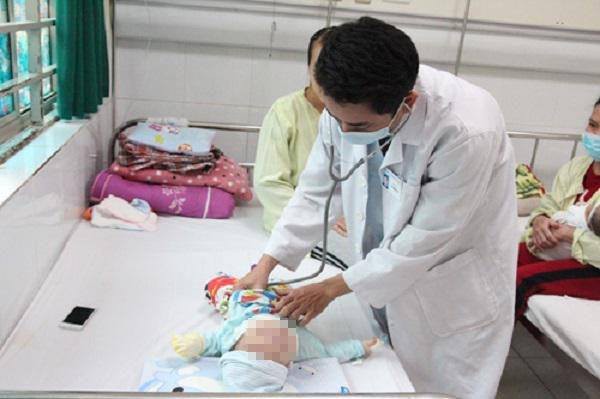

 Mong ước làm mẹ dang dở của sản phụ hiếm muộn Bắc Ninh
Mong ước làm mẹ dang dở của sản phụ hiếm muộn Bắc Ninh Thông tin mới về trẻ sơ sinh bệnh nặng ở Bệnh viện Sản Nhi Bắc Ninh
Thông tin mới về trẻ sơ sinh bệnh nặng ở Bệnh viện Sản Nhi Bắc Ninh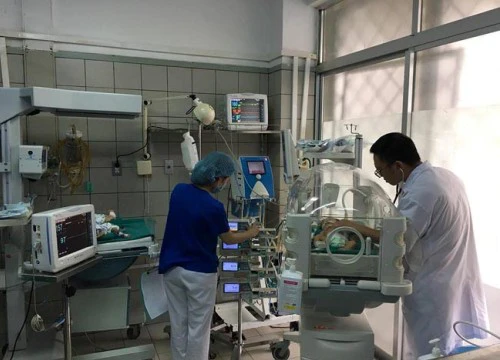 Vụ 4 trẻ tử vong: Thêm nhiều trẻ phải theo dõi chức năng sống từng giờ
Vụ 4 trẻ tử vong: Thêm nhiều trẻ phải theo dõi chức năng sống từng giờ ĐBQH: Vụ 4 trẻ tử vong ở Bắc Ninh là báo động đỏ với ngành y
ĐBQH: Vụ 4 trẻ tử vong ở Bắc Ninh là báo động đỏ với ngành y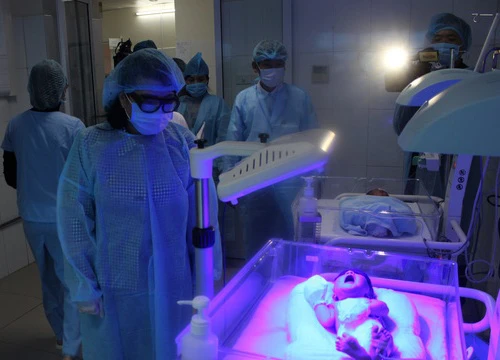 Vụ 4 trẻ sơ sinh tử vong: Tìm ra vi khuẩn kháng thuốc mạnh
Vụ 4 trẻ sơ sinh tử vong: Tìm ra vi khuẩn kháng thuốc mạnh Em có dám ký đơn không ? Hãy ký nó trước khi đưa cho anh Phần 12
Em có dám ký đơn không ? Hãy ký nó trước khi đưa cho anh Phần 12 Virus mới ở Trung Quốc có thể lây sang người giống Covid-19, nguy hiểm thế nào?
Virus mới ở Trung Quốc có thể lây sang người giống Covid-19, nguy hiểm thế nào? Chó dại thả rông chạy vào chợ cắn 3 người ở Bình Thuận
Chó dại thả rông chạy vào chợ cắn 3 người ở Bình Thuận Thời điểm tốt nhất trong ngày để uống nước
Thời điểm tốt nhất trong ngày để uống nước Ba không khi ăn đậu phụ
Ba không khi ăn đậu phụ PGS.TS Nguyễn Lân Hiếu: 'Lọc máu mà ngừa được đột quỵ thì tôi thất nghiệp'
PGS.TS Nguyễn Lân Hiếu: 'Lọc máu mà ngừa được đột quỵ thì tôi thất nghiệp' Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan
Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan 3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng
3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình
Loại vi khuẩn gây ung thư dễ dàng lây trong cả gia đình Nhân chứng kể khoảnh khắc phát hiện 2 mẹ con bị sát hại ở Bình Dương
Nhân chứng kể khoảnh khắc phát hiện 2 mẹ con bị sát hại ở Bình Dương Lộ danh tính sao nam Vbiz sẽ thay thế Trấn Thành, Trường Giang?
Lộ danh tính sao nam Vbiz sẽ thay thế Trấn Thành, Trường Giang? Nữ chính phim cổ trang 19+ từng áp lực, xấu hổ khi nhận là diễn viên
Nữ chính phim cổ trang 19+ từng áp lực, xấu hổ khi nhận là diễn viên 4 ngôi sao Hoa ngữ nổi tiếng nhất ở Việt Nam: Triệu Lệ Dĩnh chịu thua 1 mỹ nam càng diễn dở càng đông fan
4 ngôi sao Hoa ngữ nổi tiếng nhất ở Việt Nam: Triệu Lệ Dĩnh chịu thua 1 mỹ nam càng diễn dở càng đông fan Nam shipper chở người mẹ đi tìm con giữa đêm: "Tôi giúp bằng cả tấm lòng"
Nam shipper chở người mẹ đi tìm con giữa đêm: "Tôi giúp bằng cả tấm lòng" Đến nhà cô bạn thân chơi, trở về tôi muốn ly hôn chồng ngay khi thấy một vật ở nhà bạn
Đến nhà cô bạn thân chơi, trở về tôi muốn ly hôn chồng ngay khi thấy một vật ở nhà bạn Điểm trùng khớp gây sốc của đôi "Tiểu Long Nữ - Dương Quá" và Song Song
Điểm trùng khớp gây sốc của đôi "Tiểu Long Nữ - Dương Quá" và Song Song Cặp vợ chồng sản xuất hơn 300 tấn cà phê giả bán ra thị trường
Cặp vợ chồng sản xuất hơn 300 tấn cà phê giả bán ra thị trường Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ
Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ
 Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện
Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện Nhân chứng kể lại giây phút kinh hoàng vụ tai nạn 6 người chết ở Sơn La
Nhân chứng kể lại giây phút kinh hoàng vụ tai nạn 6 người chết ở Sơn La Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn
Chở thi thể nữ sinh bị tai nạn tử vong về nhà, xe cấp cứu gặp nạn Xác định kẻ sát hại 2 mẹ con tại nhà riêng ở Bình Dương
Xác định kẻ sát hại 2 mẹ con tại nhà riêng ở Bình Dương Hoa hậu Việt Nam nghi sắp làm phu nhân hào môn lộ hint rời Sen Vàng?
Hoa hậu Việt Nam nghi sắp làm phu nhân hào môn lộ hint rời Sen Vàng? MXH tràn ngập clip Hoàng Cảnh Du đưa gái lạ du lịch Phú Quốc, chuyện tình với Địch Lệ Nhiệt Ba nghi đã "toang"
MXH tràn ngập clip Hoàng Cảnh Du đưa gái lạ du lịch Phú Quốc, chuyện tình với Địch Lệ Nhiệt Ba nghi đã "toang" Chuyện gì đã xảy ra khiến vợ Vũ Cát Tường cư xử lạ sau lễ thành đôi?
Chuyện gì đã xảy ra khiến vợ Vũ Cát Tường cư xử lạ sau lễ thành đôi? Bức ảnh thân mật giữa đêm của Xoài Non và Gil Lê
Bức ảnh thân mật giữa đêm của Xoài Non và Gil Lê