Đặt máy tạo nhịp tim ngay tại phòng sinh, cứu sống bé sơ sinh bị tim bẩm sinh nặng
Lần đầu tiên các bác sĩ Việt Nam thực hiện đặt máy tạo nhịp tim ngay tại phòng sinh cho em bé bị tim bẩm sinh rất nặng, được chẩn đoán Block nhĩ thất độ III từ trong thai kỳ, cứu sống trẻ một cách kỳ diệu.
Chia sẻ về ca bệnh này, các bác sĩ Khoa Sản bệnh A4, Bệnh viện Phụ sản Hà Nội cho biết, sản phụ T.L (33 tuổi, Hà Nội) tiền sử bị lupus ban đỏ 6 năm nay, khám thai tại tuần 22 phát hiện em bé có tình trạng rối loạn nhịp tim thai .Chị được theo dõi tại Trung tâm Sàng lọc, Chẩn đoán trước sinh & sơ sinh tại Bệnh viện Phụ Sản Hà Nội và.
Qua hội chẩn, TS. BS Đinh Thúy Linh – Giám đốc Trung tâm nhận định, thai nhi có tiên lượng nặng, chậm phát triển trong tử cung, tim to, tràn dịch màng ngoài tim số lượng nhiều, có tình trạng block nhĩ thất cấp III.
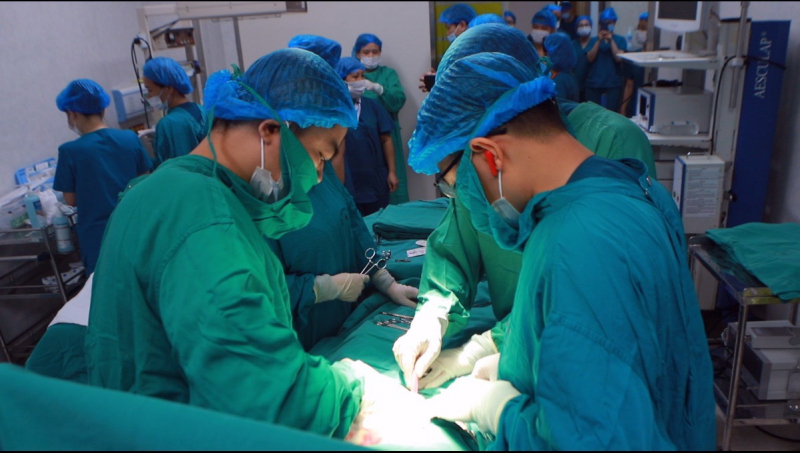
Ê kíp bác sĩ Bệnh viện Phụ sản Hà Nội phẫu thuật mổ lấy thai, em bé hơn 2,1kg chào đời an toàn.
Thông qua hội chẩn liên viện với Bệnh viện Nhi Trung ương, hội đồng cân nhắc việc chuyển viện sau sinh cho em bé. Mặc dù khoảng cách giữa hai bệnh viện rất ngắn, nhưng nếu thực hiện chuyển viện ngay sau sinh, em bé sẽ đối mặt với nguy cơ trụy tuần hoàn, trụy tim mạch do nhịp tim thấp, sức khỏe không tốt do chậm phát triển trong tử cung từ trong thời kỳ bào thai.
Với tình trạng block nhĩ thất độ III rất nặng, việc đặt máy tạo nhịp ở thời điểm ngay sau sinh là vô cùng cần thiết, có thể đưa nhịp thất của bé trở về bình thường, từ đó em bé sẽ cải thiện được tình trạng bệnh lý.
Hội đồng thống nhất xin ý kiến chỉ đạo của Giám đốc hai bệnh viện. Bệnh viện Nhi Trung ương cử một ê kíp bác sĩ tim mạch và hồi sức cấp cứu phối hợp với các bác sĩ của Bệnh viện Phụ Sản Hà Nội thực hiện ca mổ đặt máy tạo nhịp tim cho em bé ngay sau sinh tại Bệnh viện Phụ sản Hà Nội.
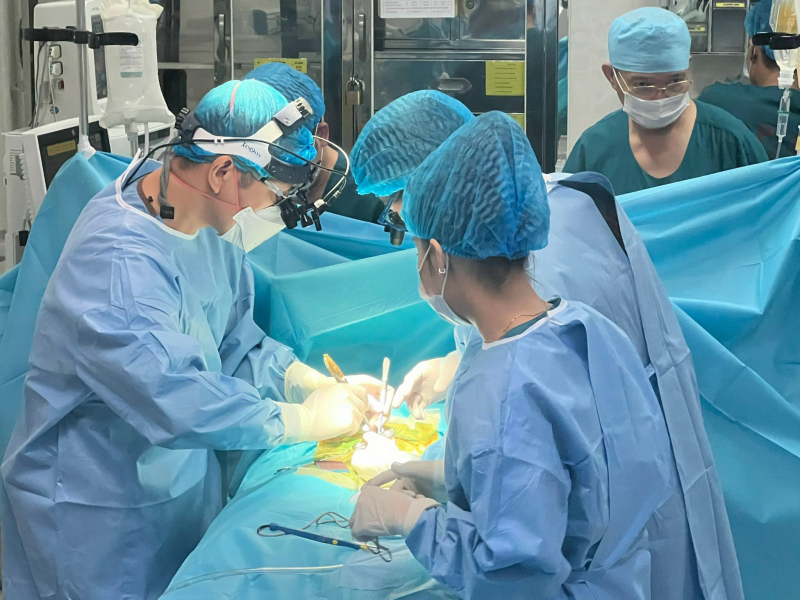
Ê kíp phẫu thuật thứ hai sữa chữa tim bẩm sinh cho em bé do các bác sĩ đầu ngành của Bệnh viện Nhi Trung ương thực hiện ngay sau khi em bé chào đời.
Video đang HOT
Khi thai nhi được 35 tuần, chức năng tim thai diễn biến xấu rất nhanh, GS Nguyễn Duy Ánh, Giám đốc Bệnh viện Phụ sản Hà Nội đã quyết định mổ lấy thai để đảm bảo an toàn.
Hai ca phẫu thuật liên tiếp nối nhau được thực hiện bởi các bác sĩ đầu ngành của hai bệnh viện lên tục cả đêm đến 7h sáng hôm sau.
Ê kíp của TS.BS Đỗ Tuấn Đạt – Trưởng khoa Sản bệnh A4 đã mổ lấy thai, em bé nặng 2.150g. Ngay khi cất tiếng khóc chào đời, nhịp tim của em bé rất thấp, trong quá trình hồi sức nhịp thất có khi xuống 35 lần/phút, được đặt ống nội khí quản.
Ngay sau đó, ê kíp phẫu thuật của TS.BS Nguyễn Lý Thịnh Trường đã trực tiếp tiến hành phẫu thuật cho em bé.
Sau khi được đặt máy tạo nhịp thành công, nhịp thất lên 120 lần/phút, em bé được chuyển sang Bệnh viện Nhi Trung ương để tiếp tục theo dõi và điều trị. 14 ngày sau cuộc phẫu thuật, nhịp tim của em bé đã trở về ổn định sau khi có sự hỗ trợ của máy tạo nhịp, đồng thời em bé đã được ghép mẹ, tình trạng sức khỏe ổn định để có thể tiếp tục theo cuộc điều trị sau này
Người đàn ông nhiễm liên cầu khuẩn nguy kịch sau mổ lợn chết
Nhà hàng xóm có lợn ốm, chết, người đàn ông ở Bắc Giang đã tham gia mổ lợn. Sau đó, ông bất ngờ bị sốt và rối loạn ý thức nặng, hôn mê do nhiễm liên cầu khuẩn
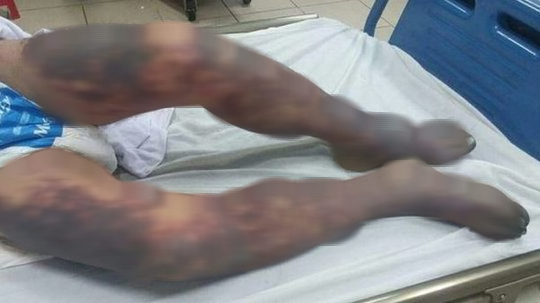
Bệnh viện Bệnh nhiệt đới Trung ương cho biết tại đây đang điều trị cho một nam bệnh nhân ở tỉnh Bắc Giang vào cấp cứu, nguy kịch do nhiễm liên cầu khuẩn lợn. Người đàn ông này có tiền sử khỏe mạnh nhưng có lạm dụng rượu.
Gần 1 tuần trước khi nhập viện, nhà hàng xóm có lợn ốm, chết, ông tham gia mổ lợn để lấy thịt cho cá ăn. Hai ngày sau đó ông bất ngờ bị sốt và rối loạn ý thức nặng, được đưa tới cơ sở y tế gần nhà cấp cứu.
Một bệnh nhân bị liên cầu khuẩn lợn được điều trị tại cơ sở y tế. Ảnh: Ngọc Dương
Do tình trạng quá nặng, bệnh nhân được chuyển tới Bệnh viện Bệnh nhiệt đới Trung ương. Tại đây, ông vẫn sốt cao, rối loạn ý thức, rơi vào hôn mê, có xuất huyết tại tay và chân. Ngay lập tức, bệnh nhân được đặt ống nội khí quản, thở máy.
Sau 4 ngày điều trị tích cực ông được rút ống nội khí quản, tỉnh táo nhưng ý thức chưa trở lại bình thường. Theo bác sĩ điều trị, nếu sức khỏe tiến triển tốt khoảng 10 ngày nữa ông mới có thể xuất viện.
Liên cầu khuẩn lợn là bệnh lây truyền từ động vật sang người. Hầu hết các ca bệnh đều có liên quan đến giết mổ, ăn tiết canh hoặc các món đồ chưa nấu chín như nem chạo, nem chua... Ngoài ra, cũng có một số trường hợp bệnh nhân không ăn tiết canh, không giết mổ lợn vẫn mắc bệnh. Nguyên nhân có thể do ăn thịt lợn nhiễm bệnh nhưng chế biến còn tái sống, tiếp xúc với lợn nhiễm bệnh thông qua các tổn thương, trầy xước trên da khi chế biến thực phẩm.
Một điều tra dịch tễ học của Viện Vệ sinh dịch tễ Trung ương cho thấy gần 70% bệnh nhân liên cầu khuẩn lợn có giết mổ, ăn thịt lợn tái, tiết canh.... Bệnh có diễn biến nhanh và nặng, thời gian điều trị kéo dài và chi phí điều trị tốn hàng trăm triệu đồng mỗi ca nhưng nhiều trường hợp vẫn không thể qua khỏi hoặc qua khỏi nhưng gặp biến chứng nặng nề.
Theo Cục Y tế dự phòng (Bộ Y tế), khi người bị nhiễm liên cầu khuẩn lợn, bệnh sẽ diễn biến nhanh chóng, gây sốc nhiễm khuẩn, hôn mê và suy đa phủ tạng.
Biểu hiện của một bệnh nhân bị nhiễm liên cầu khuẩn lợn
Người nhiễm bệnh liên cầu khuẩn lợn bao gồm 3 thể nhiễm trùng huyết, viêm màng não mủ hoặc kết hợp cả hai. Tùy từng thể mà bệnh diễn biến nặng hay nhẹ, có trường hợp bị nặng ngay từ ban đầu.
Thời gian ủ bệnh của liên cầu khuẩn lợn trên người là từ vài tiếng đến 4-5 ngày, tùy cơ địa mỗi người. Khi nhiễm liên cầu lợn, người bệnh có biểu hiện sốt nóng, sốt lạnh, buồn nôn, nôn và đi ngoài (nhưng không đi nhiều lần) khiến nhiều người lầm tưởng với các rối loạn tiêu hóa, ngộ độc thực phẩm thông thường.
Người bệnh cũng có biểu hiện đau đầu, ù tai, điếc, cứng gáy, tri giác lơ mơ, xuất hiện các ban hoại tử trên da do nhiễm trùng huyết, viêm màng não mủ vì liên cầu lợn.
Mắc liên cầu lợn, bệnh nhân có thể gặp biểu hiện, bệnh cảnh viêm màng não như: Sốt cao, đau đầu, buồn nôn, nôn, ù tai, điếc, cứng gáy, rối loạn tri giác, xuất huyết đa dạng ở một số nơi trên cơ thể.
Một số trường hợp xuất hiện các triệu chứng nhiễm khuẩn, nhiễm độc tiêu hoá: Sốt, đi cầu nhiều lần, phân lỏng, cơ thể lạnh, run... trước khi có biểu hiệu của viêm màng não.
Trường hợp nặng, bệnh nhân bị sốc nhiễm độc, trụy mạch, cơ thể lạnh, tụt huyết áp, nhiễm khuẩn huyết cấp tính, rối loạn đông máu nặng, suy hô hấp, suy đa phủ tạng... hôn mê và tử vong.
Bệnh gây tử vong nếu điều trị muộn với tỉ lệ tử vong khoảng 7%. Nếu bệnh nhân được cứu sống, tỉ lệ di chứng cũng rất cao, khoảng 40% (thông thường là điếc không hồi phục).
Phát hiện ca song thai cùng trứng, khác kiểu hình và kiểu gen ở Việt Nam  Chiều nay (9/11) tại Bệnh viện Phụ sản Hà Nội đã diễn ra họp báo công bố một ca bệnh hiếm, nhằm đưa ra một góc nhìn mới về di truyền học và sản phụ khoa. Đây là ca bệnh hiếm lần đầu tiên xuất hiện tại Việt Nam và là ca thứ 2 trên thế giới đã được chẩn đoán chính xác...
Chiều nay (9/11) tại Bệnh viện Phụ sản Hà Nội đã diễn ra họp báo công bố một ca bệnh hiếm, nhằm đưa ra một góc nhìn mới về di truyền học và sản phụ khoa. Đây là ca bệnh hiếm lần đầu tiên xuất hiện tại Việt Nam và là ca thứ 2 trên thế giới đã được chẩn đoán chính xác...
 Tìm thấy thi thể nữ tài xế, xuyên đêm trục vớt ô tô rơi sông Đồng Nai01:29
Tìm thấy thi thể nữ tài xế, xuyên đêm trục vớt ô tô rơi sông Đồng Nai01:29 Trăn khổng lồ xuất hiện trên đường ngập nước sau trận mưa lớn08:31
Trăn khổng lồ xuất hiện trên đường ngập nước sau trận mưa lớn08:31 Triều Tiên lần đầu lên tiếng về vụ thiết quân luật Hàn Quốc09:01
Triều Tiên lần đầu lên tiếng về vụ thiết quân luật Hàn Quốc09:01 2024 sẽ trở thành năm nóng nhất lịch sử00:53
2024 sẽ trở thành năm nóng nhất lịch sử00:53 Trung Quốc triển khai gần 90 tàu, Đài Loan nâng mức báo động?19:25
Trung Quốc triển khai gần 90 tàu, Đài Loan nâng mức báo động?19:25 Xuồng không người lái Ukraine 'gây thảm họa' cho hạm đội Nga?09:18
Xuồng không người lái Ukraine 'gây thảm họa' cho hạm đội Nga?09:18 Ông Trump nói Canada, Mexico nên thành tiểu bang Mỹ vì đang nhận 'trợ cấp'08:37
Ông Trump nói Canada, Mexico nên thành tiểu bang Mỹ vì đang nhận 'trợ cấp'08:37 Nga phóng gần 300 tên lửa và UAV, Ukraine điều F-16 ứng phó?08:24
Nga phóng gần 300 tên lửa và UAV, Ukraine điều F-16 ứng phó?08:24 Phe đối lập đang kiểm soát những vùng lãnh thổ nào tại Syria?08:43
Phe đối lập đang kiểm soát những vùng lãnh thổ nào tại Syria?08:43 Nga bảo đảm an ninh tối đa cho chuyến bay chở cựu Tổng thống Syria Assad09:05
Nga bảo đảm an ninh tối đa cho chuyến bay chở cựu Tổng thống Syria Assad09:05 Ông Trump đã mời ông Tập Cận Bình dự lễ nhậm chức?08:02
Ông Trump đã mời ông Tập Cận Bình dự lễ nhậm chức?08:02Tiêu điểm
Tin đang nóng
Tin mới nhất
Tắm lá sai cách, em bé phải chịu hậu quả không đáng có

Nguy cơ khi uống trà sữa mỗi ngày

Lĩnh vực tim mạch Việt Nam đạt bước tiến vượt bậc
Mắt đổ ghèn khi ngủ dậy cảnh báo mắc bệnh gì?

Dấu hiệu giúp phụ huynh nhận biết con đang sử dụng thuốc lá điện tử
Căn bệnh bí ẩn lan rộng tại Congo

4 nhóm người không nên dùng tỏi

Chàng trai 26 tuổi bị đột quỵ, bác sĩ cảnh báo thói quen ăn uống nguy hiểm

7 lý do nên uống nước ấm pha chanh mỗi sáng

Tăng cường phòng chống bệnh viêm phổi
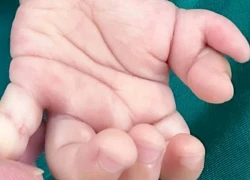
Bé gái vừa chào đời đã có 4 ngón tay cái mọc 2 bên như càng cua

Tai hại khôn lường của thuốc lá điện tử
Có thể bạn quan tâm

Anh-Nhật-Ý hợp tác phát triển tiêm kích thế hệ thứ sáu
Thế giới
15:33:24 15/12/2024
Bức ảnh chụp 9 năm về trước bất ngờ viral, biết sự thật đằng sau nhiều người "bái phục"
Netizen
15:11:20 15/12/2024
Cặp đôi hot nhất show Đảo thiên đường chính thức hẹn hò?
Sao việt
15:05:47 15/12/2024
Amad bày tỏ cảm xúc rõ ràng về cuộc cãi vã dữ dội với Hojlund
Sao thể thao
15:00:04 15/12/2024
Cô gái bị ô tô cuốn vào gầm khi can ngăn xô xát trước quán karaoke
Tin nổi bật
14:59:27 15/12/2024
Thúy Hiền, Đồng Ánh Quỳnh khóc khi bị loại khỏi "Chị đẹp đạp gió"
Tv show
14:54:09 15/12/2024
Sơn Tùng cởi áo ném tặng fan dù Hà Nội 16 độ, hẹn đi xích lô dạo Hồ Gươm
Nhạc việt
14:47:59 15/12/2024
Phát hiện nấm mồ La Mã từ 'năm 0' ở Hà Lan
Lạ vui
14:46:46 15/12/2024
Mỹ nam cổ trang đẹp nhất Trung Quốc hiện tại: Nhan sắc lấn át cả nữ chính, ánh mắt thâm tình rung động lòng người
Phim châu á
14:37:01 15/12/2024
Cảnh nóng xấu hổ nhất cuộc đời Địch Lệ Nhiệt Ba
Hậu trường phim
14:34:12 15/12/2024
 Những loại xét nghiệm cần thiết phải làm sau tuổi 40
Những loại xét nghiệm cần thiết phải làm sau tuổi 40 Việt Nam sẽ thử nghiệm thuốc điều trị ung thư mới trên người
Việt Nam sẽ thử nghiệm thuốc điều trị ung thư mới trên người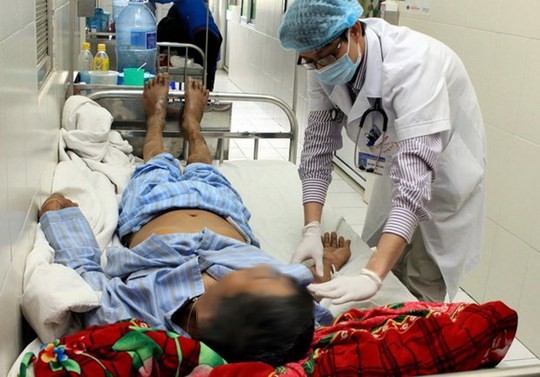
 Bệnh viện FV đặt thành công máy tạo nhịp tim không dây cảm biến buồng nhĩ
Bệnh viện FV đặt thành công máy tạo nhịp tim không dây cảm biến buồng nhĩ Bé 10 tuổi vong do đuối nước, bác sĩ chỉ rõ hành động sai lầm khi sơ cứu
Bé 10 tuổi vong do đuối nước, bác sĩ chỉ rõ hành động sai lầm khi sơ cứu Cô gái trẻ vô tình phát hiện ung thư từ 'trong trứng', có những dấu hiệu sau bạn nên đến viện ngay
Cô gái trẻ vô tình phát hiện ung thư từ 'trong trứng', có những dấu hiệu sau bạn nên đến viện ngay Hành trình kỳ diệu cứu sống trẻ sơ sinh nặng 550 gram
Hành trình kỳ diệu cứu sống trẻ sơ sinh nặng 550 gram Cứu sống sản phụ bị nhiễm Covid-19, ngộ độc thuốc tê sau mổ lấy thai
Cứu sống sản phụ bị nhiễm Covid-19, ngộ độc thuốc tê sau mổ lấy thai Táo đỏ: Thực phẩm bổ dưỡng hay chiêu thổi phồng từ quảng cáo?
Táo đỏ: Thực phẩm bổ dưỡng hay chiêu thổi phồng từ quảng cáo? Mật ong đại kỵ với những người này, tuyệt đối không nên ăn vì cực độc
Mật ong đại kỵ với những người này, tuyệt đối không nên ăn vì cực độc 5 loại cây nấu nước uống tốt cho sức khỏe
5 loại cây nấu nước uống tốt cho sức khỏe Nghiên cứu mới về chế độ ăn giàu omega-3 làm ung thư tuyến tiền liệt chậm phát triển
Nghiên cứu mới về chế độ ăn giàu omega-3 làm ung thư tuyến tiền liệt chậm phát triển Uống nước lá ổi có chữa được bệnh tiểu đường?
Uống nước lá ổi có chữa được bệnh tiểu đường? 'Vị thuốc toàn năng' có nhiều ở Việt Nam nhưng không phải ai cũng biết dùng
'Vị thuốc toàn năng' có nhiều ở Việt Nam nhưng không phải ai cũng biết dùng Cảnh báo ngộ độc vì những 'bài thuốc truyền miệng'
Cảnh báo ngộ độc vì những 'bài thuốc truyền miệng' 7 cách ăn uống bảo vệ sức khỏe tim mạch
7 cách ăn uống bảo vệ sức khỏe tim mạch
 Chung kết Rap Việt mùa 4: B Ray thắng đậm, lập kỷ lục chưa từng có trong lịch sử
Chung kết Rap Việt mùa 4: B Ray thắng đậm, lập kỷ lục chưa từng có trong lịch sử Rating When the Phone Rings tăng mạnh, kẻ thủ ác lộ diện khiến ai cũng sốc
Rating When the Phone Rings tăng mạnh, kẻ thủ ác lộ diện khiến ai cũng sốc Đại hội bóc mẽ Lưu Diệc Phi: Chuyện gì đang xảy ra?
Đại hội bóc mẽ Lưu Diệc Phi: Chuyện gì đang xảy ra? Bác cả đột nhiên gọi điện bảo tôi về họp gia đình, bác vừa đưa ra tờ di chúc thì cả nhà xáo trộn như "đỉa phải vôi"
Bác cả đột nhiên gọi điện bảo tôi về họp gia đình, bác vừa đưa ra tờ di chúc thì cả nhà xáo trộn như "đỉa phải vôi" Trách vợ dành dụm 12 năm vẫn không mua nổi chiếc xe ô tô, cô ấy đưa ra một cuốn sổ khiến tôi cứng họng
Trách vợ dành dụm 12 năm vẫn không mua nổi chiếc xe ô tô, cô ấy đưa ra một cuốn sổ khiến tôi cứng họng 8 sự kiện trùng hợp đến rùng mình trong lịch sử dù giải thích cách nào cũng không được
8 sự kiện trùng hợp đến rùng mình trong lịch sử dù giải thích cách nào cũng không được Có lẽ tôi đã yêu nhầm một 'thợ đào mỏ'
Có lẽ tôi đã yêu nhầm một 'thợ đào mỏ' Nghi can sát hại cô gái 19 tuổi ở TPHCM đã tử vong
Nghi can sát hại cô gái 19 tuổi ở TPHCM đã tử vong Anh rể là nghi can sát hại cô gái 19 tuổi ở TPHCM
Anh rể là nghi can sát hại cô gái 19 tuổi ở TPHCM Bị gọi dậy đi học, con trai tức giận đẩy mẹ ngã tử vong
Bị gọi dậy đi học, con trai tức giận đẩy mẹ ngã tử vong Vbiz vừa có cặp đôi "đường ai nấy đi"?
Vbiz vừa có cặp đôi "đường ai nấy đi"? Đỗ ĐH top đầu, nam sinh được ông chú hàng xóm thưởng nóng 3,5 tỷ đồng, biết danh tính của "nhà tài trợ", ai cũng đứng hình
Đỗ ĐH top đầu, nam sinh được ông chú hàng xóm thưởng nóng 3,5 tỷ đồng, biết danh tính của "nhà tài trợ", ai cũng đứng hình Sốc: Sao nữ Vbiz lộ ảnh được cầu hôn, đàng trai không phải người đồn đoán bấy lâu?
Sốc: Sao nữ Vbiz lộ ảnh được cầu hôn, đàng trai không phải người đồn đoán bấy lâu? Truy bắt kẻ sát hại cô gái 19 tuổi trong phòng trọ ở TPHCM
Truy bắt kẻ sát hại cô gái 19 tuổi trong phòng trọ ở TPHCM "Tóm dính" 2 sao nữ Vbiz nghi hẹn hò đồng giới nay công khai hôn nhau ở đám cưới Khánh Vân
"Tóm dính" 2 sao nữ Vbiz nghi hẹn hò đồng giới nay công khai hôn nhau ở đám cưới Khánh Vân Phạm Băng Băng tình tứ bên vị tỷ phú U90 mỗi năm hẹn hò 172 cô gái
Phạm Băng Băng tình tứ bên vị tỷ phú U90 mỗi năm hẹn hò 172 cô gái