Cứu sống bé sinh non 32 tuần tuổi với nhiều ống nối ruột
Mặc dù bị sinh non và teo ruột tới 9 chỗ kết hợp dị tật ruột quay bất thường, nhưng cháu Nguyễn Thanh Bình đã thoát “án tử” nhờ sự cố gắng nỗ lực hết mình của các bác sĩ Bệnh viện Nhi Trung ương.
Bệnh nhi may mắn trên là bé trai Nguyễn Thanh Bình (quê Thanh Hóa), sinh non khi mới được 32 tuần tuổi, chỉ nặng 1,9kg, bị teo ruột tới 9 chỗ kết hợp dị tật ruột quay bất thường đã thoát khỏi cửa ải tử thần nhờ được các bác sĩ Bệnh viện Nhi Trung ương phẫu thuật cấp cứu khi mới 2 ngày tuổi. Cháu bé cũng là bệnh nhi đầu tiên ở Việt Nam mắc bệnh lý này ở mức độ rất nặng được cứu sống.
Theo gia đình cho biết, trong giai đoạn trước sinh, kết quả siêu âm của bé đã nghi ngờ cháu bị tắc tá tràng. Đúng như dự đoán, chào đời chưa được bao lâu, bé Bình đã phải chuyển đến Bệnh viện Nhi Trung ương do có biểu hiện bất thường: bé nôn nhiều dịch xanh và không đi ngoài phân su.
Theo các bác sĩ Bệnh viện Nhi Trung ương, trong quá trình phẫu thuật, các bác sĩ nhận thấy ngoài bị teo tá tràng gián đoạn, cháu bé còn bị teo ruột tại 8 vị trí, rải rác khắp chiều dài ruột non và còn mắc cả dị tật ruột quay bất thường.
PGS Trần Ngọc Sơn (người đứng bên phải) trong quá trình phẫu thuật cho bé Thanh Bình ( Ảnh: Bác sĩ cung cấp)
Video đang HOT
Bệnh nhi đã được các bác sĩ đã tiến hành phẫu thuật chữa dị tật ruột quay, cắt các chỗ ruột teo và nối ruột với tổng số 7 miệng nối. Ngày thứ 15 sau mổ, cháu bé được phẫu thuật lần 2 dẫn lưu áp xe ổ bụng, kiểm tra không thấy rò miệng nối.
Sau thời gian được các bác sĩ điều trị tích cực tại khoa Hồi sức ngoại, sức khỏe của bé Thanh Bình dần hồi phục: không còn nhiễm trùng, bé có thể ăn bằng đường miệng và đại tiện. Ngày 31/07, sức khỏe tiến triển khả quan, bé Bình được ra viện. Đến nay, theo dõi qua gần 3 tháng sau phẫu thuật, sức khỏe của bé đã ổn định: cháu ăn tốt, tăng cân và không còn triệu chứng tắc ruột.
PGS. TS Trần Ngọc Sơn, Phó trưởng khoa Ngoại, người trực tiếp thực hiện ca phẫu thuật cho biết, teo ruột là một trong những dị tât bẩm sinh phổ biến gây tắc ruột ở trẻ sơ sinh.
Điều trị teo ruột bằng phương pháp phẫu thuật, chủ yếu là nối lại ruột, có lúc phải dẫn lưu ruột rồi nối lại sau nếu thể trạng bệnh nhân nhiễm trùng. Các bệnh nhi teo ruột mà phải làm 1-2 miệng nối thì tỷ lệ sống khoảng 80-90% (phụ thuộc vào cả các dị tật kèm theo và chiều dài của ruột còn lại). Các biến chứng liên quan đến teo ruột chủ yếu là rò miệng nối, hẹp miệng nối, hội chứng ruột ngắn…
Theo PGS Sơn, ở những trẻ bị teo ruột nhiều đoạn (hay gặp nhất thường chỉ 2-3 chỗ), phải thực hiện nhiều miệng nối thì phẫu thuật càng khó khăn và tiên lượng càng nặng. “Trường hợp của cháu Bình, teo tới 9 chỗ khác nhau và phải làm tới 7 miệng nối là rất hiếm gặp. Y văn thế giới ghi nhận vài báo cáo về ca bệnh với phẫu thuật 5 miệng nối thành công, chỉ có 1 báo cáo 9 miệng nối”, TS Sơn nói.
BS Sơn cho biết, ca bệnh này thành công sẽ là tiền đề để các bệnh nhi mắc các bệnh hiểm nghèo do nguyên nhân tương tự được cứu sống.
Theo_Eva
Cứu sống cháu bé 8 tuổi bị bệnh tim bẩm sinh phức tạp
Bệnh viện Nhi đồng 1 (TP HCM) cho biết vừa cứu sống một trường hợp sốc sốt xuất huyết ở trẻ bị bệnh tim bẩm sinh phức tạp.
Cháu N. T. K. D, 8 tuổi ở huyện Bến Lức, tỉnh Long An được đưa vào cấp cứu tại Bệnh viện Nhi đồng 1 trong tình trạng sốt vào ngày thứ 4. Cháu bé bị ói ra máu màu nâu và bị đau bụng. Trước đó, cháu bé bị sốt cao liên tục trong 3 ngày.
Cháu bé này còn bị bệnh tim bẩm sinh phức tạp: teo van động mạch phổi và thông liên nhĩ. Khi nhập viện, cháu bé đã bị tím tái toàn thân, tay chân lạnh, mạch nhẹ và huyết áp kẹp. Dung tích hồng cầu (HCT) 66% cho thấy cháu bé đã bị cô đặc máu nặng vì bệnh sốt xuất huyết và do bệnh lý tim bẩm sinh.
Cháu bé N. T. K. D được cứu sống kịp thời khi đã sốc sốt xuất huyết
Cháu bé đã được thực hiện hồi sức tích cực bằng cách cho thở oxy, chống sốc. Để có thể truyền dịch, các bác sĩ Bệnh viện Nhi đồng 1 phải đo huyết áp động mạch xâm lấn, đo áp lực tĩnh mạch trung tâm để truyền dịch với tốc độ thích hợp.
Do nhập viện trễ nên tình trạng sức khỏe của cháu bé diễn tiến phức tạp, sốc kéo dài gây suy hô hấp, rối loạn đông máu, xuất huyết tiêu hóa. Việc điều trị hết sức khó khăn, phải điều chỉnh dịch truyền mỗi 30 phút đến 1 giờ.
Một khó khăn nữa là dung tích hồng cầu (HCT) ở bệnh nhân tim bẩm sinh tím thường rất cao nên khi mắc bệnh sốt xuất huyết, bác sĩ phải khai thác HCT nền của bệnh nhi trước khi bệnh để quyết định tốc độ truyền dịch thích hợp.
Kết quả sau một tuần điều trị tích cực, sức khỏe cháu bé được cải thiện, đã tỉnh táo và uống được sữa, không cần phải hỗ trợ thở oxy./.
Hiếu Hiền
Theo_VOV
Cứu sống bệnh nhân bị đâm thủng phối, lá lách 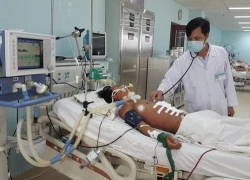 Ngày 18.10, bác sĩ Nguyễn Văn Hương, giám đốc Bệnh viện Bà Rịa (Bà Rịa - Vũng Tàu) cho biết, bệnh viện vừa cứu sống một bệnh nhân bị đâm thủng phổi, dạ dạy, cơ hoành và rách lá lách. Bệnh nhân Duy đã qua cơn nguy kịch - Ảnh: Nguyễn Long Bệnh nhân tên Nguyễn Trọng Duy (20 tuổi), được Bệnh viên...
Ngày 18.10, bác sĩ Nguyễn Văn Hương, giám đốc Bệnh viện Bà Rịa (Bà Rịa - Vũng Tàu) cho biết, bệnh viện vừa cứu sống một bệnh nhân bị đâm thủng phổi, dạ dạy, cơ hoành và rách lá lách. Bệnh nhân Duy đã qua cơn nguy kịch - Ảnh: Nguyễn Long Bệnh nhân tên Nguyễn Trọng Duy (20 tuổi), được Bệnh viên...
 Vụ dụ dỗ người dân tu tập mê tín: Một bị hại phải bán 3 căn nhà ở Hà Nội01:02
Vụ dụ dỗ người dân tu tập mê tín: Một bị hại phải bán 3 căn nhà ở Hà Nội01:02 Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28
Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28 Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52
Xác minh clip 2 tài xế ô tô cầm kiếm dọa chém nhau giữa đường ở TPHCM00:52 Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50
Đột ngột chuyển sai hướng, ô tô gây tai nạn liên hoàn ở Đắk Lắk00:50 Ô tô con 'phóng như bay' gây tai nạn liên hoàn ở Đồng Nai00:50
Ô tô con 'phóng như bay' gây tai nạn liên hoàn ở Đồng Nai00:50 Thông tin về clip CSGT quật ngã người đàn ông ở TPHCM07:30
Thông tin về clip CSGT quật ngã người đàn ông ở TPHCM07:30 Vụ trâu húc 2 người nhập viện ở Bình Chánh: Do nạn nhân chọc ghẹo trâu09:16
Vụ trâu húc 2 người nhập viện ở Bình Chánh: Do nạn nhân chọc ghẹo trâu09:16 Hằng Du Mục 'đối đầu' nhóm chống phá, tuyên bố lập vi bằng, 'nhá' loạt chứng cứ?04:05
Hằng Du Mục 'đối đầu' nhóm chống phá, tuyên bố lập vi bằng, 'nhá' loạt chứng cứ?04:05 Vụ mất con ở BV Phụ Sản Trung ương: người nhà tố 1 câu đắng lòng?03:19
Vụ mất con ở BV Phụ Sản Trung ương: người nhà tố 1 câu đắng lòng?03:19 Phạm Thoại tung hiện trạng bé Bắp, mẹ bé Bắp nghi lấy tiền cứu con làm răng sứ?03:10
Phạm Thoại tung hiện trạng bé Bắp, mẹ bé Bắp nghi lấy tiền cứu con làm răng sứ?03:10 Tiktoker qua Singapore gặp mẹ Bắp, để lọt 1 thứ sốc chưa nói trên livestream?03:36
Tiktoker qua Singapore gặp mẹ Bắp, để lọt 1 thứ sốc chưa nói trên livestream?03:36Tiêu điểm
Tin đang nóng
Tin mới nhất

Nam thanh niên đánh tới tấp người đàn ông sau va chạm giao thông

Tỉnh có diện tích nhỏ nhất ở Việt Nam, từng vào "tầm ngắm" sáp nhập

Ông Nguyễn Hồ Nam bị khởi tố, Bamboo Capital nói gì?

Ra khỏi nơi dừng đỗ không xi nhan, tài xế ô tô bị phạt đến 600.000 đồng

Bộ Chính trị chỉ đạo tạm dừng Đại hội đảng bộ cấp huyện, xã

Điều tra vụ cháy 5 ngôi nhà trong đêm ở Vĩnh Phúc

Điểm lại loạt vụ tai nạn thảm khốc trên QL6, bất ngờ vì một lý do

Thủ tướng được quyết các biện pháp cấp bách vì lợi ích quốc gia

Nam sinh lớp 9 bị xe ben cán tử vong ở Bình Dương

Việt Nam - Nhật Bản hợp tác phóng vệ tinh vào quỹ đạo năm 2025

Nổ lớn gần một chi nhánh ngân hàng

Vụ cháy gần ngã tư Bình Phước may mắn không thiệt hại về người
Có thể bạn quan tâm

Từ 3/3 - 10/3: 3 con giáp "thổi bay" khó khăn, tài vận bỗng hanh thông rực rỡ, tiền bạc, công danh đều hài lòng
Trắc nghiệm
00:39:41 04/03/2025
Mỹ nhân Trung Quốc đi tuyên truyền phim mới mà đẹp hết phần thiên hạ: Nhan sắc như nữ thần không một điểm chê
Hậu trường phim
23:53:43 03/03/2025
Phim Trung Quốc "ngọt như mía lùi" ai xem cũng cười tủm tỉm: Nam chính đẹp ngây ngất, con kiến bò qua cũng phải kinh ngạc
Phim châu á
23:51:35 03/03/2025
Gil Lê - Xoài Non dọn về ở chung nhà?
Sao việt
23:46:06 03/03/2025
Song Joong Ki đỡ mất mặt trước Song Hye Kyo
Sao châu á
23:40:20 03/03/2025
Muốn ly hôn, Cardi B đối mặt với điều kiện 'khó nhằn' từ chồng cũ
Sao âu mỹ
23:26:39 03/03/2025
Vì sao Hòa Minzy gây sốt?
Nhạc việt
23:19:28 03/03/2025
Ốc Thanh Vân tái xuất gameshow, tiết lộ chuyện chăm sóc mẹ ruột, mẹ chồng
Tv show
23:16:30 03/03/2025
Hành tung kẻ đâm cảnh sát cơ động tử vong ở Vũng Tàu
Pháp luật
22:39:18 03/03/2025
Đức chịu áp lực lớn vì đoạn tuyệt với năng lượng giá rẻ của Nga
Thế giới
22:12:42 03/03/2025
 Lạc hậu quy định kỷ luật học sinh
Lạc hậu quy định kỷ luật học sinh Hà Nội: Cháy lớn trên phố Hàng Mã
Hà Nội: Cháy lớn trên phố Hàng Mã

 Cứu sống 3 ngư dân bị chìm thuyền trên biển
Cứu sống 3 ngư dân bị chìm thuyền trên biển Khen thưởng y bác sĩ cứu 2 bé trong tai nạn cầu Thuận Phước
Khen thưởng y bác sĩ cứu 2 bé trong tai nạn cầu Thuận Phước Cứu sống bệnh nhân bị cuốn vào máy hút cát rách toác lồng ngực
Cứu sống bệnh nhân bị cuốn vào máy hút cát rách toác lồng ngực CSGT Hà Nội cứu sống bà cụ hơn 80 tuổi bị say nắng
CSGT Hà Nội cứu sống bà cụ hơn 80 tuổi bị say nắng Cứu 38 ngư dân trên tàu cá hỏng máy ở Trường Sa
Cứu 38 ngư dân trên tàu cá hỏng máy ở Trường Sa Dùng dao đâm chết vợ, hung thủ đâm thấu phổi, thủng tim để tự tử
Dùng dao đâm chết vợ, hung thủ đâm thấu phổi, thủng tim để tự tử Cô gái mất liên lạc 1 tuần sau tin nhắn 'vào Đà Nẵng đi khảo sát'
Cô gái mất liên lạc 1 tuần sau tin nhắn 'vào Đà Nẵng đi khảo sát' Xác minh clip nhóm người mặc đồ đen bịt mặt, khiêng quan tài "diễu phố"
Xác minh clip nhóm người mặc đồ đen bịt mặt, khiêng quan tài "diễu phố" Chính phủ yêu cầu bỏ thẩm quyền xử phạt vi phạm hành chính của 6 chức danh
Chính phủ yêu cầu bỏ thẩm quyền xử phạt vi phạm hành chính của 6 chức danh Máy xúc lên dốc thì mất phanh, lật xuống bờ kè khiến 1 người chết
Máy xúc lên dốc thì mất phanh, lật xuống bờ kè khiến 1 người chết Nguyên nhân vụ nổ khiến tường đổ sập, 20 ô cửa kính của ngân hàng vỡ vụn
Nguyên nhân vụ nổ khiến tường đổ sập, 20 ô cửa kính của ngân hàng vỡ vụn Va chạm xe đầu kéo trên quốc lộ 51, người phụ nữ tử vong thương tâm
Va chạm xe đầu kéo trên quốc lộ 51, người phụ nữ tử vong thương tâm 4 thanh niên khiêng quan tài diễu phố và những trò lố vi phạm an toàn giao thông
4 thanh niên khiêng quan tài diễu phố và những trò lố vi phạm an toàn giao thông Su-30MK2 sẽ trình diễn bẫy nhiệt trên bầu trời TPHCM dịp 30/4
Su-30MK2 sẽ trình diễn bẫy nhiệt trên bầu trời TPHCM dịp 30/4 Hòa Minzy nhắn tin Facebook cho "vua hài đất Bắc" Xuân Hinh, ngày hôm sau nhận được điều bất ngờ
Hòa Minzy nhắn tin Facebook cho "vua hài đất Bắc" Xuân Hinh, ngày hôm sau nhận được điều bất ngờ Cuộc hôn nhân ngắn nhất showbiz: Sao nữ bị chồng đánh sảy thai rồi vứt trên đường, ly dị sau 12 ngày cưới
Cuộc hôn nhân ngắn nhất showbiz: Sao nữ bị chồng đánh sảy thai rồi vứt trên đường, ly dị sau 12 ngày cưới
 1 Hoa hậu hàng đầu bị cúm và viêm phổi giống Từ Hy Viên, rơi vào tình trạng nguy hiểm chỉ sau 2 ngày phát bệnh
1 Hoa hậu hàng đầu bị cúm và viêm phổi giống Từ Hy Viên, rơi vào tình trạng nguy hiểm chỉ sau 2 ngày phát bệnh

 Diễn viên Trúc Anh đã chia tay bạn trai đạo diễn?
Diễn viên Trúc Anh đã chia tay bạn trai đạo diễn? Ghen tuông, chồng dùng kéo đâm người đàn ông lạ mặt trong phòng ngủ
Ghen tuông, chồng dùng kéo đâm người đàn ông lạ mặt trong phòng ngủ Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc
Kết quả vụ tranh gia sản Từ Hy Viên: 761 tỷ tiền thừa kế chia đôi, chồng Hàn có cú "lật kèo" gây sốc Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một
Sao Việt "huyền thoại" đóng MV của Hòa Minzy, cõi mạng dậy sóng vì các phân cảnh đắt giá từng chút một Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì?
Bắc Bling vừa ra mắt đã nhận gạch đá, Hòa Minzy nói gì? Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng!
Thấy có nhiều chim lợn, trường mua vàng mã, mời thầy về cúng!



 Bố mẹ vợ Quang Hải mang đặc sản thiết đãi thông gia, một mình Chu Thanh Huyền ngồi đất ăn món bình dân gây sốt
Bố mẹ vợ Quang Hải mang đặc sản thiết đãi thông gia, một mình Chu Thanh Huyền ngồi đất ăn món bình dân gây sốt