‘Cậu nhỏ’ chảy dịch, viêm loét, đi khám đã ung thư di căn
Thấy “cậu nhỏ” thường xuyên chảy dịch, viêm loét nhưng anh T. chỉ nghĩ mình bị viêm nhiễm thông thường nên tự điều trị.
Khi đến bệnh viện, bác sĩ thông báo anh bị ung thư đã di căn.
Các bác sĩ của Trung tâm Phẫu thuật Sọ mặt và Tạo hình, Bệnh viện Trung ương Quân đội 108 vừa tạo lại một “bản sao” dương vật cho một bệnh nhân nam (36 tuổi, ở Hà Nội) bị cắt mất “bản gốc” do ung thư.
Theo lời kể của anh T., cách đây 5 năm “cậu nhỏ” của anh thường xuyên bị chảy dịch, viêm loét nhưng nghĩ bị viêm nhiễm thông thường nên tự điều trị. Khi đến bệnh viện, bác sĩ thông báo anh bị ung thư đã di căn.
Anh T. đã phải cắt bỏ toàn bộ bộ phận sinh dục bao gồm dương vật, bìu, tinh hoàn… sau đó là xạ trị. Việc mất đi phần bao quy đầu – bộ phận nhạy cảm cảm thụ chức năng sinh dục sẽ làm giảm khoái cảm, đồng thời khi đi tiểu sẽ bị rỉ nước tiểu do miệng sáo không còn đóng mở được như bình thường. Chất lượng cuộc sống của anh bị giảm sút nghiêm trọng do những bất tiện về sinh hoạt cá nhân, cuộc sống tình dục cũng gặp trục trặc.
Sau khi thăm khám bệnh nhân và làm các xét nghiệm cần thiết, các bác sĩ của Trung tâm Phẫu thuật Sọ mặt và Tạo hình đã hội chẩn và phẫu thuật nhằm khắc phục những khiếm khuyết của bệnh nhân.
PGS.TS Vũ Ngọc Lâm – Giám đốc Trung tâm Phẫu thuật Sọ mặt và Tạo hình, Bệnh viện Trung ương Quân đội 108 cho biết, việc tạo hình dương vật bằng vạt da mỡ vi phẫu là một trong những kỹ thuật phức tạp nhất do phải thực hiện rất nhiều các bước khác trong cùng một thì mổ. Mục đích của phẫu thuật là tạo ra được dương vật mới có hình thể giống với dương vật thật, và quan trọng hơn là phải thực hiện được chức năng tiết niệu sinh dục.
Các bác sĩ đã lấy vạt da vùng cẳng tay để tạo hình cả thân dương vật, ống niệu đạo, quy đầu. Độ cứng của dương vật được tạo ra bằng thanh sụn sườn tự thân.
Sau mổ 2 tuần, anh T. đã có thể đứng để tiểu tiện như những người đàn ông khác, điều mà suốt 5 năm nay anh không thể làm được. Chức năng sinh dục cũng dần phục hồi do anh đã tìm lại được sự tự tin với “cậu nhỏ” mới của mình…
Các bác sĩ thực hiện ca phẫu thuật tái tạo “cậu nhỏ” cho bệnh nhân.
Ung thư dương vật có chữa được không?
Video đang HOT
Trong số các căn bệnh ung thư thì ung thư dương vật thường ít được để ý đến nhưng để lại hậu quả rất nặng nề về sức khỏe và tâm lý.
PGS.TS Vũ Ngọc Lâm cảnh báo, bất kỳ những dấu hiệu viêm loét, chảy dịch của da dương vật đều cần được khám sớm tại các cơ sở y tế để có thể điều trị kịp thời. Trong trường hợp ung thư dương vật bắt buộc phải phẫu thuật cắt bỏ thì cũng không phải hoàn toàn mất hy vọng, việc tạo hình lại dương vật hoàn toàn có thể thực hiện được.
Ung thư dương vật phát hiện sớm thì việc điều trị bảo tồn, cơ hội sống rất tốt cho bệnh nhân. Còn nếu đến muộn (từ giai đoạn 2) việc điều trị đã rất phức tạp, đại đa số phải cắt cụt hoàn toàn, nạo vét hạch bẹn hai bên, xem tình trạng đã xâm lấn di căn hay chưa.
BS. Nguyễn Đình Quân – BV Da liễu Trung ương.
Dấu hiệu ung thư dương vật cần lưu ý
Theo BS. Nguyễn Đình Quân – Bệnh viện Da liễu Trung ương, ung thư dương vật có xu hướng ngày càng gia tăng, đối tượng mắc ung thư dương vật chủ yếu rơi vào nam giới độ tuổi 40-50.
Có rất nhiều nguyên nhân dẫn đến ung thư dương vật, tuy nhiên phần lớn bệnh gặp ở bệnh nhân có hẹp bao quy đầu, một số ít trường hợp do nhiễm virus papillomavirus ở người (HPV)….
Theo BS. Quân, có đến 90% bệnh nhân ung thư dương vật có hẹp bao quy đầu. Với tình trạng hẹp bao quy đầu, dù không phải nguyên nhân gây ung thư dương vật nhưng là yếu tố tạo điều kiện khiến nam giới bị viêm mạn tính niêm mạc bao quy đầu và quy đầu. Viêm kéo dài nhiều năm có thể gây biến đổi tế bào và diễn tiến thành ung thư. Tuy nhiên, bệnh rất khó được phát hiện và điều trị sớm do tình trạng hẹp bao quy đầu về lâu dài không ảnh hưởng đến sinh hoạt cũng như quan hệ tình dục nên nhiều nam giới thường không để ý hoặc chủ quan bỏ qua.
Nam giới cần chú ý các dấu hiệu của ung thư dương vật như:
Thay đổi về màu sắc ở vùng quy đầuXuất hiện các sẩn, u nhú ở vùng quy đầu, có thể chắc, cứng, đau tức; dần dần dễ viêm loét, chảy máuCác tổn thương loét rộng hơn, sâu hơn, bờ viêm loét nham nhở, dễ chảy máuMột số thể bệnh sùi lên, cứng chắc, thâm nhiễm sâu xuống dưới, tiết dịch mủ và chảy máu có mùi thì bệnh đã nặng.
Do đó, nam giới khi thấy xuất hiện các tình trạng bất thường như viêm, sưng khi bị hẹp bao quy đầu, có nốt sùi nhỏ, loét ở vùng quy đầu, dễ chảy máu khi vệ sinh hoặc khi quan hệ tình dục… cần đến bệnh viện khám để được chẩn đoán, điều trị tốt nhất.
Béo phì, không sinh con... dễ ung thư nội mạc tử cung
Ung thư nội mạc tử cung là loại ung thư phụ khoa ác tính, di căn không chỉ tới các cơ quan cận kề tử cung, buồng trứng mà còn di căn tới phổi, gan, não, xương...
Phòng ngừa loại ung thư này như thế nào?
Các bác sĩ Bệnh viện Phụ sản Hà Nội thăm khám cho bệnh nhân lạc nội mạc tử cung - Ảnh minh họa
Bác sĩ Trần Anh Tuấn, Bệnh viện K, cho biết ung thư nội mạc tử cung là loại ung thư phụ khoa thường gặp ở nữ giới. Bệnh có thể xảy ra ở bất kỳ độ tuổi nào, nhưng phổ biến hơn trong khoảng 45-75 tuổi. Hiện bệnh đang có xu hướng trẻ hóa.
Ra máu âm đạo bất thường là triệu chứng thường gặp trong ung thư nội mạc tử cung (75-90%).
Mất cân bằng hormone là tác nhân gây bệnh
Bác sĩ Tuấn phân tích, hệ thống sinh sản của nữ gồm hai buồng trứng, hai ống dẫn trứng, một tử cung và âm đạo. Các buồng trứng sản xuất hai hormone nữ chính là estrogen và progesterone. Sự cân bằng giữa hai sự thay đổi hormone mỗi tháng làm cho nội mạc tử cung dày lên trong thời kỳ đầu của chu kỳ hằng tháng.
Nếu thai kỳ không xảy ra, nội mạc tử cung sau đó được đổ ra trong giai đoạn cuối của chu kỳ kinh nguyệt. Khi sự cân bằng của hormone thay đổi, kích thích sự tăng trưởng của nội mạc tử cung, gia tăng nguy cơ phát triển ung thư nội mạc tử cung. Những yếu tố có mức tăng estrogen trong cơ thể bao gồm:
Nhiều năm có kinh nguyệt: Nếu bắt đầu có kinh ở độ tuổi sớm trước khi 12 tuổi hoặc bắt đầu thời kỳ mãn kinh muộn, có nguy cơ cao của bệnh ung thư nội mạc tử cung hơn là một người phụ nữ khác.
Không bao giờ có thai: Mang thai dường như giảm nguy cơ ung thư nội mạc tử cung, mặc dù các chuyên gia không chắc chắn chính xác tại sao điều này có thể. Cơ thể sản xuất estrogen nhiều hơn trong thai kỳ, nhưng nó tạo ra nhiều progesterone.
Progesterone tăng sản xuất có thể bù đắp những tác động của việc gia tăng mức estrogen. Cũng có thể không có được mang thai có thể là kết quả của vô sinh do sự rụng trứng không đều, đó là lý do tại sao những phụ nữ không bao giờ mang thai có nguy cơ ung thư nội mạc tử cung.
Không thường xuyên rụng trứng:Sự rụng trứng, việc phát hành hằng tháng của một quả trứng từ một buồng trứng ở phụ nữ có kinh, là quy định của estrogen. Không thường xuyên rụng trứng hoặc không rụng trứng làm tăng tiếp xúc với estrogen.
Sự rụng trứng không đều có nhiều nguyên nhân, bao gồm cả béo phì và tình trạng được gọi là hội chứng buồng trứng đa nang (PCOS).
Đây là một tình trạng mất cân bằng nội tiết tố, trong đó ngăn chặn sự rụng trứng và kinh nguyệt. Điều trị bệnh béo phì và quản lý các triệu chứng của PCOS có thể giúp phục hồi sự rụng trứng hằng tháng và chu kỳ kinh nguyệt, giảm nguy cơ ung thư nội mạc tử cung.
Bệnh béo phì:Buồng trứng không phải là nguồn duy nhất của estrogen. Mô mỡ có thể sản xuất estrogen. Béo phì có thể làm tăng mức độ estrogen trong cơ thể, đưa tới có nguy cơ cao của bệnh ung thư nội mạc tử cung và ung thư khác.
Béo phì, phụ nữ có nguy cơ ung thư nội mạc tử cung gấp 3 lần và phụ nữ thừa cân có nguy cơ gấp hai lần. Tuy nhiên, phụ nữ gầy cũng có thể phát triển ung thư nội mạc tử cung.
Chế độ ăn giàu chất béo. Loại chế độ ăn uống có thể thêm vào nguy cơ ung thư nội mạc tử cung bằng cách thúc đẩy béo phì. Hoặc thực phẩm béo trực tiếp ảnh hưởng đến sự trao đổi chất estrogen, làm tăng thêm nguy cơ ung thư nội mạc tử cung cho phụ nữ.
Điều trị nội tiết giảm nguy cơ
Theo bác sĩ Tuấn, hầu hết các trường hợp ung thư nội mạc tử cung không ngăn ngừa được, song các yếu tố dưới đây có thể giảm nguy cơ phát triển bệnh:
Điều trị hormone (HT) với progestin: Estrogen kích thích sự tăng trưởng của nội mạc tử cung. Thay thế estrogen sau khi mãn kinh có thể làm tăng nguy cơ ung thư nội mạc tử cung. Lấy progestin tổng hợp, một hình thức của các hormone progesterone với estrogen trị liệu kết hợp làm giảm nguy cơ.
Nhưng không phải tất cả các ảnh hưởng của HT là tích cực. Lấy HT như là một liệu pháp kết hợp có thể gây tác dụng phụ nghiêm trọng và nguy cơ sức khỏe, chẳng hạn như là một nguy cơ cao của bệnh ung thư vú và cục máu đông. Vì vậy, cần trao đổi với bác sĩ để đánh giá các lựa chọn và quyết định những gì tốt nhất.
Sử dụng thuốc tránh thai lâu dài: Sử dụng thuốc ngừa thai uống có thể làm giảm nguy cơ ung thư nội mạc tử cung, ngay cả 10 năm sau khi ngừng thuốc. Rủi ro là thấp nhất ở những phụ nữ mang thai uống nhiều năm.
Duy trì một trọng lượng khỏe mạnh: Béo phì là một trong những yếu tố nguy cơ quan trọng nhất cho sự phát triển của bệnh ung thư nội mạc tử cung. Có thể giúp ngăn ngừa ung thư nội mạc tử cung bằng cách duy trì một trọng lượng khỏe mạnh.
Các mô chất béo dư thừa có thể làm tăng mức độ estrogen trong cơ thể, làm tăng nguy cơ ung thư nội mạc tử cung. Duy trì một trọng lượng khỏe mạnh khi có tuổi làm giảm nguy cơ ung thư nội mạc tử cung cũng như các bệnh khác.
Tập thể dục: Thường xuyên tập thể dục có thể có một ảnh hưởng rất lớn về nguy cơ ung thư nội mạc tử cung. Theo Hiệp hội Ung thư Mỹ, những phụ nữ tham gia vào tập thể dục mỗi ngày sẽ có một nửa nguy cơ ung thư nội mạc tử cung so với những phụ nữ không tập thể dục.
Ra máu bất thường có phải là dấu hiệu ung thư buồng trứng?  Ung thư buồng trứng là loại ung thư xảy ra khi các tế bào trong buồng trứng phát triển và phân chia bất thường. Nó có thể bắt đầu ở nhiều tế bào buồng trứng khác nhau hoặc ở các khu vực xung quanh khác, chẳng hạn như ống dẫn trứng. Ung thư buồng trứng là khối u ác tính có xuất phát...
Ung thư buồng trứng là loại ung thư xảy ra khi các tế bào trong buồng trứng phát triển và phân chia bất thường. Nó có thể bắt đầu ở nhiều tế bào buồng trứng khác nhau hoặc ở các khu vực xung quanh khác, chẳng hạn như ống dẫn trứng. Ung thư buồng trứng là khối u ác tính có xuất phát...
 Vụ ngoại tình có 1-0-2 ở Cà Mau: Chồng bắt quả tang vợ, kiểm tra điện thoại mới ngã ngửa với số "tiểu tam"05:41
Vụ ngoại tình có 1-0-2 ở Cà Mau: Chồng bắt quả tang vợ, kiểm tra điện thoại mới ngã ngửa với số "tiểu tam"05:41 Xôn xao câu chuyện "lòng tham" của người đàn ông đi xe con và 2 con cá bị rơi01:12
Xôn xao câu chuyện "lòng tham" của người đàn ông đi xe con và 2 con cá bị rơi01:12 Kinh hoàng clip bình gas mini trên bàn lẩu bất ngờ phát nổ, cảnh tượng sau đó khiến nhiều người bủn rủn chân tay00:12
Kinh hoàng clip bình gas mini trên bàn lẩu bất ngờ phát nổ, cảnh tượng sau đó khiến nhiều người bủn rủn chân tay00:12 Clip gây phẫn nộ ở Quảng Trị: Hai người phụ nữ cãi nhau rồi ném cốc thủy tinh khiến một em bé vô tội đổ máu00:43
Clip gây phẫn nộ ở Quảng Trị: Hai người phụ nữ cãi nhau rồi ném cốc thủy tinh khiến một em bé vô tội đổ máu00:43 Vụ clip người mặc đồ giống "vua cà phê" Đặng Lê Nguyên Vũ đánh nhau: Trung Nguyên lên tiếng00:17
Vụ clip người mặc đồ giống "vua cà phê" Đặng Lê Nguyên Vũ đánh nhau: Trung Nguyên lên tiếng00:17 Người phụ nữ phóng xe bỏ chạy sau tai nạn ở TP.HCM, kéo lê cả ân nhân vừa giúp mình: Đoạn clip gây phẫn nộ!01:26
Người phụ nữ phóng xe bỏ chạy sau tai nạn ở TP.HCM, kéo lê cả ân nhân vừa giúp mình: Đoạn clip gây phẫn nộ!01:26 Bé gái bất ngờ rơi xuống sông khi đang đi học về, diễn biến sau đó khiến dân mạng bủn rủn chân tay00:35
Bé gái bất ngờ rơi xuống sông khi đang đi học về, diễn biến sau đó khiến dân mạng bủn rủn chân tay00:35 Clip ô tô lao vào nhà dân, tông bay một phụ nữ đang ngồi xem điện thoại00:22
Clip ô tô lao vào nhà dân, tông bay một phụ nữ đang ngồi xem điện thoại00:22 Shipper đỏ mặt nghe thấy âm thanh nhạy cảm khi gọi điện giao trà sữa, sau 3 cuộc gọi anh chàng tuyên bố: Đem đi biếu cô đồng nát!02:18
Shipper đỏ mặt nghe thấy âm thanh nhạy cảm khi gọi điện giao trà sữa, sau 3 cuộc gọi anh chàng tuyên bố: Đem đi biếu cô đồng nát!02:18 Câu trách móc "chết thì phải bảo người ta chứ" khiến ai nghe xong cũng chực trào nước mắt00:35
Câu trách móc "chết thì phải bảo người ta chứ" khiến ai nghe xong cũng chực trào nước mắt00:35 Video kinh hoàng: Tàu du lịch bốc cháy dữ dội, 92 người la hét hoảng loạn nhảy xuống biển00:29
Video kinh hoàng: Tàu du lịch bốc cháy dữ dội, 92 người la hét hoảng loạn nhảy xuống biển00:29Tin đang nóng
Tin mới nhất

Thủ dâm bao nhiêu là quá nhiều?

Không quan hệ tình dục có ảnh hưởng đến sức khỏe?

5 lợi ích của cà phê đối với sức khỏe tình dục nam giới

5 cách 'đẩy lùi' chứng mất ngủ sau sinh

10 mẹo đối phó với những khó chịu thời kỳ mãn kinh

7 cách tự nhiên giúp nam giới tăng ham muốn tình dục

Giải pháp hỗ trợ tăng tiết testosterone, cải thiện sinh lý cho nam giới từ Châu Âu

6 nguyên nhân gây ngứa khi sử dụng băng vệ sinh

Những điều cần biết về 'giấc mơ ướt'

Những triệu chứng đáng sợ ở phụ nữ tuổi mãn kinh

Điều gì xảy ra nếu bạn ngừng 'chuyện ấy'?

Rối loạn cương dương ở nam giới mắc đái tháo đường
Có thể bạn quan tâm

Truy sát chém nhau giữa trung tâm TPHCM, một người tử vong
Pháp luật
14:58:37 10/03/2025
Thống tướng Myanmar công bố thời điểm tổ chức tổng tuyển cử
Thế giới
14:48:20 10/03/2025
Toàn bộ các cảnh quay của Yoo Ah In trong The Match đều được giữ nguyên
Hậu trường phim
14:42:35 10/03/2025
Không thời gian - Tập 57: Tâm tỏ tình với thủ trưởng Đại
Phim việt
14:31:55 10/03/2025
Dinh dưỡng cải thiện các triệu chứng của hội chứng Sjgren
Sức khỏe
14:21:30 10/03/2025
Chiều cao gây sốc hiện tại của bộ 3 "em bé quốc dân" Daehan - Minguk - Manse ở tuổi 13
Sao châu á
14:19:33 10/03/2025
Cảnh trái ngược của Zirkzee và Garnacho
Sao thể thao
14:19:31 10/03/2025
16 phút "nổi da gà" của SOOBIN: Visual màn hình LED đẹp chấn động, phong độ biểu diễn làm fan tự hào
Nhạc việt
14:16:06 10/03/2025
Người con trai hiến giác mạc của ba: "Ba mất đi nhưng ánh sáng ấy còn mãi"
Netizen
14:04:57 10/03/2025
Bữa sáng hạng thương gia của 1 hãng hàng không gây sốc với thứ được mang ra, càng bực hơn nữa khi dụng cụ ăn uống lại là đũa
Lạ vui
13:47:59 10/03/2025
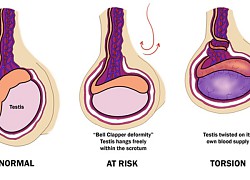 Nam sinh đột ngột đau bìu dữ dội, đến viện tinh hoàn đã tím đen
Nam sinh đột ngột đau bìu dữ dội, đến viện tinh hoàn đã tím đen Rách âm đạo khi sinh con – Nỗi sợ hãi của phụ nữ
Rách âm đạo khi sinh con – Nỗi sợ hãi của phụ nữ


 4 dấu hiệu chính cảnh báo ung thư cổ tử cung không nên bỏ qua
4 dấu hiệu chính cảnh báo ung thư cổ tử cung không nên bỏ qua Chủ quan với polyp buồng tử cung - nguy cơ cao mắc ung thư và vô sinh
Chủ quan với polyp buồng tử cung - nguy cơ cao mắc ung thư và vô sinh Bị đá vào vùng 'nhạy cảm', nam sinh phải cấp cứu ngày cuối năm
Bị đá vào vùng 'nhạy cảm', nam sinh phải cấp cứu ngày cuối năm 5 chất làm tăng nồng độ testosterone
5 chất làm tăng nồng độ testosterone Hy vọng mới cho người bệnh bị rối loạn cương dương không đáp ứng điều trị thuốc
Hy vọng mới cho người bệnh bị rối loạn cương dương không đáp ứng điều trị thuốc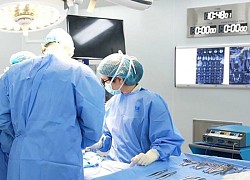 Bé trai tiểu ngồi do dị tật bẩm sinh
Bé trai tiểu ngồi do dị tật bẩm sinh
 Vừa nhận lót tay hàng chục tỷ đồng, Thành Chung liền làm một hành động với vợ hotgirl Tuyên Quang, dân tình chỉ biết choáng
Vừa nhận lót tay hàng chục tỷ đồng, Thành Chung liền làm một hành động với vợ hotgirl Tuyên Quang, dân tình chỉ biết choáng Quý Bình và 5 nam nghệ sĩ tài hoa ra đi đột ngột khi tuổi còn xanh
Quý Bình và 5 nam nghệ sĩ tài hoa ra đi đột ngột khi tuổi còn xanh Hà Anh Tuấn nhắc kỷ niệm thời hâm mộ, "đốt tiền" vì Lam Trường
Hà Anh Tuấn nhắc kỷ niệm thời hâm mộ, "đốt tiền" vì Lam Trường Có một nàng hậu không bao giờ trang điểm
Có một nàng hậu không bao giờ trang điểm
 Song Il Gook (Truyền Thuyết Jumong) bị chất vấn chuyện ăn bám vợ, suốt ngày ngửa tay xin tiền sinh hoạt
Song Il Gook (Truyền Thuyết Jumong) bị chất vấn chuyện ăn bám vợ, suốt ngày ngửa tay xin tiền sinh hoạt Khung ảnh cực hot: Hội bạn F4 Hà thành của Chi Pu - Quỳnh Anh Shyn "kề vai áp má" sau 5 năm chia phe!
Khung ảnh cực hot: Hội bạn F4 Hà thành của Chi Pu - Quỳnh Anh Shyn "kề vai áp má" sau 5 năm chia phe!
 Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?"
Nuôi đứa con bại não của cô gái quán bia suốt 25 năm, bà bán vé số đau đáu: "Phương ơi, con có còn sống không?" Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ
Lê Phương đăng ảnh nắm chặt tay Quý Bình, nghẹn ngào nói 6 chữ vĩnh biệt cố nghệ sĩ "Cháy" nhất cõi mạng: Tập thể nam giảng viên một trường ĐH mặc váy múa ba lê mừng 8/3, còn bonus cú ngã của Jennifer Lawrence
"Cháy" nhất cõi mạng: Tập thể nam giảng viên một trường ĐH mặc váy múa ba lê mừng 8/3, còn bonus cú ngã của Jennifer Lawrence "Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
"Vợ Quý Bình đẫm nước mắt, chỉ xuống đứa bé đứng dưới chân nói: Nè chị, con trai ảnh nè, ôm nó đi chị"
 Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa
Lễ an táng diễn viên Quý Bình: Vợ tựa đầu ôm chặt di ảnh, Vân Trang và các nghệ sĩ bật khóc, nhiều người dân đội nắng tiễn đưa Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão!
Nghệ sĩ Xuân Hinh nhắn 1 câu cho Sơn Tùng M-TP mà cả cõi mạng nổi bão! Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh
Tang lễ diễn viên Quý Bình: Lặng lẽ không kèn trống, nghệ sĩ khóc nấc trước di ảnh Lễ tang diễn viên Quý Bình: Hàng nghìn người chen lấn trước nhà tang lễ
Lễ tang diễn viên Quý Bình: Hàng nghìn người chen lấn trước nhà tang lễ