Cả nước có khoảng 30.000 bệnh nhân suy thận cần lọc máu
Theo báo cáo của Hội Lọc máu Việt Nam, trong nước ước có khoảng 30.000 bệnh nhân cần lọc máu nhưng y tế mới đáp ứng 30% nhu cầu điều trị.
Hội Lọc máu Việt Nam sẽ tham gia đào tạo, xây dựng mô hình lọc máu, góp phần nâng cao chất lượng điều trị cho bệnh nhân suy thận giai đoạn cuối. – ẢNH THANH HẢI
Đại hội đại biểu lần thứ nhất Hội Lọc máu Việt Nam đã được tổ chức sáng nay, 24.10, tại Hà Nội.
Theo báo cáo của Hội Lọc máu Việt Nam, bệnh thận là bệnh lý thầm lặng thường không có triệu chứng trong giai đoạn sớm. Tại Việt Nam, ước có khoảng 30.000 bệnh nhân suy thận cần lọc máu. Cả nước hiện có 5.126 máy thận nhân tạo với hơn 400 đơn vị lọc máu và khoảng 2.000 người suy thận được điều trị bằng phương pháp lọc màng bụng . Với điều kiện hiện có, trong nước hiện mới đáp ứng chưa đến 30% nhu cầu điều trị lọc máu.
Hiện tại, mô hình lọc máu tại Việt Nam chủ yếu thực hiện trong bệnh viện, không có các trung tâm lọc máu độc lập, không có mô hình lọc máu tại nhà, bệnh nhân thận nhân tạo chưa thuận lợi trong tiếp cận các cơ sở điều trị. Nhiều cơ sở y tế, lọc máu ( chạy thận nhân tạo ) chỉ là một phần của Khoa Hồi sức hoặc Khoa Thận tiết niệu.
Thực tế đó khiến các quy trình bảo hành, bảo trì máy móc, trang thiết bị chưa được thực hiện đầy đủ; bác sĩ, điều dưỡng kiêm nhiệm không tập trung cho chuyên khoa lọc máu, có thể là yếu tố gây nên sự cố trong quá trình điều trị. Như thực tế đã xảy ra tai biến y khoa tại Bệnh viện đa khoa tỉnh Hòa Bình; sự cố nhiễm khuẩn tại Bệnh viện Thái Bình, Nghệ An… ảnh hưởng chất lượng điều trị, sức khỏe người bệnh, thậm chí đã có bệnh nhân tử vong.
Tham dự và phát biểu tại đại hội, Thứ trưởng Bộ Y tế Đỗ Xuân Tuyên cho biết, tại Việt Nam, lọc máu được thực hiện lần đầu tiên năm 1972 tại Bệnh viện Bạch Mai . Qua nửa thế kỷ, hệ thống cơ sở lọc máu được hình thành rộng khắp cả nước, từ tuyến T.Ư, tuyến tỉnh đến các tuyến quận, huyện với 500 bác sĩ và trên 5.000 điều dưỡng, kỹ thuật viên lọc máu.
Video đang HOT
Bệnh nhân bị bệnh thận mạn tính giai đoạn cuối, suy thận, có chỉ định lọc máu chu kỳ (chạy thận nhân tạo) không ngừng gia tăng trên thế giới cũng như tại Việt Nam, cùng với gia tăng bệnh đái tháo đường và tăng huyết áp, vì suy thận là một trong những biến chứng nguy hiểm của hai bệnh trên.
Hiện nay, Việt Nam có khoảng 30.000 bệnh nhân lọc máu, chiếm 0.031% dân số. Dự kiến, số lượng bệnh nhân có nhu cầu lọc máu sẽ gia tăng trong những năm tới, đòi hỏi ngành lọc máu phải mở rộng và phát triển hơn nữa.
Hội lọc máu Việt Nam là tổ chức xã hội – nghề nghiệp. Hội sẽ tham gia công tác điều trị, đào tạo và nghiên cứu khoa học, góp phần nâng cao chất lượng cuộc sống của bệnh nhân lọc máu cũng như phát triển chuyên ngành lọc máu.
Hội Lọc máu Việt Nam được thành lập theo quyết định 551/QĐ-BNV ngày 4.8.2020 của Bộ Nội vụ.
Đại hội đại biểu lần thứ nhất Hội Lọc máu Việt Nam đã bầu Ban Chấp hành gồm 99 thành viên là các bác sĩ chuyên ngành về thận nhân tạo, lọc máu tại các đơn vị y tế trên cả nước. TS-BS Nguyễn Hữu Dũng, Phó giám đốc Trung tâm Thận tiết niệu và Lọc máu (Bệnh viện Bạch Mai, Hà Nội) là Chủ tịch Hội.
Hội Lọc máu Việt Nam sẽ tham gia các hoạt động đào tạo, nghiên cứu khoa học, tập huấn, hội thảo khoa học, hợp tác quốc tế. Tham gia xây dựng mô hình lọc máu mới; hỗ trợ chuyên môn cho các đơn vị lọc máu tại địa phương… góp phần nâng cao chất lượng điều trị cho bệnh nhân thận nhân tạo.
Bệnh nhân được ghép thận thành công: "Tôi vô cùng biết ơn các bác sĩ"
Bệnh nhân Đ.X.T. (49 tuổi, Hà Nội) bày tỏ sự biết ơn đối với đội ngũ y bác sĩ bệnh viện Hữu nghị Việt Đức vì đã ghép thận cho anh thành công.
Sẽ phải chạy thận nhân tạo suốt đời
PGS.TS Nguyễn Quang Nghĩa - Giám đốc Trung tâm ghép tạng, bệnh viện Hữu nghị Việt Đức - cho biết: "Bệnh nhân Đ.X.T. có tiền sử suy thận mạn giai đoạn cuối độ II từ năm 2017, điều trị bảo tồn (dùng thuốc, lọc máu, chưa cần thay thế thận). Tuy nhiên, đến tháng 1/2020, bệnh nhân chuyển sang bệnh thận mạn giai đoạn cuối, phải chạy thận nhân tạo chu kỳ 3 lần/tuần tại bệnh viện Hữu nghị Việt Đức.
Nếu không được thay thận, bệnh nhân phải lọc máu, chạy thận nhân tạo suốt đời, nguy cơ ảnh hưởng đến chức năng tim, nhiễm trùng, suy tim, bệnh lý cơ xương khớp... Ngoài ra, việc chạy thận nhân tạo lâu ngày cũng ảnh hưởng đến kinh tế của gia đình người bệnh".
Nếu không được thay thận, bệnh nhân phải lọc máu, chạy thận nhân tạo suốt đời.
Trên thực tế, do chi phí cao của các biện pháp điều trị thay thế thận nên điều trị thay thế thận chỉ áp dụng chủ yếu (80%) cho người bệnh tại các nước đã phát triển. Trong khi đó, tại các nước đang phát triển thì tỉ lệ này chỉ là 10-20%, và rất nhiều người bệnh không được ghép thận sẽ tử vong với các biến chứng của suy thận giai đoạn cuối.
Hồi sinh sự sống
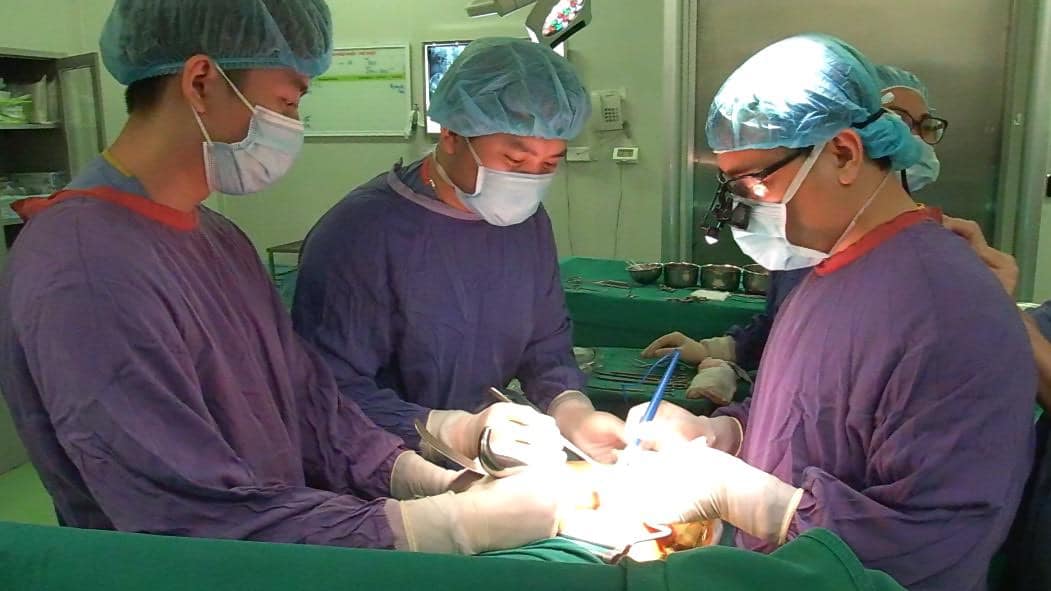
Ngày 28/9 vừa qua, bệnh nhân Đ.X.T. được ghép thận từ người cho sống. Đây là ca ghép thận thứ 1.000 được thực hiện tại bệnh viện Hữu nghị Việt Đức, trường hợp ghép thận đầu tiên tại bệnh viện hữu nghị Việt Đức là vào năm 2002. Trong đó, đến thời điểm hiện tại, có tới 122 ca ghép thận từ người cho chết não (12%).
Bệnh nhân vô cùng biết ơn đến các bác sĩ đã tận tâm cứu chữa cho mình.
Theo các bác sĩ, ca ghép thận cho bệnh nhân Đ.X.T. được tiến hành trong 3 giờ đồng hồ. Sau phẫu thuật, người bệnh được hồi sức tích cực theo dõi và điều trị. Hiện tại sau 10 ngày ghép thận, bệnh nhân Đ.X.T. hoàn toàn ổn định, tỉnh táo, ăn uống bình thường và có thể xuất viện, sớm trở lại cuộc sống bình thường.
"Tôi vô cùng biết ơn các bác sĩ bệnh viện đã tận tâm cứu chữa cho tôi. Hy vọng sẽ có thêm nhiều người bệnh được hồi sinh sự sống như tôi...". Trong niềm vui vô hạn, bệnh nhân Đ.X.T. không ngừng cảm ơn các y bác sĩ, cảm ơn người hiến thận đã trao cho anh thêm cơ hội sống. Với anh - một cuộc sống mới hạnh phúc lại bắt đầu.
Tiến hành 100% mổ nội soi lấy tạng từ người hiến sống
"Bệnh viện Hữu nghị Việt Đức là đơn vị đứng đầu cả nước về ghép tạng từ người cho chết não. Người cho chết não cùng lúc có thể hiến 2 quả thận để ghép cho 1 bệnh nhân và có thể hiến nhiều tạng khác như: tim, phổi, gân, giác mạc, mạch máu để mang lại sự sống cho nhiều người bệnh.
Kỹ thuật ghép thận từ người cho chết não có nhiều ưu điểm hơn từ người cho sống bởi khi lấy tạng từ người hiến sống phải đảm bảo an toàn tuyệt đối cho người hiến. Phẫu thuật trên thể trạng bệnh nhân khỏe mạnh, mọi thao tác lấy tạng đều phải chính xác, tránh tai biến.
Lấy tạng từ người cho chết não sẽ lấy được những mạch máu dài hơn so với lấy từ người hiến sống, tạo thuận lợi cho cuộc ghép. Đối với người hiến sống, chỉ lấy được các mạch máu ngắn hơn, do vậy để cuộc ghép thuận lợi, các bác sĩ đã có nhiều phương án giải quyết như: Chuyển các mạch máu khác để ghép thận, tạo hình làm dài các mạch thận bằng các tĩnh mạch sinh dục hoặc đoạn mạch được bảo quản từ ngân hàng mô.
Hiện nay, bệnh viện Hữu nghị Việt Đức tiến hành 100% mổ nội soi lấy tạng từ người hiến sống, giúp giảm đau sau mổ, đảm bảo yếu tố thẩm mỹ, hồi phục nhanh, rút ngắn thời gian nằm viện", TS.BS Ninh Việt Khải - Phó Giám đốc trung tâm Ghép tạng, bệnh viện Hữu nghị Việt Đức thông tin thêm.
Bệnh viện Việt Đức xác lập kỷ lục, ca ghép thận thành công thứ 1000  Đây là ca ghép thận thành công thứ 1000 được thực hiện tại Bệnh viện Hữu nghị Việt Đức kể từ ca ghép đầu tiên năm 2002. Nam bệnh nhân tên Đ.X.T., 49 tuổi, ở Hà Nội, có tiền sử suy thận mạn giai đoạn cuối độ II từ năm 2017, điều trị bảo tồn (dùng thuốc, lọc máu, chưa cần thay thế...
Đây là ca ghép thận thành công thứ 1000 được thực hiện tại Bệnh viện Hữu nghị Việt Đức kể từ ca ghép đầu tiên năm 2002. Nam bệnh nhân tên Đ.X.T., 49 tuổi, ở Hà Nội, có tiền sử suy thận mạn giai đoạn cuối độ II từ năm 2017, điều trị bảo tồn (dùng thuốc, lọc máu, chưa cần thay thế...
 Khối Quân nhân Trung Quốc hát vang "Như có Bác trong ngày đại thắng"00:55
Khối Quân nhân Trung Quốc hát vang "Như có Bác trong ngày đại thắng"00:55 Lời khai của nghi phạm bắn chết thanh niên gặp bên đường ở Quảng Trị08:01
Lời khai của nghi phạm bắn chết thanh niên gặp bên đường ở Quảng Trị08:01 Hà Nội: Làm rõ vụ rao bán "giấy mời A80 giả", hàng chục người bị chiếm đoạt tiền03:13
Hà Nội: Làm rõ vụ rao bán "giấy mời A80 giả", hàng chục người bị chiếm đoạt tiền03:13 Uy lực tổ hợp tên lửa đạn đạo của Quân đội nhân dân Việt Nam03:00
Uy lực tổ hợp tên lửa đạn đạo của Quân đội nhân dân Việt Nam03:00 Xử lý người tung tin sai về clip cựu chiến binh 90 tuổi không được xem diễu binh03:37
Xử lý người tung tin sai về clip cựu chiến binh 90 tuổi không được xem diễu binh03:37 Căn bệnh khiến Ngọc Trinh qua đời ngày càng nguy hiểm, người trẻ càng dễ mắc?02:42
Căn bệnh khiến Ngọc Trinh qua đời ngày càng nguy hiểm, người trẻ càng dễ mắc?02:42 Nga bác tin thả UAV sang Đức theo dõi tuyến vận chuyển vũ khí Mỹ08:21
Nga bác tin thả UAV sang Đức theo dõi tuyến vận chuyển vũ khí Mỹ08:21 Israel tuyên bố thành phố Gaza thành 'vùng chiến sự', phát hiện thi thể con tin07:08
Israel tuyên bố thành phố Gaza thành 'vùng chiến sự', phát hiện thi thể con tin07:08 Mỹ điều thêm tàu chiến, Tổng thống Venezuela tuyên bố cứng rắn08:45
Mỹ điều thêm tàu chiến, Tổng thống Venezuela tuyên bố cứng rắn08:45 Tàu chiến Mỹ 'dàn trận' ra sao ở cửa ngõ Venezuela?17:30
Tàu chiến Mỹ 'dàn trận' ra sao ở cửa ngõ Venezuela?17:30 Tổng thống Ukraine lên tiếng vụ cựu Chủ tịch Quốc hội bị bắn chết trên phố01:31
Tổng thống Ukraine lên tiếng vụ cựu Chủ tịch Quốc hội bị bắn chết trên phố01:31Tiêu điểm
Tin đang nóng
Tin mới nhất
Căn bệnh nguy hiểm gia tăng, 5 người nhiễm thì 1 không qua khỏi

Lợi ích bất ngờ của hoa bí ngô với người tiểu đường
Những dấu hiệu quan trọng gợi ý nhồi máu cơ tim cấp
Gắp thành công dị vật dài 1 mét mắc kẹt trong bàng quang người đàn ông
Dấu hiệu nhận biết bệnh tay chân miệng

Tây Ninh: Hàng loạt ca nhập viện cấp cứu do rắn lục đuôi đỏ tấn công

Giải pháp tiềm năng giúp bệnh nhân hóa trị hạn chế rụng tóc

Nhiều người nguy kịch, trên cơ thể có vết cắn của một loại rắn độc

Bạn được phép uống bao nhiêu tách cà phê mỗi ngày?

6 công dụng đưa rau má trở thành 'nhân sâm đất'

Phẫu thuật thành công túi phình mạch não cho cụ bà 90 tuổi
Bệnh nhân ung thư đường tiêu hóa được điều trị bằng giải pháp mới
Có thể bạn quan tâm

Chính phủ bàn sửa Luật Thuế thu nhập cá nhân và hàng loạt luật quan trọng
Tin nổi bật
07:31:26 05/09/2025
Đi ăn sáng, cô gái gặp lại mối tình đầu sau 16 năm, cái kết đẹp như phim
Netizen
07:25:13 05/09/2025
Tóc Tiên lên tiếng tranh cãi "cướp spotlight" Ngọc Thanh Tâm, làm lố ở Gia Đình Haha
Tv show
07:17:45 05/09/2025
Bé gái 1 tuổi bị bầm tím mặt khi gửi nhà trẻ ở Bắc Ninh: Công an tạm giữ cô giáo
Pháp luật
07:16:20 05/09/2025
Samsung chính thức dừng hỗ trợ Galaxy Note 20: khép lại kỷ nguyên huyền thoại Galaxy Note
Đồ 2-tek
07:12:41 05/09/2025
Lê Khánh trở lại màn ảnh, hé lộ tương tác cùng Thuận Nguyễn
Hậu trường phim
07:12:41 05/09/2025
Nghệ sĩ Trần Mạnh Tuấn: 'Tiền bạc với tôi không còn quan trọng'
Sao việt
07:05:11 05/09/2025
Con trai 17 tuổi của Hà Kiều Anh gây chú ý khi đệm đàn cho diva Hồng Nhung
Nhạc việt
06:53:45 05/09/2025
Không tin nổi BLACKPINK đóng cameo bom tấn "bé Tư", siêu hit 9 năm tuổi dự gây bão toàn cầu
Nhạc quốc tế
06:45:12 05/09/2025
Bạn thân G-Dragon lâm vào tình trạng kiệt quệ kinh hoàng, suýt ngất xỉu
Sao châu á
06:35:20 05/09/2025
 Mẹ tự hào vì con trai 5 tuổi luôn giữ móng tay gọn sạch, để rồi “chết lặng” vì câu nói của bác sĩ: “May mà đến sớm”
Mẹ tự hào vì con trai 5 tuổi luôn giữ móng tay gọn sạch, để rồi “chết lặng” vì câu nói của bác sĩ: “May mà đến sớm”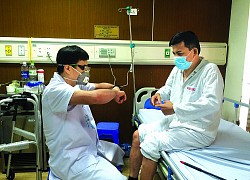 Nắn chỉnh xương có thể thay thế phẫu thuật đĩa đệm?
Nắn chỉnh xương có thể thay thế phẫu thuật đĩa đệm?

 Bệnh nhân hiếm hoi bị suy thận mạn có thai được bệnh viện tỉnh cứu sống
Bệnh nhân hiếm hoi bị suy thận mạn có thai được bệnh viện tỉnh cứu sống Tôi đi chạy thận nhân tạo
Tôi đi chạy thận nhân tạo Vụ máy chạy thận có vấn đề, vẫn điều trị cho bệnh nhân tại bệnh viện
Vụ máy chạy thận có vấn đề, vẫn điều trị cho bệnh nhân tại bệnh viện Nguy cơ nhiễm nCoV ở bệnh nhân chạy thận
Nguy cơ nhiễm nCoV ở bệnh nhân chạy thận Xúc động câu chuyện sinh con của bệnh nhân ung thư máu
Xúc động câu chuyện sinh con của bệnh nhân ung thư máu Cảnh báo ngộ độc thuốc diệt cỏ Paraquat
Cảnh báo ngộ độc thuốc diệt cỏ Paraquat Một năm thở máy, người đàn ông 48 tuổi vượt qua kỳ tích
Một năm thở máy, người đàn ông 48 tuổi vượt qua kỳ tích Một tuần không chạy thận được do kẹt trong lũ
Một tuần không chạy thận được do kẹt trong lũ Nạn nhân ngộ độc cồn công nghiệp vẫn không ngừng gia tăng
Nạn nhân ngộ độc cồn công nghiệp vẫn không ngừng gia tăng Huyết tương trắng đục như sữa do mỡ máu cao
Huyết tương trắng đục như sữa do mỡ máu cao Vừa ECMO vừa lọc máu liên tục, cứu bé sơ sinh nguy kịch sau mổ tim bẩm sinh
Vừa ECMO vừa lọc máu liên tục, cứu bé sơ sinh nguy kịch sau mổ tim bẩm sinh Viêm cầu thận cấp và các biến chứng nghiêm trọng
Viêm cầu thận cấp và các biến chứng nghiêm trọng Cơ thể thay đổi thế nào nếu uống nước mật ong chanh vào buổi sáng?
Cơ thể thay đổi thế nào nếu uống nước mật ong chanh vào buổi sáng? Nấm da: Biểu hiện thường gặp và sai lầm trong điều trị
Nấm da: Biểu hiện thường gặp và sai lầm trong điều trị Việt Nam có loại nước được ví như 'thần dược' cho tim mạch lại ngừa cả ung thư
Việt Nam có loại nước được ví như 'thần dược' cho tim mạch lại ngừa cả ung thư 5 cách đi bộ tốt cho tim mạch và vóc dáng
5 cách đi bộ tốt cho tim mạch và vóc dáng Nguy cơ liệt mặt, mù lòa từ u tuyến nước bọt ác tính
Nguy cơ liệt mặt, mù lòa từ u tuyến nước bọt ác tính Rối loạn nội tiết hiếm gặp, cô gái 20 tuổi chưa dậy thì
Rối loạn nội tiết hiếm gặp, cô gái 20 tuổi chưa dậy thì Tác dụng bất ngờ của tôm đối với sức khỏe
Tác dụng bất ngờ của tôm đối với sức khỏe Lạm dụng thuốc lá làm tăng nguy cơ mắc ung thư phổi ở nam giới
Lạm dụng thuốc lá làm tăng nguy cơ mắc ung thư phổi ở nam giới Vụ án sản xuất kẹo Kera - khách hàng đã bị lừa dối như thế nào?
Vụ án sản xuất kẹo Kera - khách hàng đã bị lừa dối như thế nào? 7 ngôi sao diễn hay nhất Việt Nam: Trấn Thành xếp sau Tuấn Trần, hạng 1 đẳng cấp hàng đầu không ai dám ý kiến
7 ngôi sao diễn hay nhất Việt Nam: Trấn Thành xếp sau Tuấn Trần, hạng 1 đẳng cấp hàng đầu không ai dám ý kiến Phạm Quỳnh Anh tung full đoạn chat đáp trả Bảo Anh, giải thích lý do im lặng nhưng netizen vẫn "ném đá" không ngừng vì 1 chi tiết
Phạm Quỳnh Anh tung full đoạn chat đáp trả Bảo Anh, giải thích lý do im lặng nhưng netizen vẫn "ném đá" không ngừng vì 1 chi tiết Hoàng Dung đẹp nhất màn ảnh tự vẫn vì tình, phải 40 năm sau sự thật mới được hé lộ
Hoàng Dung đẹp nhất màn ảnh tự vẫn vì tình, phải 40 năm sau sự thật mới được hé lộ Mỗi lần được chồng khen ngợi, tôi chỉ muốn quỳ xuống xin anh ly hôn
Mỗi lần được chồng khen ngợi, tôi chỉ muốn quỳ xuống xin anh ly hôn Mộ án ngữ giữa đường, Hải Phòng yêu cầu dừng lưu thông qua khu dân cư
Mộ án ngữ giữa đường, Hải Phòng yêu cầu dừng lưu thông qua khu dân cư
 Máy bay vận tải quân sự Nga hạ cánh khẩn cấp
Máy bay vận tải quân sự Nga hạ cánh khẩn cấp Nữ Tiktoker nhảy lầu tự tử, hành động gây bàng hoàng ở TPHCM
Nữ Tiktoker nhảy lầu tự tử, hành động gây bàng hoàng ở TPHCM
 Vệ sĩ của Mỹ Tâm
Vệ sĩ của Mỹ Tâm Hot nhất Weibo sáng nay: "Đệ nhất mỹ nữ Bắc Kinh" cưới chồng cũ Triệu Lệ Dĩnh?
Hot nhất Weibo sáng nay: "Đệ nhất mỹ nữ Bắc Kinh" cưới chồng cũ Triệu Lệ Dĩnh? Tâm thư xúc động của khối trưởng quân nhân Nga: "Tôi thật sự muốn được ôm từng người và chụp chung một bức ảnh"
Tâm thư xúc động của khối trưởng quân nhân Nga: "Tôi thật sự muốn được ôm từng người và chụp chung một bức ảnh" Diễn viên ở nhà 1.800m2 đẹp như resort: Gia tộc lừng lẫy, 51 tuổi lại độc thân, con gái xinh như hoa hậu
Diễn viên ở nhà 1.800m2 đẹp như resort: Gia tộc lừng lẫy, 51 tuổi lại độc thân, con gái xinh như hoa hậu Tang lễ NSƯT Ngọc Trinh: Hình ảnh cha già run rẩy tiễn con gây nghẹn ngào
Tang lễ NSƯT Ngọc Trinh: Hình ảnh cha già run rẩy tiễn con gây nghẹn ngào "Hoạ mi tóc nâu" Mỹ Tâm: Nữ doanh nhân kín tiếng, sở hữu khối tài sản khủng
"Hoạ mi tóc nâu" Mỹ Tâm: Nữ doanh nhân kín tiếng, sở hữu khối tài sản khủng Bi kịch gây sốc: Vợ hot girl của "sao nam hàng tuyển" bị thủ lĩnh dị giáo tẩy não, xâm hại
Bi kịch gây sốc: Vợ hot girl của "sao nam hàng tuyển" bị thủ lĩnh dị giáo tẩy não, xâm hại