Bệnh vô sinh ở nữ giới gồm những nguyên nhân nào dễ gây vô sinh
Hiện nay, ngày càng nhiều cặp vợ chồng phải đối mặt với vấn đề vô sinh hiếm muộn.
Vô sinh (hiếm muộn) là tình trạng cặp vợ chồng chung sống thường xuyên với nhau trong khoảng thời gian một năm mà người vợ không đậu thai, mặc dù không sử dụng biện pháp tránh thai nào.
Dưới đây là Những nguyên nhân dễ gây vô sinh ở phụ nữ. Mời các chị em cùng xem.
Một cặp vợ chồng gọi là vô sinh nguyên phát nếu trong tiền sử họ chưa có thai lần nào. Nhưng nếu trong tiền sử họ đã có ít nhất một lần mang thai, sanh sẩy hoặc phá thai kế hoạch, rồi quá thời hạn một năm sau đó muốn có thai mà vẫn không có thai trở lại gọi là vô sinh thứ phát.
Vô sinh có thể là nguyên phát với người vợ hay với người chồng hay với cả chồng và vợ. Tương tự như vậy, vô sinh có thể là thứ phát đối với người chồng và người vợ hoặc cả hai.
3 nguyên nhân hàng đầu gây vô sinh ở nữ giới
Có ba nhóm nguyên nhân khiến phụ nữ khó mang thai, do vậy, chị em cần đến gặp các thầy thuốc chuyên khoa sớm để tìm ra nguyên nhân và điều trị đúng mới mang lại hiệu quả.
Không rụng trứng
Để biết có rụng trứng hay không, bạn có thể dựa vào các triệu chứng như: kinh nguyệt có đều hay không, ra chất nhầy giữa chu kỳ kinh, nhiệt độ cơ thể, siêu âm sự phát triển nang noãn và xét nghiệm máu định lượng nội tiết. Trong đó, định lượng nội tiết, siêu âm hoặc nội soi ổ bụng sẽ giúp chẩn đoán
Khoảng 70 – 80% phụ nữ không rụng trứng do mắc hội chứng buồng trứng đa nang với biểu hiện: kinh thưa, mất kinh hoặc mọc nhiều trứng cá, lông rậm, béo bệu và kèm theo nhiều nang nhỏ được phát hiện khi siêu âm.
Bên cạnh đó, phụ nữ đến tuổi sinh sản không rụng trứng còn do suy yếu vùng dưới đồi – tuyến yên ở não bộ vốn là cơ quan kích thích buồng trứng hoạt động, hoặc do tăng tiết prolactin dẫn tới ức chế buồng trứng. Do vậy, lời khuyên đầu tiên cho chị em là hãy cố gắng thư giãn, thoải mái, tin tưởng vào thầy thuốc, điều này đóng góp 50% vào sự thành công trong điều trị vô sinh.
Tắc vòi trứng
Đây là nguyên nhân chiếm đến 40% các trường hợp vô sinh ở nữ giới và có liên quan đến tiền sử hút và nạo thai. Do vậy, phụ nữ cần thiết phải sử dụng các biện pháp tránh thai an toàn. Nếu lỡ có thai thì nên đến hút và nạo thai ở các cơ sở y tế chuyên khoa bảo đảm an toàn. Phương pháp nội soi ổ bụng để gỡ dính tắc vòi trứng, mở thông vòi hoặc nối lại vòi… sẽ mang lại hiệu quả tốt trong các trường hợp bị tổn thương ít và nhẹ. 70% các trường hợp còn lại chỉ có thể có thai bằng phương pháp thụ tinh ống nghiệm.
Tổn thương dính ở cổ tử cung, hoặc ở buồng tử cung
Nguyên nhân vô sinh này thường liên quan tới tiền sử hút thai và nạo thai. Dính buồng tử cung (TC) ở mức độ nhẹ là dính một phần niêm mạc buồng TC. Khi bị dính buồng TC có biểu hiện kinh ít và thưa, đau bụng khi hành kinh. Tuy nhiên, cũng có thể dính toàn bộ buồng TC với biểu hiện là mất kinh hoàn toàn sau nạo hút thai. Có những phụ nữ may mắn hơn chỉ dính một phần ngoài ống TC, không bị tổn thương đến niêm mạc TC. Trong trường hợp này, việc điều trị đơn giản hơn. Với trường hợp bị dính TC, dù một phần hay toàn bộ thì việc điều trị cũng phức tạp và tỷ lệ tái phát rất cao.
Ngày nay, với tiến bộ của y học, các tổn thương dính buồng TC đã được giải quyết bằng phẫu thuật nội soi. Để tránh dính sau mổ, bác sĩ cũng có thể đặt vòng chống dính và cho uống thuốc nội tiết để tạo kinh nhân tạo từ 4 – 5 tháng, tùy theo tình trạng tổn thương dính. Mặc dù kết quả điều trị dính buồng trứng TC đã có nhiều tiến bộ và khả quan trong những năm gần đây, nhưng nguyên nhân này cũng là nguyên nhân khiến nhiều bác sĩ chuyên ngành vô sinh trăn trở, đặc biệt là các bệnh nhân bị dính buồng TC toàn bộ.
7 nguyên nhân thường gặp gây vô sinh ở nữ giới
Tỷ lệ vô sinh ở giới nữ trong xã hội hiện đại ngày một cao với nhiều lý do khác nhau. Dưới đây là 7 nguyên nhân có thể dẫn đến vô sinh:
Các vấn đề về nội tiết
Vấn để về nội tiết là một trong những nguyên nhân phổ biến dẫn đến hiện tượng chu kỳ không rụng trứng. Quá trình rụng trứng phụ thuộc vào sự cân bằng của các hormone và sự tương tác. Bất cứ sự gián đoạn nào trong quá trình này đều có thể ngăn chặn sự rụng trứng.
Bệnh lạc nội mạc tử cung
Bệnh lạc nội mạc tử cung xảy ra khi các mô trong tử cung phát triển bên ngoài tử cung. Điều này có ảnh hưởng đến chức năng của tử cung, buồng trứng và ống dẫn trứng. Bệnh này cũng gây đau bụng lúc có kinh, trứng rụng bất thường và loa vòi không bắt được trứng. Đây là một trong những nguyên nhân hàng đầu dẫn đến tình trạng vô sinh ở nữ giới.
Nhiễm trùng tiểu khung
Nếu bạn bị viêm tắc vòi trứng thì trứng và tinh trùng sẽ không thể gặp nhau để thụ tinh được. Đây cũng là nguyên nhân khá phổ biến dẫn đến chứng vô sinh ở nữ giới.
Mãn kinh sớm
Một nguyên nhân nữa dẫn đến chứng vô sinh ở chị em là thời kỳ đầu mãn kinh. Thông thường, độ tuổi mãn kinh của chị em là từ 55 tuổi trở lên nhưng cũng có nhiều người bắt đầu thời kỳ mãn kinh từ năm 40 tuổi. Thậm chí, có những người đi qua giai đoạn này từ năm 25 tuổi. Vì lý do đó mà họ không thể có con.
U xơ tử cung
Đây là những khối u lành tính làm tổ trên thành tử cung. Căn bệnh này phổ biến ở những phụ nữ tuổi 30-40. Nó có thể gây trở ngại cho quá trình cấy ghép đúng cách của trứng.
Thuốc
Có một số loại thuốc có thể gây vô sinh tạm thời ở nữ giới. Trong nhiều trường hợp, khả năng sinh sản được khôi phục sau khi ngừng sử dụng các loại thuốc kháng sinh. Vì vậy, tốt hơn hết là bạn nên tham khảo ý kiến bác sĩ trước khi uống thuốc và tìm hiểu về tác dụng phụ của mỗi loại thuốc bạn uống.
Caffeine
Caffeine được chứng minh là chắc chắn làm giảm khả năng sinh sản của nữ giới. Vì vậy, cách tốt nhất là bạn nên giảm lượng caffeine sử dụng hàng ngày. Điều này không hoàn toàn dễ dàng nếu bạn là người nghiện chất caffeine nhưng bạn phải tử bỏ nếu muốn có con nhanh.
Trên đây là những nguyên nhân chính dẫn đến vô sinh ở nữ giới nhưng còn rất nhiều nguyên nhân khác nữa bạn có thể trao đổi trực tiếp với bác sĩ phụ khoa để có thêm thông tin. Nếu bạn nghi ngờ mình có thể vô sinh, đừng ngại ngần trao đổi sớm với bác sĩ vì biết bệnh và chữa trị bệnh sớm sẽ khiến tình trạng bệnh tật nhanh được khắc phục.
Trên đây là những nguyên nhân chính gây ra vô sinh ở nữ giới, các chị em nên xem để phòng tránh bệnh vô sinh 1 cách hiệu quả nhé. Chúc sức khỏe .
Theo Phuongchau
Thụ tinh nhân tạo bằng phương pháp bơm tinh trùng
Thụ tinh nhân tạo bằng phương pháp bơm tinh trùng vào buồng tử cung (Intra-uterine insemination - IUI) là phương pháp điều trị vô sinh đầu tay và được áp dụng phổ biến nhất.
Nguyên tắc của IUI là làm giảm các tác động bất lợi của môi trường âm đạo và chất nhầy cổ tử cung lên tinh trùng; đồng thời đặt tinh trùng ở vị trí gần trứng nhất.
Cùng với sự phát triển của các kỹ thuật hỗ trợ sinh sản, việc sử dụng tinh trùng đã qua lọc, rửa và kích hoạt đã trở thành tiêu chuẩn điều trị trong IUI từ những năm đầu thập kỷ 80. Kỹ thuật chuẩn bị tinh trùng (lọc, rửa, hoạt hóa) đã làm thay đổi bộ mặt của kỹ thuật IUI, giảm đáng kể tỉ lệ các biến chứng thường gặp (đau, co thắt tử cung, nhiễm trùng...), đồng thời tăng đáng kể tỉ lệ thụ thai.
Video đang HOT
CHỈ ĐỊNH
Do tính hiệu quả, giá thành thấp và kỹ thuật đơn giản, kỹ thuật IUI hiện được áp dụng rộng rãi cho nhiều chỉ định.
1. Bất thường phóng tinh: lỗ tiểu đóng thấp, chấn thương tủy sống, xuất tinh ngược dòng, bất lực do nguyên nhân thực thể hay tâm lý.
2. Yếu tố cổ tử cung: chất nhầy cổ tử cung không thuận lợi, ít chất nhầy cổ tử cung.
3. Vô sinh nam: tinh trùng ít, tinh trùng di động kém, tinh trùng dị dạng, phối hợp các bất thường trên.
4. Miễn dịch: kháng thể kháng tinh trùng ở nam giới (tự kháng thể) hoặc kháng thể kháng tinh trùng ở nữ giới ở cổ tử cung, trong huyết thanh.
5. Vô sinh không rõ nguyên nhân.
6. Lạc nội mạc tử cung: dạng nhẹ, vừa.
7. Rối loạn phóng noãn: sau khi điều trị gây phóng noãn, người ta phối hợp với IUI để tăng tỉ lệ thành công của chu kỳ điều trị.
8. Phối hợp nhiều bất thường trên.
Điều kiện để có thể thực hiện điều trị IUI gồm: người vợ có ít nhất 1 trong 2 vòi trứng thông và buồng trứng còn hoạt động và tinh dịch đồ chồng bình thường hoặc bất thường ở mức độ nhẹ và vừa. Mẫu tinh trùng sau rửa phải đạt tối thiểu 1 triệu tinh trùng di động/1ml.
KỸ THUẬT THỰC HIỆN
Kỹ thuật thực hiện IUI hiện nay thường bao gồm 3 bước: Kích thích buồng trứng - Chuẩn bị tinh trùng - Bơm tinh trùng.
A. KÍCH THÍCH BUỒNG TRỨNG (Ovarian stimulation)
Tỉ lệ thành công của các chu kỳ điều trị IUI tăng rõ rệt nếu có kích thích buồng trứng. Khi kích thích buồng trứng, nếu đạt được nhiều nang noãn, khả năng thu tinh và có thai sẽ tăng. Mục đích của kích thích buồng trứng là tạo được sự phát triển của 3, tối đa là 4 nang noãn trưởng thành và chứa noãn có khả năng thụ tinh, đồng thời chuẩn bị nội mạc tử cung cho sự làm tổ của phôi. Nếu số nang noãn trưởng thành nhiều hơn 4, tỉ lệ đa thai thường cao.
Có thể sử dụng hầu hết các phác đồ kích thích buồng trứng các phác đồ có sử dụng hMG/FSH thường có tỉ lệ phóng noãn cao và số nang noãn nhiều hơn, dẫn đến tỉ lệ thành công cao hơn.
1. Các phác đồ có thể sử dụng
- CC
- CC hMG/FSH
- hMG/FSH
- GnRHa hMG/FSH (cực ngắn, ngắn, hoặc dài )
* CC: clomiphene citrate; hMG: human menopausal gonadotrophin; FSH: follicle stimulating hormone;
* GnRHa: gonadotrophin releasing hormone agonist
2. Cơ chế tác dụng
Ức chế estrogen: Clomiphene Citrate (hoặc Tamoxifen)
Các thuốc này, do cấu trúc tương tự estrogen, ức chế cạnh tranh các thụ thể estrogen, gây đáp ứng tăng tiết FSH, LH ở tuyến yên (chủ yếu FSH), kích thích quá trình sản sinh và phát triển các nang noãn.
- Gonadotrophin: hMG, FSH, hCG
hMG (FSH và LH tỉ lệ 1:1) và FSH kích thích quá trình sản sinh và phát triển các nang noãn.
hCG tác dụng sinh học tương tự LH, nhưng mạnh hơn và kéo dài hơn, có tác dụng làm chín các nang noãn trưởng thành và gây rụng trứng.
- GnRH, đồng vận GnRH (GnRH agonist)
Bơm GnRH phóng thích GnRH theo nhịp như sinh lý bình thường kích thích tuyến yên sản xuất FSH, LH
GnRH agonist (GnRHa) khi cho liên tục có 2 pha tác dụng: pha I (flare-up) kích thích tuyến yên tiết FSH, LH; pha II (flare-down) ức chế tuyến yên tiết FSH, LH.
Trong kích thích buồng trứng, GnRHa được sử dụng liên tục để làm tuyến yên giảm tiết LH, giảm các tác dụng bất lợi của LH nội sinh lên sự phát triển và trưởng thành của các nang noãn và noãn.
Kích thích buồng trứng được bắt đầu vào ngày thứ hai của chu kỳ kinh. Với các phác đồ có sử dụng GnRHa, ngày bắt đầu sử dụng thuốc thay đổi tùy phác đồ cực ngắn, ngắn, dài hoặc dài.
Theo dõi đáp ứng của buồng trứng được thực hiện bằng cách phối hợp siêu âm đầu dò âm đạo và xét nghiệm nội tiết (E2, LH huyết thanh). Cần siêu âm cơ bản đầu chu kỳ, trước kích thích, để làm cơ sở đánh giá sự phát triển nang noãn. Siêu âm theo dõi nang noãn thường được bắt đầu vào ngày 6-7 của chu kỳ, sau đó, có thể siêu âm lại khoảng 3 ngày/lần để đánh giá sự đáp ứng của buồng trứng và tăng giảm liều thuốc thích hợp.
Nang noãn thường được đánh giá là trưởng thành nếu kích thước trên siêu âm 18mm và E2 huyết thanh>350pg/ml/nang (có thể thay đổi tùy phác đồ kích thích). Nếu nang noãn được đánh giá là trưởng thành, ta cho hCG (liều 5.000 - 10.000 đv) tiêm bắp để kích thích sự phát triển của noãn và rụng trứng. Bệnh nhân sẽ được hẹn bơm tinh trùng vào buồng tử cung khoảng 36 giờ sau tiêm hCG.
B. CHUẨN BỊ TINH TRÙNG
Trong sinh lý thụ tinh bình thường, sau khi giao hợp, tinh dịch được phóng vào âm đạo. Những tinh trùng di động tốt, có thể thụ tinh trứng sẽ tự bị rơi qua lớp chất nhầy cổ tử cung để đi lên đường sinh dục phụ nữ. Kết quả của hiện tượng này là tinh trùng với khả năng di động tốt sẽ tự tách khỏi tinh dịch để tiếp tục đường đi vào tử cung và đi đến vòi trứng để thụ tinh trứng. Tinh dịch có chức năng trung hòa và bảo vệ tinh trùng khỏi môi trường acid của âm đạo. Nó còn có một phần chức năng ổn định và nuôi dưỡng tinh trùng. Tuy nhiên, tinh dịch có nhiều ảnh hưởng xấu lên tinh trùng sau khi được phóng vào âm đạo phụ nữ. Người ta thấy rằng tinh dịch có thể làm giảm sức sống của tinh trùng, giảm độ di động của tinh trùng và khả năng thụ tinh của tinh trùng.
Dựa trên cơ sở sinh lý đó, người ta áp dụng nhiều biện pháp để tách tinh trùng ra khỏi tinh dịch để sử dụng tinh trùng vào mục đích điều trị. Đây là cơ sở của các phương pháp chuẩn bị tinh trùng.
Lợi ích của các phương pháp chuẩn bị tinh trùng.
- Chọn được các tinh trùng bình thường, di động tốt cho các phương pháp điều trị.
- Loại được các tế bào chết, hầu hết các vi sinh vật và phần lớn các chất độc với tinh trùng.
- Loại được một phần lớn prostaglandins trong tinh dịch, tránh co thắt tử cung trong phương pháp IUI.
- Kích thích sự hoạt hóa đầu tinh trùng, tạo thuận lợi cho quá trình thụ tinh với trứng.
- Giảm đựơc phần lớn nguy cơ nhiễm trùng từ tinh dịch, do các phương pháp chuẩn bị tinh trùng hiện nay có thể phát hiện và loại được hầu hết các vi sinh vật có trong tinh dịch.
- Tránh được nguy cơ sốc phản vệ đôi khi xảy ra khi cho tinh dịch vào buồng tử cung.
- Giảm nguy cơ tạo kháng thể kháng tinh trùng ở người vợ khi cho quá nhiều tinh trùng chết vào buồng tử cung.
Do các ưu điểm vượt trội của nó so với phương pháp bơm tinh dịch tươi về mặt kỹ thuật, cũng như về mặt an toàn và y đức, hiện nay người ta chỉ áp dụng IUI với tinh trùng đã chuẩn bị. Các kỹ thuật chuẩn tinh trùng nói chung tương đối đơn giản, dễ thực hiện. Có nhiều phương pháp chuẩn bị tinh trùng đã được áp dụng. Hai phương pháp đạt hiệu quả cao và được áp dụng rộng rãi nhất hiện nay là phương pháp: bơi lên (swim-up) và phương pháp lọc sử dụng thang nồng độ ( Gradient ).
1. Phương pháp swim-up
a. Nguyên tắc:
Chỉ những tinh trùng di động tốt sẽ tự bơi lên trên, thoát khỏi lớp tinh dịch phía dưới.
b. Trang bị cần thiết:
- Môi trường cấy (EBSS hoặc Ham F 10)
- Ống nghiệm 5ml, 10ml tiệt trùng
- Pipette Pasteur
- Máy ly tâm
- Kính hiển vi
- Buồng đếm máu
- Tủ cấy CO2
- Tủ thao tác vô trùng
c. Cách tiến hành:
- Cho vào mỗi ống nghiệm (loại 14ml) 1,5ml môi trường cấy
- Cho 1ml tinh dịch đã ly giải thật nhẹ nhàng xuống dưới đáy lớp môi trường.
- Đặt ống nghiệm trong tủ cấy khoản 45' - 60'
- Lấy khoảng 0,7 đến 1ml ở phần trên của cột môi trường, cho vào ống nghiệm loại 5ml
- Cho thêm 2ml môi trường mới vào ống nghiệm, trộn đều
- Đem ly tâm 1000 vòng/phút trong vòng 15 phút
- Hút bỏ lớp môi trường ở trên, chừa lại khoảng 0,4 - 0,5 ml
- Trộn đều, lấy 1 giọt cho vào buồng đếm kiểm tra
- Phần còn lại có thể sẵn sàng để thực hiện IUI
2. Phương pháp lọc với thang nồng độ ( Gradient )
a. Nguyên tắc:
Các dung môi percoll ở các nồng độ khác nhau có chức năng lọc, loại bỏ các tinh trùng chết, dị dạng, di động kém và các thành phẩn trong tinh dịch. Phần tinh trùng lọc được, rửa 2 lần với môi trừơng cấy để loại bớt percoll trong môi trường cấy
b. Trang bị cần thiết:
- Môi trường cấy (EBBS, HamF10 - 2 loại: 1X, 10X)
- Dung môi percoll hoặc các sản phẩm thay thế
- Ống nghiệm 5ml, 14ml tiệt trùng
- Pipette Pasteur
- Máy ly tâm
- Kính hiển vi
- Buồng đếm máu
- Tủ cấy CO2
- Tủ thao tác vô trùng
c. Thực hiện
- Pha các dung môi percoll đẳng trương 95% và 47,5%
- Cho 2 lớp dung môi percoll 95% và 47,5% vào ống nghiệm: mỗi lớp 1ml, lớp 95% ở dưới
- Cho khoảng 1,5ml tinh dịch lên trên 2 lớp percoll thật nhẹ nhàng
- Ly tâm 1500 vòng/ 1' trong 15 phút
- Giữ lại 0,5ml ở đáy, cho vào ống nghiệm mới
- Pha với 2ml môi trường mới
- Ly tâm 1000 vòng/1'
- Hút bỏ lớp môi trường ở trên, chừa lại khoảng 0,3 - 0,4ml
- Trộn đều, lấy 1 giọt cho vào buồng đếm kiểm tra
- Phần còn lại có thể sẵn sàng để thực hiện IUI
Một số điều cần lưu ý
Tinh dịch thường được lấy khoảng 2 giờ trước khi thực hiện bơm tinh trùng. Thời gian kiêng xuất tinh từ 2 - 5 ngày trước khi lấy tinh dịch để điều trị. Tinh dịch phải được lấy bằng tay (thủ dâm) vào trong lọ sạch, tiệt trùng. Để giảm nguy cơ nhiễm trùng, người chồng thường được cho uống Doxycyclin 100mg, 2 viên/ngày, trong vòng 14 ngày, trước khi thực hiện IUI.
C. BƠM TINH TRÙNG VÀO BUỒNG TỬ CUNG
Tinh trùng sau khi chuẩn bị phải được giữ ấm và bơm vào buồng tử cung trong thời gian sớm nhất. Phải đảm bảo vô trùng để tránh nhiễm trùng đường sinh dục nữ.
Kỹ thuật thực hiện
- Người thực hiện kỹ thuật (có thể là bác sĩ hay nữ hộ sinh đã được huấn luyện) phải rửa tay, đội mũ, mamg mask, găng tiệt trùng
- Bệnh nhân nằm ở tư thế phụ khoa. Rửa âm hộ bằng nước muối sinh lý. Đặt mỏ vịt. Lau nhẹ cổ tử cung, âm đạo bằng nước muối sinh lý.
- Gắn catheter vào bơm tiêm 1ml, hút tinh trùng đã chuẩn bị vào catheter. Chú ý, thể tích bơm trung bình khoảng 0,3ml (không quá 0,5ml). Catheter được thật nhẹ nhàng qua cổ tử cung, vào buồng tử cung khoảng 5 - 6 cm. Trường hợp khó đưa catheter qua cổ tử cung, có thể sử dụng kềm pozzi để hỗ trợ. Tuy nhiên, kỹ thuật này sẽ gây xuất huyết ở cổ tử cung và kích thích tử cung, ảnh hượng nhiều đến tỉ lệ thành công. Sử dụng bơm tiêm, bơm từ từ tinh trùng trong catheter vào buồng tử cung. Từ từ rút catheter ra khỏi buồng tử cung.
- Cho bệnh nhân nằm nghỉ tại chỗ khoảng 15 - 30 phút trước khi đứng dậy ra về. Có thể cho bệnh nhân nằm ở tư thế mông cao để hạn chế sự chảy ngược tinh trùng ra âm đạo và tạo thuận lợi để dịch bơm vào chảy lên 2 vòi trứng.
Kỹ thuật bơm tinh trùng đóng vai trò quan trọng để đảm bảo tỉ lệ thành công. Nếu không thực hiện nhẹ nhàng, đúng kỹ thuật sẽ ảnh hưởng nhiều đến tỉ lệ có thai.
Chúng ta có thể thực hiện bơm tinh trùng 1 lần hoặc 2 lần sau khi tiêm hCG. Nếu bơm 1 lần, IUI được thực hiện vào khoảng 36 giờ sau tiêm hCG. Nếu bơm 2 lần, IUI được hiện vào thời điểm 25 và 48 giờ sau tiêm hCG. Nên theo dõi sự rụng trứng bằng siêu âm đầu do âm đạo trước và sau khi bơm tinh trùng.
Sau khi bơm tinh trùng khoảng 14 ngày, bệnh nhân được hẹn để làm xét nghiệm thử thai. Nếu xét nghiệm máu dương tính, bệnh nhân được hẹn trở lại 2 - 3 tuần sau để siêu âm xác định thai.
BIẾN CHỨNG
IUI là một kỹ thuật an toàn, ít biến chứng nhất trong các kỹ thuật hỗ trợ sinh sản. Biến chứng của kỹ thuật IUI có thể là biến chứng của kích thích buồng trứng hoặc của kỹ thuật bơm tinh trùng. Các biến chứng có thể có:
- Hội chứng quá kích buồng trứng: tỉ lệ thay đổi tùy theo đối tượng bệnh nhân và phác đồ thuốc sử dụng.
- Đa thai: thường không quá 20%, nếu kích thích nhiều nang noãn trưởng thành.
- Nhiễm trùng: tỉ lệ nhiễm trùng thấp, thường do kỹ thuật chuẩn bị tinh trùng hoặc không đảm bảo vô trùng khi thực hiện kỹ thuật bơm tinh trùng.
- Sẩy thai: tỉ lệ sẩy thai ở các chu kỳ hỗ trợ sinh sản nói chung cao hơn bình thường
- Một số các biến chứng khác có thể gặp như: xuất huyết, đau bụng, viêm vòi trứng không nhiễm trùng, dị ứng...
KẾT QUẢ VÀ CÁC YẾU TỐ ẢNH HƯỞNG
Tỉ lệ thành công thay đổi khoảng 10 - 40% mỗi chu kỳ. Bệnh nhân lớn tuổi, tỉ lệ có thai thấp hơn và tỉ lệ sẩy thai cao hơn. Nếu thực hiện đúng chỉ định và phương pháp, tỉ lệ có thai sau 6 lần điều trị có thể lên đến 80 - 90%.
Tỉ lệ thành công phụ thuộc vào việc thực hiện đúng kỹ thuật các bước cơ bản của IUI: (1) Kích thích buồng trứng, (2) Chuẩn bị tinh trùng, (3) Bơm tinh trùng. Để thực hiện đảm bảo đúng kỹ thuật các bước cơ bản đòi hỏi người thực hiện phải có nhiều kinh nghiệm, đôi khi đòi hỏi một "nghệ thuật" trong điều trị:
(1) Chọn lựa phác đồ kích thích buồng trứng, theo dõi đáp ứng, chọn thời điểm cho hCG
(2) Điều chỉnh các phương pháp chuẩn bị tinh trùng để tăng tối đa số tinh trùng có khả năng thụ tinh cao nhất
(3) Kỹ thuật bơm tinh trùng phải được thực hiện đúng thời điểm, thật nhẹ nhàng, hạn chế tối đa những tổn thương có thể có
Có thể thực hiện từ 4 đến 6 chu kỳ điều trị cho mỗi cặp vợ chồng, tùy chỉ định. Nếu vẫn không thành công, nên chuyển sang làm thụ tinh trong ống nghiệm.
KẾT LUẬN
Bơm tinh trùng vào buồng tử cung là một kỹ thuật tương đối đơn giản và ít nguy hiểm, hiệu quả điều trị tương đối cao nếu thực hiện đúng chỉ định và kỹ thuật. Đây là phương pháp điều trị hiếm muộn phổ biến, rẻ tiền và đạt hiệu quả điều trị khá cao hiện nay trên thế giới.
Ở Việt Nam, kỹ thuật này có thể được áp dụng rộng rãi đến các cơ sở điều trị Sản Phụ khoa ở tuyến tỉnh. Thực hiện bơm tinh trùng vào buồng tử cung đúng chỉ định và phương pháp có thể giải quyết được ít nhất là 50% nhu cầu điều trị hiếm muộn.
Theo Sihospital
Liệu bệnh vô sinh ở nam giới có thể điều trị không?  Vô sinh ở nam giới là nỗi ám ảnh lớn nhất của nhiều gia đình và bệnh cũng đang có xu hướng gia tăng trong những năm trở lại đây. Nhằm hạn chế tình trạng này, việc kiểm tra sức khỏe trước và trong hôn nhân là điều rất cần thiết để phát hiện bệnh sớm và chữa trị kịp thời. Nam giới...
Vô sinh ở nam giới là nỗi ám ảnh lớn nhất của nhiều gia đình và bệnh cũng đang có xu hướng gia tăng trong những năm trở lại đây. Nhằm hạn chế tình trạng này, việc kiểm tra sức khỏe trước và trong hôn nhân là điều rất cần thiết để phát hiện bệnh sớm và chữa trị kịp thời. Nam giới...
 "Về với chị đi, nằm dưới lạnh lắm em ơi..." - Đau lòng tiếng gọi người thân dưới chân cầu Bãi Cháy01:15
"Về với chị đi, nằm dưới lạnh lắm em ơi..." - Đau lòng tiếng gọi người thân dưới chân cầu Bãi Cháy01:15 Anh trai nghẹn ngào với những ký ức cuối cùng về em gái tử nạn trong vụ lật tàu tại Hạ Long10:09
Anh trai nghẹn ngào với những ký ức cuối cùng về em gái tử nạn trong vụ lật tàu tại Hạ Long10:09 Clip bà lão đòi 5.000 đồng cho 2 múi mít gây xôn xao, biết hoàn cảnh ai cũng xót xa06:04
Clip bà lão đòi 5.000 đồng cho 2 múi mít gây xôn xao, biết hoàn cảnh ai cũng xót xa06:04 Đôi vợ chồng tử vong khi đưa con đi khám bệnh: Xót xa cảnh đám tang không kèn trống, phải tổ chức nhờ bên nhà người thân, 2 con thất thần bên linh cữu05:53:42
Đôi vợ chồng tử vong khi đưa con đi khám bệnh: Xót xa cảnh đám tang không kèn trống, phải tổ chức nhờ bên nhà người thân, 2 con thất thần bên linh cữu05:53:42Tin đang nóng
Tin mới nhất

6 bí quyết giúp nam giới "phong độ" trong chuyện phòng the

Bí mật tạo nên sự hấp dẫn thực sự trong chuyện gối chăn

Khi gần gũi, im lặng có đáng sợ?

Bí quyết để có được cuộc yêu trọn vẹn

Sức mạnh của những lời thì thầm trong đêm

Câu hỏi khơi gợi chuyện yêu khiến đối phương khó từ chối

Để tạo ra sự khát khao, nhất định phải làm điều này!

Cách đơn giản nhất để quyến rũ bạn đời

6 mẹo an toàn giúp giảm đau lưng khi mang thai

4 nhóm nam giới nên sớm đi khám tuyến tiền liệt

5 nguyên nhân gây 'bất lực' ở nam giới
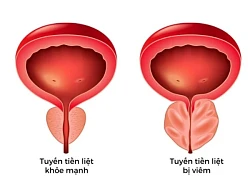
4 loại viêm tuyến tiền liệt phổ biến ở nam giới
Có thể bạn quan tâm

Làm gì có ai xé truyện bước ra đẹp như cặp đôi này: Visual đúng chuẩn "sách giáo khoa ngôn tình", chemistry đỉnh quá trời đỉnh
Phim châu á
00:02:33 23/07/2025
Vội vã tái xuất sau sinh, Ngô Cẩn Ngôn gặp ngay sóng gió hậu trường
Hậu trường phim
23:49:40 22/07/2025
'Cô đừng hòng thoát khỏi tôi' tập 3 - 4: Vai của Trịnh Thảo chết tức tưởi sau khi hy sinh vì tình yêu đồng giới
Phim việt
23:22:38 22/07/2025
Diệp Lâm Anh sexy nghẹt thở, MC Thảo Vân chia sẻ xúc động về con trai
Sao việt
23:09:57 22/07/2025
Nữ ca sĩ khiến NSND Quang Thọ, NSND Quốc Hưng xúc động và tự hào là ai?
Nhạc việt
23:01:39 22/07/2025
Rosé bị hạ bệ - tất cả là tại Jennie?
Nhạc quốc tế
22:55:07 22/07/2025
Nam thần Hàn Quốc đình đám một thời sang Hà Nội chạy bộ nhưng không ai nhận ra!
Sao châu á
22:27:05 22/07/2025
Nữ quái chuyên "cướp bia" của các cửa hàng tạp hóa
Pháp luật
22:21:43 22/07/2025
Tàu sân bay Mỹ - Anh song hành ở Thái Bình Dương
Thế giới
22:16:01 22/07/2025
Nữ diễn viên tuyên bố sẽ ra tòa nếu chồng vượt 'lằn ranh đỏ trong hôn nhân'
Tv show
22:03:57 22/07/2025
 Hai nguyên nhân chính gây ra vô sinh ở nữ giới
Hai nguyên nhân chính gây ra vô sinh ở nữ giới Các món ăn chữa trị vô sinh ở nam giới và nữ giới
Các món ăn chữa trị vô sinh ở nam giới và nữ giới




 Nhận biết "phản ứng" cơ thể để phòng ngừa vô sinh
Nhận biết "phản ứng" cơ thể để phòng ngừa vô sinh Điều trị vô sinh nên áp dụng Đông hay Tây y?
Điều trị vô sinh nên áp dụng Đông hay Tây y? Nguy cơ vô sinh đến từ những vật dụng quen thuộc hàng ngày
Nguy cơ vô sinh đến từ những vật dụng quen thuộc hàng ngày Bạn có quan tâm đến vấn đề vô sinh?
Bạn có quan tâm đến vấn đề vô sinh? Cẩn trọng với 8 dấu hiệu vô sinh nữ
Cẩn trọng với 8 dấu hiệu vô sinh nữ Nguyên nhân gây vô sinh ở nam giới
Nguyên nhân gây vô sinh ở nam giới Kích thước buồng trứng có ảnh hưởng đến khả năng thụ thai?
Kích thước buồng trứng có ảnh hưởng đến khả năng thụ thai? Thuốc giảm đau bụng kinh hiệu quả hiện nay và những lưu ý khi dùng
Thuốc giảm đau bụng kinh hiệu quả hiện nay và những lưu ý khi dùng Thường xuyên bị đầy bụng là bệnh gì? Dấu hiệu cảnh báo bệnh phụ khoa không nên xem thường
Thường xuyên bị đầy bụng là bệnh gì? Dấu hiệu cảnh báo bệnh phụ khoa không nên xem thường U nang buồng trứng là gì? Nguyên nhân và cách điều trị bệnh
U nang buồng trứng là gì? Nguyên nhân và cách điều trị bệnh Bạn có nên xét nghiệm ung thư buồng trứng?
Bạn có nên xét nghiệm ung thư buồng trứng? Vụ gia đình ngủ quên, thoát nạn lật tàu trên Vịnh Hạ Long gây tranh cãi: Người bán vé lên tiếng
Vụ gia đình ngủ quên, thoát nạn lật tàu trên Vịnh Hạ Long gây tranh cãi: Người bán vé lên tiếng Hiếm muộn 5 năm mới có tin vui, tôi chết lặng trước câu nói của mẹ chồng
Hiếm muộn 5 năm mới có tin vui, tôi chết lặng trước câu nói của mẹ chồng Anh em sinh đôi người Việt tử nạn ở Đức, vợ sắp cưới sốc nặng dù thoát chết
Anh em sinh đôi người Việt tử nạn ở Đức, vợ sắp cưới sốc nặng dù thoát chết Nữ giúp việc trộm hơn 800 triệu đồng của chủ nhà trong suốt 1 năm trời
Nữ giúp việc trộm hơn 800 triệu đồng của chủ nhà trong suốt 1 năm trời Đi chơi Tam Đảo, 2 cô gái bị cưỡng đoạt tài sản, xâm hại rồi tống tiền
Đi chơi Tam Đảo, 2 cô gái bị cưỡng đoạt tài sản, xâm hại rồi tống tiền 2 du học sinh Việt tử vong, 1 nam sinh nguy kịch sau tai nạn nghiêm trọng ở Đức - người yêu khẩn cầu trợ giúp
2 du học sinh Việt tử vong, 1 nam sinh nguy kịch sau tai nạn nghiêm trọng ở Đức - người yêu khẩn cầu trợ giúp Nam diễn viên 8X bàng hoàng cảnh nhà tan nát, cửa kính vỡ tung, đồ đạc bị bão Wipha cuốn phăng
Nam diễn viên 8X bàng hoàng cảnh nhà tan nát, cửa kính vỡ tung, đồ đạc bị bão Wipha cuốn phăng Tôi từng không muốn cưới cho đến khi thấy bức ảnh cũ được bố giấu kín
Tôi từng không muốn cưới cho đến khi thấy bức ảnh cũ được bố giấu kín
 Ngày cưới tôi, người yêu cũ gửi 1 video dài 2 phút và tôi lập tức gỡ khăn voan bước khỏi lễ đường
Ngày cưới tôi, người yêu cũ gửi 1 video dài 2 phút và tôi lập tức gỡ khăn voan bước khỏi lễ đường Ca sĩ 33 tuổi bị kết án tử hình vì sát hại dã man bạn gái vị thành niên
Ca sĩ 33 tuổi bị kết án tử hình vì sát hại dã man bạn gái vị thành niên Chị dâu cũ gửi lại con rồi mất tích, 3 năm sau tôi gặp lại chị... trong nhà mẹ chồng với thân phận không tin nổi
Chị dâu cũ gửi lại con rồi mất tích, 3 năm sau tôi gặp lại chị... trong nhà mẹ chồng với thân phận không tin nổi Mỗi lần tôi và bố tranh cãi, vợ tôi chỉ nói một câu mà bố chồng nghe luôn còn tôi thì không dám bật lại
Mỗi lần tôi và bố tranh cãi, vợ tôi chỉ nói một câu mà bố chồng nghe luôn còn tôi thì không dám bật lại Vĩnh biệt Sử Hoàng Sơn - học trò nghệ sĩ Minh Nhí
Vĩnh biệt Sử Hoàng Sơn - học trò nghệ sĩ Minh Nhí Cường Đô la đăng chục tấm ảnh, một người phải thốt lên: Không quen biết nhưng quá ngưỡng mộ lối sống, cách làm cha của anh
Cường Đô la đăng chục tấm ảnh, một người phải thốt lên: Không quen biết nhưng quá ngưỡng mộ lối sống, cách làm cha của anh Vợ nhạc sĩ hot hàng đầu Vbiz: "Em đến với chồng vì tài năng, ở lại vì tiền, đồn phải đồn rõ ràng"
Vợ nhạc sĩ hot hàng đầu Vbiz: "Em đến với chồng vì tài năng, ở lại vì tiền, đồn phải đồn rõ ràng" Chồng mất tích khi du lịch Hạ Long, vợ vỡ oà lần ra manh mối từ một video
Chồng mất tích khi du lịch Hạ Long, vợ vỡ oà lần ra manh mối từ một video Đến nhà chị dâu đột ngột, tôi chết lặng khi mở tủ lạnh, linh tính mách bảo, tôi chạy vào phòng ngủ và còn sững sờ hơn
Đến nhà chị dâu đột ngột, tôi chết lặng khi mở tủ lạnh, linh tính mách bảo, tôi chạy vào phòng ngủ và còn sững sờ hơn