AstraZeneca cam kết đảm bảo cung ứng vaccine Covid-19 cho Việt Nam
AstraZeneca đang tập trung nguồn lực vào các chuỗi cung ứng và đối tác sẵn có để sản xuất vaccine Covid-19, dự kiến đến đầu năm 2022 bàn giao đủ số lượng đã cam kết cho Việt Nam.
“Mục tiêu quan trọng nhất của chúng tôi hiện nay là sản xuất vaccine số lượng lớn, với tốc độ nhanh. Dự kiến đến đầu năm 2022, AstraZeneca sẽ bàn giao đủ lượng vaccine đã cam kết cho Việt Nam”, ông Nitin Kapoor, Chủ tịch kiêm Tổng giám đốc AstraZeneca Việt Nam nói với VnExpress ngày 25/5.
Ông Nitin Kapoor nhận định, Việt Nam đang trên đà phát triển mạnh về sản xuất công nghệ dược phẩm. Ông hy vọng, trong tương lai nếu có đơn vị đủ khả năng, AstraZeneca sẽ cân nhắc hợp tác, chuyển giao công nghệ sản xuất dược phẩm, và có thể cả vaccine.
Trước đây, AstraZeneca đã từng triển khai quy trình khảo sát một số lò phản ứng sinh học (thiết bị nuôi cấy virus trong sản xuất vaccine) ở Việt Nam. Kế hoạch này nhằm mục đích tìm hiểu thêm năng lực sản xuất vaccine của Việt Nam, liệu có thể cung ứng vaccine số lượng lớn cho khu vực và trên thế giới.
Tuy nhiên, tình hình dịch bệnh Covid-19 diễn biến phức tạp, thế giới cần gấp nguồn vaccine lớn để tiêm chủng. Vì vậy, AstraZeneca đã dừng hoạt động khảo sát này tại Việt Nam.
Theo ông Kapoor, để đạt năng lực sản xuất hàng tỷ liều vaccine tốc độ nhanh, AstraZeneca đã xây dựng hơn 10 chuỗi cung ứng song song tầm khu vực, và đang hợp tác với hơn 20 đối tác tại 15 quốc gia. Một phần ba trong số đó là ở châu Á, gồm Thái Lan, Hàn Quốc, Nhật Bản, Trung Quốc và Ấn Độ. Hãng đang tiếp tục mở rộng năng lực sản xuất nhanh chóng để cung cấp vaccine cho cộng đồng trong khu vực, đồng thời đảm bảo các tiêu chuẩn chất lượng cao nhất.
Hiện, AstraZeneca tập trung tối ưu hóa các chuỗi cung ứng và đối tác có sẵn, tận dụng hết mọi nguồn lực để tăng công suất sản xuất, đảm bảo bàn giao vaccine đủ số lượng, đúng tiến độ theo cam kết với các quốc gia và cơ chế Covax. Trong quá trình này, theo ông Nitin Kapoor, AstraZeneca đã chia sẻ tài sản trí tuệ và kiến thức chuyên môn với các đối tác.
Ông Nitin Kapoor, Chủ tịch kiêm Tổng giám đốc AstraZeneca Việt Nam . Ảnh: Hữu Khoa.
Bà Emily Hamblin, Tổng lãnh sự Anh tại TP HCM cho biết thêm, Anh là một trong những nhà tài trợ lớn nhất cho cơ chế Covax, với 548 triệu bảng Anh. Đây là cơ chế do Liên Hợp Quốc thành lập nhằm hỗ trợ việc phân phối công bằng vaccine tại 92 quốc gia trên thế giới, trong đó có Việt Nam.
“Khoa học và công nghệ của chúng tôi đã giúp phát triển vaccine Covid-19 nhanh chóng, trong đó có vaccine AstraZeneca”, bà Emily Hamblin chia sẻ.
Bên cạnh đó, Anh cũng cam kết hỗ trợ cơ hội để chuyển giao công nghệ, như sự hợp tác giữa Đại học Bristol (Anh) và Công ty TNHH Vắc xin và sinh phẩm số 1 (Vabiotech), góp phần vào mục tiêu phát triển vaccine nội địa tại Việt Nam.
Đến nay, AstraZeneca đã cung ứng hơn 400 triệu liều vaccine Covid-19 cho 165 quốc gia, thông qua các thoả thuận song phương, của khu vực hoặc qua cơ chế Covax. Hãng này đóng góp tới 97% nguồn cung cho Covax.
Trong hơn một năm qua, Bộ Y tế đã nỗ lực tìm kiếm, đàm phán để sớm tiếp cận được các nguồn vaccine. Đến nay đã có khoảng 110 triệu liều cam kết cung cấp cho Việt Nam trong năm 2021, bao gồm: 38,9 triệu liều từ chương trình Covax, 30 triệu liều từ AstraZeneca, 31 triệu liều từ Pfizer/BioNTech. Ngoài ra, Bộ Y tế đã đăng ký với Covax mua thêm khoảng 10 triệu liều theo cơ chế cùng chia sẻ chi phí.
Trả lời câu hỏi sự khác biệt về nguồn gốc sản xuất liệu có gây ảnh hưởng đến chất lượng, hiệu quả cũng như tính an toàn của vaccine , ông Nitin Kapoor khẳng định là “không”. Ông giải thích, mỗi lô vaccine sẽ phải trải qua hơn 60 thử nghiệm kiểm soát chất lượng, trong suốt quá trình từ giai đoạn sản xuất cho đến khi tiêm chủng. Dù sản xuất ở đâu thì vaccine trong mạng lưới của AstraZeneca đều phải đáp ứng các tiêu chuẩn như nhau và có kết quả nhất quán.
Vaccine AstraZeneca được đóng gói mỗi lọ 5 ml, gồm 10 liều tiêm. Ảnh: Hữu Khoa.
Vaccine Covid-19 của AstraZeneca trước đây có tên là AZD1222, do AstraZeneca phối hợp với Đại học Oxford nghiên cứu, phát triển. Vaccine được điều chế dựa trên công nghệ vector, sử dụng virus cảm cúm vô hại từ tinh tinh. Vaccine AstraZeneca giá thấp hơn hai đối thủ là Moderna và Pfizer, cũng dễ vận chuyển và bảo quản (ở nhiệt độ 2 đến 8 độ C).
Theo AstraZeneca, hiệu quả bảo vệ của vaccine đã được chứng minh qua thử nghiệm lâm sàng và trên thực tế, là dung nạp tốt và có hiệu lực đạt trên 80% đối với người trưởng thành, giúp giảm tỷ lệ bệnh nặng và nhập viện sau liều tiêm đầu tiên. Với hai biến thể mới của virus là Ấn Độ (B.1.617.2) và Anh (B.1.17), vaccine cũng tạo ra hiệu quả bảo vệ tương tự như chủng ban đầu.
Đây là vaccine phòng Covid-19 đầu tiên được Bộ Y tế phê duyệt sử dụng trong nước. Sau hai đợt tiêm chủng mở rộng, có 1.021.085 người thuộc nhóm ưu tiên (bác sĩ, nhân viên tham gia phòng chống dịch, nhân viên ngoại giao, hải quan, cán bộ xuất nhập cảnh, công an, quân đội…) đã tiêm, trong đó, 28.821 người tiêm đủ hai mũi.
Việt Nam đã tiếp nhận bốn đợt vaccine Covid-19, đều của hãng AstraZeneca, tổng gần 2,9 triệu liều. Đợt đầu tiên, về ngày 24/2, 117.600 liều, thuộc hợp đồng giữa Bộ Y tế – AstraZeneca – VNVC; đợt thứ hai và ba, vaccine do cơ chế Covax cung cấp, lần lượt là 811.200 và 1.682.400 liều; đợt thứ 4 288.000 liều, về đêm 25/5.
Tại sao vaccine gây phản ứng phụ?
Vaccine được tạo thành từ đoạn ADN, đoạn gene hoặc virus bất hoạt... có thể gây phản ứng nhẹ hoặc những phản ứng phản vệ nặng, nguy hiểm tính mạng.
Tiến sĩ Lê Quốc Hùng, Trưởng Khoa Bệnh Nhiệt đới TP HCM, Bệnh viện Chợ Rẫy, cho biết vaccine có thể được tạo bằng nhiều cách khác nhau, về cơ bản gồm bốn cách. Các nhà khoa học có thể lấy một đoạn ADN của virus gây bệnh, hoặc một số chất trong các protein của virus để khuếch tán, tạo ra vaccine.
Một số vaccine được tạo thành bằng cách lấy virus khác không gây bệnh cho người, làm yếu đi, bơm các gene của virus gây bệnh vào loại virus không gây bệnh đó, kích thích cơ thể tạo kháng thể chống virus. Đôi khi, chính virus gây bệnh được làm yếu đi, không có khả năng gây bệnh nữa, được dùng làm vaccine.
"Dù bằng biện pháp nào, các nhà khoa học cũng dựa trên nguyên tắc là lấy đặc trưng của virus đang dẫn tới bệnh lý, để nghiên cứu chế tạo vaccine", bác sĩ Hùng phân tích.
Khi tiêm vaccine, cơ thể sinh hàng rào bảo vệ. Theo đó, hệ thống miễn dịch sẽ nhận biết loại virus này có mang độc, gây bệnh, từ đó tạo ra kháng thể. Đây chỉ là đoạn ADN, đoạn gene, virus không gây bệnh, hoặc virus đã bị bất hoạt. Chúng không gây bệnh nhưng kích thích tạo được kháng thể, để khi có virus thật sự đi vào, cơ thể có lượng kháng thể để tiêu diệt, khiến virus không nhân lên và gây bệnh được.
Tác dụng phụ của vaccine
Theo bác sĩ Hùng, vaccine cũng giống như các loại thuốc khác, đều có thể dẫn đến phản ứng không mong muốn khi sử dụng. Không chỉ thuốc mà ngay cả thực phẩm, chẳng hạn cá biển, hải sản... cũng có thể gây dị ứng cho một số người, do cơ thể không dung nạp được.
Khi sử dụng vaccine, những phản ứng không mong muốn được chia làm hai loại:
Thứ nhất là nhóm phản ứng phụ thông thường như đau tại chỗ chích, sốt, đau cơ, đau bụng, rối loạn tiêu hoá, mệt mỏi... Những phản ứng này có mức độ khác nhau, đôi khi cần sử dụng thuốc. Tuy nhiên, chúng không gây nguy hại, thường mất sau 2-3 ngày tiêm vaccine.
Thứ hai là nhóm phản ứng không mong muốn ở mức độ có hại, như sốc phản vệ. "Những phản ứng này thật sự đáng sợ, nếu ở mức độ nặng có thể ảnh hưởng tính mạng", bác sĩ Hùng nói. Đến nay, mỗi loại vaccine có phản ứng phản vệ mức độ nặng khác nhau, nhưng nhìn chung không cao. Chẳng hạn, với vaccine ngừa Covid-19 Pfizer, khoảng 5 người có phản vệ mức độ nặng, cần điều trị trong một triệu người chích ngừa.
Khuyến cáo nhằm đảm bảo sự an toàn khi tiêm vaccine
Theo bác sĩ Hùng, người chích vaccine cần phải hợp tác tốt với nhân viên y tế. Trước khi chích, nhân viên y tế sẽ có bảng sàng lọc, hỏi về tiền sử dị ứng, bệnh đang điều trị... để giảm thiểu ít nhất khả năng có thể xảy ra phản vệ với người có tiền căn bệnh lý cấp tính, đang điều trị loại bệnh không tương thích với vaccine.
"Sàng lọc giúp giảm nguy cơ nhưng không thể đảm bảo 100% an toàn", bác sĩ Hùng chia sẻ. Có người rất khoẻ mạnh, trước giờ chưa bị dị ứng gì cả, không có nguy cơ nào, nhưng vẫn có thể xảy ra phản vệ.
Phiếu khai thác tiền sử dị ứng trước khi chích ngừa tại Bệnh viện Quân y 175. Ảnh: Hữu Khoa.
Sau khi chích ngừa, nhân viên y tế thường yêu cầu người tiêm ngồi lại ít nhất 30 phút, nếu có phản ứng phản vệ sẽ được hỗ trợ cấp cứu lập tức. Đến nay, chỉ có vài trường hợp diễn tiến quá nặng không thể cứu chữa, còn đa số có thể cấp cứu, điều trị được.
Một số người, sau khi chích, phản ứng phản vệ xảy ra trễ, vài giờ hoặc vài ngày sau. Điều này dù rất hiếm nhưng có thể xảy ra. Do đó, trong vòng ba ngày sau khi chích vaccine, nếu có triệu chứng bất thường phải đến cơ sở y tế gần nhất, cầm theo phiếu chích ngừa, thông báo rõ để bác sĩ có hướng điều trị tốt nhất.
Vai trò của vaccine
Bác sĩ Hùng phân tích, vaccine là loại thuốc rất khác biệt so với thuốc chữa bệnh thông thường. Đối với thuốc chữa bệnh thông thường, người sử dụng thuốc là người được thụ hưởng, để trị bệnh. Với vaccine, không chỉ người sử dụng được bảo vệ để phòng tránh bệnh, mà những người xung quanh cũng được bảo vệ.
"Việc chích vaccine đồng loạt, với tỷ lệ khoảng 70-80% người trong cộng đồng được chích ngừa, có thể bảo vệ được cộng đồng đó khỏi mắc bệnh truyền nhiễm", bác sĩ Hùng nói.
Vaccine có thể phòng ngừa Covid-19 hoàn toàn không?
Tiêm vaccine không thể là yếu tố quyết định toàn bộ. Bất cứ loại vaccine nào cũng chỉ có hiệu quả dao động khoảng 75-95%. Có nghĩa, cứ 100 người tiêm, chỉ khoảng 75-95 người phòng được bệnh, số còn lại vẫn có thể nhiễm dù đã chủng ngừa.
Theo bác sĩ Hùng, mỗi người tạo ra lượng kháng thể khác nhau sau khi chích vaccine. Nếu chích mà không tạo ra lượng kháng thể đủ thì vẫn bị nhiễm bệnh. "Điều này không thể nói chất lượng vaccine không tốt được", bác sĩ Hùng nhấn mạnh. Ngay cả người từng mắc Covid-19 rồi vẫn có thể mắc lại, phụ thuộc cá nhân có tạo ra lượng kháng thể đủ để phòng chống bệnh hay không.
Bác sĩ Hùng khuyến cáo, không phải chỉ tiêm vaccine là phòng chống được Covid-19 mà cần có sự kết hợp tốt giữa các biện pháp phòng ngừa 5K. Việc kết hợp giúp đạt hiệu quả phòng bệnh cao nhất, kể cả người chưa chích ngừa, người đã chích ngừa không tạo được kháng thể thì tuân thủ tốt 5K cũng giúp phòng bệnh.
Việt Nam hiện đang triển khai tiêm vaccine ngừa Covid-19 của AstraZeneca. Ảnh: Giang Huy.
Theo chương trình tiêm chủng quốc gia, ngày 8/5 thêm 30.678 người tiêm vaccine Covid-19, nâng tổng số người được tiêm lên 832.635 người tại các tỉnh thành phố.
Hôm 7/5, một nhân viên y tế tại An Giang đã tử vong do sốc phản vệ sau tiêm vaccine Covid-19 của AstraZeneca.
Ngày 9/5, Sở Y tế Đồng Nai cho biết trong hơn 17.300 người tại Đồng Nai tiêm vaccine Covid-19, ghi nhận hơn 2.400 người xuất hiện các phản ứng thông thường như đau đầu, sốt, đau chỗ tiêm, chóng mặt, mệt mỏi, 4 ca sốc phản vệ độ 2, 3. Các trường hợp bị phản vệ đã được cấp cứu kịp thời, hiện sức khỏe ổn định.
Theo cơ quan quản lý dược Anh, sốc phản vệ là tai biến nghiêm trọng nhưng hiếm gặp, tỷ lệ sốc sau tiêm vaccine Covid-19 dao động từ 2 đến 26 ca trên một triệu người.
Tìm ra nguyên nhân gây cục máu đông sau tiêm vaccine của AstraZeneca  Nhóm chuyên gia tại Đức và Na Uy kết luận, vaccine này tạo ra một loại kháng thể có thể kích hoạt phản ứng miễn dịch, hình thành các cục máu đông trong não. Đài truyền hình Norddeutscher Rundfunk (NDR) của Đức đưa tin các nhà nghiên cứu tại quốc gia này đã tìm ra nguyên nhân gây các cục máu đông bất...
Nhóm chuyên gia tại Đức và Na Uy kết luận, vaccine này tạo ra một loại kháng thể có thể kích hoạt phản ứng miễn dịch, hình thành các cục máu đông trong não. Đài truyền hình Norddeutscher Rundfunk (NDR) của Đức đưa tin các nhà nghiên cứu tại quốc gia này đã tìm ra nguyên nhân gây các cục máu đông bất...
 Tìm thấy thi thể nữ tài xế, xuyên đêm trục vớt ô tô rơi sông Đồng Nai01:29
Tìm thấy thi thể nữ tài xế, xuyên đêm trục vớt ô tô rơi sông Đồng Nai01:29 Vụ Mercedes-Benz dừng giữa làn ngược chiều: Xe đang "treo" 5 lỗi phạt nguội01:39
Vụ Mercedes-Benz dừng giữa làn ngược chiều: Xe đang "treo" 5 lỗi phạt nguội01:39 Người phụ nữ cùng con nhỏ ở TP.HCM bị xe tải nặng cuốn vào gầm08:20
Người phụ nữ cùng con nhỏ ở TP.HCM bị xe tải nặng cuốn vào gầm08:20 Nam thanh niên đập phá xe ô tô khi va quẹt trên đường ở Bình Dương09:44
Nam thanh niên đập phá xe ô tô khi va quẹt trên đường ở Bình Dương09:44 Ngày này 5 năm trước: Một sự kiện y tế làm thay đổi hoàn toàn thế giới04:12
Ngày này 5 năm trước: Một sự kiện y tế làm thay đổi hoàn toàn thế giới04:12 Khung cảnh tan hoang sau vụ cháy tại làng nghề đồ gỗ ở Hà Nội09:54
Khung cảnh tan hoang sau vụ cháy tại làng nghề đồ gỗ ở Hà Nội09:54Tiêu điểm
Tin đang nóng
Tin mới nhất

Tìm cách giải cứu khỉ mắc bẫy "hàm của quỷ" trên núi Sơn Trà

50 hộ dân gấp rút di tản vì sạt lở đê bao sông Cổ Chiên

Người đàn ông ngã tử vong vì vấp ổ gà trên đường

Thiếu nữ 17 tuổi bị bố và chú tát nhiều cái gây bầm tím mặt

Tài xế tử vong sau khi 2 ô tô đối đầu ở Long An

Hạn chế hoạt động ngoài trời sau vụ học sinh phải cởi áo ấm giữa trời lạnh

Xe đầu kéo rơi xuống vực sâu 30m, một người tử vong

Công an vào cuộc vụ tài xế xe con dừng giữa đường ngược chiều ở Hà Tĩnh

Bé gái 10 ngày tuổi bị bỏ trước cửa quán bi a giữa đêm lạnh

Vụ cô gái bán rau củ bị sàm sỡ ở TPHCM: Cần mạnh mẽ lên tiếng

Đốt than sưởi ấm, 4 người trong một gia đình bị ngộ độc khí CO

Quyết liệt ngăn chặn 'nạn' phá rừng, lấn chiếm đất rừng tại Krông Bông
Có thể bạn quan tâm

Người phụ nữ gửi tiết kiệm 3 tỷ đồng, 5 năm sau đi rút tài khoản chỉ còn 3 nghìn: Cảnh sát vào cuộc vạch trần thủ đoạn tinh vi, ngân hàng cũng không ngờ tới
Netizen
23:42:53 19/12/2024
Diệp Lâm Anh bạc cả tóc sau khi chạm mặt chồng cũ một cách "sượng trân"
Nhạc việt
23:15:11 19/12/2024
Phú bà quyền lực nhất showbiz đóng phim Chị dâu: "Ca sĩ trẻ sao dám lấy cây đập lên đầu tôi"
Sao việt
23:09:53 19/12/2024
Vụ cháy 11 người chết: Hà Nội truy trách nhiệm tổ chức, cá nhân liên quan
Pháp luật
23:07:20 19/12/2024
Quyền Linh vỡ òa khi bố đơn thân chinh phục được cô giáo tiểu học
Tv show
23:06:38 19/12/2024
Về quê bạn gái, tôi sững sờ khi nhìn thấy bức ảnh treo trên tường nhà
Góc tâm tình
23:05:05 19/12/2024
6 lỗi thiết kế nội thất khiến nhà bạn luôn bừa bộn, luộm thuộm
Trắc nghiệm
23:00:17 19/12/2024
'Mufasa': Phần tiền truyện 'Vua sư tử' nặng hình thức, yếu nội dung
Phim âu mỹ
22:57:32 19/12/2024
'Nữ hoàng ngoại hình' của các nhóm nhạc nữ Kpop thế hệ mới là ai?
Sao châu á
22:54:47 19/12/2024
Tên lửa Nhật Bản phát nổ ngay sau khi cất cánh
Thế giới
22:52:49 19/12/2024

 Hơn 20.000 người chuẩn bị luân phiên chống dịch Bắc Giang
Hơn 20.000 người chuẩn bị luân phiên chống dịch Bắc Giang
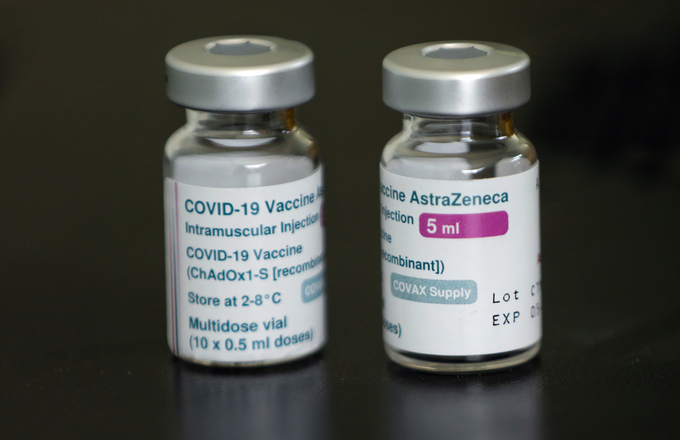


 Hơn 30.000 người Việt Nam đã được tiêm vaccine Covid-19
Hơn 30.000 người Việt Nam đã được tiêm vaccine Covid-19 VNVC nhập vắc xin COVID-19 với số lượng lớn
VNVC nhập vắc xin COVID-19 với số lượng lớn Vaccine Covid-19 đầu tiên được Việt Nam phê duyệt hoạt động thế nào?
Vaccine Covid-19 đầu tiên được Việt Nam phê duyệt hoạt động thế nào? Chuyên gia đề xuất Việt Nam 'thí điểm hộ chiếu vaccine'
Chuyên gia đề xuất Việt Nam 'thí điểm hộ chiếu vaccine' 'Hộ chiếu vaccine' phải căn cứ vào hiệu quả miễn dịch COVID-19
'Hộ chiếu vaccine' phải căn cứ vào hiệu quả miễn dịch COVID-19 560 người đã tiêm thử giai đoạn hai Nanocovax
560 người đã tiêm thử giai đoạn hai Nanocovax Cháy quán cà phê 11 người tử vong: Lời khai của nghi phạm
Cháy quán cà phê 11 người tử vong: Lời khai của nghi phạm Dịch lạ tại Công-gô phức tạp, Hà Nội tăng cường kiểm dịch sân bay
Dịch lạ tại Công-gô phức tạp, Hà Nội tăng cường kiểm dịch sân bay Mẹ chết lặng khi xem video con trai 1 tháng tuổi bị giúp việc quăng ném
Mẹ chết lặng khi xem video con trai 1 tháng tuổi bị giúp việc quăng ném Nam thanh niên tử vong trong tư thế treo cổ vào lan can cầu ở Tiền Giang
Nam thanh niên tử vong trong tư thế treo cổ vào lan can cầu ở Tiền Giang Nam sinh giành 7,5 tỷ đồng học bổng Mỹ nhờ bài luận về mất kết nối
Nam sinh giành 7,5 tỷ đồng học bổng Mỹ nhờ bài luận về mất kết nối
 Nhân chứng và camera ghi hình ảnh kẻ đổ xăng phóng hỏa quán ở Phạm Văn Đồng
Nhân chứng và camera ghi hình ảnh kẻ đổ xăng phóng hỏa quán ở Phạm Văn Đồng Danh tính 11 nạn nhân tử vong trong vụ cháy quán cà phê
Danh tính 11 nạn nhân tử vong trong vụ cháy quán cà phê Vào tiệm tạp hóa hỏi mua dao rồi bất ngờ tấn công nữ chủ tiệm
Vào tiệm tạp hóa hỏi mua dao rồi bất ngờ tấn công nữ chủ tiệm

 Việt Hương lên tiếng thông tin xích mích với Hoài Linh
Việt Hương lên tiếng thông tin xích mích với Hoài Linh Showbiz có 1 nam ca sĩ huyền thoại "chạy" 100 show mỗi năm cứu vợ diễn viên vỡ nợ 7.000 tỷ đồng
Showbiz có 1 nam ca sĩ huyền thoại "chạy" 100 show mỗi năm cứu vợ diễn viên vỡ nợ 7.000 tỷ đồng Chị đẹp đạp gió: Rộ tin Châu Tuyết Vân bị loại, hành động của chính chủ gây nghi ngờ
Chị đẹp đạp gió: Rộ tin Châu Tuyết Vân bị loại, hành động của chính chủ gây nghi ngờ Bức ảnh "bóc trần" style hẹn hò bất ngờ của thái tử tài phiệt và siêu sao Kpop Lisa (BLACKPINK)
Bức ảnh "bóc trần" style hẹn hò bất ngờ của thái tử tài phiệt và siêu sao Kpop Lisa (BLACKPINK)
 Vợ cũ 1 sao Vbiz nhận "bão" chỉ trích khi tiếp tục đăng ảnh Hoa hậu Khánh Vân kèm lời lẽ thô thiển
Vợ cũ 1 sao Vbiz nhận "bão" chỉ trích khi tiếp tục đăng ảnh Hoa hậu Khánh Vân kèm lời lẽ thô thiển
 4 người sống "phông bạt" ồn ào nhất Việt Nam năm 2024, top 1 đang cố tẩy trắng
4 người sống "phông bạt" ồn ào nhất Việt Nam năm 2024, top 1 đang cố tẩy trắng Diễn biến mới nhất vụ ca sĩ Đàm Vĩnh Hưng kiện tỉ phú Mỹ
Diễn biến mới nhất vụ ca sĩ Đàm Vĩnh Hưng kiện tỉ phú Mỹ Vụ cháy 11 người tử vong: Nạn nhân không có cơ hội thoát bằng cửa chính
Vụ cháy 11 người tử vong: Nạn nhân không có cơ hội thoát bằng cửa chính Nhanh chóng xác định danh tính các nạn nhân vụ cháy quán cafe
Nhanh chóng xác định danh tính các nạn nhân vụ cháy quán cafe Nhật Kim Anh lên tiếng trả lời "bố đứa bé là ai?" sau khi công bố mang bầu gần 9 tháng
Nhật Kim Anh lên tiếng trả lời "bố đứa bé là ai?" sau khi công bố mang bầu gần 9 tháng
 3 hộ dân Làng Nủ viết đơn xin nhường nhà mới cho người khác, lí do phía sau khiến nhiều người xót xa
3 hộ dân Làng Nủ viết đơn xin nhường nhà mới cho người khác, lí do phía sau khiến nhiều người xót xa