7 điều dễ quên khi bị đường tiêu hóa
Ít ai ngờ đường tiêu hóa trở chứng nhiều lúc lại vì một số lý do rất thông thường. Vì thế bạn nên nhớ những chỉ dẫn sau.
Có một chuyện chắc chắn rất quen thuộc trong nhiều phòng khám. Đó là không ít bệnh nhân gõ cửa thầy thuốc vì rối loạn tiêu hóa dưới dạng đầy bụng, khó tiêu, ợ hơi, nhất là đói run nhưng vừa ăn ít miếng đã no ngang.
Bệnh không nặng đến độ gọi xe cấp cứu nhưng cứ rề rề nay đau mai yếu làm giảm chất lượng cuộc sống. Khổ không chỉ cho bệnh nhân mà còn kẹt cho thầy thuốc vì thường khi siêu âm, nội soi, xét nghiệm thì không tìm ra nguyên nhân.
Hậu quả là bệnh nhân đổi thầy thuốc hoài nhưng vẫn tức cành hông. Đáng tiếc là ít ai ngờ đường tiêu hóa trở chứng nhiều lúc lại vì một số lý do rất thông thường. Chẳng hạn:
- Tuy làm đúng nhưng thực hiện quá nhanh, chẳng hạn đổi từ gạo trắng sang gạo lức, sang nếp… cái rụp! Tương tự như thế là trường hợp của người trước đó mạnh miệng với thực phẩm công nghệ bỗng chuyển sang khẩu phần với nhiều rau quả tươi.
Video đang HOT
- Thông hiểu tính chất hữu ích của chất xơ trong rau quả, mễ cốc nhưng dùng quá liều khiến bội tăng hiện tượng đầy hơi trong khung ruột.
- Thường có khẩu phần quá nhiều tinh bột nên vô tình tiếp tay cho phản ứng lên men của lực lượng vi sinh có hại luôn sống chực chờ trên nền ruột.
- Quá mạnh miệng với các món ngọt theo kiểu ăn vặt suốt ngày mà không ngờ là đường ủ đến lên men rồi thành rượu ngay trong lòng ruột.
- Có thói quen ăn quá nhiều rau cải tươi trong bữa cơm chiều trong khi lá gan theo đúng nhịp sinh học lại giảm hoạt động sau 19 giờ. Hậu quả, các loại hơi có hại cho sức khỏe dễ tích lũy trong lòng ruột.
- Trước đó mạnh miệng với thịt, cá bỗng đổi sang chay trường. Hậu quả là lượng mật trước đó được bài tiết theo thói quen nay bỗng thừa thãi. Mật khi đó sẽ kích ứng khung ruột. Đừng quên rằng mật rất cần thiết để tiêu hóa chất béo trong thịt, cá nhưng thừa mật trong lòng ruột lại là một trong các nguyên nhân dẫn đến ung thư ruột già.
- Uống trà suốt ngày mà không ngờ lượng trà quá cao là lý do khiến thất thoát khoáng tố kali. Hậu quả là nhu động của khung ruột trở nên ù lỳ nên gia chủ không nuốt hơi mà vẫn đầy bụng, không ăn nhiều mà vẫn khó tiêu.
Đổi hướng nếu cần thiết tất nhiên là đúng nhưng cũng như việc điều khiển xe, nếu quẹo quá gắt thì có khi lạc tay lái rồi mất cả chì lẫn chài!
Theo NLĐ
Thuốc trị ký sinh trùng đường ruột
Bài viết sẽ giiới thiệu một số nét cơ bản về thuốc trị các bệnh do ký sinh trùng đường ruột gây ra.
Bệnh truyền nhiễm do ký sinh trùng đường ruột có thể gặp ở tất cả các nước trên thế giới. Ở vùng nhiệt đới, cận nhiệt đới, vùng có điều kiện kinh tế xã hội nghèo nàn lạc hậu thì tỷ lệ mắc cao hơn. Xin giới thiệu một số nét cơ bản về thuốc trị các bệnh do ký sinh trùng đường ruột gây ra còn chiếm tỷ lệ cao ở nước ta.
Bệnh do amip
Bệnh gây ra các tổn thương đặc trưng là loét ở niêm mạc đại tràng và có khả năng gây ra các ổ abces ở những cơ quan khác nhau. Bệnh có xu hướng kéo dài và mạn tính nếu không được điều trị tích cực.
Bệnh lây qua đường tiêu hóa do thức ăn, nước uống nhiễm kén amip. Kén amip tồn tại ở ngoại cảnh tương đối tốt, ở nhiệt độ 17 - 200C chúng tồn tại hàng tháng, tuy nhiên ở nhiệt độ 850C, chúng chết sau vài giây.
Biểu hiện giai đoạn cấp là đau bụng, đại tiện nhiều lần 5 - 15 lần/ ngày phân ít hoặc không có, nhiều nhầy mũi máu, đau quặn bụng, đau rát hậu môn, sốt nhẹ; biểu hiện giai đoạn muộn chủ yếu là các triệu chứng đau dọc khung đại tràng, rối loạn tiêu hóa với các đợt táo lỏng xen kẽ; kèm theo có các đợt bùng phát lan tỏa giống giai đoạn cấp. Điều trị hiện nay chủ yếu dùng nhóm imidzole.
Nhiễm giun
Giun kim: Là loại giun tròn Enterobius vermicularius dài 1 - 1,5cm, sống ở đoạn cuối hồi tràng và manh tràng; giun cái mang trứng và đẻ ở trực tràng.
Biểu hiện chủ yếu là trẻ em bị ngứa hậu môn làm mất ngủ, do gãi có thể gây ra các vết xước quanh hậu môn, trẻ gái có thể bị viêm âm hộ âm đạo Điều trị bằng mebendazole, flubendazole hoặc albendazole.
Giun đũa: Bệnh do nhiễm loại Ascaris lumbricoides. Thời kỳ giun trưởng thành với các biểu hiện rối loạn tiêu hóa không đặc hiệu đau bụng, buồn nôn, nôn khan; ngoài ra có thể gây giun chui ống mật, viêm đường mật, viêm tụy cấp, tắc ruột... chẩn đoán bằng tìm trứng giun trong phân hoặc phát hiện bằng các phản ứng điện di miễn dịch huỳnh quang. Điều trị bằng mebendazole, flubendazole hoặc albendazole.
Giun móc: Giun trưởng thành dài 1 - 2cm sống ở tá tràng và hỗng tràng, chúng hút máu khoảng 0,2ml/ngày, sống trung bình 5 năm do đó gây ra tình trạng thiếu máu nhược sắc nặng. Điều trị bằng mebendazole, flubendazole hoặc albendazole.
Giun lươn: Là loại Strongyloides stercoralis, loại giun này nhỏ dài 2 - 3cm, sống ở đoạn đầu ruột non, ít gặp hơn giun đũa và giun móc; ký sinh nhiều năm trong cơ thể vật chủ. Ấu trùng theo phân ra ngoài và lây nhiễm cho con người qua da khi tắm nước bẩn hoặc đi chân đất trong bùn.
Thường không có triệu chứng đặc hiệu, chỉ có các biểu hiện đau thượng vị, rối loạn tiêu hóa, táo lỏng xen kẽ từng đợt. Cần chú ý khi có sự lan tỏa của ấu trùng vào trong mọi phủ tạng là biến chứng nặng, thường xảy ra ở người suy giảm miễn dịch và thường gây tử vong.
Chẩn đoán bằng tìm ấu trùng trong phân hoặc xét nghiệm dịch tá tràng và hỗng tràng. Điều trị đặc hiệu là dùng thibendazole, có thể điều trị bằng mebendazole, flubendazole hoặc albendazole.
Giun tóc: Do loại Trichiuris Trichiura dài 4 - 5cm sống ở đại tràng. Lây nhiễm do thức ăn, đồ uống sống, bẩn chứa trứng giun.
Thường không có triệu chứng, phát hiện tình cờ qua xét nghiệm phân. Điều trị bằng mebendazole, flubendazole hoặc albendazole.
Nhiễm sán
Sán sơ mít: Gồm Taenia saginata và Taenia solium, đây là loại giun dẹt có đốt, đường kính 2 - 3mm, sán trưởng thành sống ở ruột non, mỗi đốt chứa trứng ra ngoài được bò hoặc lợn ăn phát triển thành nang sán.
Người ăn thịt lợn hoặc bò này không được nấu chín sẽ mắc bệnh. Biểu hiện đau bụng mơ hồ, không đặc hiệu, chán ăn hoặc ăn không biết no. Trong sán bò có thể thấy các đốt sán trên giường hoặc quần áo bệnh nhân, còn sán lợn thì đốt sán chỉ theo phân. Điều trị bằng nicosamid hoặc praziquantel.
Sán máng: Còn gọi là bệnh Bilharzia do loài sán dẹt Schistosoma gây ra. Lây nhiễm bắt đầu từ ấu trùng sống trong nước ngọt xâm nhập vào da bệnh nhân, sau đó theo các tĩnh mạch và bạch mạch về gan, tại đây phát triển thành ấu trùng sán.
Nếu không được điều trị sẽ chuyển sang mạn tính với các biến chứng tại gan và khoảng cửa, gây tắc nghẽn xoang hang và cuối cùng là gây tăng áp lực cửa, nếu nặng sẽ dẫn đến các biến chứng của tăng áp lực cửa như cổ chướng, lách to, giãn tĩnh mạch thực quản; đặc biệt nếu đồng nhiễm viêm gan B sẽ làm tăng nguy cơ ưng thư gan. Điều trị bằng praziquantel, nếu không đáp ứng có thể dùng oxamniquin.
Sán lá gan lớn: Do nhiễm loài sán Fasciola hepatica. Biểu hiện lâm sàng chia làm 3 giai đoạn, biểu hiện cấp tính là giai đoạn ấu trùng vào gan, các triệu chứng sẽ là sốt, đau vùng gan, tăng bạch cầu ái toan, gan to, chức năng gan bị tổn thương; giai đoạn tiềm tàng biểu hiện với các triệu chứng rối loạn tiêu hóa mơ hồ, đây là lúc sán khư trú trong đường mật; giai đoạn tắc nghẽn là hậu quả của viêm và phì đại đường mật.
Nhiễm khuẩn lâu ngày có thể gây xơ gan mật. Điều trị đặc hiệu bằng bithionol.
Sán lá gan nhỏ: Con trưởng thành sống ở đường mật, đôi khi sống trong ống tụy. Trứng nở trong nước hoặc được ốc ăn vào sẽ nở thành ấu trùng, ấu trùng thâm nhập vào cá, đóng nang, người ăn phải loại cá này chưa nấu chín (chủ yếu do tập quán ăn gỏi cá) sẽ mắc bệnh.
Biểu hiện lâm sàng âm thầm và không đặc hiệu với sốt, đau bụng và tiêu chảy. Nếu để lâu dài không điều trị sẽ dẫn đến các biến chứng viêm đường mật, xơ quanh khoảng cửa, có thể xuất hiện ung thư biểu mô đường mật. Chẩn đoán bằng việc tìm trứng trong phân. Điều trị chủ yếu bằng praziquantel.
Theo KHĐS
Một vài ngộ nhận về đường tiêu hóa  Nếu nuốt phải một mẩu kẹo cao su, phải mất 7 năm mới tiêu hóa hết. Có thể bã kẹo cao su đó ở lại trong dạ dày chúng ta một thời gian khá dài bởi vì nó không bị tan ra trong miệng như các thực phẩm khác và dạ dày cũng không bẻ gãy chúng như thức ăn thông thường! Sự...
Nếu nuốt phải một mẩu kẹo cao su, phải mất 7 năm mới tiêu hóa hết. Có thể bã kẹo cao su đó ở lại trong dạ dày chúng ta một thời gian khá dài bởi vì nó không bị tan ra trong miệng như các thực phẩm khác và dạ dày cũng không bẻ gãy chúng như thức ăn thông thường! Sự...
 Thông tin mới nhất vụ cô gái bị bắt cóc đòi chuộc 150 triệu đồng02:01
Thông tin mới nhất vụ cô gái bị bắt cóc đòi chuộc 150 triệu đồng02:01 Trung Quốc tung chatbot đấu ChatGPT, cổ phiếu Phố Wall chao đảo bốc hơi 1.000 tỉ14:53
Trung Quốc tung chatbot đấu ChatGPT, cổ phiếu Phố Wall chao đảo bốc hơi 1.000 tỉ14:53 Đường dây lừa đảo 13.000 người: Biệt danh ACE của 3 quản lý cấp cao02:36
Đường dây lừa đảo 13.000 người: Biệt danh ACE của 3 quản lý cấp cao02:36 Vụ xe ôtô lao xuống mương 7 người tử vong: Công an công bố nguyên nhân ban đầu14:39
Vụ xe ôtô lao xuống mương 7 người tử vong: Công an công bố nguyên nhân ban đầu14:39 CSGT hú còi mở đường cho xe chở người bị điện giật nguy kịch đi cấp cứu01:10
CSGT hú còi mở đường cho xe chở người bị điện giật nguy kịch đi cấp cứu01:10 11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27
11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27 'Trấn lột' 2 tỉ đồng của người bán đào, quất01:32
'Trấn lột' 2 tỉ đồng của người bán đào, quất01:32 Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41
Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41 Thông tin về ô tô 'tự di chuyển' ở sân bay Tân Sơn Nhất09:00
Thông tin về ô tô 'tự di chuyển' ở sân bay Tân Sơn Nhất09:00 Hamas vừa thả 4 nữ binh sĩ Israel, sẽ nhận lại được gì?02:38
Hamas vừa thả 4 nữ binh sĩ Israel, sẽ nhận lại được gì?02:38 CIA có đánh giá mới về nguồn gốc Covid-1908:54
CIA có đánh giá mới về nguồn gốc Covid-1908:54Tiêu điểm
Tin đang nóng
Tin mới nhất

7 bài tập giảm đầy bụng, khó tiêu
Bác sĩ cảnh báo nguy cơ dị vật đường thở ở trẻ dịp tết

Bí quyết giữ gìn sức khỏe, tránh tăng cân trong kỳ nghỉ Tết

Phòng bệnh viêm kết mạc mùa xuân
Những loại thuốc không thể thiếu dịp Tết để bảo vệ sức khỏe

3 không khi du xuân trời lạnh

3 ca cấp cứu đột quỵ trong khoảnh khắc giao thừa

Cú điện thoại 45 giây tái sinh cuộc đời bác sĩ trẻ

Sai lầm chết người khi 'khai tửu đầu Xuân'

3 cách đánh bay mệt mỏi do uống rượu ngày Tết

Người phụ nữ nhập viện cấp cứu sau bữa cơm cá kho
Quý ông trung niên vào viện cầu cứu bác sĩ vì cháy da sau can thiệp 'trẻ hóa'
Có thể bạn quan tâm

5 công thức nước detox giúp kiểm soát cân nặng trong ngày Tết
Làm đẹp
12:17:03 01/02/2025
Doãn Hải My xinh tựa nàng thơ trong tà áo dài, giờ làm vợ Đoàn Văn Hậu còn xinh hơn cả thời thi hoa hậu
Sao thể thao
12:03:01 01/02/2025
Độc lạ phong tục đón mừng năm mới ở nghĩa địa tại Chile
Lạ vui
10:47:08 01/02/2025
ĐTCL mùa 13: San phẳng mọi đối thủ với "bài dị" Morgana - Tiên Tri sức mạnh cực kỳ "lỗi"
Mọt game
10:43:05 01/02/2025
Bức ảnh bữa cơm tất niên trong phòng trọ của vợ chồng ở Hà Nội khiến 7000 người nhẹ nhõm
Sáng tạo
10:30:04 01/02/2025
Đầu năm mới, ông xã thiếu gia của Linh Rin chia sẻ khoảnh khắc ngọt ngào bên vợ kèm lời nhắn gây chú ý
Netizen
10:22:30 01/02/2025
Nhật Bản quan ngại việc Mỹ rút khỏi WHO
Thế giới
10:00:02 01/02/2025
Người duy nhất thành công khắc chế "mỏ hỗn" của Trấn Thành, khiến đạo diễn nghìn tỷ phải ngậm ngùi nhận sai
Hậu trường phim
09:33:24 01/02/2025
Đầu tư tiền ảo, ngoại hối... và những "chiếc bẫy" phía sau
Pháp luật
09:23:41 01/02/2025
Cặp đôi nhạc sĩ - diễn viên hẹn hò bí mật vừa tung bộ ảnh cực ngọt, Vbiz chuẩn bị có tin hỷ?
Sao việt
09:22:45 01/02/2025
 Thịt dư ở hậu môn có phải trĩ?
Thịt dư ở hậu môn có phải trĩ? Rùng mình vì bị hoại tử trên da sau khi ăn tiết canh
Rùng mình vì bị hoại tử trên da sau khi ăn tiết canh



 Khi bị rối loạn tiêu hóa
Khi bị rối loạn tiêu hóa Lối sống "làm khổ" dạ dày
Lối sống "làm khổ" dạ dày Bệnh tiểu đường: Nên ăn gạo trắng hay gạo lức?
Bệnh tiểu đường: Nên ăn gạo trắng hay gạo lức? Ăn gạo lức ngừa huyết áp cao và nhồi máu cơ tim
Ăn gạo lức ngừa huyết áp cao và nhồi máu cơ tim Ăn xong, không nên tráng miệng bằng trái cây
Ăn xong, không nên tráng miệng bằng trái cây Chứng ợ hơi có đáng ngại?
Chứng ợ hơi có đáng ngại? 7 thực phẩm lên men tốt cho sức khỏe đường ruột nên ăn vào dịp Tết
7 thực phẩm lên men tốt cho sức khỏe đường ruột nên ăn vào dịp Tết Nhiều ca nghi mắc sởi và sốt xuất huyết trong những ngày đầu nghỉ tết
Nhiều ca nghi mắc sởi và sốt xuất huyết trong những ngày đầu nghỉ tết 10 loại thực phẩm tốt cho não và hệ thần kinh
10 loại thực phẩm tốt cho não và hệ thần kinh Mật ong sử dụng theo cách này sẽ 'vị thuốc đại bổ' nhưng không phải ai cũng biết
Mật ong sử dụng theo cách này sẽ 'vị thuốc đại bổ' nhưng không phải ai cũng biết 10 lợi ích sức khỏe tuyệt vời khi ăn dưa lưới
10 lợi ích sức khỏe tuyệt vời khi ăn dưa lưới Nguy cơ bùng phát viêm loét đại tràng dịp lễ Tết và cách giảm đau nhanh
Nguy cơ bùng phát viêm loét đại tràng dịp lễ Tết và cách giảm đau nhanh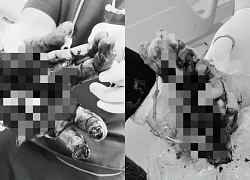 Người đàn ông dập nát 2 bàn tay nghi do pháo tự chế
Người đàn ông dập nát 2 bàn tay nghi do pháo tự chế 6 đồ uống giúp hơi thở thơm tho, giảm hôi miệng ngày Tết
6 đồ uống giúp hơi thở thơm tho, giảm hôi miệng ngày Tết Đến nhà chị dâu cũ chúc Tết, tôi sửng sốt khi thấy anh trai đang lúi húi nướng mực dưới bếp, còn gọi tiếng "Vợ ơi"
Đến nhà chị dâu cũ chúc Tết, tôi sửng sốt khi thấy anh trai đang lúi húi nướng mực dưới bếp, còn gọi tiếng "Vợ ơi" Cường Đô La khoe đã được nhờ Subeo, đi đâu cũng lo cho em gái từ A đến Z
Cường Đô La khoe đã được nhờ Subeo, đi đâu cũng lo cho em gái từ A đến Z Nàng hậu Việt đã hẹn hò kín đáo 4 năm với bạn trai thiếu gia bất ngờ "xả ảnh" tình tứ, thông tin đàng trai gây chú ý
Nàng hậu Việt đã hẹn hò kín đáo 4 năm với bạn trai thiếu gia bất ngờ "xả ảnh" tình tứ, thông tin đàng trai gây chú ý

 Phim Tết gây bão toàn cõi mạng với doanh thu 4.100 tỷ sau 2 ngày, đẹp đến từng khung hình nhờ kỹ xảo quá đỉnh
Phim Tết gây bão toàn cõi mạng với doanh thu 4.100 tỷ sau 2 ngày, đẹp đến từng khung hình nhờ kỹ xảo quá đỉnh Mùng 3 Tết, Hà Anh Tuấn khiến dân mạng không kìm được nước mắt chỉ với 1 bức ảnh
Mùng 3 Tết, Hà Anh Tuấn khiến dân mạng không kìm được nước mắt chỉ với 1 bức ảnh Chồng cản vợ biếu ông bà ngoại 5 triệu ăn Tết, đến khi nhìn túi quà anh biếu 2 người thì tôi giật mình ngã ngửa
Chồng cản vợ biếu ông bà ngoại 5 triệu ăn Tết, đến khi nhìn túi quà anh biếu 2 người thì tôi giật mình ngã ngửa Điều tra vụ án sát hại mẹ và anh trai vào sáng mùng 2 Tết
Điều tra vụ án sát hại mẹ và anh trai vào sáng mùng 2 Tết Nhân chứng kể giây phút cứu bé gái trong ô tô lao xuống kênh ở Nam Định
Nhân chứng kể giây phút cứu bé gái trong ô tô lao xuống kênh ở Nam Định Nguyên nhân khiến em trai xuống tay sát hại mẹ và anh vào sáng mùng 2 Tết
Nguyên nhân khiến em trai xuống tay sát hại mẹ và anh vào sáng mùng 2 Tết
 Ô tô mất lái lao xuống sông ở Nam Định, 7 người tử vong
Ô tô mất lái lao xuống sông ở Nam Định, 7 người tử vong Bát bún riêu 400k ngày Tết khiến dân mạng "dậy sóng", chủ quán lên tiếng khiến nhiều người bất ngờ khi biết lý do
Bát bún riêu 400k ngày Tết khiến dân mạng "dậy sóng", chủ quán lên tiếng khiến nhiều người bất ngờ khi biết lý do Sao Việt 30/1: MC Mai Ngọc khoe bụng bầu, vợ chồng Trấn Thành tình tứ đón Tết
Sao Việt 30/1: MC Mai Ngọc khoe bụng bầu, vợ chồng Trấn Thành tình tứ đón Tết Hoa hậu Việt công khai bạn trai vào mùng 3 Tết, lộ luôn chuyện chuẩn bị kết hôn
Hoa hậu Việt công khai bạn trai vào mùng 3 Tết, lộ luôn chuyện chuẩn bị kết hôn Tạ Đình Phong quay lại với Trương Bá Chi, Vương Phi bất lực khóc trên sóng truyền hình vì không níu giữ được bạn trai?
Tạ Đình Phong quay lại với Trương Bá Chi, Vương Phi bất lực khóc trên sóng truyền hình vì không níu giữ được bạn trai? Duy Mạnh - Quỳnh Anh về Đông Anh ăn tết cực vui, xoá tan phán xét "trọng ngoại hơn nội" của "hội mẹ chồng online"
Duy Mạnh - Quỳnh Anh về Đông Anh ăn tết cực vui, xoá tan phán xét "trọng ngoại hơn nội" của "hội mẹ chồng online"