Vaccine bại liệt ‘cứu’ nhân loại thế nào
Vaccine ra đời giúp ngăn chặn hơn 10 triệu ca nhiễm và trên 500.000 ca tử vong vì bệnh bại liệt trên toàn thế giới, tính từ năm 1988.
Không chỉ giúp giảm tỷ lệ tử vong, sự ra đời của vaccine bại liệt còn góp phần vào lợi ích kinh tế, nhất là ở các nước đang phát triển.
Theo các chuyên gia y tế thế giới, nhờ có vaccine bại liệt, việc “thanh toán” căn bệnh này nằm trong tầm tay. Không chỉ giúp giảm chi phí, vaccine còn là giải pháp ngăn ngừa khuyết tật và cứu sống nhiều người.
Theo CDC Việt Nam, bệnh bại liệt (tên tiếng Anh là Poliomyelitis) là bệnh nhiễm virus cấp tính lây truyền theo đường tiêu hóa, do virus Polio ( Poliovirus) gây nên và có thể lan truyền thành dịch. Bệnh được nhận biết qua biểu hiện của hội chứng liệt mềm cấp (Acute Flaccid Paralysis: AFP).
Virus Polio sau khi vào cơ thể sẽ đến hạch bạch huyết. Tại đây một số ít virus sẽ xâm nhập vào hệ thống thần kinh trung ương, gây tổn thương ở các tế bào sừng trước tủy sống và tế bào thần kinh vận động của vỏ não. Từng có thời điểm bệnh bại liệt được gọi bằng tên chứng tê liệt ở trẻ sơ sinh, mặc dù căn bệnh này không chỉ ảnh hưởng đến trẻ nhỏ, cả người lớn cũng có thể nhiễm virus Polio.
Khoảng 98% trường hợp nhiễm virus Polio dẫn đến mắc bệnh bại liệt được chẩn đoán nhẹ, không có triệu chứng. Số người mắc bệnh bại liệt bị tê liệt thậm chí ít hơn 1-2% tổng số ca ghi nhận. Tuy nhiên với những trường hợp nghiêm trọng, cổ họng và ngực người bệnh có thể bị tê liệt, thậm chí khiến người đó tử vong nếu bệnh nhân không được hỗ trợ hô hấp.
Bệnh bại liệt dường như là một căn bệnh tương đối hiếm gặp trong những năm 1800. Song vào những năm 1900, số ca bệnh lại có dấu hiệu gia tăng tương đối cao ở một số nước.
Hầu hết trẻ em sống cùng nhà hoặc tiếp xúc với người mang mầm bệnh có thể bị nhiễm virus Polio. Đối tượng có nguy cơ cao nhất bị nhiễm là những người chưa được tiêm phòng vaccine bại liệt. Trẻ em, nhất là trẻ nhỏ dưới 5 tuổi, thuộc nhóm có nguy cơ cao.
Các nhà khoa học đưa ra giả thuyết cho rằng, trong quá khứ, trẻ sơ sinh nhiễm virus Polio chủ yếu qua nguồn nước bị ô nhiễm. Hầu hết các trẻ mắc bệnh đều còn rất nhỏ. Hệ thống miễn dịch của trẻ sơ sinh vốn được hỗ trợ bởi các kháng thể thừa hưởng từ mẹ. Chúng vẫn còn tồn tại trong máu của trẻ và có thể nhanh chóng đánh bại virus bại liệt, sau đó phát triển khả năng miễn dịch lâu dài với loại bệnh này.
Tuy nhiên, điều kiện và môi trường chăm sóc vệ sinh tốt hơn khiến cuộc “đối đầu” giữa hệ miễn dịch của trẻ với bệnh bại liệt bị trì hoãn. Các kháng thể thừa hưởng từ mẹ cũng dần suy giảm. Khi mất đi sự hỗ trợ này, trẻ sẽ dễ bị tổn thương và có nguy cơ nhiễm bệnh cao hơn.
Tại Mỹ, trẻ em 2-4 tháng tuổi được khuyến nghị tiêm vaccine bại liệt bất hoạt và tiêm bổ sung thêm hai lần trước khi vào tiểu học. Ảnh: UNICEF.
Cho đến năm 1994, khi chương trình tiêm chủng ngừa bệnh bại liệt được lan rộng, căn bệnh này mới được loại bỏ khỏi khu vực Tây bán cầu. Đến năm 2016, bệnh bại liệt lại tiếp tục xuất hiện ở Afghanistan và Pakistan, thỉnh thoảng lan sang các nước láng giềng.
Video đang HOT
Các chương trình tiêm chủng mạnh mẽ được tiến hành để loại bỏ những tàn dư bệnh bại liệt cuối cùng này. Mũi tiêm phòng bại liệt vẫn được khuyến cáo trên toàn thế giới để tránh nguy cơ lây nhiễm từ những nguồn bệnh bên ngoài lãnh thổ.
Khi nào vaccine phòng ngừa virus corona được điều chế thành công?
Trong bối cảnh dịch bệnh do virus corona lây lan mạnh, các quốc gia trên thế giới đều mong muốn sớm có vaccine điều trị loại virus này.
Tuy nhiên, hiện vẫn chưa có tổ chức nào dám khẳng định về thời điểm chính xác vaccine phòng ngừa virus corona được điều chế thành công.
Virus corona chủng mới đột biến quá nhanh
Theo Tiến sĩ Chia-Yi Hou, chuyên gia về bệnh truyền nhiễm ở Mỹ, các nhà khoa học đã xác định được vật liệu di truyền của virus corona chủng mới (Covid-19) là Axit ribonucleic (RNA). RNA tồn tại trong một chuỗi, không giống như DNA là chuỗi kép. Chỉ có một chuỗi duy nhất giúp RNA dễ dàng tách và phối lại vì chỉ cần một kết nối bị phá vỡ. Điều này đồng nghĩa virus có thể đột biến nhanh chóng, khiến cho bất kỳ loại thuốc hoặc vaccine nào ra đời sẽ sớm bị lỗi thời.
Tiến sĩ Chia-Yi Hou nói rằng, đối với các loại virus không còn lây lan như bệnh đậu mùa và bệnh bại liệt, vaccine sẽ hoạt động vĩnh viễn trừ khi virus thoát ra và bắt đầu đột biến, sản sinh ra chủng mới. Mặc dù virus đột biến khó xảy ra ngay cả đối với bệnh đậu mùa nhưng điều này thực sự đã bắt đầu xảy ra với vaccine bại liệt.
Hiện, đang có hai loại vaccine ngừa bại liệt. Một loại là dạng virus "chết" dùng cho tiêm chủng và một loại là virus "sống bị suy yếu" truyền qua đường miệng. Vaccine bại liệt dạng uống đã bị ngưng sử dụng ở Mỹ nhưng vì thiếu nguồn cung nên vẫn được dùng ở nhiều nước thu nhập thấp.
Các bác sĩ đã ghi nhận những trường hợp mắc bệnh bại liệt mới ở những người chưa được tiêm chủng, xuất phát từ virus đột biến trong vắc xin dạng uống", Tiến sĩ Hou nói.
Cùng nói về vấn đề này, Giám đốc điều hành Liên minh Đổi mới sáng tạo Sẵn sàng cho dịch bệnh (CEPI) Richard Hatchett, người nhiều năm phụ trách Cơ quan Nghiên cứu và phát triển y sinh tiên tiến Mỹ cho rằng, chiến dịch phát triển vaccine phòng ngừa virus corona mà CEPI đầu tư đang gặp một thách thức mà ông gọi là "vấn đề khó bậc nhất mà tôi từng đối mặt trong cuộc đời".
Ông lý giải: "Có quá nhiều thứ chúng ta không biết về virus này. Bản chất dịch tễ học, các mẫu hình lan truyền, số người thực sự bị lây nhiễm? Số người bị nhiễm có thể không phải được xác định về phương diện địa lý, mà phải được xác định bằng số lượng người thực, bằng cách xác định theo nhóm tuổi và nhóm có nguy cơ bị lây nhiễm. Để khi vaccine sẵn sàng, mỗi quốc gia có thể cung cấp ngay cho những người thuộc nhóm ở nguy cơ rủi ro cao nhất".
Cho ra vaccine cần mất một khoảng thời gian dài
Đối với hầu hết các loại virus, giới chuyên gia và hãng dược sẽ đánh giá mức độ nguy hiểm của chúng. Nếu loại virus đó không gây chết người và lây lan rộng thì không cần phát triển vaccine. Đa số virus không phải vấn đề lớn trong dân chúng, chẳng hạn những loại virus cảm lạnh thông thường.
Virus cũng có thể đột biến khá nhanh, thu nhận vật liệu di truyền mới từ các virus khác. Các nhà nghiên cứu có thể cố gắng ước tính tỷ lệ đột biến cho những loại virus khác nhau, nhưng chúng cũng có thể thay đổi, tiến hóa và thích nghi.
Trong khi đó, hầu hết các chuyên gia cho biết khung thời gian ngắn nhất để phát triển vaccine là khoảng một năm. Theo quy định của Trung tâm Kiểm soát và Phòng ngừa dịch bệnh Mỹ (CDC), vaccine sẽ phải trải qua 6 giai đoạn.
Đáng lo ngại nhất là vào thời điểm một loại vaccine hiệu quả được phát triển hoàn thiện và đánh giá là an toàn để sử dụng, thì dịch bệnh đã được kiểm soát. Cụ thể là dù có một số loại thuốc và vaccine phát triển nhanh chóng, thử nghiệm trong đợt dịch bệnh Hội chứng hô hấp cấp tính nặng (SARS) năm 2002-2003 đến nay vẫn không được cấp phép.
Các phương pháp điều trị hoặc chữa khỏi bệnh cho các bệnh do virus gây ra là hoàn toàn khác. Vaccine chỉ hiệu nghiệm trước khi bị lây nhiễm vì vaccine giúp hệ thống miễn dịch của con người phản ứng với virus. Trong khi đó, thuốc là dùng điều trị cho những người bị nhiễm bệnh, thường nhắm vào các cơ chế virus xâm nhập vào tế bào trong cơ thể.
Hiện các chuyên gia đang thử nghiệm phương pháp bằng thuốc kháng virus hiện có trong điều trị HIV. Một số loại thuốc kháng virus theo toa có tác dụng trong điều trị bệnh cúm do có cơ chế can thiệp vào sự sinh sản của virus cúm, ngăn chặn chúng nhảy từ tế bào này sang tế bào khác. Tuy nhiên, trong trường hợp virus corona mới, những loại thuốc kháng virus hiện có không thể loại trừ nguy cơ biến chứng và kháng thuốc.
Thiếu kinh phí để phát triển vaccine chống virus corona
Các công ty dược lớn đều thận trọng trước khi tuyên bố dấn thân vào việc phát triển vaccine bởi chi phí đầu tư cho vaccine lên tới 800 triệu USD. Ngay cả khi được đẩy nhanh tiến độ, quá trình cho ra vaccine cũng phải mất hơn một năm.
"Chúng tôi sẽ mất ít nhất 12-18 tháng để chế ra vaccine nên sẽ không mang đến lợi ích gì giữa lúc tình hình dịch bệnh diễn biến phức tạp. Một số hãng dược lớn thậm chí còn không dám đầu tư", Thomas Breuer, Giám đốc đơn vị phụ trách sản xuất vaccine của hãng GlaxoSmithKline cho biết.
Còn theo Tiến sĩ Hou, các hãng dược thường dồn tài nguyên vào các loại thuốc có thể mang lại lợi nhuận cao như thuốc giảm đau. Và ngay cả khi việc phát triển vaccine được đẩy nhanh trong dịch bệnh, điều đó chưa thể đảm bảo nó sẽ được sản xuất đại trà vì vướng những rào cản pháp lý. Một số loại virus hiện đang có vaccine bao gồm sởi, bại liệt và HPV là do sự tàn phá của những căn bệnh đó lớn hơn chi phí phát triển vaccine.
Công cuộc nghiên cứu ra vaccine ngừa virus corona được đánh giá vô cùng khó khăn và mất thời gian. Ảnh minh họa
Sản xuất vaccine là cuộc đua marathon, không phải chạy nước rút
Tiến sĩ Hou cho biết, các thử nghiệm lâm sàng đang được tiến hành ở tâm dịch Vũ Hán nhưng những loại thuốc điều trị vẫn đang trong giai đoạn thử nghiệm. Các nhà khoa học Anh thì đang thử nghiệm vaccine trên chuột.
Trong khi đó, một số chuyên gia cảnh báo thiếu nguồn tài trợ cho nghiên cứu về vắc xin Ebola và nay là vaccine phòng virus corona. Thậm chí, một vài bệnh nguy hiểm vẫn không có vắc xin là bệnh lao và sốt rét, dù có nhiều tiền tài trợ. "Xem xét tất cả các lý do trên, chúng ta có thể sẽ không bao giờ có một loại vaccine hay thuốc điều trị virus corona nào", tiến sĩ Hou nói.
Còn những hy vọng nào cho cuộc đua sản xuất vaccine?
Bên cạnh những quan điểm cho thấy sự thận trọng thậm chí bi quan về sự ra đời của vaccine ngừa virus corona, vẫn có những nhóm, tổ chức, doanh nghiệp đang chạy đua tìm ra một vaccine đặc hiệu. Thậm chí đã có một số nhóm nghiên cứu vaccine đang sẵn sàng chờ kiểm tra thử trên động vật, chỉ vài tuần sau giải trình tự gene của Covid-19 được công khai với các nhà nghiên cứu.
Ông Jeff Richardson từ công ty Inovio Pharmaceuticals, một trong những đơn vị được CEPI đầu tư 11 triệu USD cho biết, vaccine của họ đã sẵn sàng để sản xuất trên quy mô lớn và chuẩn bị cho thử trên người vào đầu hè này. Một nhóm nghiên cứu khác từ trường Đại học Queensland, cũng nhận được hỗ trợ của CEPI, đang sẵn sàng kiểm tra vaccine của họ trong sự kết hợp công nghệ do GlaxoSmithKline - một trong những gã khổng lồ ngành dược, phát triển. Công nghệ này có khả năng giúp hệ miễn dịch phản hồi mạnh hơn.
TS. Anthony Fauci, Giám đốc bộ phận bệnh truyền nhiễm của Viện nghiên cứu Y tế quốc gia Mỹ cũng cho biết đã lên kế hoạch thử trên người loại vaccine tiềm năng được phát triển trên nền tảng công nghệ của công ty y sinh Moderna trong khoảng 2 tháng rưỡi nữa.
Còn theo tuyên bố của Trung tâm Kiểm soát và Ngăn ngừa dịch bệnh Trung Quốc (CDC Trung Quốc), cơ quan này cùng Trường Đại học Đông Tế và công ty Stermirna Therapeutics đã bắt đầu quá trình thử nghiệm trên chuột loại vaccine mRNA do họ phát triển.
Điểm thuận lợi là tất cả các nhóm nghiêm cứu phát triển vaccine trên thế giới hiện nay đều có những cách tiếp cận đầy sáng tạo trước lời hứa gia tăng tốc độ thực hiện chưa từng thấy trước đây. Tuy nhiên, chưa chắc họ đã được cấp phép cho vaccine ngay.
Trong tình bối cảnh trên, có rất ít người tin vào khả năng có một loại vaccine hiệu quả sẽ được thử trên người sớm. Ngay cả với vaccine mRNA của Trung Quốc, dù chu trình phát triển và sản xuất dựa trên công nghệ mới có thể ngắn hơn so với vaccine truyền thống nhưng việc thử nghiệm trên động vật vẫn thuộc giai đoạn đầu của phát triển vaccine và còn nhiều bước cần thiết trước khi sẵn sàng được thử nghiệm trên người, một quan chức CDC cảnh báo. Đơn giản là vì kiểm tra trên chuột vẫn mới chỉ là bước sàng lọc ban đầu của một vaccine ứng viên. Chỉ sau khi trải qua các kiểm tra độc chất trên những loài động vật có kích thước lớn như khỉ mới bảo đảm độ an toàn cho những ca thử nghiệm trên người tiếp theo.
"Những trường hợp thử nghiệm lâm sàng trên người sẽ tập trung vào tính an toàn của vaccine, kiểm thử các liều khác nhau, thông thường trên các tình nguyện viên khỏe mạnh. Ít nhất là một năm, tôi hy vọng là chúng ta sẽ ít nhất có một phần của câu trả lời", bà Elena Maria Bottazzi, đồng Giám đốc Trung tâm Phát triển vaccine của Bệnh viện Nhi Texas (Mỹ) nhận định.
Sau đó, vòng tiếp theo sẽ là lựa chọn một số liều để kiểm nghiệm trên hàng trăm người. Đây là giai đoạn cuối, giai đoạn nhiều thách thức nhất của quá trình phát triển thuốc. Theo quy định thì cần có những ca thử nghiệm với số lượng cần được gia tăng, trong đó số người tham gia thử vaccine sẽ được tăng từ 20 đến 200 người và sau đó là hàng ngàn người, sẽ mất nhiều tháng để chắc chắn là loại vaccine đó đủ an toàn và thậm chí là để phát hiện những tác dụng phụ hiếm gặp.
Do đó, để một vaccine sẵn sàng thương mại hóa và tung ra thị trường, có khi mất cả năm trời cũng đã là nhanh. TS. Gregory Poland, Giám đốc của nhóm nghiên cứu vaccine thuộc Trung tâm Nghiên cứu Mayo Clinic (Mỹ), cho biết, cần hàng trăm ngàn bệnh nhân và hàng trăm ngàn USD cho giai đoạn cuối. "Đã có những bước phát triển lớn trong vài năm trở lại đây trong việc thúc đẩy tạo ra vaccine từ những nguyên liệu ban đầu nhưng bất chấp điều đó, tiến trình này sẽ mất vài năm", TS. Stanley Plotkin, người đã tham gia vào nghiên cứu vaccine từ năm 1958 và đóng vai trò quan trọng trong phát triển vaccine Rubella trong những năm 1960, bổ sung. Ước tính thời gian của ông còn khắc nghiệt hơn các đồng nghiệp. "Để một vaccine sẵn sàng cho đông đảo người dân, tôi chỉ có thể nói là cần mất ít nhất là 2 năm".
Phong Lâm
Theo The Hill, The Guardian/vietq
Các nhà khoa học giải mã thành công nguyên nhân gây chết chóc ở COVID-19  Phát hiện này có thể có ý nghĩa đối với sự phát triển thuốc kháng COVID-19 trong thời gian tới. Khi một mầm bệnh xâm nhập vào cơ thể con người, nó sẽ kích hoạt các báo động cục bộ báo hiệu hệ thống miễn dịch hành động và tiêu diệt các thực thể lạ. Điều này đúng với cả virus, vi khuẩn...
Phát hiện này có thể có ý nghĩa đối với sự phát triển thuốc kháng COVID-19 trong thời gian tới. Khi một mầm bệnh xâm nhập vào cơ thể con người, nó sẽ kích hoạt các báo động cục bộ báo hiệu hệ thống miễn dịch hành động và tiêu diệt các thực thể lạ. Điều này đúng với cả virus, vi khuẩn...
 Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24
Cảnh sát đột kích "sào huyệt" tổ chức quốc tế lừa đảo hàng trăm tỷ đồng02:24 Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36
Xe Camry quay đầu giữa giao lộ thì "chạm trán" Lexus giá gần chục tỷ đồng00:36 Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20
Công an xác minh clip người đàn ông khuyết tật bị hai thanh niên đi xe máy không mũ bảo hiểm tát vào đầu01:20 Lời khai của chủ tịch hội nông dân xã đột nhập cướp tại nhà lãnh đạo HĐND tỉnh11:25
Lời khai của chủ tịch hội nông dân xã đột nhập cướp tại nhà lãnh đạo HĐND tỉnh11:25 Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07
Đòn giáng của ông Trump vào Ukraine trước ngưỡng cửa đàm phán với Nga09:07 Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01
Khởi tố kẻ 'bắt cá hai tay', đánh gục bạn gái ở quán cà phê khi bị phát hiện21:01 Lời khai của nghi phạm cướp tiệm vàng ở Lâm Đồng01:22
Lời khai của nghi phạm cướp tiệm vàng ở Lâm Đồng01:22 Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28
Thực hư clip xe cứu thương chế còi "cố lên, sắp tới rồi" chạy ở TPHCM00:28 Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05
Ô tô đâm sập cửa nhà dân ở Thái Nguyên, cuốn người đàn ông vào gầm08:05 Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41
Ông Trump bất ngờ nặng lời về ông Zelensky, nhiều bên bị sốc08:41 Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24
Phát biểu của ông Trump về 'người cứu đất nước' gây xôn xao09:24Tiêu điểm
Tin đang nóng
Tin mới nhất
Hàng loạt ca viêm kết mạc vào bệnh viện ở TPHCM, bác sĩ cảnh báo "nóng"

Các biện pháp khắc phục tại nhà cho bệnh vảy nến

Khoa Cấp cứu, Bệnh viện Sản-Nhi tỉnh điều trị thành công nhiều ca bệnh nặng
Bệnh nhân suy hô hấp nặng, nguy kịch do lao phổi tái phát
Mẹ bầu tắm nắng có lợi cho trẻ mắc bệnh đa xơ cứng

Bảo đảm cung ứng đủ thuốc điều trị bệnh cúm

Nâng cao nhận thức về rủi ro của rượu để người tiêu dùng tự ra quyết định đúng đắn
Một số bệnh dễ mắc khi thời tiết nồm ẩm

Ứng dụng khoa học và công nghệ trong nuôi cấy nấm đông trùng hạ thảo

Thực phẩm giúp tăng cường sức khỏe mắt

Điểm sáng trong cấp cứu, điều trị các ca bệnh nặng ở tuyến huyện

Thêm 1 người ở huyện Long Thành bị chó dại cắn
Có thể bạn quan tâm

Xét xử lưu động vụ 'thổi' đất đấu giá 30 tỷ đồng/m2 ở Hà Nội
Pháp luật
00:32:07 22/02/2025
Tai nạn hy hữu, người đàn ông tử vong do lốp ô tô văng trúng
Tin nổi bật
00:25:59 22/02/2025
Georgia từng được đề nghị trở thành "mặt trận thứ 2" chống Nga
Thế giới
00:19:40 22/02/2025
Sáp thơm gây ô nhiễm không khí ngang với động cơ ô tô
Lạ vui
00:13:14 22/02/2025
Hơn 20 năm qua, vợ biết tôi không yêu nhưng vẫn không chấp nhận ly hôn
Góc tâm tình
00:10:12 22/02/2025
HLV Mai Đức Chung trở lại ĐT nữ Việt Nam ở tuổi 75, đứng số 1 thế giới
Sao thể thao
23:58:31 21/02/2025
Với 10 năm nội trợ, xin khẳng định: 5 mẹo này sẽ giúp bạn tiết kiệm cả sức lẫn tiền
Netizen
23:57:01 21/02/2025
6 thói xấu khiến ngôi nhà giống "bãi rác", giàu đến mấy cũng vẫn có cảm giác "rẻ tiền"
Sáng tạo
23:54:57 21/02/2025
Phim của Song Hye Kyo bùng nổ MXH Việt, gây tranh cãi gay gắt vẫn càn quét phòng vé
Hậu trường phim
23:38:49 21/02/2025
Phim Trung Quốc nhồi nhét cảnh quấy rối phụ nữ, bị chỉ trích khắp MXH: Nữ chính 6 lần gặp biến thái gây phẫn nộ
Phim châu á
23:34:06 21/02/2025
 Mang gene bệnh tan máu vẫn sinh con khỏe mạnh
Mang gene bệnh tan máu vẫn sinh con khỏe mạnh Uống cà phê dễ gây ố răng, phải làm sao?
Uống cà phê dễ gây ố răng, phải làm sao?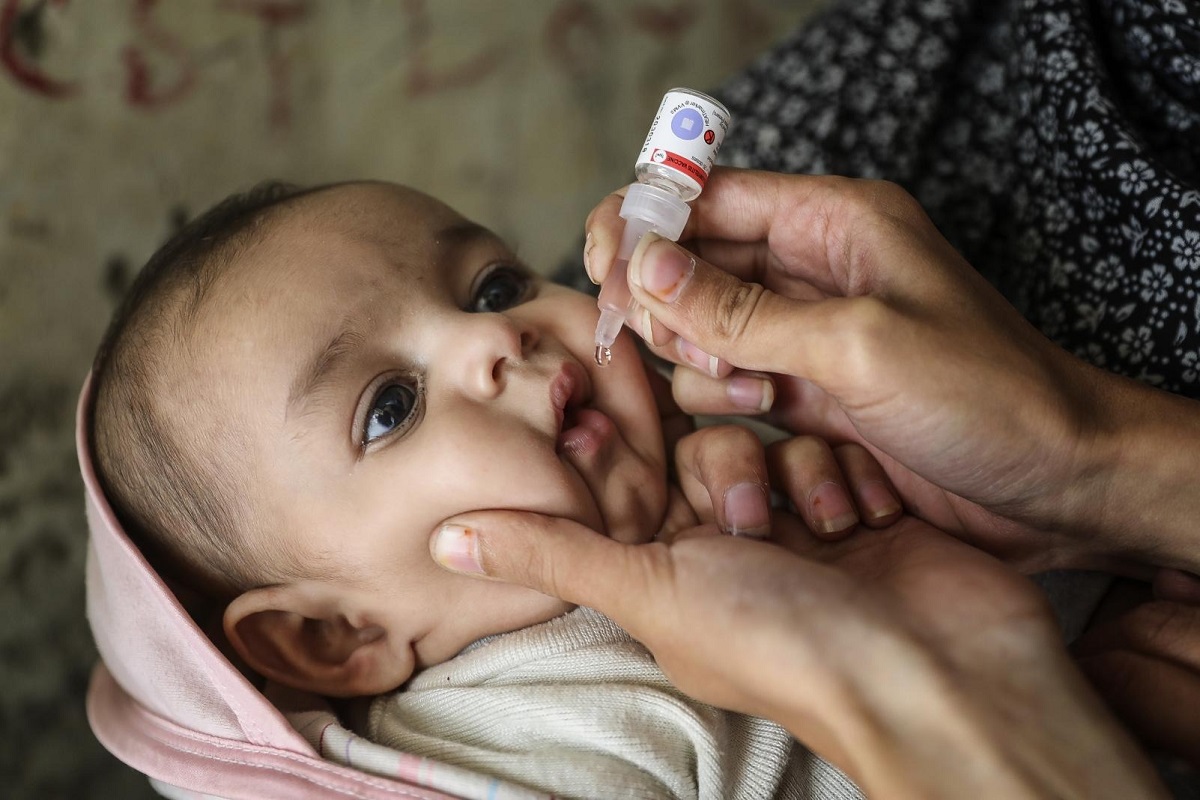
 Nữ phóng viên phát hiện ung thư nhờ khán giả xem đài
Nữ phóng viên phát hiện ung thư nhờ khán giả xem đài Sàng lọc nhanh bằng trí tuệ nhân tạo phát hiện ung thư
Sàng lọc nhanh bằng trí tuệ nhân tạo phát hiện ung thư Cơ thể có biểu hiện này sau khi uống nước đi khám ngay vì có thể đang 'chứa khối u'
Cơ thể có biểu hiện này sau khi uống nước đi khám ngay vì có thể đang 'chứa khối u' Nhìn thấy nốt ruồi dưới ngực của mình trong một bức ảnh cũ đăng trên facebook, người phụ nữ phải thốt lên "facebook đã cứu mạng tôi"
Nhìn thấy nốt ruồi dưới ngực của mình trong một bức ảnh cũ đăng trên facebook, người phụ nữ phải thốt lên "facebook đã cứu mạng tôi" Phát hiện điều bất thường ở vú nhưng không đau nên không đi khám, 2 năm sau người phụ nữ hối hận thì đã không kịp
Phát hiện điều bất thường ở vú nhưng không đau nên không đi khám, 2 năm sau người phụ nữ hối hận thì đã không kịp Những dấu hiệu nhận biết ung thư hạch sớm, chớ bỏ qua kẻo hối hận không kịp
Những dấu hiệu nhận biết ung thư hạch sớm, chớ bỏ qua kẻo hối hận không kịp Ba không khi ăn đậu phụ
Ba không khi ăn đậu phụ Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan
Món khoái khẩu của nhiều người Việt vô tình nuôi sán trong gan 3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng
3 lưu ý quan trọng khi uống cà phê tránh tích thêm mỡ bụng Chuyên gia khuyên không nên vứt bỏ phần dây xơ của quả chuối vì điều này
Chuyên gia khuyên không nên vứt bỏ phần dây xơ của quả chuối vì điều này Chủ quan với sâu răng, người đàn ông tử vong vì gặp biến chứng nguy hiểm
Chủ quan với sâu răng, người đàn ông tử vong vì gặp biến chứng nguy hiểm Một bác sĩ nổi tiếng qua đời vì cúm, cảnh báo 4 nhóm người có nguy cơ rất lớn
Một bác sĩ nổi tiếng qua đời vì cúm, cảnh báo 4 nhóm người có nguy cơ rất lớn Thời điểm tốt nhất trong ngày để uống nước
Thời điểm tốt nhất trong ngày để uống nước Nuôi sống thành công trẻ sinh non bị viêm ruột hoại tử
Nuôi sống thành công trẻ sinh non bị viêm ruột hoại tử Hoa hậu Việt Nam nghi sắp làm phu nhân hào môn lộ hint rời Sen Vàng?
Hoa hậu Việt Nam nghi sắp làm phu nhân hào môn lộ hint rời Sen Vàng? Lúc hấp hối, anh trai chồng chỉ vào đứa nhỏ đứng ở góc nhà và nói sự thật khiến tôi suy sụp
Lúc hấp hối, anh trai chồng chỉ vào đứa nhỏ đứng ở góc nhà và nói sự thật khiến tôi suy sụp Bức ảnh thân mật giữa đêm của Xoài Non và Gil Lê
Bức ảnh thân mật giữa đêm của Xoài Non và Gil Lê Quý Bình yêu vợ hơn tuổi say đắm, nhắn nhủ cùng nhau "qua bao đắng cay, tay vẫn ghì chặt tay"
Quý Bình yêu vợ hơn tuổi say đắm, nhắn nhủ cùng nhau "qua bao đắng cay, tay vẫn ghì chặt tay" Vợ cũ sao Vbiz gây phẫn nộ vì nghi móc mỉa Hoa hậu Khánh Vân, Vũ Cát Tường và vợ "ngồi không cũng dính đạn"
Vợ cũ sao Vbiz gây phẫn nộ vì nghi móc mỉa Hoa hậu Khánh Vân, Vũ Cát Tường và vợ "ngồi không cũng dính đạn" Mẹ Từ Hy Viên lộ bản chất thật, tham đến mức này?
Mẹ Từ Hy Viên lộ bản chất thật, tham đến mức này? Sinh con mới 10 ngày, tôi ôm con chạy về nhà mẹ đẻ giữa đêm vì mâm cơm cữ của mẹ chồng khiến tôi uất nghẹn!
Sinh con mới 10 ngày, tôi ôm con chạy về nhà mẹ đẻ giữa đêm vì mâm cơm cữ của mẹ chồng khiến tôi uất nghẹn! Đến lượt Park Bom (2NE1) đáp trả Lee Min Ho: "Phía anh ấy yêu cầu tôi làm những điều này..."
Đến lượt Park Bom (2NE1) đáp trả Lee Min Ho: "Phía anh ấy yêu cầu tôi làm những điều này..." Taxi đi nhầm đường, nữ sinh nhảy ra khỏi xe vì tưởng mình bị bắt cóc rồi bị đâm tử vong: Tòa tuyên án ra sao với tài xế?
Taxi đi nhầm đường, nữ sinh nhảy ra khỏi xe vì tưởng mình bị bắt cóc rồi bị đâm tử vong: Tòa tuyên án ra sao với tài xế? 'Diễn viên Đình Thế mất ở tuổi 22 mà không kịp nói lời trăng trối'
'Diễn viên Đình Thế mất ở tuổi 22 mà không kịp nói lời trăng trối' Thảm cảnh của ác nữ đẹp nhất màn ảnh: Nghèo túng đến nỗi phải nhặt đồ ăn thừa, nhan sắc tụt dốc thê thảm không nhận ra
Thảm cảnh của ác nữ đẹp nhất màn ảnh: Nghèo túng đến nỗi phải nhặt đồ ăn thừa, nhan sắc tụt dốc thê thảm không nhận ra Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ
Vụ thi thể không nguyên vẹn: Lời khai rợn người của gã chồng giết vợ Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện
Chấn động tin em rể đại gia lợi dụng cái chết Từ Hy Viên công khai có con riêng, danh tính "tiểu tam" lộ diện Trước khi qua đời, Kim Sae Ron lên sân thượng khóc nức nở vì lời xin lỗi muộn màng từ phóng viên Hàn
Trước khi qua đời, Kim Sae Ron lên sân thượng khóc nức nở vì lời xin lỗi muộn màng từ phóng viên Hàn TP.HCM: Nam thanh niên rơi lầu 4 chung cư trong tình trạng không mặc quần áo
TP.HCM: Nam thanh niên rơi lầu 4 chung cư trong tình trạng không mặc quần áo Truy tố người mẫu lai Đinh Nhikolai tàng trữ trái phép chất ma túy
Truy tố người mẫu lai Đinh Nhikolai tàng trữ trái phép chất ma túy Vợ 3 kém 29 tuổi nhắc Bảo Chung: "Quãng đời còn lại đừng có ai nữa nhé!"
Vợ 3 kém 29 tuổi nhắc Bảo Chung: "Quãng đời còn lại đừng có ai nữa nhé!" Một phụ nữ bị bố của người tình thuê côn đồ tạt axit, đánh gãy chân
Một phụ nữ bị bố của người tình thuê côn đồ tạt axit, đánh gãy chân