Thiếu nữ Yên Bái 15 tuổi sinh con trai đóng vảy như da cá
Bé trai chào đời với lớp da dày bao phủ, rạn nứt sâu thành từng mảng lớn do mắc căn bệnh cực kỳ hiếm gặp.
Trao đổi với VietNamNet, BS Bùi Thị Ngọc Quỳnh, Trưởng khoa Phụ sản, Bệnh viện Đa khoa khu vực Nghĩa Lộ, Yên Bái cho biết, bệnh nhi mắc căn bệnh rối loạn da di truyền Harlequin Ichthyosis, hay còn gọi bệnh vảy cá.
Bé trai hơn 2 kg chào đời ở tuần thứ 37 bằng phương pháp sinh mổ do ngôi thai ngược, mẹ thấp bé. Sau sinh, trẻ khóc to nhưng toàn thân bao phủ bởi lớp da dày màu trắng cứng chắc, ngăn cách bởi các vết nứt sâu kèm ra máu.
Còn mẹ bệnh nhi thì mới 15 tuổi là người Mông sống tại huyện Trạm Tấu, Yên Bái, mang bầu lần đầu. Trong suốt quá trình mang thai, cô gái trẻ chưa từng đi khám sàng lọc trước sinh nên không biết thai nhi mắc bệnh.
Bé trai chào đời với lớp da dày cứng bao phủ, nứt toác kèm ra máu
Bé trai chào đời không thể tự bú nên được chuyển lên Khoa Nhi chăm sóc đặc biệt, cho ăn qua đường tĩnh mạch kết hợp dưỡng ẩm, chăm sóc da tại chỗ. Sau vài ngày, trẻ chuyển sang ăn sữa bằng thìa, sức khỏe tốt.
Video đang HOT
BS Quỳnh chia sẻ, do trẻ mắc bệnh hiếm, chăm sóc phức tạp nên bệnh viện đề nghị chuyển bệnh nhi xuống Bệnh viện Nhi Trung ương điều trị nhưng gia đình không đồng ý. Đến ngày thứ 10, gia đình nằng nặc xin đưa bé về.
Theo BS Quỳnh, Harlequin Ichthyosis là bệnh vô cùng hiếm gặp với tỉ lệ 1/500.000 trẻ. Bệnh có tính di truyền lặn do đột biến nhiễm sắc thể số 2.
Khi trẻ mắc bệnh này, da có tốc độ phát triển nhanh gấp 7 lần bình thường và hạ bì dày gấp 10 lần.
Biểu hiện bên ngoài đặc trưng là các các lớp da dày, cứng hình kim cương, ngăn cách bởi các vết nứt sâu bao phủ khắp cơ thể như vảy cá.
Ngoài ảnh hưởng hình dạng cơ thể, bệnh da vảy cá còn khiến trẻ khó khăn vận động, cử động lồng ngực bị hạn chế do da kéo căng, dễ dẫn tới khó thở và suy hô hấp.
Một số trẻ có thể không nhắm được mắt, hở miệng do vùng da xung quanh bị kéo căng, gây khó khăn cho ăn uống.
Tình trạng nứt da nghiêm trọng cũng khiến trẻ dễ bị mất nước, khó điều chỉnh nhiệt độ cơ thể và dễ bị nhiễm trùng đe doạ tính mạng trong vài tuần đầu tiên.
Đến nay chưa có phương pháp điều trị, cách duy nhất là chú ý chăm sóc, giữ gìn, thường xuyên bôi kem dưỡng ẩm giúp da mềm hơn, giảm nứt.
BS Quỳnh cho biết, siêu âm thai bình thường khó phát hiện được bệnh vảy cá, song từ tuần thai thứ 9, thai phụ có thể làm xét nghiệm NIPT để phát hiện sớm các dị tật về gene.
Bé 12 tuổi ở Cao Bằng bị bệnh hiếm gặp, 50.000 trẻ mới có 1 người mắc
Bác sĩ xác định bệnh nhi bị suy gan tối cấp trên nền bệnh rối loạn chuyển hóa đồng. Đây là một bệnh di truyền hiếm gặp với tỷ lệ 1/50.000.
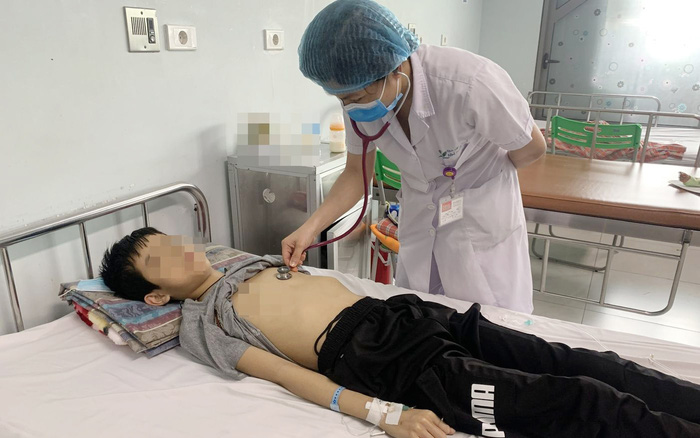
Bác sĩ BV Nhi TƯ thăm khám cho bệnh nhi
Chiều ngày 25/3, BV Nhi TƯ cho biết, BV vừa cấp cứu thành công cho bệnh nhi L.T.V. (12 tuổi, ở Cao Bằng) bị suy gan tối cấp trên nền bệnh hiếm bằng phương pháp lọc máu (thay thế huyết tương).
Gia đình cho biết, khoảng hơn 1 năm trước đã phát hiện con có dấu hiệu men gan tăng. Tuy nhiên, gia đình không theo dõi và cho con điều trị thường xuyên. Gần đây, bé có đột nhiên có dấu hiệu vàng mắt, vàng da, mệt mỏi, ăn kém nên gia đình đưa đến BV ở địa phương cấp cứu rồi chuyển lên BV Nhi TƯ.
TS. Nguyễn Phạm Anh Hoa, Trưởng khoa Gan mật (BV Nhi TƯ), cho biết, ngày 12/3, bé V. được chuyển đến cấp cứu trong tình trạng rất nguy kịch. Sau khi hội chẩn liên khoa khẩn cấp, các bác sĩ thống nhất chẩn đoán bệnh nhi có tình trạng suy gan tối cấp trên nền bệnh Wilson (rối loạn chuyển hóa đồng) nhưng không được chẩn đoán trước đó và điều trị thích hợp.
Theo bác sĩ Hoa, rối loạn chuyển hóa đồng là căn bệnh di truyền rất hiếm gặp với tỷ lệ 1/30.000 đến 1/50.000 trẻ sinh sống. Rối loạn chuyển hóa đồng trong cơ thể khiến đồng bị ứ đọng, tích tụ trong gan và các tổ chức cơ quan khác, gây tổn thương đa cơ quan với nhiều kiểu hình đa dạng. Trong đó, thể suy gan tối cấp kèm theo tan máu như bệnh nhân này có tiên lượng nặng nề, nguy cơ tử vong trên 95% nếu không được ghép gan điều trị kịp thời. Tuy nhiên, Wilson là bệnh chuyển hóa di truyền, việc lựa chọn người hiến gan cần được tiến hành rất chặt chẽ nhằm lựa chọn các mô hiến phù hợp từ những người trong gia đình không mang bệnh như bệnh nhân.
Còn theo TS.BS Tạ Anh Tuấn, Trưởng khoa Điều trị tích cực, các bác sĩ đã quyết định lựa chọn phương pháp thay thế huyết tương trong giai đoạn cấp cứu với mục đích loại bỏ bớt các chất độc trong máu do gan suy nên không chuyển hóa được. Đây là phương pháp cấp cứu cần được tiến hành nhanh chóng nhằm tránh tình trạng tổn thương não và các cơ quan khác trở nên nặng nề hơn do suy gan cấp mất bù, trong khi chờ sự phục hồi của gan. Ngoài ra, nếu gan không thể phục hồi thì TPE cũng là giai đoạn điều trị bắc cầu tối ưu để chuẩn bị kế hoạch ghép gan cho bệnh nhân.
"Sau 5 ngày lọc thay thế huyết tương, bệnh nhi đã qua cơn nguy kịch, tình trạng huyết tán giảm dần, chức năng gan cải thiện, toàn trạng trẻ ổn định. Đặc biệt, bệnh nhi không phải ghép gan", bác sĩ Tuấn chia sẻ.
Theo các chuyên gia, không chỉ ở Việt Nam, số lượng bệnh nhân Wilson suy gan tối cấp được cứu sống không cần tới phẫu thuật ghép gan trên thế giới cũng rất ít. Tại BV Nhi TƯ, đây là bệnh nhân Wilson suy gan tối cấp thứ 3 được cứu sống bằng phương pháp thay huyết tương và không cần tới ghép gan điều trị.
Được biết, hiện nay Khoa Gan mật (BV Nhi TƯ) đang theo dõi và điều trị cho hơn 150 bệnh nhân Wilson tới từ nhiều tỉnh/thành trong cả nước. Tuy nhiên, có nhiều bệnh nhân được phát hiện và chẩn đoán muộn khi đã có những biến chứng nặng nề. Bởi việc phát hiện, chẩn đoán và điều trị sớm cho các bệnh nhân Wilson sẽ giúp nâng cao hiệu quả điều trị tất cả các thể bệnh, hạn chế biến chứng và tỷ lệ tử vong.
Bé gái 8 tuổi mang hình hài của bà cụ 70 tuổi, trông yếu ớt nhưng vô cùng mạnh mẽ, vẫn không tránh khỏi số phận định sẵn  Đây là một căn bệnh di truyền hiếm gặp khiến người bệnh bị lão hóa ngay từ khi còn rất nhỏ, chỉ xảy ra 1 trường hợp trên 4 triệu người. Dù nền y học thế giới đã phát triển vượt bậc, trang thiết bị y tế tân tiến giúp con người chữa được những căn bệnh cực kỳ nguy hiểm, thế nhưng...
Đây là một căn bệnh di truyền hiếm gặp khiến người bệnh bị lão hóa ngay từ khi còn rất nhỏ, chỉ xảy ra 1 trường hợp trên 4 triệu người. Dù nền y học thế giới đã phát triển vượt bậc, trang thiết bị y tế tân tiến giúp con người chữa được những căn bệnh cực kỳ nguy hiểm, thế nhưng...
 Thông tin mới nhất vụ cô gái bị bắt cóc đòi chuộc 150 triệu đồng02:01
Thông tin mới nhất vụ cô gái bị bắt cóc đòi chuộc 150 triệu đồng02:01 Trung Quốc tung chatbot đấu ChatGPT, cổ phiếu Phố Wall chao đảo bốc hơi 1.000 tỉ14:53
Trung Quốc tung chatbot đấu ChatGPT, cổ phiếu Phố Wall chao đảo bốc hơi 1.000 tỉ14:53 Đường dây lừa đảo 13.000 người: Biệt danh ACE của 3 quản lý cấp cao02:36
Đường dây lừa đảo 13.000 người: Biệt danh ACE của 3 quản lý cấp cao02:36 CSGT hú còi mở đường cho xe chở người bị điện giật nguy kịch đi cấp cứu01:10
CSGT hú còi mở đường cho xe chở người bị điện giật nguy kịch đi cấp cứu01:10 Tàu vận tải Nga cập cảng Syria, chuẩn bị cho cuộc rút quân09:12
Tàu vận tải Nga cập cảng Syria, chuẩn bị cho cuộc rút quân09:12 Ông Trump nói muốn gặp ông Putin ngay lập tức08:46
Ông Trump nói muốn gặp ông Putin ngay lập tức08:46 11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27
11 'quái xế' chạy vào cao tốc Nghi Sơn - Diễn Châu bị phạt 78 triệu đồng501:27 Vụ Trương Mỹ Lan: Cục Thi hành án dân sự thông tin về tổ chức thi hành án10:31
Vụ Trương Mỹ Lan: Cục Thi hành án dân sự thông tin về tổ chức thi hành án10:31 Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41
Tổng thống Trump lên tiếng về 'thảm kịch' hàng không ở thủ đô Washington DC10:41 Hamas vừa thả 4 nữ binh sĩ Israel, sẽ nhận lại được gì?02:38
Hamas vừa thả 4 nữ binh sĩ Israel, sẽ nhận lại được gì?02:38 Phương Tây đang học hỏi từ chiến sự Ukraine09:10
Phương Tây đang học hỏi từ chiến sự Ukraine09:10Tiêu điểm
Tin đang nóng
Tin mới nhất

Nguy cơ bùng phát viêm loét đại tràng dịp lễ Tết và cách giảm đau nhanh
Bác sĩ cảnh báo nguy cơ dị vật đường thở ở trẻ dịp tết

Bí quyết giữ gìn sức khỏe, tránh tăng cân trong kỳ nghỉ Tết

Phòng bệnh viêm kết mạc mùa xuân
Những loại thuốc không thể thiếu dịp Tết để bảo vệ sức khỏe

3 không khi du xuân trời lạnh

3 ca cấp cứu đột quỵ trong khoảnh khắc giao thừa

Cú điện thoại 45 giây tái sinh cuộc đời bác sĩ trẻ

Sai lầm chết người khi 'khai tửu đầu Xuân'

3 cách đánh bay mệt mỏi do uống rượu ngày Tết

Người phụ nữ nhập viện cấp cứu sau bữa cơm cá kho
Quý ông trung niên vào viện cầu cứu bác sĩ vì cháy da sau can thiệp 'trẻ hóa'
Có thể bạn quan tâm

Cặp đôi mỹ nhân - Nam vương đình đám Vbiz thông báo chia tay sau 3 năm hẹn hò
Sao việt
16:21:14 31/01/2025
Bài phát biểu kỳ lạ khiến Song Ji Hyo bị "ném đá" đầu năm, fan Running Man đặc biệt thất vọng
Sao châu á
16:16:24 31/01/2025
Tổng thống Trump có châm ngòi cho cuộc chiến giá dầu mới giữa OPEC và phương Tây?
Thế giới
16:13:27 31/01/2025
Phát vé số cho nhân viên, biết trúng thưởng 21 tỷ đồng, công ty liền đòi lại
Netizen
16:10:14 31/01/2025
Yêu Nhầm Bạn Thân: Hành trình của một cô gái đi tìm tình yêu đích thực
Phim việt
15:59:59 31/01/2025
Tạo dấu ấn phong cách với những phụ kiện không thể thiếu khi diện áo dài
Thời trang
12:05:43 31/01/2025
Lịch thi đấu LCK Cup 2025 mới nhất: Chờ đội hình T1
Mọt game
11:11:23 31/01/2025
Tôi chân thành nhắc bạn: Lau sạch 5 nơi này vào ngày đầu năm để "khai thông tài vận", giũ sạch tà khí
Sáng tạo
10:47:53 31/01/2025
Nhìn anh nhân viên của chị dâu mặc tạp dề chặt thịt gà thoăn thoắt, tôi nói một câu làm anh ấy kinh ngạc
Góc tâm tình
09:55:02 31/01/2025
Phim Hàn gây bão toàn cầu nhất định phải xem dịp Tết, 1 mỹ nam đẹp ăn đứt truyện tranh gây sốt MXH
Phim châu á
09:25:04 31/01/2025
 Bé 8 tuổi hôn mê, ngừng thở do đuối nước
Bé 8 tuổi hôn mê, ngừng thở do đuối nước Suy gan thận nguy kịch sau khi dùng thuốc nam chữa viêm khớp
Suy gan thận nguy kịch sau khi dùng thuốc nam chữa viêm khớp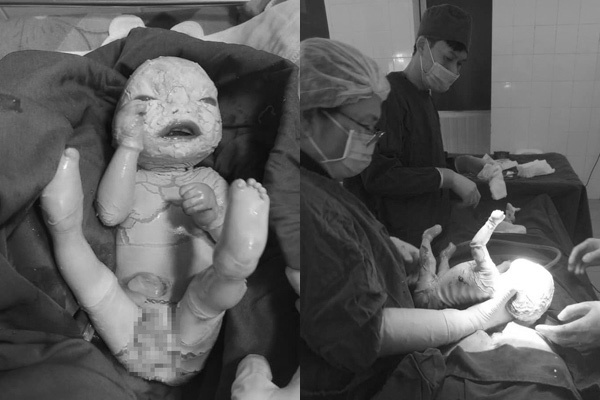
 Dị tật bẩm sinh và bệnh di truyền ngày càng gia tăng
Dị tật bẩm sinh và bệnh di truyền ngày càng gia tăng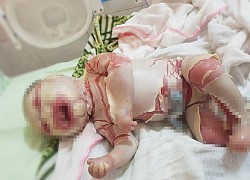 Bé sơ sinh bị lớp sừng trắng bao phủ khắp người
Bé sơ sinh bị lớp sừng trắng bao phủ khắp người Lý do em bé ở Quảng Ninh có da như vảy cá
Lý do em bé ở Quảng Ninh có da như vảy cá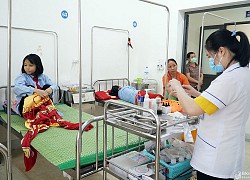 Bệnh tan máu bẩm sinh ảnh hưởng lớn đến chất lượng dân số
Bệnh tan máu bẩm sinh ảnh hưởng lớn đến chất lượng dân số Thăm khám sàng lọc ung thư vú miễn phí cho phụ nữ vùng cao Yên Bái
Thăm khám sàng lọc ung thư vú miễn phí cho phụ nữ vùng cao Yên Bái Bác sĩ cũng bất ngờ: Người đàn ông có trái tim hóa đá
Bác sĩ cũng bất ngờ: Người đàn ông có trái tim hóa đá 7 thực phẩm lên men tốt cho sức khỏe đường ruột nên ăn vào dịp Tết
7 thực phẩm lên men tốt cho sức khỏe đường ruột nên ăn vào dịp Tết Cuộc gặp đặc biệt của người phụ nữ và bác sĩ cứu mình 30 năm trước
Cuộc gặp đặc biệt của người phụ nữ và bác sĩ cứu mình 30 năm trước 10 loại thực phẩm tốt cho não và hệ thần kinh
10 loại thực phẩm tốt cho não và hệ thần kinh 4 cách nấu ăn gây 'thảm họa' cho sức khỏe
4 cách nấu ăn gây 'thảm họa' cho sức khỏe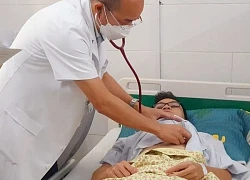 Nhiều ca nghi mắc sởi và sốt xuất huyết trong những ngày đầu nghỉ tết
Nhiều ca nghi mắc sởi và sốt xuất huyết trong những ngày đầu nghỉ tết Người đàn ông trẻ đa chấn thương mặt, tay chân và vùng kín do làm điều cấm
Người đàn ông trẻ đa chấn thương mặt, tay chân và vùng kín do làm điều cấm Mật ong sử dụng theo cách này sẽ 'vị thuốc đại bổ' nhưng không phải ai cũng biết
Mật ong sử dụng theo cách này sẽ 'vị thuốc đại bổ' nhưng không phải ai cũng biết 10 lợi ích sức khỏe tuyệt vời khi ăn dưa lưới
10 lợi ích sức khỏe tuyệt vời khi ăn dưa lưới 3 con giáp "tiền vào như nước" nếu đầu tư vào vàng bạc, trang sức trong năm Ất Tỵ 2025!
3 con giáp "tiền vào như nước" nếu đầu tư vào vàng bạc, trang sức trong năm Ất Tỵ 2025! 5 con giáp may mắn và giàu có bậc nhất năm Ất Tỵ 2025: Sự nghiệp thăng tiến, tài chính nở rộ
5 con giáp may mắn và giàu có bậc nhất năm Ất Tỵ 2025: Sự nghiệp thăng tiến, tài chính nở rộ Tuổi 27 nổi tiếng, giàu có, Hoàng Đức tiết lộ hình mẫu lý tưởng muốn cưới làm vợ, một yếu tố gây bất ngờ
Tuổi 27 nổi tiếng, giàu có, Hoàng Đức tiết lộ hình mẫu lý tưởng muốn cưới làm vợ, một yếu tố gây bất ngờ Tử vi chi tiết 12 con giáp năm Ất Tỵ 2025: Tý "hóa nguy thành an", phất lên như diều gặp gió nhờ quý nhân
Tử vi chi tiết 12 con giáp năm Ất Tỵ 2025: Tý "hóa nguy thành an", phất lên như diều gặp gió nhờ quý nhân 5 Gen Z tuổi rắn hội tụ đủ combo xinh - giàu - giỏi
5 Gen Z tuổi rắn hội tụ đủ combo xinh - giàu - giỏi Duy Mạnh - Quỳnh Anh về Đông Anh ăn tết cực vui, xoá tan phán xét "trọng ngoại hơn nội" của "hội mẹ chồng online"
Duy Mạnh - Quỳnh Anh về Đông Anh ăn tết cực vui, xoá tan phán xét "trọng ngoại hơn nội" của "hội mẹ chồng online" Đôi lời nhắn gửi tuổi Tỵ khi bước sang NĂM TUỔI Ất Tỵ 2025: Cung nghênh Thái Tuế, rước lộc trừ tà
Đôi lời nhắn gửi tuổi Tỵ khi bước sang NĂM TUỔI Ất Tỵ 2025: Cung nghênh Thái Tuế, rước lộc trừ tà Gợi ý áo dài màu pastel cho nàng yêu sự nhẹ nhàng
Gợi ý áo dài màu pastel cho nàng yêu sự nhẹ nhàng Điều tra vụ án sát hại mẹ và anh trai vào sáng mùng 2 Tết
Điều tra vụ án sát hại mẹ và anh trai vào sáng mùng 2 Tết HOT: Đúng mùng 1 Tết, phu nhân hào môn Vbiz và chồng đại gia thông báo đã đón con đầu lòng!
HOT: Đúng mùng 1 Tết, phu nhân hào môn Vbiz và chồng đại gia thông báo đã đón con đầu lòng!
 Ô tô mất lái lao xuống sông ở Nam Định, 7 người tử vong
Ô tô mất lái lao xuống sông ở Nam Định, 7 người tử vong Nguyên nhân khiến em trai xuống tay sát hại mẹ và anh vào sáng mùng 2 Tết
Nguyên nhân khiến em trai xuống tay sát hại mẹ và anh vào sáng mùng 2 Tết BVĐK Vĩnh Long thông tin về vụ bé gái 3 tuổi tử vong đêm giao thừa
BVĐK Vĩnh Long thông tin về vụ bé gái 3 tuổi tử vong đêm giao thừa
 Ảnh hiếm: Xuân Trường ôm vợ giám đốc đi chúc tết, nhan sắc Nhuệ Giang thế nào 4 năm sau đám hỏi bí mật?
Ảnh hiếm: Xuân Trường ôm vợ giám đốc đi chúc tết, nhan sắc Nhuệ Giang thế nào 4 năm sau đám hỏi bí mật? Quang Hải khoe ảnh cùng con trai mặc áo dài đi chơi tết, HLV Park Hang-seo liền có phản ứng này
Quang Hải khoe ảnh cùng con trai mặc áo dài đi chơi tết, HLV Park Hang-seo liền có phản ứng này Vũ trụ mỹ nhân Việt nhập đường đua mùng 1 Tết: Thùy Tiên - Thanh Thủy đọ sắc bất phân thắng bại
Vũ trụ mỹ nhân Việt nhập đường đua mùng 1 Tết: Thùy Tiên - Thanh Thủy đọ sắc bất phân thắng bại