Tại sao ung thư lẩn trốn được những thuốc tiên tiến nhất?
Do những tiến bộ trong thiết kế thuốc và y học trúng đích, các nhà nghiên cứu đã có thể nhắm vào những phân tử nhất định trong tế bào căn nguyên của một bệnh cụ thể và phát triển những liệu pháp cụ thể để đẩy lùi những tổn hại. Nhưng cùng với đó tình trạng kháng thuốc cũng xuất hiện.
TS. Fabian Filipp cùng nhóm nghiên cứu đang tìm cách nhằm trúng vào khối u hắc tố ác tính tại Phòng thí nghiệm sinh học hệ thống và chuyển hóa ung thư, Đại học California, Merced.
Ngày nay, y học trúng đích kết hợp quyết định trị liệu với hiểu biết về phân tử nhằm mang lại hy vọng sau khi có chẩn đoán ung thư.
Nhưng có một mặt trái khi các thuốc chống ung thư lại được thiết kế để phù hợp với những đột biến ung thư khác nhau như chìa khóa với ổ khóa.
Một số bệnh ung thư ban đầu đáp ứng với hóa trị liệu trúng đích dần trở nên kháng thuốc – và bản thân thuốc không phải là thủ phạm.
Nghiên cứu mới giúp giải thích cơ chế phát sinh ung thư kháng thuốc, các phát hiện có ý nghĩa quan trọng cho tương lai của điều trị ung thư.
Nó cho thấy những lớp điều tiết kín đáo, tinh vi – kiểm soát hoạt động của các gen tạo ra các tế bào sống kháng thuốc.
Một đặc điểm chung của nhiều loại khối u ung thư là bệnh nhân lại tái phát bệnh sau khi rõ ràng đã phục hồi.
Nhóm nghiên cứu tại Đại học California, Merced, đang nhằm vào chẩn đoán và điều trị ung thư kháng thuốc bằng cách làm sáng tỏ mạng lưới các thay đổi trong tế bào để xác định những đích mới của thuốc và phá vỡ tính kháng thuốc của ung thư.
Lớp điều tiết kín đáo
Chúng ta đã biết rằng ung thư là bệnh của gen. Tuy nhiên, tính kháng thuốc có thể nằm ngoài những đột biến ung thư thường làm thay đổi chức năng của các gen. Có lẽ không phải là những đột biến mới sẽ gây kháng thuốc.
ADN có thể vẫn giữ nguyên, nhưng các tế bào ung thư thích nghi với điều trị và “khôn ngoan” hơn thuốc bằng cách chuyển đổi hoạt động của gen.
Tuy sự thích nghi này không ảnh hưởng đến bản thân ADN, một lớp điều tiết kín đáo kiểm soát hoạt động của các gen – gọi là tín hiệu biểu sinh – chịu trách nhiệm về việc tế bào ung thư có sống được hay không, bất kể loại thuốc mà bệnh nhân đang dùng.
Video đang HOT
Bằng cách nhắm vào chương trình kín đáo này, có thể khắc phục được tính kháng thuốc chết người của ung thư.
Sinh học của các hệ thống ung thư cho thấy những mục tiêu và thách thức mới
Để hiểu về cơ chế kháng thuốc của ung thư, nhóm nghiên cứu của UC Merced đã so sánh các chu trình di truyền và chuyển hóa trong u hắc tố ác tính đáp ứng điều trị và kháng điều trị.
U hắc tố ác tính là một loại ung thư bắt nguồn từ tế bào hắc tố, là những tế bào sản sinh sắc tố melanin cho da.
Mặc dù không phải là dạng ung thư da phổ biến nhất, song u hắc tố ác tính tấn công mạnh nhất. Và nếu không được phát hiện và điều trị sớm, đây cũng là một trong những loại ung thư chết người nhất.
Sàng lọc kỹ lưỡng kết hợp với phân tích sinh học hệ thống xác định các yếu tố kiểm soát tế bào và các liệu pháp mới để khắc phục tính kháng thuốc ở khối u hắc tố ác tính.
Kháng thuốc không hoàn toàn do đột biến
Ung thư có thể được kích hoạt bởi các nguyên nhân khác nhau. U hắc tố thường do ánh nắng mặt trời, do tổn thương tia cực tím nguy hiểm. Trong phần lớn các trường hợp, tổn thương do tia UV sẽ để lại dấu vết đột biến đặc biệt và kết quả là sự tăng sinh tế bào không thể ngăn cản được.
Tổn thương do tia cực tím làm tăng các đột biến điểm – thay đổi ở một chữ cái duy nhất trong 3 tỷ chữ cái của bộ gen người.
Những đột biến này có thể cản trở các tín hiệu báo hiệu khi nào thì tế bào phát triển và phân chia và khi nào thì dừng lại. Các đột biến trong một protein gọi là BRAF, một yếu tố điều tiết tín hiệu chính, khiến tín hiệu tăng trưởng bị kẹt ở vị trí “bật” và thúc đẩy sự phát triển của bệnh ung thư.
Mặc dù các nhà khoa học đã cố gắng tìm ra các loại thuốc nhằm vào và “tắt” tín hiệu BRAF sai lệch, song các tế bào ung thư rất ranh mãnh. Chúng học cách thích nghi với các chất ức chế BRAF.
Ngày nay, nhiều bệnh nhân đáp ứng điều trị ung thư rất tốt lúc đầu. Tuy nhiên, không may là cuối cùng nhiều người lại bị kháng thuốc và di căn.
Mặc dù hóa trị có thể tiêu diệt hầu hết ung thư, nhưng những quần thể tế bào ung thư kháng thuốc ít hơn vẫn tìm được cách để sống sót và lan rộng.
Không giống như trường hợp quen thuộc của vi khuẩn kháng kháng sinh, trong đó đột biến di truyền gây ra kháng thuốc, sự thích nghi trong ung thư kháng thuốc phần nhiều lại không phải là hệ quả của đột biến.
Thiết lập lại biểu hiện gen để vượt qua kháng thuốc
Thay vào đó, các tế bào ung thư thích nghi với điều trị và “ranh ma” hơn thuốc.
U hắc tố có thể trốn thoát các chất ức chế BRAF không phải bằng cách thay đổi gen, mà bằng cách thay đổi hoạt động của gen.
Một số gen giảm hoạt động được cho là có sự giao tiếp chặt chẽ với BRAF và bảo vệ các đích của nó – protein đột biến gây ung thư và là mục tiêu chính của hóa trị.
Nếu “công tắc” thiết yếu này bị mất, chúng có thể kích hoạt các tế bào khối u phân chia bất chấp sự có mặt của chất ức chế.
Các tế bào kháng đã tìm được cách để tiến hóa vượt qua sự phong tỏa tín hiệu hoặc tạo ra một con đường mới để duy trì sự tăng sinh.
Các gen tăng hoạt động trong những quá trình chuyển hóa cho phép các tế bào ung thư vượt qua BRAF và tiếp tục phát triển và phân chia.
Tế bào ung thư về cơ bản đã tìm được cách sống sót bằng cách thiết lập lại quá trình chuyển hóa của chúng để đáp ứng với hóa trị.
Nghiên cứu đã giải thích cách các khối u tiến hóa và gây ra ung thư kháng với các thuốc thuốc được thiết kế để phù hợp với kiểu gen cụ thể của bệnh nhân.
Kết quả này thực sự mang đến hy vọng cho các nhà khoa học và bác sĩ lâm sàng muốn điều trị ung thư kháng hóa trị.
Nghiên cứu đưa ra các công cụ có giá trị giúp chúng ta phát hiện những dạng kháng thuốc mới trước khi các phác đồ điều trị được đưa vào thử nghiệm lâm sàng.
Cẩm Tú
Theo Dân trí
Kháng thuốc - nguy hiểm hơn cả ung thư!
Kháng thuốc (trong đó có kháng kháng sinh) có thể khiến thời gian điều trị kéo dài, chi phí điều trị lớn, thậm chí nhiều người bỏ mạng vì không thuốc nào cứu được.
Chi phí gấp hàng chục lần
Bệnh viện Bệnh nhiệt đới T.Ư từng tiếp nhận bệnh nhân 20 tuổi (quê Hà Nam) bị uốn ván. Đây là bệnh nguy hiểm, tuy nhiên nếu điều trị sớm thì bệnh nhân được cứu sống mà chỉ mất 12-15 triệu đồng. Tuy nhiên, bệnh nhân này kháng các kháng sinh thông thường nên các bác sĩ đã phải dùng nhiều kháng sinh liều cao, thế hệ mới, mới cứu được. Tuy tính mạng được cứu sống nhưng chi phí điều trị lên đến gần 100 triệu đồng, nhà nghèo nên người thân của bệnh nhân đã phải bán hết các tài sản có giá trị nhất.
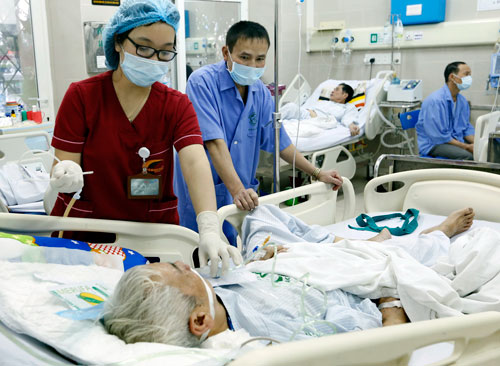
Các bệnh nhân kháng kháng sinh sẽ có nguy cơ tử vong và chi phí cao từ hàng chục đến hàng trăm lần (chụp tại khoa Cấp cứu, Bệnh viện Bạch Mai). Ảnh: Diệu Linh
Theo báo cáo của Tổ chức Y tế thế giới được tổng hợp từ 114 quốc gia, người bệnh kháng thuốc phải nằm viện lâu hơn và tỷ lệ tử vong tăng lên ở tất cả các nhóm tuổi. Tại châu Âu: Số ngày nằm viện tăng 2,5 triệu ngày, số người tử vong do kháng thuốc là 25.000 người/năm. Ở Thái Lan: Tăng 3,2 triệu ngày nằm viện và 38.000 người tử vong do kháng thuốc. Ở Mỹ là 2 triệu ngày và 23.000 người...
Theo bác sĩ Nguyễn Trung Cấp - phụ trách khoa Cấp cứu (Bệnh viện Bệnh nhiệt đới T.Ư), đây chỉ là một ca bệnh thông thường, chi phí thấp nhưng khi kháng thuốc đã đội chi phí lên gần một chục lần. Đối với các ca bệnh biến chứng nhiễm trùng máu mà bệnh nhân kháng kháng sinh thì có thể lên đến vài trăm triệu đồng, thậm chí đội lên cả tỷ đồng mà chưa chắc đã cứu được tính mạng bệnh nhân.
PGS-TS Nguyễn Văn Kính - Giám đốc Bệnh viện Bệnh nhiệt đới T.Ư cho biết, Việt Nam đã phát hiện nhiều vi khuẩn bệnh viện đa kháng thuốc. Ngoài ra, trong bệnh viện cũng đã tiếp nhận nhiều bệnh nhân bị các bệnh do vi khuẩn phế cầu, tụ cầu vàng đều kháng lại nhiều loại kháng sinh. Có những bệnh nhân mắc vi khuẩn kháng kháng sinh và khi bác sĩ cộng nhiều kháng sinh thế hệ mới (3-4 loại) để cùng tấn công con vi khuẩn nhưng vẫn thất bại. Khi đó, dù bác sĩ có cố gắng thế nào cũng không cứu được.
Theo PGS Kính, hậu quả của kháng kháng sinh chính là tính mạng của người bệnh, hoặc khiến bệnh nặng, thời gian điều trị kéo dài và chi phí cao gấp vài lần đến vài chục lần người không kháng kháng sinh. PGS Kính nhấn mạnh, bệnh nhân kháng kháng sinh thì nguy cơ đối mặt với các bệnh hiểm nghèo không có thuốc chữa cao hơn và nguy hiểm hơn cả bệnh ung thư.
PGS - TS Nguyễn Viết Nhung - Giám đốc Bệnh Phổi T.Ư cho biết, ở Việt Nam ước tính có khoảng 6.000 bệnh nhân lao đa kháng thuốc. "Nếu bệnh nhân lao bình thường một liệu trình chữa trị mất khoảng 100-150USD (2,2-3,3 triệu đồng), còn bệnh nhân lao đa kháng thuốc điều trị mất 9 tháng (trước là 2 năm) và tốn khoảng 4.000 USD (90 triệu đồng), chưa kể sự "mất mát" khi phải nghỉ việc điều trị, phải đi lại khám chữa bệnh, phải làm các xét nghiệm đánh giá... Chúng tôi tính toán chi phí điều trị cho bệnh nhân lao đa kháng thuốc cao gấp 50-100 lần bệnh nhân lao bình thường" - PGS Nhung nói.
Bán kháng sinh vô tội vạ
PGS Kính phân tích, nguyên nhân kháng kháng kháng sinh có nhiều như: Mua thuốc, dùng thuốc kháng sinh vô tội vạ, không theo kê đơn của người dân; việc khuyến khích người dân dùng kháng sinh của không ít cửa hàng bán thuốc. "Cứ thấy người dân "kể bệnh" là người bán thuốc (không hẳn là dược sĩ) đã khuyến khích người dân dùng kháng sinh dù bệnh không cần hoặc chưa đến mức dùng kháng sinh. Thậm chí, họ còn khuyến khích người dân dùng các kháng sinh thế hệ mới, thế hệ cao. Lâu dần, người dân sẽ cần kháng sinh nặng hơn mới khỏi bệnh hoặc kháng kháng sinh" - ông Kính nói.
Còn tại bệnh viện, theo PGS Kính, khó khăn lớn nhất hiện nay là các trang thiết bị y tế cũng chưa đáp ứng nhu cầu giúp bác sĩ phát hiện được bệnh nhân kháng kháng sinh nào. Khi có ca bệnh bác sĩ thường dùng kháng sinh theo kinh nghiệm, thường dùng "chiến thuật" bao vây bệnh để "tiêu diệt" bệnh thật nhanh. Do đó thường dẫn đến việc dùng kháng sinh thế hệ cao, dẫn đến nguy cơ kháng kháng sinh.
PGS-TS Lương Ngọc Khuê - Cục trưởng Cục Quản lý khám chữa bệnh (Bộ Y tế) nhận định, cần phải kiểm soát và xử phạt cao đối với các cơ sở bán thuốc kháng sinh không kê đơn hoặc khuyến khích người dân dùng kháng sinh khi chưa đi khám, chưa được bác sĩ kê đơn: "Hành vi này không khác gì tội làm chết người. Vì nếu người dân dùng kháng sinh lung tung dẫn đến kháng kháng sinh thì khi bị bệnh không thuốc nào chữa được, chỉ chịu chết".
Theo Danviet
Tỉ lệ vô sinh ở Việt Nam đang vào mức cảnh báo  Một thống kê mới nhất từ Tổ chức Y tế Thế giới (WHO) cho biết Việt Nam đang là một trong những quốc gia tại khu vực Châu Á- Thái Bình Dương có tỷ lệ sinh thấp nhất nhưng tỷ lệ vô sinh thì lại cao nhất. Hơn thế, trong những năm 2017-2020, tỷ lệ sinh của khu vực này còn giảm xuống...
Một thống kê mới nhất từ Tổ chức Y tế Thế giới (WHO) cho biết Việt Nam đang là một trong những quốc gia tại khu vực Châu Á- Thái Bình Dương có tỷ lệ sinh thấp nhất nhưng tỷ lệ vô sinh thì lại cao nhất. Hơn thế, trong những năm 2017-2020, tỷ lệ sinh của khu vực này còn giảm xuống...
 Nạn nhân sống sót kể khoảnh khắc cuối cùng trên máy bay Hàn Quốc gặp nạn02:10
Nạn nhân sống sót kể khoảnh khắc cuối cùng trên máy bay Hàn Quốc gặp nạn02:10 Hàn Quốc tìm thấy một hộp đen của máy bay gặp nạn, hé lộ những phút cuối cùng02:23
Hàn Quốc tìm thấy một hộp đen của máy bay gặp nạn, hé lộ những phút cuối cùng02:23 Ông Trump có kế hoạch mở rộng lãnh thổ nước Mỹ?07:51
Ông Trump có kế hoạch mở rộng lãnh thổ nước Mỹ?07:51 Liệu có một ngày tỉ phú Elon Musk thành Tổng thống Mỹ?08:01
Liệu có một ngày tỉ phú Elon Musk thành Tổng thống Mỹ?08:01 Điểm bất thường trong vụ rơi máy bay ở Kazakhstan khiến gần 40 người chết09:48
Điểm bất thường trong vụ rơi máy bay ở Kazakhstan khiến gần 40 người chết09:48 Bên trong khoang máy bay trước khi rơi làm 38 người thiệt mạng ở Kazakhstan04:16
Bên trong khoang máy bay trước khi rơi làm 38 người thiệt mạng ở Kazakhstan04:16 Hai đối tượng ngang nhiên vào trụ sở xã trộm xe máy02:03
Hai đối tượng ngang nhiên vào trụ sở xã trộm xe máy02:03 Châu Âu lục đục vì khí đốt Nga15:08
Châu Âu lục đục vì khí đốt Nga15:08 Iran phản ứng mạnh sau khi Israel thừa nhận ám sát thủ lĩnh Hamas ở Tehran01:00:11
Iran phản ứng mạnh sau khi Israel thừa nhận ám sát thủ lĩnh Hamas ở Tehran01:00:11 Hé lộ lối đánh cận chiến đô thị của quân đội Nga ở Ukraine01:00:42
Hé lộ lối đánh cận chiến đô thị của quân đội Nga ở Ukraine01:00:42 Lợi ích dẫn dắt hành động08:03
Lợi ích dẫn dắt hành động08:03Tiêu điểm
Tin đang nóng
Tin mới nhất
Bí kíp cứu dạ dày mùa tiệc tất niên
Phổi đông đặc vì chủ quan khi bị ho, sốt
An Giang thực hiện kỹ thuật nút túi phình mạch máu não bị vỡ

4 cách chống đột quỵ trong mùa lạnh

Ca mắc sởi vẫn diễn biến phức tạp, người lớn cũng không được chủ quan

Nhiều trẻ em ở Hải Dương bị tiêu chảy cấp
Số ca mắc sởi có xu hướng gia tăng nhanh

Đáp án thực sự cho câu hỏi điện thoại hay sách khiến mắt yếu đi
5 dấu hiệu cảnh báo nguy cơ đột tử

Đậu đen hầm đuôi heo có tác dụng gì?
Bài tập nhẹ nhàng sau phẫu thuật tốt cho người ung thư vú
Thái Nguyên: Cấp cứu một trường hợp bị ngộ độc khí CO
Có thể bạn quan tâm

Sao Hoa ngữ bên gia đình trong dịp nghỉ lễ
Sao châu á
23:45:33 31/12/2024
Trong tháng tới, hãy ăn 4 món rau bổ dưỡng, thơm ngon lại mang ý nghĩa may mắn này
Ẩm thực
23:37:17 31/12/2024
Cái kết ê chề cho mỹ nam ngông nghênh nhất phim Hoa ngữ: Diễn kém nhưng "gáy" ác, bị cả MXH cười chê!
Phim châu á
23:11:53 31/12/2024
Tiết lộ chấn động về T.O.P (BIGBANG) khiến cả MXH phẫn nộ
Hậu trường phim
23:07:28 31/12/2024
'The Final Countdown' - ca khúc bất hủ đón chào năm mới
Nhạc quốc tế
22:43:35 31/12/2024
Ca sĩ Như Hảo trải lòng về cuộc sống sau 2 lần đổ vỡ hôn nhân
Tv show
22:29:34 31/12/2024
Kylie Jenner và Timothée Chalamet tận hưởng chuyện tình lãng mạn
Sao âu mỹ
22:21:40 31/12/2024
Soobin tung MV tiếp nối 'Đi để trở về', gợi nỗi nhớ nhà dịp tết
Nhạc việt
22:10:05 31/12/2024
Hoàng Thuỳ Linh lần đầu công khai xuất hiện hậu sinh con: Visual "xinh iu" nhưng camera lia đến vóc dáng mới giật mình!
Sao việt
22:06:50 31/12/2024
Ngày 14/1, cựu Chủ tịch Nhà xuất bản Giáo dục hầu tòa vì nhận hối lộ 24 tỷ đồng
Pháp luật
21:40:35 31/12/2024
 Thừa cân ở tuổi 13 gây hại gì?
Thừa cân ở tuổi 13 gây hại gì? Trằn trọc, khó ngủ nhiều đêm thì đây chính là list thực phẩm dành cho bạn
Trằn trọc, khó ngủ nhiều đêm thì đây chính là list thực phẩm dành cho bạn
 Con trai ra đời với cơ thể phủ đầy bớt máu, những lời bác sĩ thông báo khiến bà mẹ ngã quỵ trong đau đớn
Con trai ra đời với cơ thể phủ đầy bớt máu, những lời bác sĩ thông báo khiến bà mẹ ngã quỵ trong đau đớn Chảy máu cam mà làm như thế này thì có thể nguy hiểm đến tính mạng, thế nhưng nhiều người không biết nên vẫn làm
Chảy máu cam mà làm như thế này thì có thể nguy hiểm đến tính mạng, thế nhưng nhiều người không biết nên vẫn làm 10 vật dụng quen thuộc trong nhà ẩn chứa "chất độc" gây ung thư mà bạn cần cảnh giác
10 vật dụng quen thuộc trong nhà ẩn chứa "chất độc" gây ung thư mà bạn cần cảnh giác Cho con bú làm giảm nguy cơ mắc bệnh tim mạch, đột quỵ, ung thư
Cho con bú làm giảm nguy cơ mắc bệnh tim mạch, đột quỵ, ung thư 4 dấu hiệu cảnh báo ung thư ruột già giai đoạn đầu
4 dấu hiệu cảnh báo ung thư ruột già giai đoạn đầu 7 dấu hiệu thường thấy cảnh báo ung thư vú mà nhiều chị em hay bỏ qua
7 dấu hiệu thường thấy cảnh báo ung thư vú mà nhiều chị em hay bỏ qua Chơi cầu trượt, bệnh nhi nguy kịch vì dây mũ vướng vào thành cầu, ngạt thở
Chơi cầu trượt, bệnh nhi nguy kịch vì dây mũ vướng vào thành cầu, ngạt thở 4 thói quen giúp gan khỏe mạnh trong mùa lạnh
4 thói quen giúp gan khỏe mạnh trong mùa lạnh Điều gì xảy ra với cơ thể nếu đi bộ 30 phút mỗi ngày?
Điều gì xảy ra với cơ thể nếu đi bộ 30 phút mỗi ngày? Một dấu hiệu cảnh báo ung thư phổi nhiều người không nhận ra
Một dấu hiệu cảnh báo ung thư phổi nhiều người không nhận ra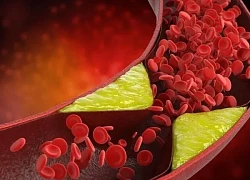 Những người dễ bị mỡ máu nhất
Những người dễ bị mỡ máu nhất Những người nào nên hạn chế đi bộ?
Những người nào nên hạn chế đi bộ? Thói quen tưởng chừng vô hại gây ra hậu quả khôn lường cho trẻ
Thói quen tưởng chừng vô hại gây ra hậu quả khôn lường cho trẻ Biến chứng nghiêm trọng sau hút mỡ bụng giảm béo
Biến chứng nghiêm trọng sau hút mỡ bụng giảm béo Đây là sếp lớn đánh đập, mắng chửi Triệu Lộ Tư suốt 2 tiếng trong nhà vệ sinh
Đây là sếp lớn đánh đập, mắng chửi Triệu Lộ Tư suốt 2 tiếng trong nhà vệ sinh Bức ảnh của Mai Ngọc và chồng thứ 2 phơi bày 1 điều cuộc hôn nhân 17 năm không làm được
Bức ảnh của Mai Ngọc và chồng thứ 2 phơi bày 1 điều cuộc hôn nhân 17 năm không làm được Người tình đang mang thai van xin tái hợp, Huỳnh Hiểu Minh tuyên bố 1 câu khiến đối phương sốc nặng
Người tình đang mang thai van xin tái hợp, Huỳnh Hiểu Minh tuyên bố 1 câu khiến đối phương sốc nặng Gia đình 9 người thiệt mạng trong vụ nổ máy bay tại Hàn Quốc: Căn nhà trống trải, chú chó nhỏ vẫn ngóng chờ chủ quay về
Gia đình 9 người thiệt mạng trong vụ nổ máy bay tại Hàn Quốc: Căn nhà trống trải, chú chó nhỏ vẫn ngóng chờ chủ quay về Tổng giám đốc vàng SJC vừa bị khởi tố: Nhận lương hơn 550 triệu/năm
Tổng giám đốc vàng SJC vừa bị khởi tố: Nhận lương hơn 550 triệu/năm Thực nghiệm hiện trường vụ đầu độc chồng và 3 cháu ruột bằng xyanua
Thực nghiệm hiện trường vụ đầu độc chồng và 3 cháu ruột bằng xyanua Bức ảnh Vũ Luân chụp với sao nữ khác gây chú ý giữa lúc Phương Lê khởi kiện
Bức ảnh Vũ Luân chụp với sao nữ khác gây chú ý giữa lúc Phương Lê khởi kiện Chi Pu hát APT. (Rosé), khoe tiếng Việt nhưng vẫn có 1 điều khiến khán giả chưa thoả mãn ở nhạc hội năm mới tại Trung Quốc
Chi Pu hát APT. (Rosé), khoe tiếng Việt nhưng vẫn có 1 điều khiến khán giả chưa thoả mãn ở nhạc hội năm mới tại Trung Quốc Nhói lòng trước những tin nhắn cuối cùng của các nạn nhân trên chuyến bay Hàn Quốc: Từng chữ đều để lại đau thương tột cùng
Nhói lòng trước những tin nhắn cuối cùng của các nạn nhân trên chuyến bay Hàn Quốc: Từng chữ đều để lại đau thương tột cùng Vợ Vũ Luân tuyên bố khởi kiện
Vợ Vũ Luân tuyên bố khởi kiện Dậy sóng hình ảnh tháo chạy của kẻ bị tố khiến Triệu Lộ Tư suýt mất mạng
Dậy sóng hình ảnh tháo chạy của kẻ bị tố khiến Triệu Lộ Tư suýt mất mạng Tiết lộ sốc về Triệu Lộ Tư: Không kiểm soát được hành vi, tự ngược đãi bản thân, luôn cảm thấy sắp chết
Tiết lộ sốc về Triệu Lộ Tư: Không kiểm soát được hành vi, tự ngược đãi bản thân, luôn cảm thấy sắp chết Nữ diễn viên Việt giấu con kín bưng, 15 năm sau mới công khai: Nhìn cậu bé, ai nấy tiếc hùi hụi vì không lộ diện sớm
Nữ diễn viên Việt giấu con kín bưng, 15 năm sau mới công khai: Nhìn cậu bé, ai nấy tiếc hùi hụi vì không lộ diện sớm 68.000 vé máy bay bị hủy chỉ trong 1 ngày, Jeju Air lâm vào khủng hoảng toàn diện
68.000 vé máy bay bị hủy chỉ trong 1 ngày, Jeju Air lâm vào khủng hoảng toàn diện Sốc: Triệu Lộ Tư bị sếp đánh đập, mắng chửi suốt 2 tiếng trong nhà vệ sinh
Sốc: Triệu Lộ Tư bị sếp đánh đập, mắng chửi suốt 2 tiếng trong nhà vệ sinh Danh tính nữ đại gia "săn Hồng Hài Nhi" kém 6 tuổi, rước dâu bằng siêu xe trăm tỷ, hồi môn 500 cây vàng
Danh tính nữ đại gia "săn Hồng Hài Nhi" kém 6 tuổi, rước dâu bằng siêu xe trăm tỷ, hồi môn 500 cây vàng Rơi máy bay hạng nhẹ ở UAE, 2 phi công thiệt mạng
Rơi máy bay hạng nhẹ ở UAE, 2 phi công thiệt mạng