Sữa non Thực phẩm vàng cho trẻ mới sinh
Vàng một nguyên liệu cực kỳ quý hiếm, nó đã được mọi người tôn vinh làm biểu tượng của những gì cao quý nhất, tinh túy nhất như huy chương vàng, tấm lòng vàng, giọng ca vàng… và trong những thực phẩm để nuôi sống con người thì sữa non được ví như một thực phẩm vàng cho trẻ mới sinh.
Vì sao sữa non quý như vậy?
Sữa non là một chất dịch lỏng, màu vàng, dính. Nó được tiết ra trong 3-5 ngày đầu sau khi sinh. Lượng sữa non tiết ra thay đổi tùy theo từng người, thông thường từ khoảng 10-100ml/ngày và trung bình là 30ml/ngày. Sự tiết sữa này tăng lên dần dần và đạt tới thành phần của sữa bình thường sau vài ngày.
Sữa non là một thực phẩm có thể tích nhỏ và mật độ cao. Nó chứa ít lactose, chất béo (có 2g/100ml) và các vitamin tan trong nước hơn sữa bình thường (sữa trưởng thành) nhưng nhiều protein và các vitamin tan trong chất béo hơn bao gồm vitamin A (cao gấp 2 lần sữa trưởng thành), vitamin E và vitamin K. Ngoài ra nó còn có thêm một số chất khoáng như Fe, Zn…
Sữa non đáp ứng đầy đủ các nhu cầu của trẻ mới sinh.
Trong sữa non còn tập trung cao các tế bào miễn dịch, trong đó có thành phần hòa tan bao gồm immunoglobulin (IgA-IgM-IgG) lysozyme và các enzym khác, lactoferin và cả các thành phần tế bào bao gồm tế bào lympho, bạch cầu hạt trung tính và các tế bào biểu mô; những tế bào này có thể thực bào và tiêu diệt vi khuẩn nhưng chúng cũng có thể điều biến hệ miễn dịch của trẻ sơ sinh bằng cách sản xuất các cytokin, những chất trung gian miễn dịch hòa tan, chúng có thể kích thích các tế bào miễn dịch ở trẻ sơ sinh ví dụ TGF-beta có thể giảm viêm ở ruột, giảm dị ứng và kích thích sự sản xuất IgA ở ruột.
Video đang HOT
IgA chế tiết (SIgA) là quan trọng nhất, nó có ngay ở ngày đầu sau đẻ, khoảng 6,03 cộng trừ 2,3g/l nhưng giảm rất nhanh ở ngày thứ ba sau đẻ chỉ còn khoảng 1,42 cộng trừ 0,84g/l. Dạng IgA độc đáo này được cấu tạo bởi 2 phân tử IgA liên kết với cấu phần chế tiết, có sự đề kháng chống phân giải protein và vì vậy có thể vẫn có hoạt tính trong đường tiêu hóa. Người ta đã chứng minh được rằng miễn dịch của người mẹ có thể được truyền sang trẻ sơ sinh qua một cơ chế được gọi là chuyển dời ruột – vú. Với cơ chế này, các kháng thể chống tác nhân gây bệnh mà người đã phơi nhiễm được chuyển vào sữa mẹ, cung cấp sự bảo vệ chống nhiễm khuẩn cho em bé.
Các oligosaccharide carbonhydrat với cấu trúc phức tạp là những chất quan trọng cho sự tự vệ chống nhiễm khuẩn bằng cách tác động như những “mối dụ” cấu trúc, qua đó ngăn chặn sự kết dính của tác nhân gây bệnh với những cấu trúc tương tự trên bề mặt biểu mô ruột. Chúng cũng có thể hoạt động như những chất nền cho các vi sinh vật có lợi cho cơ thể.
Sữa non còn chứa rất nhiều ganglioside, một nhóm glycosphingolipid quan trọng đối với sự phát triển não, chúng không những cung cấp vật liệu xây dựng cho sự phát triển sớm của não mà còn hoạt động như các thụ thể đích để vi khuẩn dính vào và ảnh hưởng đến hệ miễn dịch ruột.
Sắt (Fe) và kẽm (Zn) những dưỡng chất vi lượng thiết yếu quan trọng đối với trẻ sơ sinh, có nồng độ cao trong sữa non. Một số nghiên cứu cho thấy, Fe và Zn được hấp thu tốt từ sữa mẹ và sự sử dụng những nguyên tố này sẽ giúp trẻ sơ sinh bảo toàn khối lượng dự trữ ở thời điểm mà chúng thường bắt đầu cạn kiệt.
Sữa non – Toa thuốc của tự nhiên
Sữa non đáp ứng đầy đủ các nhu cầu đặc trưng của trẻ mới sinh như thận của trẻ còn non nớt, không thể xử lý một lượng lớn các chất lỏng mà không gây ra các stress về trao đổi chất, sự sản xuất lactaza và các enzym khác ở ruột chỉ vừa mới bắt đầu, các chất chống ôxy hóa đều cần thiết cho việc bảo vệ chống lại sự phá hoại của các chất ôxy hóa và bệnh xuất huyết. Các immmoglobulin bao bọc lớp nền thành ruột còn non nớt, ngăn chặn sự thâm nhập của vi khuẩn, virut, vật ký sinh và các vi khuẩn gây bệnh khác, đồng thời các yếu tố phát triển kích thích các hệ thống của bản thân đứa trẻ.
Sữa non đóng vai trò như một tác nhân điều biến tới sự phát triển của trẻ sơ sinh. Nếu cho nước hoặc các chất ngoại lai như mật ong, sữa công thức vào hệ dạ dày – ruột của trẻ sẽ không thể đảm bảo sự thích nghi của trẻ mới sinh.
Chương trình “Tham vấn nuôi con bằng sữa mẹ” đã hoạt động được gần 20 năm, tạo rất nhiều sự chuyển biến tốt về cách nuôi trẻ bằng sữa mẹ ở các bà mẹ Việt Nam. Tuy nhiên, vẫn còn một số bà mẹ cho rằng dịch sữa non không có ích gì cho trẻ nên đã vắt bỏ đi hoặc quá mải mê với công việc, không muốn bận rộn về việc cho con bú đã không cho con bú những giọt sữa non ngay lúc mới sinh.
Qua đây chương trình rất mong các bà mẹ hãy tận dụng mọi điều quý báu của sữa non mà cho con bú ngay những dòng sữa đầu tiên sau sinh.
Theo SKĐS
Bệnh tay chân miệng ở mức báo động
Từ đầu năm đến nay đã có trên 56 ca tử vong vì bệnh tay chân miệng. Riêng tại TP.HCM có 21 ca tử vong.
Bệnh viện Nhi Đồng 1 TP.HCM vẫn quá tải bệnh nhi nhập viện điều trị bệnh tay chân miệng - Ảnh: M.Đức
So với các vụ dịch lớn tại các nước được Tổ chức Y tế thế giới ghi nhận, tình hình bệnh tay chân miệng của Việt Nam năm nay đang ở mức báo động. Từ năm 2008- 2010, mỗi năm cả nước ghi nhận trên 10.000 trường hợp mắc bệnh tay chân miệng. Song thống kê của Cục Y tế dự phòng cho thấy từ đầu năm 2011 đến nay, số bệnh nhân bị hội chứng tay chân miệng trên cả nước tăng gấp đôi so với cùng kỳ năm ngoái với tổng lượng mắc lên đến 20.000 người. Số ca tử vong cập nhật mới nhất đã lên đến 56 trường hợp. 50/56 trường hợp tử vong là bệnh nhi của các tỉnh phía Nam.
Trước tình hình diễn biến của bệnh tay chân miệng, ngày 19-7 Bộ Y tế đã ban hành hướng dẫn chẩn đoán, điều trị bệnh năm 2011, thay thế phác đồ trước đó ban hành năm 2008. Theo hướng dẫn mới, hội chứng tay chân miệng được phân loại lâm sàng theo bốn cấp độ từ nhẹ tới nặng.
Biểu hiện lâm sàng độ 1 với triệu chứng chủ yếu là loét miệng và/hoặc tổn thương da sẽ được điều trị ngoại trú và theo dõi tại y tế cơ sở. Bệnh nhân được tái khám mỗi 1-2 ngày trong 8-10 ngày đầu của bệnh. Trẻ có sốt phải tái khám mỗi ngày đến khi hết sốt ít nhất 48 giờ.
Tuy nhiên, trẻ sẽ phải tái khám lập tức nếu có dấu hiệu từ độ 2a trở lên như: sốt cao từ 39OC trở lên, thở nhanh, khó thở, giật mình (dưới 2 lần/30 phút), lừ đừ, run chi, quấy khóc, bứt rứt khó ngủ, nôn nhiều, đi loạng choạng, da nổi vân tím, vã mồ hôi, tay chân lạnh... Bệnh nhân từ độ 2a trở lên sẽ được chuyển điều trị nội trú tại bệnh viện.
Bệnh thuộc độ 2b khi 30 phút trẻ giật mình trên 2 lần, mạch nhanh trên 150 lần/phút (khi trẻ nằm yên, không sốt), sốt cao từ 39OC trở lên không đáp ứng với thuốc hạ sốt hoặc với bệnh nhân bị run chi, run người, ngồi không vững, đi loạng choạng, rung giật nhãn cầu, lác mắt, yếu chi/liệt chi, liệt thần kinh sọ (nuốt sặc, thay đổi giọng nói...). Khi chuyển độ 2b, bệnh nhân nên nằm đầu cao 30O, thở oxy qua mũi 3-6 lít/phút, được theo dõi mạch, nhiệt độ, huyết áp, nhịp thở, kiểu thở... đồng thời sử dụng các nhóm thuốc Phenobarbital, Immunoglobulin theo chỉ định của thầy thuốc.
Độ 3 của bệnh được xác định khi mạch nhanh hơn 170 lần/phút (một số trường hợp có thể mạch chậm - dấu hiệu rất nặng), vã mồ hôi, lạnh toàn thân hoặc khu trú, có cơn ngưng thở, thở bụng, thở nông, rút lõm ngực, khò khè, thở rít thanh quản. Với bệnh độ 3, bệnh nhân buộc phải chuyển sang điều trị nội trú tại đơn vị hồi sức tích cực, đặt nội khí quản giúp thở sớm khi thất bại với thở oxy.
Hội chứng tay chân miệng sẽ chuyển sang độ 4 - mức nặng nhất của phân độ lâm sàng - khi bệnh nhân bị sốc, phù phổi cấp, tím tái, ngưng thở, thở nấc. Trường hợp này sẽ tiếp tục điều trị tại các đơn vị hồi sức tích cực.
Theo Bộ Y tế, hiện chưa có vắc xin phòng bệnh đặc hiệu nên biện pháp phòng bệnh được áp dụng là cách thức phòng ngừa chung đối với bệnh lây qua đường tiêu hóa, đặc biệt tránh tiếp xúc trực tiếp với nguồn lây. Trẻ bị bệnh buộc phải cách ly tại nhà, không đến nhà trẻ, trường học, nơi các trẻ chơi tập trung trong 10-14 ngày đầu của bệnh.
Trẻ lớn vẫn nhập viện * TP.HCM: ca tử vong thứ 21Bác sĩ Trần Thị Thúy, phó khoa nhiễm Bệnh viện Nhi Đồng 2 TP.HCM, cho biết năm nay số trẻ trên 5 tuổi mắc bệnh tay chân miệng nhập viện nhiều hơn so với những năm trước. Trong đó xuất hiện cả trẻ trên 10 tuổi mắc bệnh tay chân miệng nhập viện ở tình trạng nặng và đã có một cháu 13 tuổi bị tử vong. Đây là hiện tượng hiếm gặp so với những năm trước.Sở dĩ trẻ trên 5 tuổi, đặc biệt trên 10 tuổi, ít mắc bệnh tay chân miệng hoặc nếu mắc cũng hiếm khi phải nhập viện vì ở tuổi này trẻ có sức đề kháng cao hoặc có thể trước đó đã mắc bệnh nên không mắc lại nữa. Tuy nhiên, năm nay có thể do tác nhân gây bệnh tay chân miệng thay đổi nên làm những trẻ từng mắc bệnh vẫn có thể mắc bệnh lại. Gần đây, Bệnh viện Nhi Đồng 2 điều trị cho một cháu 11 tuổi mắc bệnh tay chân miệng nặng. Bệnh nhi này được các bác sĩ cho lọc máu và được cứu sống. Dù bệnh tay chân miệng thường gặp ở trẻ dưới 5 tuổi nhưng trẻ trên 10 tuổi vẫn có thể mắc bệnh nặng.* Theo thông tin từ Bệnh viện Nhi Đồng 1 TP.HCM, ngày 18-7 cháu H.T.T. - 3 tuổi, ở Củ Chi, TP.HCM - mắc bệnh tay chân miệng đã tử vong tại khoa hồi sức của bệnh viện. Cháu H. nhập viện Bệnh viện Nhi Đồng 1 ngày 17-7 trong tình trạng sốt cao liên tục, khó thở, sau đó diễn tiến sốc (trụy tim mạch). Các bác sĩ tiến hành lọc máu cho bệnh nhi nhưng chỉ sau gần bốn giờ lọc máu bệnh nhi đã tử vong do bệnh diễn tiến nặng. Như vậy từ đầu năm đến nay tại TP.HCM đã có 21 trẻ mắc bệnh tay chân miệng tử vong.
Theo TTO
Giải mã 8 phản ứng thường gặp của cơ thể  Tại sao có lúc cười chảy cả nước mắt? Tại sao người "nổi da gà"? Vì sao lại nháy mắt?... Những phản ứng đó đều là tín hiệu của cơ thể. 1. Tại sao cười chảy nước mắt? Không hiếm trường hợp chúng ta cười thích thú và mạnh mẽ tới mức nước mắt chảy lã chã. Khi ấy chúng ta nói: Cho...
Tại sao có lúc cười chảy cả nước mắt? Tại sao người "nổi da gà"? Vì sao lại nháy mắt?... Những phản ứng đó đều là tín hiệu của cơ thể. 1. Tại sao cười chảy nước mắt? Không hiếm trường hợp chúng ta cười thích thú và mạnh mẽ tới mức nước mắt chảy lã chã. Khi ấy chúng ta nói: Cho...
 Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05
Sự cố chấn động điền kinh: VĐV bị đối thủ vụt gậy vào đầu, nghi vỡ hộp sọ02:05 TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11
TP.HCM: Xôn xao clip nhóm người ngang nhiên chặn xe kiểm tra giấy tờ06:11 Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48
Kế hoạch bắt cóc người đàn ông Trung Quốc, tống tiền 10 tỷ đồng ở TPHCM13:48 Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44
Ông Trump gợi ý ông Zelensky có thể ra đi vì từ chối thỏa thuận08:44 Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42
Ông Trump muốn đàm phán lại biên giới Mỹ - Canada07:42 Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38
Trung Quốc gửi thông điệp cứng rắn đến Đài Loan08:38 Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32
Ông Trump phát biểu tại quốc hội, một nghị sĩ bị mời ra ngoài09:32 Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03
Hàn Quốc: Hàng chục ngàn người xuống đường sau khi ông Yoon Suk Yeol được thả01:03 TSMC đầu tư 100 tỉ USD vào Mỹ, Đài Loan nói Mỹ sẽ không bỏ Indo-Pacific08:14
TSMC đầu tư 100 tỉ USD vào Mỹ, Đài Loan nói Mỹ sẽ không bỏ Indo-Pacific08:14 Dồn dập diễn biến chiến tranh thuế quan08:30
Dồn dập diễn biến chiến tranh thuế quan08:30 Kế hoạch xoay chiều cục diện ở Gaza09:14
Kế hoạch xoay chiều cục diện ở Gaza09:14Tiêu điểm
Tin đang nóng
Tin mới nhất

Người đàn ông sụt 20 kg vì zona thần kinh hành hạ

Lưu ý những thực phẩm kết hợp cùng khoai lang

Thực hư 'điều trị triệt để tiểu đường bằng tế bào gốc'

Thực phẩm an toàn cho người cao huyết áp

Dịch sởi diễn biến phức tạp tại một số địa phương
5 bài thuốc giảm mỡ máu hiệu quả

Nhiều người bị chẩn đoán nhầm u não, ung thư... do mắc bệnh giun sán
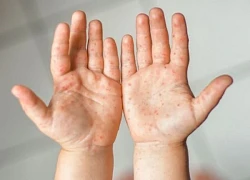
Dấu hiệu nhận biết trẻ mắc bệnh tay chân miệng
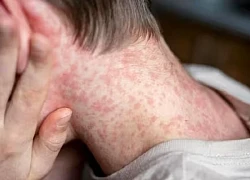
Bệnh sởi ở trẻ nhỏ: Cẩn trọng trước những biến chứng nguy hiểm
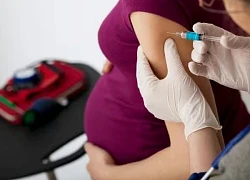
Một loại vaccine phụ nữ mang thai không nên bỏ qua

Những thực phẩm người lớn tuổi nên ăn thường xuyên

Mua thuốc giảm đau đầu cho chồng, vợ bất ngờ khi nghe lý do dược sĩ từ chối bán
Có thể bạn quan tâm

Chuyển CQĐT làm rõ vi phạm tại Bệnh viện da liễu Cần Thơ
Pháp luật
14:07:02 12/03/2025
Nóng: Dispatch "thêm dầu vào lửa", xác nhận Kim Soo Hyun - Kim Sae Ron hẹn hò, lộ hành vi khiến cố diễn viên lâm vào hoảng loạn
Sao châu á
14:06:54 12/03/2025
Cha tôi, người ở lại - Tập 12: An lần đầu được điểm cao
Phim việt
14:03:46 12/03/2025
Tàu dầu va chạm tàu hàng cháy ngùn ngụt, hàng chục người bị thương
Thế giới
14:03:25 12/03/2025
Sốc: Bé trai 10 tuổi bị mẹ nuôi nặng 154kg ngồi đè lên người tới ngưng thở, camera ghi lại những cảnh tượng cuối cùng kinh hãi
Netizen
13:06:29 12/03/2025
Noo Phước Thịnh bật mood "mỏ hỗn" khi bị yêu cầu hợp tác một nam nghệ sĩ: "Quan trọng là đạo đức"
Nhạc việt
12:59:28 12/03/2025
Bạn thân ngành giải trí đăng ảnh Kim Sae Ron, ẩn ý giữa "phốt" chấn động của Kim Soo Hyun: "Mình chưa từng rời đi..."
Nhạc quốc tế
12:57:05 12/03/2025
Cầu thủ Việt kiều nhận vinh dự giống Công Phượng, HLV Việt Nam tiết lộ kế hoạch ở châu Âu
Sao thể thao
12:50:44 12/03/2025
Điều đặc biệt ở sa mạc Sahara trông như một viễn cảnh ngoài hành tinh
Lạ vui
11:02:21 12/03/2025
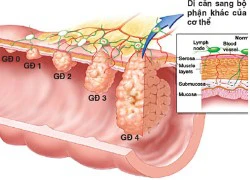 Ung thư đại tràng
Ung thư đại tràng Viên sủi: dạng thuốc phải dùng thận trọng!
Viên sủi: dạng thuốc phải dùng thận trọng!

 Làm thế nào để tràn đầy năng lượng suốt ngày
Làm thế nào để tràn đầy năng lượng suốt ngày Tác dụng của trái dứa
Tác dụng của trái dứa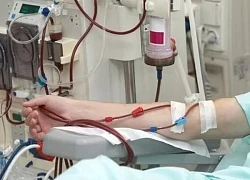 Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối
Chảy máu vùng miệng không ngừng, cô gái trẻ được chẩn đoán suy thận giai đoạn cuối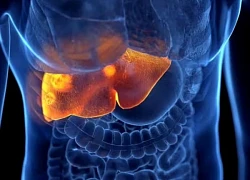 Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính
Phát hiện phương pháp điều trị đầy hứa hẹn cho ung thư gan ác tính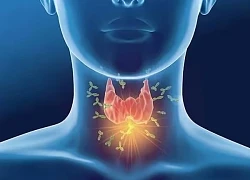 Viêm tuyến giáp Hashimoto có biểu hiện như thế nào?
Viêm tuyến giáp Hashimoto có biểu hiện như thế nào? U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh
U40 gặp dấu hiệu này chứng tỏ xương đang lão hóa nhanh, dễ mắc bệnh Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng?
Điều gì xảy ra khi luôn uống một cốc cà phê mỗi sáng? Những thuốc nào cần uống sau khi bị đột quỵ?
Những thuốc nào cần uống sau khi bị đột quỵ? Bánh mì kết hợp cùng loại gia vị quen thuộc này, càng ăn càng sống thọ
Bánh mì kết hợp cùng loại gia vị quen thuộc này, càng ăn càng sống thọ Cứu sống người phụ nữ ngộ độc nguy kịch do ăn cá nóc
Cứu sống người phụ nữ ngộ độc nguy kịch do ăn cá nóc Công nhân vệ sinh tìm thấy 7 kg vàng trị giá hơn 17 tỷ đồng trong thùng rác sân bay
Công nhân vệ sinh tìm thấy 7 kg vàng trị giá hơn 17 tỷ đồng trong thùng rác sân bay Ngày tàn của Kim Soo Hyun đã đến: 15 thương hiệu cao cấp xếp hàng chờ bồi thường, có nguy cơ nhận án tù?
Ngày tàn của Kim Soo Hyun đã đến: 15 thương hiệu cao cấp xếp hàng chờ bồi thường, có nguy cơ nhận án tù? Hoang mang tột độ: Kim Sae Ron bị công ty Kim Soo Hyun ép đi tiếp khách, uống rượu trước khi gây tai nạn?
Hoang mang tột độ: Kim Sae Ron bị công ty Kim Soo Hyun ép đi tiếp khách, uống rượu trước khi gây tai nạn? Rầm rộ tin Won Bin trả nợ 12 tỷ cho Kim Sae Ron, Kim Soo Hyun bị chê chỉ đáng xách dép
Rầm rộ tin Won Bin trả nợ 12 tỷ cho Kim Sae Ron, Kim Soo Hyun bị chê chỉ đáng xách dép Ngắm loạt ảnh này mới biết, các ái nữ vạn người mê chẳng qua cũng chỉ là "hậu duệ nhan sắc" của các mẹ mà thôi!
Ngắm loạt ảnh này mới biết, các ái nữ vạn người mê chẳng qua cũng chỉ là "hậu duệ nhan sắc" của các mẹ mà thôi! Nam thần VTV một thời nghỉ việc ở nhà hát, giờ phụ vợ bán bún riêu, dắt xe cho khách vẫn vui vẻ
Nam thần VTV một thời nghỉ việc ở nhà hát, giờ phụ vợ bán bún riêu, dắt xe cho khách vẫn vui vẻ Đánh hội đồng nữ sinh lớp 7 rồi tung clip lên mạng xã hội
Đánh hội đồng nữ sinh lớp 7 rồi tung clip lên mạng xã hội
 Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình
Sau Lê Phương, thêm 1 sao nữ lên livestream ẩn ý về người diễn giả trân trong tang lễ của Quý Bình Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ
Lê Phương chia sẻ ẩn ý sau tang lễ Quý Bình, netizen nghi ngờ liên quan đến vợ của cố nghệ sĩ Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
Drama dồn dập: "Ông hoàng" Châu Kiệt Luân đánh bài thua hơn 3.500 tỷ, phải thế chấp 3 biệt thự và 1 máy bay riêng?
 Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý
Lê Phương gây hoang mang khi đăng status sau tang lễ Quý Bình, nhiều nghệ sĩ vào bình luận ẩn ý Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng
Bị chỉ trích "khóc không có giọt nước mắt" trong đám tang Quý Bình, một nữ nghệ sĩ lên tiếng
 Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
Kim Soo Hyun chính thức "phản đòn" livestream bóc phốt: Nghe mà hoang mang tột độ!
 Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên
Nóng: Kim Soo Hyun trực tiếp lên tiếng về tin hẹn hò Kim Sae Ron 15 tuổi, quấy rối cố diễn viên